Цереброспинальная форма рассеянного склероза что это такое
Причины рассеянного склероза
На данный момент нет чёткой однозначной теории, которая бы подтверждала прямое влияние того или иного фактора на развитие рассеянного склероза. Однако имеется множество имеющих право на существование мнений по поводу возможных этиологических причин. Среди современных гипотез этиологии данной патологии выделяют влияние следующих факторов: инфекции вирусного генеза перенесённые в детском и юношеском возрасте; аутоиммунные процессы, локализующиеся непосредственно в структурах центральной нервной системы; частые инфекции вирусного и бактериального происхождения; генетическая предрасположенность; воздействие на организм некоторых токсических веществ; дефицит витамина D; воздействие радиационного излучения; введение вакцины против вирусного гепатита.
Факторы риска рассеянного склероза
Факторами риска можно считать: белую расу, северную страну проживания, нарушенное психоэмоциональное состояние, аутоиммунные заболевания, инфекционно-аллергические заболевания, сосудистые заболевания, наследственную предрасположенность (недостаточность Т-супрессоров, изменение ферментных показателей).
Первые признаки рассеянного склероза
Симптомами рассеянного склероза в 40 % случаев заболевания становятся нарушения в двигательных функциях – такие, например, как слабость в мышцах, нарушение координации движения. Также в 40 % случаев возникают нарушения в чувствительности конечностей – например, онемение, ощущение колик в кистях и стопах.
В 20 % случаев рассеянного склероза встречаются нарушения зрения, нарушения движений при ходьбе, произвольное мочеиспускание, быстрая утомляемость, нарушение работы половых функций. При длительном течении болезни наблюдается снижение интеллекта.
Признаки развития рассеянного склероза зависят от того, в каком месте локализован очаг демиелинизации. Поэтому симптоматика у разных пациентов отличается разнообразием и часто бывает непредсказуемой. Никогда невозможно одновременно обнаружить у одного больного весь
Наиболее распространенными первыми признаками рассеянного склероза являются:
Симптомы рассеянного склероза
При рассеянном склерозе обострения сменяются периодами ремиссии. В начальных стадиях при ремиелинизации неврологическая симптоматика может исчезнуть или уменьшится, при обострении, то есть новой демиелинизации – усугубиться или возникнуть новая в зависимости от функциональной значимости пораженного участка нервной системы. Очаги демиелинизации «рассеянны» по всей нервной системе, носят множественный характер.
Диапазон симптомов рассеянного склероза достаточно широк: от легкого онемения в руке или пошатывания при ходьбе до энуреза, параличей, слепоты и трудностей при дыхании. Бывает так, что после первого обострения заболевание никак себя не проявляет в течение следующих 10, а то и 20 лет, человек ощущает себя полностью здоровым. Но болезнь в последствие берет своё, снова наступает обострение.
Чаще среди симптомов преобладают двигательные нарушения – парезы, параличи, повышение мышечного тонуса, гиперкинезы, зрительные нарушения. Нарушения могут вначале носить преходящий характер, то есть появляться и исчезать.
Невролог при осмотре может обнаружить нистагм, двоение, повышение сухожильных рефлексов, анизорефлексию, выпадение брюшных рефлексов, патологические знаки, нарушения координации – статики и динамики, нарушение функции тазовых органов – задержки и недержания мочи, нарушение черепно-мозговых нервов, симптомы вегето-сосудистой дистонии, нарушения психической сферы – неврозоподобные симптомы, астения, эйфория, некритичность, депрессия, чувствительные нарушения, снижение вибрационной чувствительности. Причем все перечисленное может быть в любой комбинации и в виде моно симптома.
По степени тяжести выделяют: легкое течение рассеянного склероза – ремиттирующее (с редкими обострениями и длительными ремиссиями), средней тяжести – ремиттирующе-прогрессирующее, тяжелое – прогрессирующее течение (первичное, вторичное). Формы рассеянного склероза в зависимости от преобладающих симптомов – церебральная, спинальная, цереброспинальная, глазная, гиперкинетическая, атипическая.
Спровоцировать обострение может любое заболевание, даже ОРВИ, переохлаждение и перегревание, инсоляция, нервно-эмоциональные перегрузки.
Признаки рассеянного склероза
В зависимости от расположения очагов демиелинизации, симптомы рассеянного склероза индивидуальны для каждого пациента. Должны насторожить :
Нельзя заранее предугадать, насколько тяжелыми будут проявления болезни у конкретного пациента, как часто будут возникать обострения, и долго ли будут продолжаться ремиссии.
Диагностика рассеянного склероза
Магнитно-резонансная томография – указаны бляшки – очаги демиелинизации
В основе диагностического поиска лежит тщательный сбор анамнеза, жалоб больного, проведение досконального неврологического осмотра. Для подтверждения диагноза рассеянного склероза необходимо провести следующие исследования: МРТ (магнитно-резонансная томография) головного и спинного мозга; электромиографию; исследование ликвора на наличие иммуноглобулинов и оценку их количества; иммунологический мониторинг (исследование крови на наличие антител); исследование вызванных потенциалов: слуховых, зрительных, соматосенсорных.
Дифференциальный диагноз проводится практически со всем, опять же из-за многогранности симптомов.Прогрессирование неврологической симптоматики приводит к инвалидизации больного. Существуют специальные шкалы для определения степени тяжести, выраженности двигательных нарушений, парезов, шкала инвалидизации – ЕDSS.
Формы заболевания
В зависимости от характера течения рассеянный склероз подразделяется на несколько основных форм: 1) Ремитирующая – наиболее часто встречается на начальных этапах развития заболевания. Характеризуется чёткими ограничениями между периодами ремиссии и обострения. Во время периодов спокойствия (ремиссии) прогрессирования болезни не наблюдается, все нарушенные функции восстанавливаются частично либо полностью; 2) Вторично-прогрессирующая – неврологическая симптоматика нарастет, периоды стабилизации нормальных функций менее заметны, границы между периодами обострения и ремиссии постепенно стираются; 3) Первично-прогрессирующая – самая тяжёлая форма, которая характеризуется непрерывным прогрессированием патологического процесса с самого начала его развития. Периоды стабилизации и улучшения являются крайне редким явлением.
Лечение рассеянного склероза
Хороший прогностический признак рассеянного склероза – позднее начало заболевания и моносимптомность.
Больные с дебютом рассеянного склероза подлежат госпитализации в специализированные центры по лечению рассеянного склероза. Там подбирают схемы лечения, в большинстве центров существуют программы лечения при рандомизированных исследованиях. Все больные должны состоять на диспансерном учете у невролога. Имеет значение состояние психики больного, его социальная адаптация.
Лечение назначается индивидуально, в зависимости от стадии и тяжести заболевания.
К сожалению, полность рассеянный склероз не излечим, можно лишь уменьшить проявления этого заболевания. При адекватном лечении можно улучшить качество жизни с рассеянным склерозом и продлить периоды ремиссии.
Симптоматическое лечение рассеянного склероза
При легких обострениях с изолированными чувствительными или эмоциональными расстройствами используют: общеукрепляющие средства, средства, улучшающие кровоснабжение тканей, витамины, антиоксиданты, успокоительные, антидепрессанты при необходимости.
Для снятия повышенного мышечного тонуса (спастичности) применяют миорелаксанты (баклосан). Дрожание, неловкость в конечностях снимают клоназепамом, финлепсином. При повышенной утомляемости применяют нейромидин. При нарушениях мочеиспускания – детрузитол, амитриптилин, прозерин. При хронических болях – противоэпилептические препараты (финлепсин, габапентин, лирика), антидепрессанты (амитриптилин, иксел). Депрессию, тревожность, синдром вегетативной дистонии снимают успокоительными средствами, транквилизаторами (феназепам), антидепрессантами (амитриптилин, ципрамил, паксил, флуоксетин)
Часто при рассеянном склерозе бывает необходим прием препаратов, защищающих нервную ткань от вредных воздействий (нейропротекторов) – церебролизин, кортексин, мексидол, актовегин и др.
Рассеянный склероз при беременности
Несмотря на коварность заболевания, при беременности обострения рассеянного склероза возникают гораздо реже. Это связано с тем, что иммунная система матери подавляется во избежание агрессивного действия на плод, утихают и аутоиммунные реакции. Если обострение во время беременности всё же произошло, то по возможности стараются избежать назначения кортикостероидов, а лечение проводят с помощью плазмафереза. От профилактики копаксоном и бета-интерфероном во время беременности стоит отказаться. В первые полгода после родов, наоборот, риск рецидива очень высок и нужно заранее побеспокоиться о профилактическом лечении.
Осложнения рассеянного склероза
Рассеянный склероз приводит к инвалидности. Чаще это происходит на поздних стадиях заболевания, когда симптомы уже не проходят после стихания обострения. Но иногда с самого начала отмечается очень тяжелое течение болезни с нарушением самостоятельного дыхания и деятельности сердца, в этом случае возможен летальный исход.
Профилактика рассеянного склероза
Первичной профилактики (напрямую направленной на предотвращения заболевания) не существует. Можно немного уберечь себя от рассеянного склероза или его рецидивов, если исключить любые инфекции, стрессы, травмы, операции, курение.
Симптомы и лечение цереброспинальной формы рассеянного склероза
Рассеянный склероз – сложное заболевание, поражающее нервную систему. Происходит разрушение миелиновой оболочки нервных окончаний, а на ее месте возникают склеротические образования, которые состоят из соединительной ткани. Возникшие бляшки не дают нервным импульсам свободно поступать к органам из головного мозга.
Следствием недуга становится слабость в мышцах, переходящая в паралич. Скорость прогрессирования определяет продолжительность жизни.
Заболевание поражает молодежь от 15 до 40 лет. Очень мало шансов заболеть в более старшем возрасте.
Рассеянный и старческий склероз, характеризующийся маразмом и потерей памяти, – это совершенно два разных понятия. Слово «рассеянный» означает «множество», а «склероз» – «рубец» на соединительной ткани.
Причины
Точных причин возникновения рассеянного склероза в настоящее время не названо, но есть предположения, на которых основаны факторы, приводящие к проблеме:
Вызвать заболевание может и сочетание генетических факторов с внешними.
Некоторые специалисты считают, что рассеянный склероз передается по наследству, но многочисленные исследования показали, что процент возможной передачи болезни от родителей к детям не превышает 10%.
В зоне риска находятся люди:
— перенесшие сильные нервно-психические напряжения;
— проживающие в северных районах и испытывающие нехватку витамина D, поступающего в организм с появлением солнечных лучей;
— курящие длительное время и получающие большие дозы никотина;
— привившиеся от гепатита В;
— имеющие пониженный уровень мочевой кислоты;
— перенесшие вирусные и бактериальные заболевания.
Рассеянный склероз чаще образуется у женщин, особенно во время вынашивания ребенка. В этом случае, малыш также находится в ситуации риска.
Симптомы
Насчитывается около 50 симптомов рассеянного склероза, из-за чего установить правильный диагноз в начале заболевания удается редко. Проявляется недуг у каждого заболевшего индивидуально, и предсказать дальнейшее течение его практически невозможно.
Чаще всего рассеянный склероз проявляется так:
Данное заболевания изменяет поведение и способствует снижению интеллекта. В теплое время года симптомы усиливаются.
Диагностика болезни
Самостоятельное обнаружение рассеянного склероза невозможно, поскольку заболевание очень схоже по признакам с различными нарушениями нервной системы.
После сбора анамнеза (жалобы пациента и внешние признаки) врач назначает обследование со сдачей анализов и обязательной магнитно-резонансной томографии, которая позволяет увидеть места скопления рубцовых изменений миелиновой оболочки.
Но если болезнь находится в стадии прогрессирования, рубцовые очаги не видны, так как для их появления требуется определенное время. Исходя из этого, МРТ назначается не чаще, чем 2 раза в год.
Анализ на иммуноглобулины, находящиеся в спинномозговой жидкости, покажет их количество. Для болезни характерно их повышение.
Также при наличии рассеянного склероза, в крови пациента наблюдается повышение лейкоцитов.
В комплексе все эти мероприятия позволяют точно диагностировать места поражения спинного и головного мозга, а также определить форму заболевания.
Цереброспинальная форма
В зависимости от участка, который подвергается поражению, выделяют формы рассеянного склероза:
Многие специалисты считают эти 
Цереброспинальная форма – самый распространенный вид рассеянного склероза.
В самом начале заболевания в нервной системе образуется многоочаговость, которая вызывает симптомы пирамидальных и мозжечковых поражений спинного и головного мозга, затрагивает зрительный и вестибулярный аппараты. Часто это форма начинается с ретробульбарного неврита.
Получение инвалидности зависит от определенных течений заболевания:
Заболевание рассеянный склероз очень коварно, его течение и последствия непредсказуемы. Однако прогнозировать развитие болезни помогают данные, получены путем МРТ.
Лечение
Еще пару десятилетий назад рассеянный склероз считался приговором, ведущим к неминуемой гибели. Но медицина сумела создать методы, позволяющие заболевшему поддерживать здоровье и жить практически полноценной жизнью. К сожалению, препаратов способных полностью вылечить недуг еще не изобрели.
Существует несколько методов лечения рассеянного склероза:
Сочетая все методы можно длительное время поддерживать здоровье, не допуская инвалидности.
В зависимости от этапов развития заболевания лечение делится на типы:
Все необходимые процедуры назначает специалист. Не стоит заниматься самолечением и перед применением народных средств также необходимо проконсультироваться в лечащим врачом.
Профилактические меры
Каких-то специфических процедур для профилактики рассеянного склероза не существует. Необходимо поддерживать здоровое состояние организма, отказаться от алкоголя и курения, рационально питаться, не допускать ожирения, а также проводить профилактику против инфекционных и вирусных заболеваний.
Leave a Reply
Существует ли риск инсульта?
1. Повышенное(более 140) артериальное давление:
2. Атеросклероз сосудов
3. Курение и алкоголь:
4. Болезни сердца:
5. Прохождение диспансеризации и диангостики МРТ:
Итого: 0 %
Инсульт достаточно опасное заболевание, которому подвержены люди далеко не только старческого возраста, но и среднего и даже совсем молодого.
Инсульт – чрезвычайная опасная ситуация, когда требуется немедленная помощь. Зачастую он заканчивается инвалидностью, во многих случаях даже смертельным исходом. Помимо закупорки кровеносного сосуда при ишемическом типе, причиной приступа может стать и кровоизлияние в мозг на фоне повышенного давления, иначе говоря геморрагический инсульт.
Ряд факторов увеличивает вероятность наступления инсульта. Не всегда виновны, например, гены или возраст, хотя после 60 лет угроза значительно возрастает. Тем не менее, каждый может что-то предпринять для его предотвращения.
1. Избегайте гипертонии
Повышенное артериальное давление является основным фактором угрозы развития инсульта. Коварная гипертония не проявляется симптомами на начальном этапе. Поэтому больные замечают ее поздно. Важно регулярно измерять кровяное давление и принимать лекарства при повышенных уровнях.
2. Бросьте курить
Никотин сужает кровеносные сосуды и повышает артериальное давление. Опасность инсульта у курильщика вдвое выше, чем у некурящего. Тем не менее, есть и хорошие новости: те, кто бросают курить, заметно снижают эту опасность.
3. При избыточной массе тела: худейте
4. Держите уровни холестерина в норме
Повышенный уровень «плохого» холестерина ЛНП ведет к отложениям в сосудах бляшек и эмбол. Какими должны быть значения? Каждый должен выяснить в индивидуальном порядке с врачом. Поскольку пределы зависят, например, от наличия сопутствующих заболеваний. Кроме того, высокие значения «хорошего» холестерина ЛВП считаются положительными. Здоровый образ жизни, особенно сбалансированное питание и много физических упражнений, может положительно повлиять на уровень холестерина.
5. Ешьте здоровую еду
Полезной для сосудов является диета, которая обычно известна как «средиземноморская». То есть: много фруктов и овощей, орехи, оливковое масло вместо масла для жарки, меньше колбасы и мяса и много рыбы. Хорошие новости для гурманов: можно позволить себе один день отступить от правил. Важно в общем правильно питаться.
6. Умеренное потребление алкоголя
Чрезмерное употребление алкоголя увеличивает гибель пострадавших от инсульта клеток мозга, что не допустимо. Полностью воздерживаться необязательно. Стакан красного вина в день даже полезен.
7. Двигайтесь активно
Движение иногда лучшее, что можно сделать для своего здоровья, чтобы сбросить килограммы, нормализовать артериальное давление и поддержать эластичность сосудов. Идеальны для этого упражнения на выносливость, такие как плавание или быстрая ходьба. Продолжительность и интенсивность зависят от личной физической подготовки. Важное замечание: нетренированные старше 35 лет должны быть первоначально осмотрены врачом, прежде чем начать заниматься спортом.
8. Прислушивайтесь к ритму сердца
Ряд заболеваний сердца способствует вероятности инсульта. К ним относятся фибрилляция предсердий, врожденные пороки и другие нарушения ритма. Возможные ранние признаки проблем с сердцем нельзя игнорировать ни при каких обстоятельствах.
9. Контролируйте сахар в крови
Люди с диабетом в два раза чаще переносят инфаркт мозга, чем остальная часть населения. Причина заключается в том, что повышенные уровни глюкозы могут привести к повреждению кровеносных сосудов и способствуют отложению бляшек. Кроме того, у больных сахарным диабетом часто присутствуют другие факторы риска инсульта, такие как гипертония или слишком высокое наличие липидов в крови. Поэтому больные диабетом должны позаботиться о регулировании уровня сахара.
10. Избегайте стресса
Иногда стресс не имеет ничего плохого, может даже мотивировать. Однако, продолжительный стресс может повысить кровяное давление и восприимчивость к болезням. Он косвенно может стать причиной развития инсульта. Панацеи от хронического стресса не существует. Подумайте, что лучше для вашей психики: спорт, интересное хобби или, возможно, упражнения на расслабление.
Рассеянный склероз
Рисунок 1. МР-томограмма мозга, показывающая более плотные участки белого вещества, типичные для рассеянного склероза Морфологически рассеянный склероз (РС) характеризуется многочисленными очагами демиелинизации в головном и спинном мозге
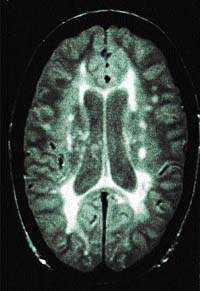 |
| Рисунок 1. МР-томограмма мозга, показывающая более плотные участки белого вещества, типичные для рассеянного склероза |
Морфологически рассеянный склероз (РС) характеризуется многочисленными очагами демиелинизации в головном и спинном мозге, которые отличаются от нормальной нервной ткани цветом и консистенцией. Микроскопически это картина периаксиальной демиелинизации нервных волокон. Происходит разрастание микроглии соединительной ткани, формируются глиозные рубцы, замещающие погибшую ткань. Так образуется неактивная бляшка РС, плотная на ощупь, имеющая сероватый оттенок.
Несмотря на многолетние исследования, причина возникновения РС до сих пор не выяснена. Условно исследование этиологических факторов можно разделить на две группы.
К внешним этиологическим факторам относится также инфекционный фактор экзогенной интоксикации.
Клиника РС
В многообразии клинических проявлений РС можно выделить две группы симптомов.
Первая группа включает наиболее распространенные классические симптомы, которые являются непосредственным проявлением поражения проводящих путей мозга. Сюда же входят симптомокомплексы, отражающие особенности клинических проявлений многоочагового демиелинизирующего процесса. Ко второй группе относятся редкие клинические проявления заболевания.
Типичные клинические симптомы
Симптомы поражения пирамидного пути. Это наиболее частое поражение при РС, оно составляет 85-97%. В зависимости от локализации очага возникают геми- или парапарезы, реже монопарезы. Наиболее часто страдают нижние конечности, реже верхние; они вовлекаются позднее. Клинически проявляются патологические пирамидные рефлексы, повышение надкостничных, сухожильных рефлексов, снижение или полное отсутствие брюшных рефлексов. Последний симптом — это тонкое, раннее проявление заинтересованности поражения пирамидного пути.
Центральные парезы и параличи сопровождаются изменениями мышечного тонуса — как спастикой, так и гипотонией, дистонией. Одной из проблем для больных РС представляется повышение тонуса по спастическому типу. Как правило, оно наблюдается у больных с нижними парапарезами.
| Рассеянный склероз — демиелинизирующее заболевание, которое характеризуется признаками многоочагового поражения нервной системы. Впервые был описан Шарко в 1968 году. Высокая значимость проблемы определяется его значительной распространенностью, а также тем, что заболевают преимущественно лица молодого возраста |
Симптомы поражения мозжечка. Встречаются в 62-87% случаев. Больные жалуются на нарушение походки и равновесия. Клинически проявляются нарушениями координации и снижением мышечной силы. Часто встречается динамическая и стратегическая атаксия, дисметрия, асинергия, интенционное дрожание, скандированная речь, мегалография. Характерно пароксизмальное нарастание атаксии до невозможности ходить.
Симптомы поражения черепных нервов. Наблюдаются в 36-81% случаев. Очаги демиелинизации зачастую образовываются во внутримозговых частях нервов, поэтому могут отмечаться симптомы как центрального, так и периферического поражения двигательных черепных нервов, чаще III, V, VI, VII пары нервов. Наиболее частым клиническим симптомом поражения ствола мозга являются глазодвигательные нарушения, которые вызывают двоение.
Характерен симптом дискоординированного движения глазных яблок, недоведение глазных яблок в стороны, иногда наблюдается легкий птоз. Редко встречаются изменения зрачковых реакций. Одним из основных проявлений РС является нистагм как следствие поражения верхних отделов ствола.
Симптомы нарушения чувствительности. Встречаются у 56-92% пациентов. Один из наиболее частых симптомов РС — изменение глубокой и поверхностной чувствительности. Чаще на ранних стадиях отмечается небольшое расстройство болевой чувствительности, дизестезия в дистальных отделах конечностей. Особенностью нарушений чувствительности является то, что больные не могут четко их описать и часто предъявляют жалобы на онемение и жжение в конечностях.
Симптомы зрительных нарушений. Встречаются в 36-52% случаев. К зрительным нарушениям относится снижение остроты зрения, а также изменение полей зрения. Часто ретробульбарный неврит является первым симптомом заболевания. При офтальмологическом исследовании выявляются центральные скотомы, сужение полей зрения, преходящее снижение остроты зрения.
Симптомы нарушения функции тазовых органов. Наблюдаются в 26-53% случаев. Это один из первых и наиболее часто встречающихся симптомов при РС. Наиболее рано проявляются нарушения мочеиспускания по центральному типу, могут быть как учащения, так и задержка мочи, а также императивные позывы. На более поздних стадиях это, как правило, недержание мочи. У мужчин может быть снижение потенции, связанное с повреждением спинного мозга очагом демиелинизации.
Нейропсихологические симптомы. Имеют место в 65-95% случаев. Они могут включать в себя нарушение памяти, остроты мышления и всевозможные нарушения эмоционального характера. Особое внимание заслуживает депрессия с состояниями апатии и тревоги. Часто при РС отмечается эйфория, сочетаемая со снижением интеллекта. У женщин отмечаются истерические реакции, что является причиной несоответствия жалоб больной и объективной неврологической симптоматики.
Редкие клинические проявления
РС в детском возрасте
Возрастные границы РС в настоящее время подвергаются пересмотру. Встречаются сообщения о развитии заболевания как в пожилом, так и в старческом возрасте. Но более актуальна проблема заболевания в детском возрасте.
Описаны случаи развития РС в двухлетнем возрасте, а в материалах НИИ неврологии АМН отмечено самое раннее начало заболевания в возрасте 11-15 лет. Диагностика РС в детском возрасте еще более затруднительна из-за многообразия синдромологических вариантов и типов течения.
Современные методы диагностики РС
Полиморфизм РС сильно затрудняет раннюю диагностику. Число и диапазон ошибок остаются значительными. Важнейшие критерии диагностики:
Для обследования пациентов с подозрением на РС определен оптимальный диагностический алгоритм:
Патологические изменения при МРТ наиболее часто локализуются в перивентикулярной области. Редко очаги демиелинизации видны в стволе и мозжечке. Отчетливой связи между числом очагов демиелинизации и тяжестью заболевания не наблюдается.
Дифференциальный диагноз РС
В начальных стадиях РС следует дифференцировать с ВСД, невротическими расстройствами, синдромом Меньера, ретробульбарным невритом, опухолью головного и спинного мозга, мозжечка, рассеянным энцефаломиелитом, дегенеративными заболеваниями нервной системы. Спинальные формы РС могут проявляться аналогично опухолям спинного мозга. Но симптоматика РС в начальных стадиях характеризуется меньшей выраженностью парезов, чувствительных и тазовых расстройств. От болезни Штрюмпеля РС отличается наличием признаков поражения других отделов нервной системы.
Варианты течения и прогноз
Течение РС носит хронический характер. В большинстве клиник приняты следующие термины для обозначения периодов заболевания.
Если заболевают люди старше 40 лет, при этом болезнь носит ремитирующий характер с первой ремиссией не менее года и длительностью первого обострения не более трех месяцев, то можно говорить о благоприятном процессе заболевания. Все остальные случаи считаются неблагоприятными.
Лечение РС
Лечение РС складывается из мероприятий, направленных на борьбу с демиелинизацией ЦНС, и симптоматической терапии. К методам, направленным против демиелинизации, относят лечение обострений и хронически прогрессирующего заболевания. Некоторые виды терапии способны уменьшать частоту и выраженность рецидивов. Поскольку ни один из известных способов не вызывает ремиелинизацию, то главной задачей является замедление или стабилизация нарастания неврологического дефекта.
Препаратом выбора при лечении РС остаются кортикостероиды и препараты АКТГ. Полагают, что их назначение особенно показано во время острых эпизодов, частых рецидивов.
Эти средства призваны ограничить воспалительный процесс и степень разрушения миелина.
Одним из методов лечения РС является плазмоферез, обычно в сочетании с гормонотерапией. Наблюдается положительный эффект при лечении бетафероном. Он эффективен в основном при ремитирующей форме РС. Его назначают для уменьшения частоты обострений, а также для снижения скорости прогрессирования патологического процесса. Это говорит о том, что бетаферон не излечивает полностью, а лишь приостанавливает прогредиентное развитие заболевания.
Что касается эффективности биологических препаратов, то судить об этом трудно, так как нет объективных лабораторных маркеров для оценки активности демиелинизирующего процесса.
К симптоматической терапии РС относится лечение спастичности и флексорных спазмов. В этих случаях применяют миорелаксанты.
В период ремиссии назначается общеукрепляющая, ноотропная, сосудистая терапия, поощряется физическая нагрузка.
В целях профилактики больные должны избегать инъекций, интоксикации, переутомления, не рекомендуется смена климата, противопоказана гиперинсоляция. Вопрос о беременности и родах обсуждаем, хотя чаще в литературе встречаются данные об обострении заболевания в этот период.
Клинический случай
 |
| Рисунок 2. Компьютерная томограмма головного мозга: выявлены характерные для рассеянного склероза изменения |
Женщина, 32 года, предъявляла жалобы на преходящую слабость в левой руке и ноге в течение года. Этот симптом почти полностью исчез за два месяца до госпитализации, но за последнюю неделю перед госпитализацией левая нога настолько ослабла, что больная часто спотыкалась при ходьбе. В течение последних трех месяцев отмечалось периодическое недержание мочи. В возрасте 18 лет имел место эпизод диплопии, которая спонтанно регрессировала.
Неврологическое обследование выявило бледность височной половины диска левого зрительного нерва, слабость в левой руке при пожатии, повышение рефлексов на левых конечностях, отсутствие поверхностных брюшных рефлексов с обеих сторон, симптом Бабинского слева. Наблюдалась гемиплегическая походка. Миелография и исследование спинномозговой жидкости не выявили патологических изменений. Выявлены характерные изменения на КТ (рис. 2)
Таким образом, у больной был диагностирован рассеянный склероз.





