Цефалический индекс у плода что это такое
Анализ анатомии плода начинается уже в ходе измерения фетометрических параметров и продолжается до тех пор, пока все пункты скринингового протокола не будут полностью оценены. Врач, проводящий исследование, не должен бояться пропустить тот или иной порок развития, но должен стремиться к точному соблюдению всех методических правил и рекомендаций по визуализации анатомических структур.
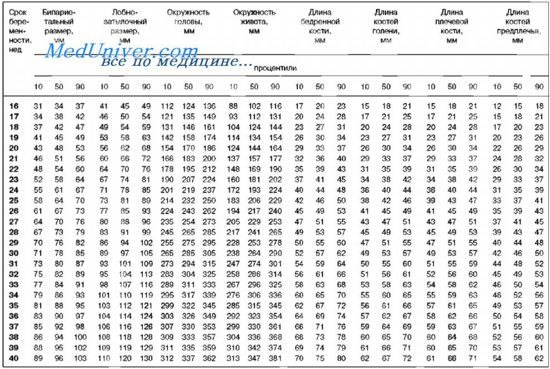
Процентильные значения фотометрических показателей, рекомендуемых при скрининговом ультразвуковом исследовании
Результаты измерений БПР и ЛЗР позволяют рассчитать цефалический индекс (БПР/ЛЗР х 100%) и объективно оценить форму головы. При значениях индекса 87% форма головы плода расценивается как долихоцефалическая и брахицефалическая, соответственно.
При измерении БПР и ЛЗР врач вольно или невольно оценивает и целостность костного контура, нарушение которого наблюдается при некоторых пороках развития центральной нервной системы плода. Наличие интра- и паракраниальных образований также можно заподозрить при изучении стандартной плоскости сканирования для измерения БПР.
Глазницы плода визуализируются в коронарном сечении в виде анэхогенных округлых структур. В рамках скринингового исследования необходимо проводить общую оценку органов зрения плода для исключения грубой патологии (анофтальмия, циклопия. новообразования). Не следует забывать о возможности изучения хрусталиков, которые в норме представлены в виде гиперэхогенного кольца, расположенного внутри глазницы, с анэхогенной центральной структурой. При врожденной катаракте хрусталик становится гиперэхогенным.
Носогубной треугольник — важный объект для исследования в ходе скринин-гового ультразвукового исследования. Его оценивают, используя преимущественно фронтальную плоскость, которая проходит через крылья носа, верхнюю губу и переднюю часть неба.
Изучение носогубного треугольника позволяет прежде всего заподозрить наличие расшелин губы и неба — достаточно частых в пренатальном периоде пороков развития, — которые визуализируются как гипо- или анэхогенные дефекты.
В отличие от структур головного мозга эхографическая оценка структур лица в ряде случаев может быть затруднена в связи с положением плода, уменьшением количества вод и т.д. При отсутствии возможности четкой визуализации необходимо сделать соответствующую отметку в графе «Визуализация».
УЗИ плода: задачи, нормы и отклонения в трех триместрах
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=824%2C550&ssl=1″/>
Все беременные женщины, вынашивая ребенка, должны пройти плановые ультразвуковые исследования плода в каждом из трех триместров. Это требование Министерства Здравоохранения Российской Федерации. УЗИ плода позволяет полностью контролировать состояние женщины и ребенка, при этом обследование абсолютно безопасно и наиболее информативно.
Сроки плановых УЗИ во время беременности и показания для внеплановых обследований
Плановые скрининги плода проводятся в следующих рамках:
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=824%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=896%2C598″ alt=»узи плода» width=»896″ height=»598″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?w=896&ssl=1 896w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=824%2C550&ssl=1 824w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=768%2C513&ssl=1 768w» sizes=»(max-width: 896px) 100vw, 896px» data-recalc-dims=»1″/>
Однако большинство женщин проходят процедуру чаще. Поводом для внескринингового УЗИ служат следующие причины.
После первого УЗИ пройти внеплановое обследование нужно, если есть:
Также обследоваться нужно, чтобы подтвердить или опровергнуть заключения врачей прошлых исследований на УЗИ, показавших патологии.
Общие показания для всех трех триместров:
Задачи УЗИ всего периода беременности
Главная задача УЗИ плода — контроль роста, развития и самочувствия малыша. Но в каждом триместре есть свои особенности и уточняющие задачи.
В первом триместре доктору необходимо:
Во втором триместре на УЗИ плода гинеколог сможет:
Третий триместр считается судьбоносным в плане качества родов. Используя ультразвук, гинеколог-акушер может:
Полученная из УЗИ этого периода информация важна для определения возможных вариантов родоразрешения. При неправильном положении плода, доктор назначит кесарево сечение. При отслойке плаценты, угрозе удушения плода и т.д., могут проводиться искусственные ранние роды со стимуляцией процесса.
Подготовка к УЗИ плода, ход процедуры
Каких-то специальных действий от женщины для подготовки к исследованию ультразвуком не требуется, поскольку все внутренние органы смещены маткой и не мешают обзору. Но придерживаться нескольких рекомендаций для максимально комфортного самочувствия беременной придется.
Несоблюдение этих рекомендаций конечно влияет на полученные в процессе УЗИ результаты, но не так значительно, чтобы отказываться от диагностики, если вы съели накануне кусок мяса или выпили стакан газировки.
Процедура безболезненная. Как обычно, женщина ложится на спину на кушетке, специалист водит по смазанному минутой раньше необходимыми в качестве проводников гелями животу. Длится процедура в среднем от 10 минут до получаса.
Часто в первом триместре проводится трансвагинальное УЗИ – датчик с одетым на него презервативом вводят во влагалище беременной. Это не вызывает болезненных ощущений, процедура длится не более нескольких минут. Трансвагинальное УЗИ могут повторять во втором триместре, если необходимо детальное изучение шейки матки.
Что видно специалисту на УЗИ
Первый триместр
Первое плановое исследование ультразвуком является обязательной частью скрининга беременной и по закону должно проводиться не позже шестого дня тринадцатой недели. Глобально оно направлено на исключение патологий или факторов риска их появления. При подозрении на наличие каких-то отклонений, возникнувшем после УЗИ, может понадобиться дополнительное обследование амниотической жидкости или биопсия хориона.
В деталях исследование в первом триместре предоставляет такие фетометрические данные:
Второй триместр
Основная цель УЗИ с 20-й по 24-ю неделю – исследовать размеры и органы плода для исключения аномалий и отклонений в развитии, а также проконтролировать состояние органов беременной для избежания преждевременных родов. Полученные данные во многих случаях помогают сохранить беременность и наладить жизнедеятельность плода медикаментозным способом.
Внутренние органы плода:
Третий триместр
Плановый УЗ скрининг последнего триместра беременности проводится с 30-й до 34-й недели. Глобальная его цель – определить готовность плода и организма беременной к родам. Результаты исследования самые объемные, поэтому и процедура длится около 30 минут.
Женские детородные органы:
Фетометрика плода и ее соответствие нормальному развитию этого периода:
Внутренние органы плода:
Возможные заболевания плода:
Подробная расшифровка результатов УЗИ плода, нормы и патологии
Так как цели и предметы врачебного интереса УЗИ разных триместров различаются, то и аббревиатуры и сокращения в заключениях разные.
Первый триместр
Предполагаемая дата родов (ПДР) – фактически, это то самое, что точный срок беременности, только под другим углом зрения. Определяется данными о менструальном цикле и размерами плода
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
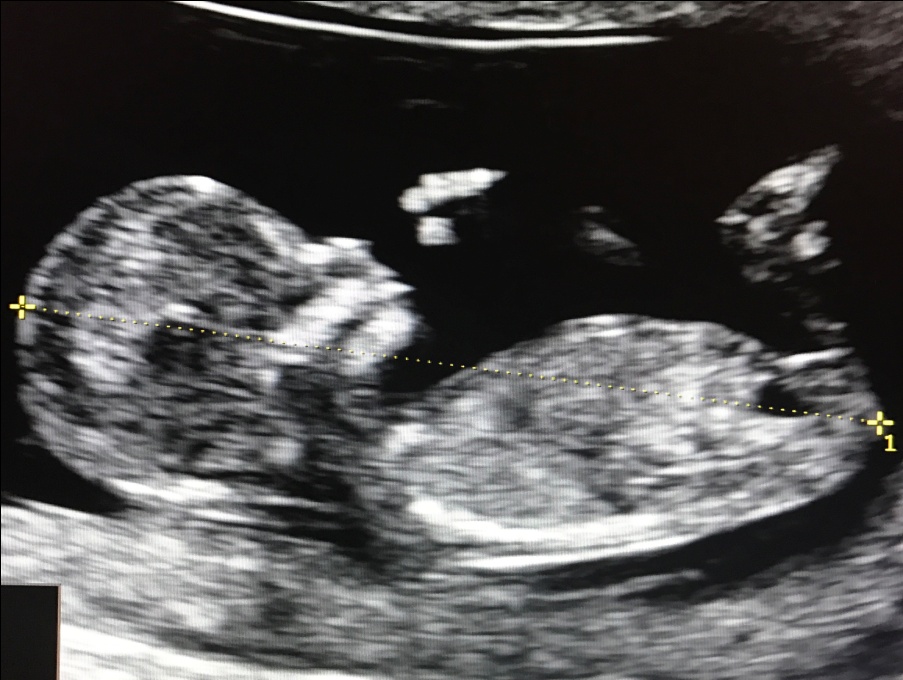
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
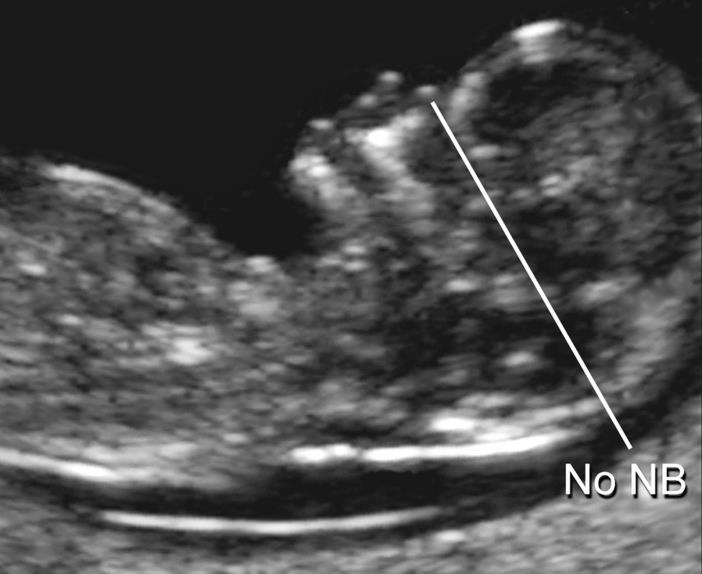
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
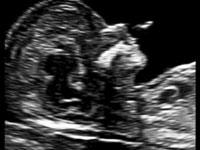
Нормальная носовая кость Отсутствие носовой кости
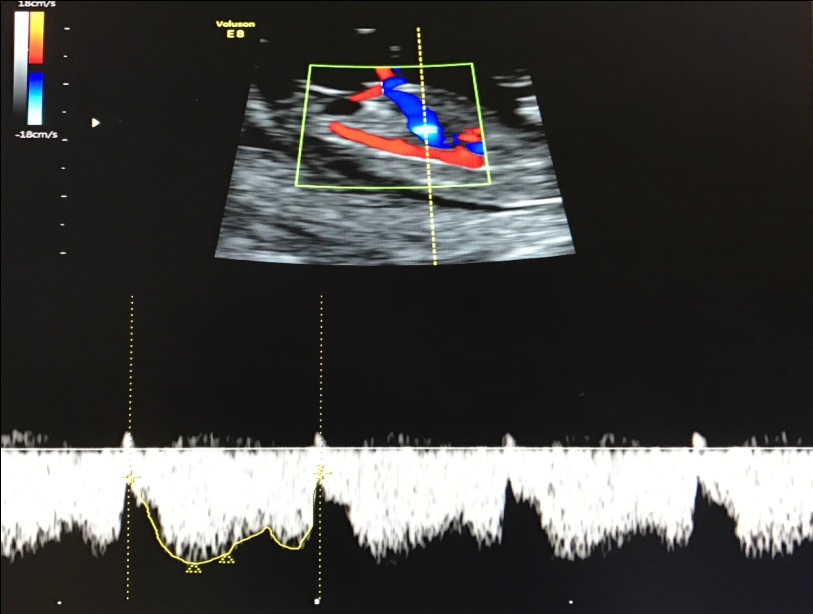
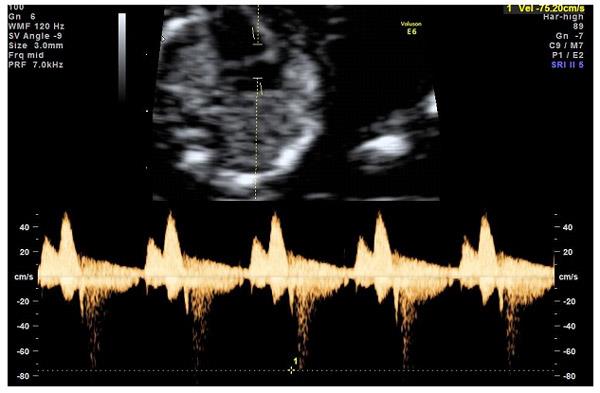
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
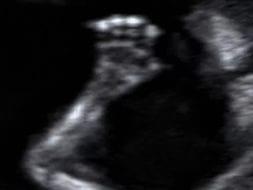
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.
Практические рекомендации ISUOG: Проведение ультразвукового исследования плода во втором триместре беременности
Комитет клинических стандартов
Международное общество ультразвука в акушерстве и гинекологии (ISUOG) является научной организацией, которая содействует развитию безопасной клинической практики в сфере эхографии, обучению специалистов и научным исследованиям в области диагностической визуализации в охране женского здоровья.
Комитет клинических стандартов ISUOG (The ISUOG Clinical Standards Committee – CSC) создан для разработки практических руководств (Practice Guidelines) и консенсусов (Consensus Statements) в качестве учебных рекомендаций, которые обеспечивают работникам здравоохранения общепринятый подход к диагностической визуализации.
Они предназначены для отражения положений, рассмотренных ISUOG и признанных наилучшей практикой на момент публикации. Несмотря на то, что специалистами ISUOG были предприняты максимальные усилия для обеспечения точности текста руководства при его издании, тем не менее, ни само Общество ни кто-либо из его сотрудников или членов не несут юридической ответственности за последствия какой-либо неточной или вводящей в заблуждение информации, вариантов или утверждений, опубликованных CSC.
Руководства ISUOG не ставят своей целью установить юриди ческие стандарты в здравоохранении, пос кольку на интерпретацию данных, изложенных в руководствах, могут оказывать влияние индивидуальные обстоятельства и доступность ресурсов. Одобренные руководства могут распространяться свободно с разрешения ISUOG (info@isuog.org).
ВВЕДЕНИЕ
Ультразвуковое исследование широко используется для пренатальной оценки анатомии и развития плода, в том числе и при наличии многоплодной беременности. Эхография обеспечивает диагностическую информацию, которая облегчает ведение беременности и позволяет решать проблемы, возникающие на более поздних сроках гестации. Так, задержка развития плода является ведущей причиной пренатальной смертности как в развитых так и развивающихся странах.
В 2005 году, Всемирная организация здравоохранения (ВОЗ) опубликовала выводы, согласно которым нарушение роста плода может быть связано со многими причинами, к ним относятся генетические факторы, материнские факторы, такие как особенности питания, вредные привычки (курение), возраст и сопутствующие соматические заболевания, осложнения текущей беременности, а также экологические, социальные и экономические факторы окружающей среды [1, 2].
Ультразвуковое исследование плода во II триместре является важным стандартом, относительно которого будут сравниваться данные, полученные при обследованиях на более поздних сроках гестации для оценки особенностей роста и состояния плода. Эхография также может использоваться для пренатального выявления аномалий развития 5. В мультицентровом исследовании “EuroFetus”, которое включало в себя данные 61 клиники из 14 европейских стран, была проведена оценка точности рутинного скринингового ультразвукового исследования во II триместре беременности в общей популяции [7]. Было выявлено более половины (56%) из имеющихся 4615 аномалий, при этом 55% грубых пороков развития было обнаружено до 24 нед беременности.
Хотя во многих странах разработаны национальные практические руководства по ультразвуковому исследованию плода, в мире существует еще много регионов, где они не введены в практику. В стандартах пренатального ведения в большинстве стран беременным предлагается пройти как минимум одно исследование в середине II триместра, несмотря на то, что принципы акушерской практики могут широко варьировать по всему миру.
Это может быть связано с наличием квалифицированных специалистов и оборудования, зависеть от местных стандартов лечения и законодательства. Так в некоторых странах размеры компенсаций медицинских расходов страховыми компаниями оказывают сильное влияние на то, как обеспечивается выполнение срининго-вого ультразвукового исследования в середине II триместра беременности.
Несмотря на это, исследовательская группа ВОЗ в документе, посвященном образовательному стандарту в ультразвуковой диагностике, констатировала: “Имеется вероятность, что по всему миру большое число ультразвуковых обследований, выполняемых в настоящее время, проводятся лицами, которые в действительности имеют недостаточную профессиональную подготовку или вообще не проходили официального обучения” [8]. Целью данного руководства является обеспечение дополнительных методических рекомендаций для практических медицинских работников, которые выполняют скрининговые ультразвуковые исследования во II триместре беременности.
ОБЩИЕ ПОЛОЖЕНИЯ
Какова цель ультразвукового исследования в середине второго триместра беременности?
Главной целью рутинного ультразвукового исследования (УЗИ) в середине второго триместра беременности является обеспечение точной диагностической информации для оптимального ведения беременности и обеспечение наилучшего исхода для матери и плода. Это исследования используется для определения срока гестации и выполнения измерей плода для своевременной диагностики аномалий роста в поздние сроки беременности. Другими целями являются обнаружение врожденных пороков развития и многоплодной беременности.
Пренатальное скрининговое исследование включает в себя оценку следующего:
Хотя большинство врожденных пороков может быть выявлено при ультразвуковом обследовании, надо иметь ввиду, что некоторые аномалии могут быть пропущены, даже при использовании новейшего оборудования в руках специалистов высокого профессионального уровня, а кроме того некоторые пороки могут манифестировать в более поздние сроки беременности. До начала исследования клиницист должен проконсультировать беременную/семейную пару, объяснив все потенциальные преимущества и ограничения рутинного УЗИ плода в середине второго триместра беременности.
Кому следует выполнять ультразвуковое исследование плода в середине второго триместра беременности?
Во многих странах предлагается выполнять, по крайней мере, одно рутинное УЗИ плода в середине второго триместра беременности. В частности, в ходе практической конференции организованной Национальным Институтом Детского Здоровья и Развития Человека (Eunice Kennedy Shriver National Institute of Child Health and Human Development) в США [9] был достигнут консенсус, что всем беременным женщинам должно предлагаться УЗИ с целью выявления пороков развития плода и осложнений беременности.
Повторные УЗИ могут быть полезными для ведения беременности у матерей с повышенным риском неблагоприятного исхода беременности (например, при гипертензии или диабете), а также в некоторых случаях может быть полезным проведение более детального ультразвукового исследования, нацеленного на решение особых клинических ситуаций. Повторные или детальные исследования, однако, не рассматриваются как рутинные исследования.
Рутинное УЗИ в середине второго триместра обычно проводится в 18-22 нед беременности. Этот период является компромиссным с точки зренения достижения двух целей: оценки срока беременности (более точно определеется в более ранние сроки) и своевременное выявление грубых врожденных пороков развития.
В странах, где прерывание беременности ограничено определенными временными рамками, необходимо соблюдать баланс между сроком, когда выявление аномалии наиболее вероятно и временем, которое необходимо для проведения консультирования и дополнительных исследований. В некоторых медицинских центрах исследование анатомии плода проводится приблизительно в период с 13 по 16 нед с использованием трансвагинального доступа.
Этот ранний подход обеспечивает полезную информацию относительно срока беременности, и является отправной точкой для последующей оценки роста плода или определения хориальности при многоплодной беременности, но требует специальной подготовки для правильной интерпретации анатомических структур.
Кто должен выполнять ультразвуковое исследование плода в середине второго триместра беременности?
Специалисты, которые обычно выполняют акушерские ультразвуковые исследования, должны пройти специальную подготовку в ультразвуковой диагностике для обследования беременных женщин. Однако, требования, предъявляемые к такого рода подготовке, в разных странах значительно варьируют.
Чтобы достичь оптимальных результатов при выполнении рутинного скринингового исследования, предполагается, что оно должно проводиться специалистами, которые удовлетворяют следующим критериям:
Какое ультразвуковое оборудование должно использоваться?
Оборудование для рутинного скрининга, должно удовлетворять следующими минимальными требованиями:
Какие документы необходимо оформить/сохранить/распечатать или отправить специалисту, направившему пациента?
Заключение ультразвукового исследования должно быть оформлено в виде электронного и/или бумажного документа, и отправлено направившему специалисту в соответствующие временные сроки. Образец формы протокола ультразвукового заключения приведен в конце данного руководства. Также должны быть сделаны и сохранены (в электронном формате или распечатанные на бумаге) изображения стандартных диагностических проекций.
Для документации сердечной деятельности рекомендуется сохранять видеоклипы. Документация должна архивироваться в соответствии с местными инструкциями/законами. Многие законодательные акты требует хранения изображений в течение определенного периода времени.
Безопасно ли пренатальное УЗИ?
Пренатальное УЗИ является безопасным для использования в клинической практике. До настоящего времени, не существует независимых научных исследований подтверждающих обратное.
Что если исследование не может быть выполнено в соответствии с этими рекомендациями?
Эти рекомендации представляют собой минимальные требования, предъявляемые к проведению УЗИ плода в середине триместра беременности. Однако необходимо делать поправки с учетом обстоятельств и местных условий. Причины, по которым исследование не может быть проведено согласно этому руководству, необходимо задокументировать.
Если исследование не может быть проведено полностью согласно принятым стандартам, то необходимо повторить исследование, хотя бы частично, в более поздние сроки, или направить пациентку к другому специалисту. Это должно осуществиться как можно быстрее, чтобы минимизировать необоснованную тревогу пациентки и любую отсрочку в диагностике врожденного порока развития или нарушения роста плода.
Какова роль более детального УЗИ плода?
Специалисты, выполняющие УЗИ во время беременности, должны иметь хорошо налаженную систему, позволяющую проводить дальнейшее консультирование пациенток у специалистов более высокого уровня при подозрении или выявлении пороков развития плода. Прежде чем направлять пациентку к специалисту, должно проводиться минимальное исследование, на основе представленных здесь рекомендаций, за исключением случаев, когда технические факторы не позволяют полностью выполнить скрининговое УЗИ.
РЕКОМЕНДАЦИИ ПО ПРОВЕДЕНИЮ ИССЛЕДОВАНИЯ
Биометрия и оценка функционального состояния плода
Для оценки срока беременности и размеров плода используются следующие эхографические параметры 12.
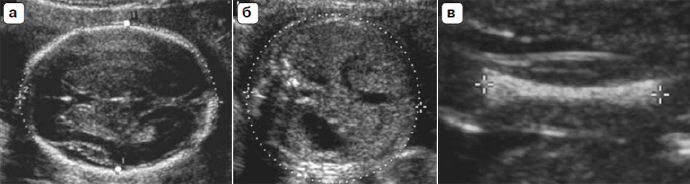
Измерения должны проводиться стандартным образом согласно строгим критериям качества [15]. Аудит результатов может быть полезен для обеспечения точности методов измерения в сопоставлении с данными специальных нормативных таблиц. Для документации измерений должны быть сделаны эхограммы. Примеры статических изображений (эхограмм), соответствующих биометрии плода, представлены на рис. 1.
Рис. 1. Стандартная биометрия плода: эхографические измерения бипариетального размера и окружности головки (а), окружности живота (б) и длины диафиза бедренной кости (в). В данном случае, для измерения БПР курсоры размещены на наружном и внутреннем краях костей черепа (большие белые точки на изображении (а)); разработаны таблицы нормативов с использованием различного положения курсоров для данного измерения (например, от наружного до наружного края костей черепа).
Если срок гестации не был установлен во время УЗИ в первом триместре, то это необходимо сделать при проведении УЗИ в середине второго триместра на основании измерения размеров головки плода (БПД и/или ОГ) или длины бедренной кости (ДБ). В заключении должно быть отражено, какие нормативные значения были использованы при проведении измерений [16]. Если срок гестации был уже установлен в ходе высококачественного УЗИ, выполненного в более раннем сроке, то результаты повторных исследований, не следует использовать для пересчета срока беременности.
Дополнительные измерения, оптимально полученные не ранее, чем через три недели после предыдущего исследования, обычно документируются как отклонения от средних показателей и пограничных значений для данного срока. Эта информация может быть представлена в виде балльных показателей (Z-scores), нормативных значений в процентилях или в виде графиков.
Однако степень отклонения от нормы в эти относительно ранние сроки беременности, которая бы потребовала изменения тактики ведения беременности (например, повторное исследование для оценки роста плода или анализ хромосом плода) пока еще точно не установлена.
Комбинация измерений значительно повышают точность оценки, по сравнению с данными, основанными лишь только на измерении окружности головки плода [17]. Однако, клиническая значимость этого улучшения незначительна ввиду того, что повышение точности определения срока гестации составляет менее чем один день [18].
Бипариетальный размер (БПР)
Анатомия
Положение курсоров для измерения
Цефалический индекс представляет собой отношение максимальной ширины головки к ее максимальной длине, этот показатель может быть использован для характеритсики формы головки плода. Аномальная форма головки (например, брахицефалия и долихоцефалия) могут быть признаками генетических синдромов. Эти находки также могут приводить к неточностям при оценке гестационного возраста плода на основании БПР; в таких случаях, измерение ОГ является более надежным методом [20].
Окружность головки (ОГ)
Анатомия
Аналогична описанной для измерения БПР. Проводя измерения ОГ, убедитесь, что курсоры располагаются в соответствии с тем методом, который ипользовался для построения номограмм.
Метод измерения
Если ультразвуковое оборудование обладает опцией измерений посредством эллипса, то в таком случае окружность головки может быть измерена путем непосредственного расположения эллипс-курсора вокруг наружного края костей черепа (рис. 1а). Окружности головки также может быть рассчитана путем использования измерения БПР и лобнозатылочного размера (ЛЗР) следующим образом: БПР измеряют, используя метод “переднего края”, как описано в предыдущем разделе, в то время как при измерении ЛЗР курсоров располагают в срединой части лобной и затылочной костей. Окружность головки затем вычисляется по формуле:
ОГ = 1.62 х (БПР+ЛЗР)
Окружность живота (ОЖ)
Анатомия
Положение курсоров для измерения
Окружность живота измеряется по наружной поверхности кожи, непосредственно с использованием эллипс-курсора, либо с использованием линейных взаимно перпендикулярных измерений, обычно переднезаднего размера живот (ПЗРЖ) и поперечного размера живота (ПРЖ) (рис. 1б). Для измерения переднезаднего размера живота курсоры располагают по наружной границе контура тела плода, от задней части (кожа покрывающая позвоночник) до наружного контура кожи передней стенки живота. Для измерения поперечного размера живота курсоры устанавливают по наружному краю контура тела плода, через наиболее широкую часть живота.
Окружность живота вычисляется по формуле:
ОЖ = π (ПЗРЖ + ПРЖ)/2 = 1,57(ПЗРЖ + ПРЖ)
Длина бедренной кости (ДБ)
Анатомия
Оптимальная визуализация ДБ осуществляется, когда четко видны оба конца окостеневших метафизов бедренной кости [21, 22]. Измеряется наибольшая продольная ось окостеневшего диафиза. Следует использовать тот же метод измерения, который использовался для построения номограмм, относительно угла падения ультразвукового луча к оси бедренной кости. Этот угол обычно должен составлять от 45° до 90°.
Положение курсоров для измерения
Каждый курсор должен быть установлен на концах окостеневшего диафиза, без включения дистальных эпифизов бедренной кости, если oни оказываются видны (рис. 1в). Измерения должны исключать артефакт треугольной шпоры, что может ошибочно увеличивать длину диафиза.
Предполагаемый вес плода (ПМП)
Измерения, проводимые в ходе УЗИ середины второго триместра, могут быть использованы для определения аномалий размеров плода [23, 24]. В некоторых странах эта информация также используется для оценки веса плода, используемого в качестве базового показателя для определения в последующем проблем роста плода.
Во многих случаях “несоответствие размеров” объясняется неверной оценкой менструального срока, в том числе и у женщин c регулярным менструальным циклом и точно известной датой первого дня последней менструации [25, 26]. Если срок беременности был определен на основании УЗИ в ранние сроки беременности, ПМП можно сравнивать с определенными, предпочтительно местными, нормативами для этого параметра [14, 27, 28]. Однако степень отклонения от нормы в этот ранний срок беременности, которая бы потребовала изменения тактики ведения беременности (например, повторное исследование для оценки роста плода или анализ хромосом плода) пока еще точно не установлена.
Оценка количества околоплодных вод
Объем амниотической жидкости может быть оценен субъективно или с использованием эхографических измерений. Если исследование проводится опытными специалистами, то субъективная оценка не уступает количественным методам измерениям (таким как, наибольший “вертикальный карман”, индекс амниотической жидкости) [29, 30]. Пациентки с отклонениями от нормы должны подвергаться более детальному анатомическому обследованию и дальнейшему клиническому наблюдению в динамике.
Двигательная активность плода
Нормальный плод обычно пребывает в расслабленном состоянии и периодически совершает движения. На этом этапе беременности не существует каких-либо движений специфического характера. Временное отсутствие или замедление двигательной активности плода во время проведения УЗИ не должно рассматриваться как фактор риска [31].
Патологическое положение, или необычно ограниченные движения или продолжительное отсутствие двигательной активности плода может быть основанием предполагать наличие его аномальных состояний, например таких, как артрогрипоз [32]. Оценка биофизического профиля не является частью рутинного УЗИ в середине второго триместра беременности [33].
Допплерография
В настоящее время использование доплеровских методов в ходе рутинного УЗИ во втором триместре не рекомендуется. Пока не существует достоверных данных подтверждающих необходимость универсального использования допплерографической оценки кровотока в маточных артериях или артериях пуповины для скринингового обследования беременных из группы низкого риска 35.
Многоплодная беременность
Оценка многоплодной беременности должна включать в себя следующие дополнительные элементы:
Аномалии прикрепления пуповины к плаценте, такие как оболочечное прикрепление пуповины, чаще встречаются при многоплодной беременности и могут сочетаться некоторыми осложнениями, такими как задержка внутриутробного роста плода, предлежание сосудов пуповины (vasa previa) и нарушения сердечного ритма плода [37, 38]. К сожалению, большинство случаев предлежания сосудов пуповины остаются не выявленными пренатально [39].
Наблюдение беременных с многоплодной беременностью должно осуществляться в соответствии с рекомендациями и клиническими протоколами принятыми на местах.
Оценка анатомии плода
Рекомендуемый минимум требований для рутинной оценки анатомии плода в середине второго триместра беременности приводится в табл. 1.
Головка
Череп
Четыре характеристики костей черепа плода должны оцениваться в рутинном порядке: размер, форма, целостность и костная плотность.
Все эти характеристики могут быть оценены во время проведения измерений головки, и когда проводится оценка анатомической целостности структур головного мозга (рис. 2) [40].
Головной мозг
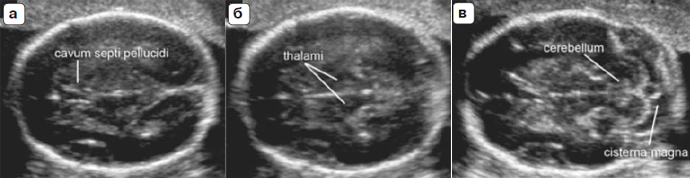
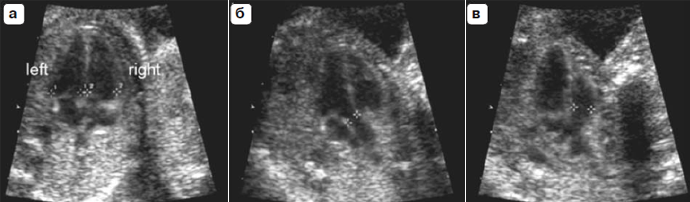
Стандартные плоскости для основного исследования головного мозга плода были уже ранее описаны в руководстве ISUOG, посвященном нейросонографии [19], этот документ можно загрузить с интернет-страницы общества (http:// www.isuog.org). Два поперечных сечения позволяют визуализировать структуры головного мозга, которые отражают анатомическую целостность мозга.
Эти сечения обычно называются черзжелудочковый и чрезталамический срезы (рис. 2). Ультразвуковые артефакты могут затруднять визуализацию полушария, которое расположено ближе к датчику. Третий чрезмозжечковый срез может быть добавлен для оценки анатомии задней черепной ямки. Должны быть оценены следующие структуры головного мозга:
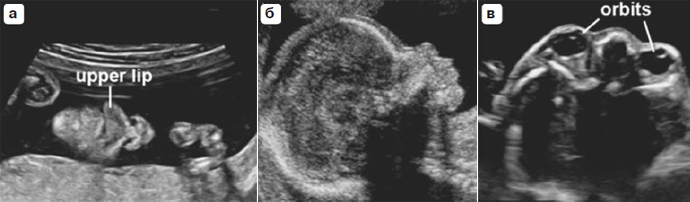
Лицо
Минимальная оценка лица плода должна включать попытку визуализации верхней губы на предмет потенциального наличия расщелины губы (рис. 3 а) [43]. Если технически возможно, так же могут оцениваться другие характеристики лица, включая его срединный профиль (рис. 3б), глазницы (рис. 3в), нос и ноздри.
Шея плода обычно имеет цилиндрическую форму, без признаков выпуклостей, объемных образований или скопления жидкости [44]. Визуализируемые опухоли шеи, такие как кистозная гигрома или тератома, должны быть задокументированы.
Грудная клетка
Грудная клетка плода должна быть правильной формы с плавным переходом в брюшную полость [45]. Ребра должны иметь нормальную кривизну без деформаций. Ткань обоих легких должна выглядеть гомогенной без признаков смещения срединных медиастинальных структур или наличия объемных образований. Поверхность диафрагмы может быть часто визуализирована в виде гипоэхогенной разделяющей линии между содержимым грудной (легкие и сердце) и брюшной полостей (печень и желудок) [46, 47].
Сердце
Общие положения для исследования сердца
“Базисное” и “расширенное” ультразвуковое исследование сердца плода были разработаны, чтобы максимизировать выявление пороков сердца при скрининговом обследовании во втором триместре беременности (рис. 4) [48]. Единственная зона акустической фокусировки и относительно узкое поле изображения позволяют максимизировать частоту кадров. Изображения следует увеличивать до тех пор, пока сердце не займет, по крайней мере, от одной трети до половины экрана монитора.
“Базисное” исследование сердца. “Базисное” скрининговое исследование сердца основывается на анализе четырехкамерного среза сердца плода. Частота сердечного ритма в норме варьирует от 120 до 160 ударов в минуту. В случае нормального висцерального ситуса сердце должно располагаться в левой части грудной клетки (на той же стороне, что и желудок ).
В норме сердце обычно занимает не более одной трети площади грудной клетки и не имеет признаков перикардиального выпота. Ось сердца в норме отклонена в левую часть грудной клетки плода под углом приблизительно 45 ± 20° (±два стандартных отклонения (SD)) [49].
“Расширенное базисное” исследование сердца. “Расширенное базисное” исследование сердца включает в себя оценку выводных отделов желудочков и позволяет увеличить частоту выявления грубых врожденных пороков сердца, помимо тех, которые можно обнаружить при обследовании только четырехкамерного среза.
Брюшная полость
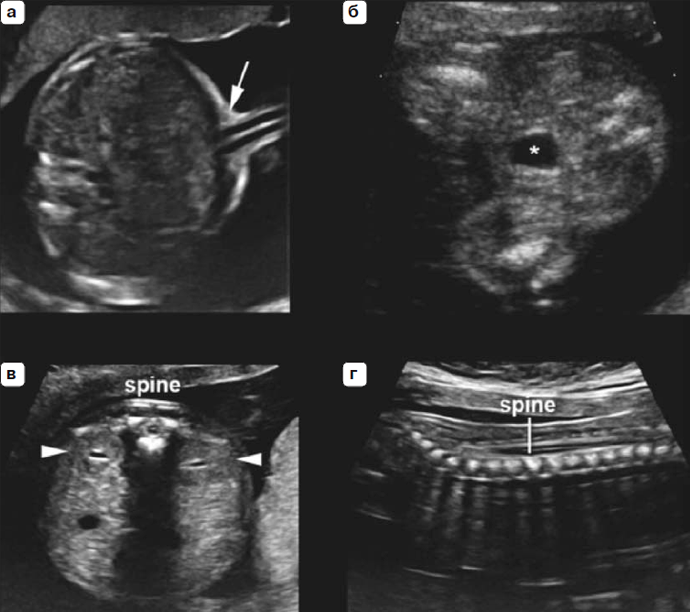
Кроме желудка расположенного слева, в верхнем правом квадранте живота рядом с печенью может определяться желчный пузырь плода, однако эта последняя находка не относится к минимальным требованием базисного исследования. Любые дополнительные кистозные образования, обнаруженные в брюшной полости, требуют направления к специалисту экспертного уровня для более детального исследования. Область прикрепления пуповины (рис. 5а) должна исследоваться на предмет наличия дефектов передней брюшной стенки таких как омфалоцеле или гастрошизис. Сосуды пуповины можно подсчитать, используя изображение в режиме серой шкалы в качестве дополнительного компонента рутинного исследования анатомии плода.
Почки и мочевой пузырь
Должны быть визуализированы мочевой пузырь и почки плода (рис. 5б и 5в). Если мочевой пузырь или почечные лоханки кажутся расширенными, необходимо провести их измерение. Невозможность визуализировать мочевой пузырь при повторных попытках требуют направления к специалисту экспертного уровня для более детального исследования.
Позвоночник
Для успешного исследования позвоночника плода требуется высокая квалификация специалиста УЗИ и тщательность при проведении сканирования, кроме того результаты в большой степени будут зависеть от положения плода (рис. 5в и 5г). Полное исследование позвоночника плода во всех проекциях не является частью рутинного исследования, хотя сагиттальные и поперечные проекции обычно являются достаточно информативными.
Наиболее частым среди тяжелых пороков развития позвоночника является открытая форма расщелины позвоночника (spina bifida), которая обычно сочетается с нарушениями анатомии головного мозга, такими как характерная деформация мозжечка (форма банана) и облитерация большой цистерны. Другие проекции позвоночика плода могут помочь выявить другие пороки развития позвоночника, включая аномалии позвонков и агенезию крестца [19].
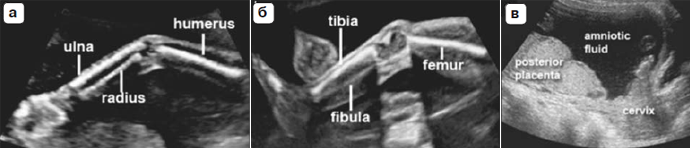
Конечности
Наличие или отсутствие обеих рук/кистей (рис. 6а) и обеих ног/стоп (Рис. 6б) должно быть задокументировано с использованием надлежащего системного подхода [52]. Подсчет пальцев рук и ног не является обязательной частью рутинного УЗИ в середине второго триместра беременности.
Плацента
Во время УЗИ должны быть описаны положение плаценты (рис. 6в), ее отношение к внутреннему зеву матки и структура. Примерами патологических изменений плаценты являются наличие кровоизлияний, множественных кист в случае триплоидии и объемных образований, таких как хориоангиома плаценты. В большинстве случаев ультразвукового исследования во втором триместре трансабдоминальный доступ позволяет достаточно четко визуализировать взаиморасположение плаценты и внутреннего зева шейки матки. Если нижний край плаценты достигает или перекрывает внутренний зев шейки матки, рекомендуется повторное исследование в третьем триместре [53, 54].
Рис. 6. Ультразвуковая визуализация верхних и нижних конечностей плода и плаценты. Наличие или отсутствие верхних и нижних конечностей должно быть задокументировано в рутинном порядке за исключением случаев, когда их визуализация ограничена по техническим причинам (а, б). Локализация плаценты должна оцениваться с учетом положения относительно шейки матки (в).
Пациентки после хирургических вмешательств на матке анамнезе в сочетании низко лежащей плацентой, расположенной по передней стенке, или с предлежанием плаценты составляют группу риска в отношении развития вращения плаценты. В таких случаях, плацента должна быть оценена на предмет вращения (placenta accreta), наиболее чувствительным признаком этой патологии является наличие в плаценте множественных неправильной формы лакун, в которых определяется артериальный или смешанный кровоток [55, 56].
Достаточно специфичным признаком вращения плаценты является аномальный вид границы контакта стенки матки и стенки мочевого пузыря, хотя этот признак может быть обнаружен в ограниченном числе случаев. Исчезновение гипоэхогенного пространства между плацентой, расположенной по передней стенке и стенкой матки не представляет собой ни чувствительного и ни специфичного маркера вращения плаценты (placenta accrete). Несмотря на то, что наличие вращения плаценты может быть заподозрено во время рутинного УЗИ в середине второго триместра, для оценки этой патологии более требуется детальное исследование в более поздние сроки.
Гениталии
Характеристика наружных гениталий для определения пола плода не является обязательным в контексте УЗИ в середине второго триместра беременности. Определение пола плода должно производиться только с согласия родителей, и с учетом положений местных законов.
Шейка матки, морфология матки и придатков
Различные исследования продемонстрировали сильную корреляцию между укорочением длины шейки матки по данным трансвагинального УЗИ и последующими преждевременными родами. Однако, различные рандомизированные контролируемые исследования, которые оценивали сочетание рутинных измерений длины шейки матки и последующих вмешательств (наложение швов на шейку матки, назначение прогестерона) не смогли продемонстрировать убедительных доказательств экономической эффективности подобных скрининговых программ [57, 58]. На настоящий момент, не существует достаточных доказательств, позволяющих рекомендовать рутинное измерение длины шейки матки во втором триместре беременности всем пациенткам общей популяции [59].
Выявление беременных с укорочением длины шейки матки может представлять значительный интерес для научных целей и для исследований результатов инвазивных тактик ведения в будущем, но не является основанием для необходимости рутинной ультразвуковой оценки шейки матки. Подобная универсальная скрининговая программа потребует не только значительных ресурсов и контроля качества, но и может привести к потенциальным отрицательным последствиям таким как негативные эмоциональные переживания у пациенток и необоснованные хирургические вмешательства.
Миоматозные узлы и объемные образования яичников должны быть задокументированы, особенно если они потенциально могут осложнить течение родов [60].