Синдром поликистозных яичников – отдаленные риски
Синдром поликистозных яичников (СПКЯ) – самое распространенное эндокринное нарушение среди женщин. В раннем репродуктивном возрасте основными симптомами СПКЯ являются нарушения менструального цикла, гиперандрогения и/или бесплодие. Основные симптомы СПКЯ в позднем репродуктивном возрасте: осложнения беременности, ожирение, нарушенная толерантность к глюкозе, сахарный диабет (СД) 2 типа, сердечно-сосудистые заболевания и рак органов полости малого таза. Женщины, входящие в группу риска, нуждаются в пожизненной профилактике и лечении СПКЯ с целью предотвращения неблагоприятных последствий.
Женщины с СПКЯ имеют повышенный риск осложненного течения беременности, например гестационный сахарный диабет (отношение шансов (ОШ) 2,94) и связанную с ним макросомию плода. Еще чаще встречаются гестационные гипертензивные нарушения (преэклампсия, ОШ 3,67; гипертония при беременности, ОШ 3,47) [1, 2]. Риск выкидыша (ОШ 1,75) и перинатальной смертности (ОШ 3,07) также увеличивается при СКПЯ, что непосредственно связано с ожирением, нарушением метаболизма глюкозы и маточного кровообращения [1, 3].
Несмотря на то что на сегодняшний день не существует официальных руководств и рекомендаций по ведению беременных с СПКЯ, скрининг на наличие гестационного сахарного диабета можно проводить при помощи определения уровня гликемии натощак (по венозной плазме) в первом триместре беременности. Кроме того, необходимо регулярно отслеживать уровень артериального давления и исследовать маточный/плацентарный кровоток во втором триместре (таблица).
Ожирение и его последствия
Доля женщин с избыточной массой тела (индекс массы тела (ИМТ) 25–30 кг/м²) или ожирением (ИМТ > 30 кг/м²) среди пациенток с СПКЯ варьирует в различных странах. Например, в Великобритании у 90% женщин с СПКЯ ИМТ > 25 кг/м², тогда как в Китае только 20% пациенток имеют избыточную массу тела или ожирение. Высокая доля больных ожирением наблюдается в США (61%) и Австралии (76%) [3].
Согласно современным представлениям, у женщин с СПКЯ чаще развивается ожирение абдоминального типа («яблоко»), поэтому для сбора данных о нарушениях метаболизма используют измерение окружности талии. СПКЯ в сочетании с абдоминальным ожирением приводит к развитию инсулинорезистентности.
Любой клинический случай ожирения у женщины осложняется такими заболеваниями, как артериальная гипертензия, обструктивное апноэ, дислипидемия. При СПКЯ осложнения представляют еще более серьезную проблему, поскольку инсулинорезистентность у таких пациенток более выражена.
Нарушенная толерантность к глюкозе и сахарный диабет 2 типа
Как известно, СПКЯ сопровождается инсулинорезистентностью: нарушение толерантности к глюкозе наблюдается у 40% больных в возрасте старше 40 лет [4]. В течение первых шести лет после выявления нарушения толерантности к глюкозе 50% заболевают СД. Согласно данным метаанализа, риск нарушения углеводного обмена и СД 2 типа при СПКЯ на 2,5 и 4,1 порядка превышает риск, рассчитанный в зависимости от ИМТ. По этой причине даже при нормальном ИМТ женщины с СПКЯ находятся в группе риска нарушений углеводного обмена. Неблагоприятный прогноз усугубляется гиперандрогенией и ановуляцией. Риск нарушенной толерантности к глюкозе или СД 2 типа в дальнейшем увеличивается из-за ожирения.
В 2012 г. в Амстердаме решением консенсуса рабочей группы Европейского общества репродукции и эмбриологии человека ( European Society for Human Reproduction and Embryology – ESHRE ) и Американского общества репродуктивной медицины (American Society for Reproductive Medicine – ASRM) по вопросам здоровья женщин с СПКЯ было рекомендовано проводить систематический скрининг на выявление нарушенной толерантности к глюкозе при наличии:
В качестве метода диагностики нарушения толерантности к глюкозе рекомендуется использовать пероральный глюкозотолерантный тест (ПГТТ): прием внутрь 75 г глюкозы перорально. Эксперты также рекомендуют ПГТТ, если имеются нарушения менструального цикла и гиперандрогения, поскольку исследования показали наличие прямой корреляции между числом симптомов СПКЯ и инсулинорезистентностью/СД 2 типа.
При лечении нарушенной толерантности к глюкозе необходимо корректировать образ жизни. Если подтверждено нарушение толерантности к глюкозе, а изменение образа жизни не дает результата, можно назначить метформин.
Во-первых, снижение уровня глюкозы в крови, оттекающей от печени. На молекулярном уровне действие метформина преимущественно обусловлено активацией АМФ-зависимой протеинкиназы печени.
Во-вторых, под влиянием препарата повышается периферическая утилизация глюкозы в результате активации пострецепторных механизмов действия инсулина, в частности тирозинкиназы и фосфотирозинфосфатазы. Усиливается утилизация глюкозы слизистой оболочкой кишечника, увеличивается количество глюкозных транспортеров 1, 3 и 4 в плазматической мембране как адипоцитов, так и моноцитов. Повышается транспорт глюкозы в эндотелии и гладких мышцах сосудов, а также в мышце сердца, чем и объясняется снижение инсулинорезистентности у больных СД 2 типа. На этом фоне уменьшается уровень базального инсулина в сыворотке крови.
Имеются сообщения о снижении в ночные часы на фоне приема метформина повышенного систолического и диастолического давления у лиц с инсулинорезистентностью как при наличии СД, так и при его отсутствии. Снижение артериального давления у лиц с метаболическим синдромом, вероятно, обусловлено уменьшением выраженности инсулинорезистентности и компенсаторной гиперинсулинемии и объясняется не только редукцией массы тела. Метформина гидрохлорид обладает легким анорексигенным эффектом, а риск развития гипогликемических состояний и гиперинсулинемии при его приеме отсутствует.
Таким образом, терапия препаратом из группы бигуанидов метформином – сенситайзером к инсулину и активатором глюконеогенеза – улучшает чувствительность периферических тканей к инсулину и относится наряду с соблюдением диетических рекомендаций к мероприятиям первой линии в коррекции метаболического синдрома с этапа нарушения толерантности к глюкозе.
Многочисленные исследования сфокусированы на проблеме риска развития сердечно-сосудистых заболеваний среди женщин с СПКЯ, но их выводы противоречивы. Так, M. Rizzo и соавт. проанализировали результаты ряда научных работ. По данным пяти исследований, женщины с СПКЯ имели риск возникновения сердечно-сосудистых заболеваний, в трех других такого риска обнаружено не было. Течение СПКЯ, результат нарушения сердечно-сосудистой деятельности, средний возраст пациентов во всех исследованиях различались. В некоторые исследования включали участниц с малой амплитудой возраста, слишком ранним возрастом для начала развития заболеваний сердца и сосудов. Кроме того, возникали трудности с постановкой диагноза СПКЯ после менопаузы в ходе ретроспективного анализа [6].
Метаанализ P.C. de Groot и соавт., основанный на исследованиях пяти возрастных категорий людей, показал, что у женщин с СПКЯ риск коронарной болезни сердца или болезни сосудов головного мозга выше по сравнению с контрольной группой (95%-ный доверительный интервал (ДИ) 1,47–2,76) [7]. Совсем недавно крупное ретроспективное исследование с участием более чем 200 женщин с СПКЯ и длительностью более 11 лет показало возрастающий риск возникновения инфаркта миокарда и стенокардии у женщин с СПКЯ [8]. Однако общее число случаев инфаркта миокарда и стенокардии не отличалось от остальной популяции, где 80% людей было младше 45 лет. Кроме того, среди выборки пациенток в Великобритании (21 000 женщин с СПКЯ) не было отмечено очевидного роста сердечно-сосудистой заболеваемости, но молодой возраст выборки и достоверность диагноза ставят результат под сомнение [9].
По сравнению с сердечно-сосудистыми заболеваниями заболевания сосудов мозга признаны одним из наиболее частых последствий СПКЯ (ОШ 2,8), по значимости немного уступающим высокому ИМТ (ОШ 3,4) [10].
Несмотря на то что прямая связь сердечно-сосудистой заболеваемости и смертности у женщин с СПКЯ не обозначалась, клиническая гиперандрогения и нарушения менструального цикла у женщин в репродуктивном периоде впоследствии, во время постменопаузы, повышают риск сердечно-сосудистых заболеваний [11, 12]. Для того чтобы доказать прямую связь, необходимо проведение масштабных исследований с широкой выборкой пациенток и распределением по ИМТ.
Скрытые сосудистые заболевания
Если связь сердечно-сосудистых заболеваний и СПКЯ у женщин оспаривается, то риск развития скрытых заболеваний сосудов в большей степени ассоциирован с СПКЯ и менее зависим от возраста и ИМТ. В исследованиях прогноза развития и оценки атеросклероза определяются три критерия: толщина комплекса «интима – медиа» общих сонных артерий, жесткость артерий и кальцификация коронарных артерий. Значения всех перечисленных критериев повышены у женщин с СПКЯ по сравнению с контрольной группой независимо от возраста и ИМТ [13–17].
Факторы риска возникновения классических сердечно-сосудистых заболеваний
Поскольку риск возникновения скрытых сосудистых заболеваний у женщин с СПКЯ повышается, растет и риск классических заболеваний. Установлено, что артериальная гипертензия, дислипидемия, в частности сниженный уровень холестерина липопротеинов высокой плотности, нарушение толерантности к глюкозе или СД 2 типа, ожирение (особенно абдоминального типа) чаще встречаются у женщин с СПКЯ. Абдоминальное ожирение (окружность талии > 80 см) и сниженный холестерин липопротеинов высокой плотности являются сигналом для серьезного скрининга, который нужно проводить как можно раньше.
Риск обструктивного апноэ сна у женщин с СПКЯ выше в пять раз, чем у контрольной группы, особенно по показателям ИМТ [18].
Для постановки диагноза «метаболический синдром» достаточно подтвердить наличие трех признаков из следующих: абдоминальное ожирение, низкий уровень холестерина липопротеинов высокой плотности, высокий уровень триглицеридов, высокое артериальное давление, наличие нарушения толерантности к глюкозе. Присутствие хотя бы одного из данных признаков увеличивает риск сердечно-сосудистого заболевания [19]. Чем сложнее симптоматика пациентки с СПКЯ, тем серьезнее угроза заболевания сердца и сосудов [20].
Консенсус рабочей группы ESHRE/ASRM по вопросам здоровья женщин с СПКЯ (2012) для уточнения риска сердечно-сосудистых заболеваний рекомендует измерять артериальное давление, уровень глюкозы, липидный профиль, окружность талии, оценивать физическую активность, исследовать питание, узнавать о наличии табачной зависимости вне зависимости от возраста больной (таблица) [3].
При СПКЯ риск сердечно-сосудистых заболеваний имеется даже у пациенток с нормальным ИМТ, хотя данные риски осложняются именно ожирением.
Долгосрочные метаболические заболевания у женщин с СПКЯ могут стать причиной скрытых сосудистых заболеваний. Несмотря на то что зависимость СПКЯ и сердечно-сосудистых заболеваний в прямом значении не установлена, риск имеется. На практике пожизненная метаболическая дисфункция может увеличить риск сердечно-сосудистых заболеваний, особенно после менопаузы.
Гинекологические злокачественные образования
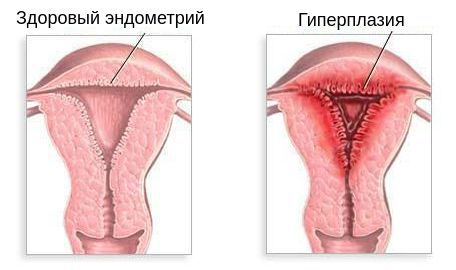
Хроническая ановуляция и продолжительное воздействие активных, не прикрытых прогестероном эстрогенов может привести к гиперплазии эндометрия и раку эндометрия. По данным метаанализа 2009 г., риск развития рака эндометрия выше у женщин с СПКЯ (ОШ 2,7, 95%-ный ДИ 1,00–7,29) [21]. Предшествовавший систематический обзор показал, что риск эндометриального рака был в 5,3 раза выше у женщин с СПКЯ и в 6,1 раза выше у женщин с СПКЯ и ожирением [10]. Однако большинство случаев рака эндометрия представлены высокодифференцированной аденокарциномой и имеют хороший прогноз.
Консенсус рабочей группы ESHRE/ASRM по вопросам здоровья женщин с СПКЯ (2012) рекомендует проверять состояние слизистого слоя матки при помощи УЗИ или эндометриальной биопсии тем женщинам, у которых наблюдалась продолжительная аменорея. Для профилактики гиперплазии эндометрия рекомендуется также не менее четырех раз в год проводить прогестероновую пробу (таблица) [3].
Рак молочной железы
Данные о случаях заболевания женщин с СПКЯ раком молочной железы ограничены. В ходе метаанализа на основе трех исследований B.G. Chittenden и соавт. не обнаружили разницы между распространенностью рака молочной железы у женщин с СПКЯ по сравнению с группой контроля [21]. В настоящий момент каких-либо рекомендаций по ведению женщин с СПКЯ с целью профилактики рака молочной железы не существует.
Только в одном исследовании была сделана попытка установить связь между СПКЯ и раком яичника [22]. Несмотря на общепринятую позицию в отношении прямой зависимости между раком яичника и числом овуляций, результаты показали: женщины с СПКЯ заболевают в 2,5 раза чаще, чем женщины без СПКЯ. Исследование было ограничено небольшим числом наблюдений. Однако данное обстоятельство не помешало установить факт: при повышенной заболеваемости смертность от рака яичника при СПКЯ ниже, чем у здоровых женщин [23].
Из-за ограниченности данных невозможно установить достоверную связь между раком яичника и СПКЯ. Однако необходимо принять во внимание косвенные факторы, повышающие риск данного заболевания у больных СПКЯ: отсутствие родов в анамнезе, бесплодие и его лечение, хроническая ановуляция и ожирение. На сегодняшний момент не существует определенных рекомендаций для проведения скрининга рака яичника у женщин с СПКЯ.
У пациенток с таким хроническим заболеванием, как СПКЯ, очень часто выявляются ожирение и нарушения углеводного обмена. Метаболические нарушения у женщин с СПКЯ ведут к осложнениям беременности и с возрастом к развитию сердечно-сосудистых заболеваний. Для того чтобы доказать прямую связь с заболеваемостью и смертностью от сердечно-сосудистых заболеваний, требуется больше достоверных данных. Информирование и обучение врачей играют ключевую роль в предотвращении долгосрочных осложнений СПКЯ, включая метаболические нарушения и рак эндометрия, то есть тех заболеваний, которые можно выявлять и лечить на ранних стадиях.
Информация о препаратах может не соответствовать утвержденной инструкции по применению. Перед назначением упомянутых препаратов, пожалуйста, ознакомьтесь с утвержденной инструкцией по применению.
Синдром поликистоза яичников
Общая информация
Краткое описание
Российская ассоциация эндокринологов
Российское общество акушеров-гинекологов
Синдром поликистоза яичников
Год утверждения: 2016 (пересмотр каждые 3 года)
Синдром поликистозных яичников (СПКЯ) – полигенное эндокринное расстройство, обусловленное как наследственными факторами, так и факторами внешней среды. Ведущими признаками СПКЯ являются: гиперандрогения, менструальная и/или овуляторная дисфункция и поликистозная морфология яичников.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
После пересмотра критериев NIH (1990) в 2012 году было принято решение о предпочтительном использовании для постановки диагноза СПКЯ согласованных критериев ASRM/ESHRE (2003) с обязательным указанием клинических вариантов [19]. Данный подход к диагностике СПКЯ поддерживается и Endocrine Society (США) (уровень убедительности рекомендаций В, уровень достоверности доказательств 2b) (таблица 1) [21].
Таблица 1. Диагностические критерии СПКЯ в соответствии с основными консенсусами 
Этиология и патогенез
Эпидемиология
Диагностика
Комментарии: ИМТ вычисляется по формуле: ИМТ (кг/м2) = масса тела (кг)/рост2 (м2).
Комментарии: Для диагностики ПКЯ достаточно, если данным критериям отвечает хотя бы один яичник. При обнаружении доминантного фолликула (более 10 мм в диаметре) или желтого тела, ультразвуковое исследование нужно повторить в следующем цикле. Данные критерии не следует применять у женщин, получающих КОК (комбинированные оральные контрацептивы). При наличии кист или асимметрии яичников требуется дополнительное исследование. Субъективное впечатление о ПКЯ не должно заменять настоящие критерии – необходимые данные о количестве, размерах фолликулов и объеме яичников. В то же время характер распределения фолликулов, увеличение объема и повышение эхогенности стромы можно не описывать, так как для клинической практики вполне достаточно измерения объема яичников.
Дифференциальный диагноз
Лечение
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2а)
Комментарии: Снижение веса на фоне ТМОЖ у пациенток с СПКЯ способствует нормализации менструальной функции и улучшению ряда метаболических показателей (преимущественно – углеводного обмена), однако ответ имеет индивидуальный характер [21]. Снижение веса на фоне ТМОЖ при СПКЯ не оказывает существенного влияния на гирсутизм [21].
Комментарии: Поведенческая терапия с целью уменьшения потребления пищи и увеличения физической активности является обязательным условием проводимого лечения. Эффективность гипокалорийной диеты при одновременном использовании сибутрамина повышается и более существенно снижается уровень андрогенов у больных СПКЯ. Умеренное снижение веса при СПКЯ и ожирении зарегистрировано и при применении орлистата. Однако с позиции оценки соотношения «польза/риск», целесообразность рутинного применения фармакотерапии ожирения и избыточного веса при СПКЯ не поддерживается [14,40].
Хирургическое лечение
Комментарии: Эффективность лапароскопического дриллинга и применения гонадотропинов сопоставимы. Монополярная электрокаутеризация и лазер применяются с одинаковой эффективностью (уровень убедительности рекомендаций А, уровень достоверности доказательств 1а) [43, 44]. Для достижения эффекта при СПКЯ достаточно 4-х пункций яичника, с большим их числом ассоциировано возрастание преждевременной овариальной недостаточности [40]. У 50% пациентов после лапароскопии требуется индукция овуляции.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2b).
Что такое поликистоз яичников (СПКЯ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Байрашевой В. И., эндокринолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Выделяют две наиболее значимые теории развития СПКЯ:
Обе теории объясняют те жалобы и лабораторные изменения, которые наблюдаются у пациенток с поликистозом яичников.
Симптомы поликистоза яичников
К признакам поликистоза яичников относятся:
Под нерегулярным менструальным циклом понимают:
Аномальные маточные кровотечения возникают тогда, когда утолщённый эндометрий (внутренний слой матки) отторгается не полностью и нерегулярно. При этом кровотечения становятся обильнее и длительнее.
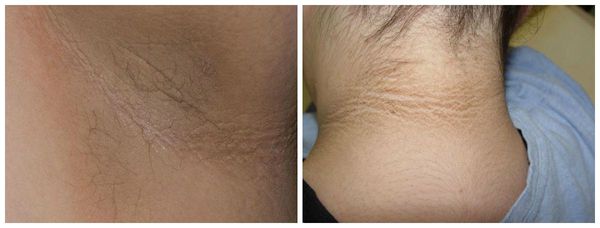
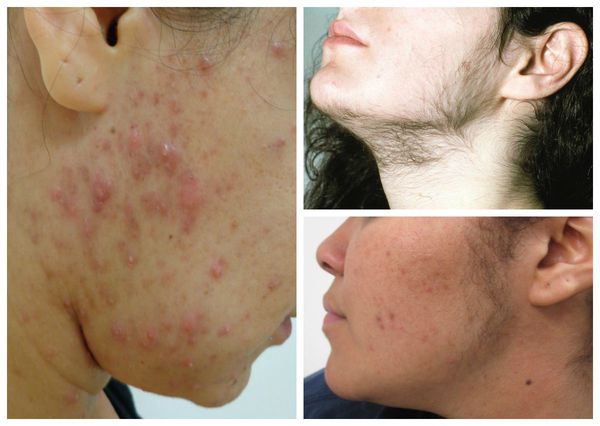
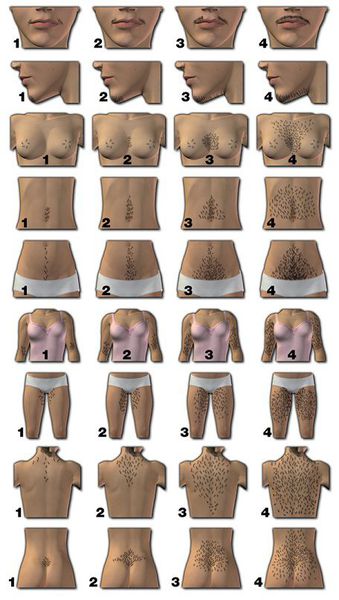
К симптомам избытка мужских половых гормонов относятся:
Патогенез поликистоза яичников
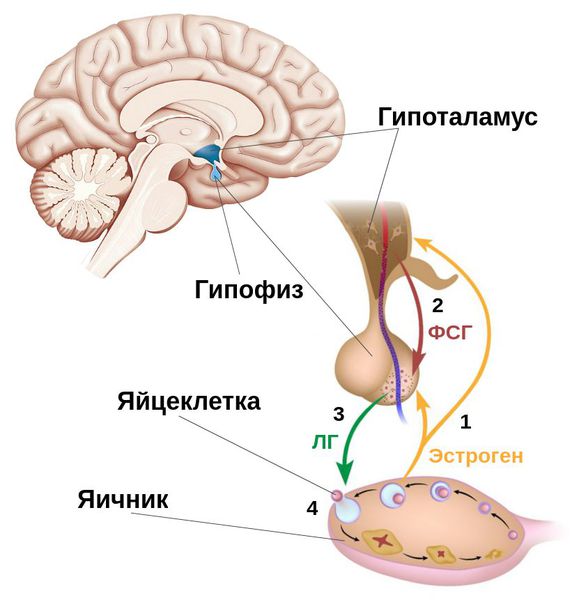
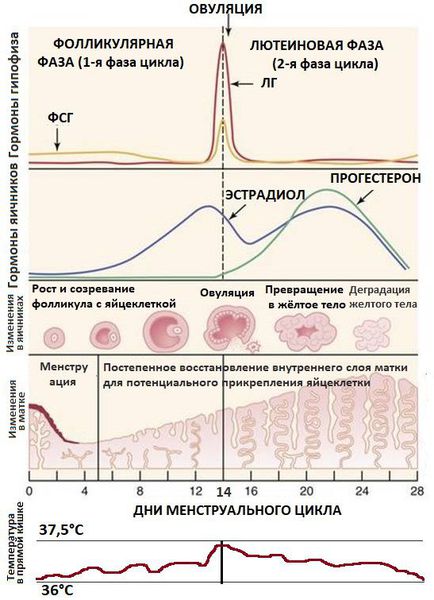
Фолликулы яичника — это своеобразные биологические капсулы, содержащие яйцеклетки. Процессы их созревания и дальнейших преобразований регулируются многими гормонами. Ведущими регуляторами являются фолликулостимулирующие и лютеинизирующие гормоны, вырабатываемые гипофизом, — ФСГ и ЛГ.
Под влиянием пика ЛГ запускается процесс превращения совулировавшего фолликула в жёлтое тело — временную эндокринную железу. Она вырабатывает прогестерон — гормон, необходимый для закрепления оплодотворённой яйцеклетки в полости матки. ЛГ также стимулирует образование в яичнике андрогенов — мужских половых гормонов.
Если оплодотворение яйцеклетки сперматозоидом не произошло, жёлтое тело постепенно уменьшается и снижает выработку прогестерона. В итоге это ведёт к началу менструации — отторжению внутреннего слоя матки (эндометрия), который не пригодился для прикрепления оплодотворённой яйцеклетки.
Отсутствие доминантного фолликула приводит к невозможности возникновения овуляции (следовательно, к бесплодию) и невозможности формирования жёлтого тела — источника выработки прогестерона. Поэтому во вторую фазу цикла в крови наблюдается низкий уровень прогестерона. Это, в свою очередь, является причиной отсутствия отторжения эндометр ия — прекращения менструации или длительной задержки её наступления. Отсутствие отторжения внутреннего слоя матки может привести к его чрезмерному разрастанию, т. е. гиперплазии эндометрия. Это нарушение является фактором риска развития рака.
Избыток андрогенов способен в некоторой степени превращаться в эстрогены (главным образом, не в эстрадиол, а в эстрон — другой женский половой гормон). Эстрон ещё больше стимулирует повышение ЛГ. Так замыкается и самоподдерживается этот патологический процесс.
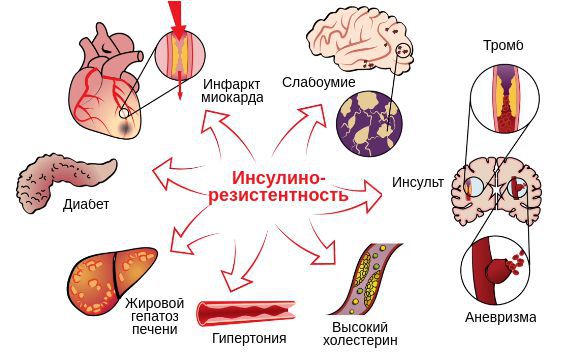
В качестве другой причины развития и прогрессирования СПКЯ рассматривается генетически запрограммированные нарушения выработки и действия инсулина с формированием инсулинорезистентности — недостаточного ответа тканей на его действие.
Инсулин является гормоном, который регулирует обмен углеводов, а также жиров и белков. Он оказывает анаболическое (ростовое) действие на многие органы и ткани. Из-за снижения чувствительности тканей к нему эффект гормона становится недостаточным, что может сопровождаться повышением уровня глюкозы в крови. В попытке снизить уровень сахара увеличивается выработка инсулина, т. е. в крови выявляется избыток инсулина при несниженном уровне глюкозы.
Классификация и стадии развития поликистоза яичников
В зависимости от выходящих на первый план жалоб и связанных с ними подходов к лечению выделяют три типа СПКЯ:
Осложнения поликистоза яичников
СПКЯ приводит к следующим нарушениям:
Диагностика поликистоза яичников
1. Подтверждение овуляторной дисфункции — несозревание доминантного фолликула (ановуляция) или его нерегулярное созревание (олигоовуляция).
Основные методы определения овуляции или её отсутствия:
2. Оценка клинических проявлений гиперандрогении — избытка мужских половых гормонов.
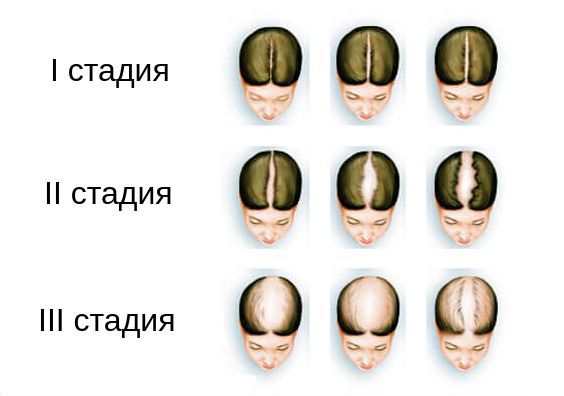
Степень алопеции, связанной с избытком андрогенов, рекомендуется оценивать по шкале Людвига. Согласно ей, выделяют три стадии алопеции:
Для оценки веса необходимо:
В норме ИМТ находится в пределах 18,5-24,9. ИМТ 25,0-29,9 указывает на избыточный вес, ИМТ выше 30 — на ожирение.
3. Лабораторная диагностика избытка мужских половых гормонов:
Уровень половых гормонов у женщин, принимающих комбинированные оральные контрацептивы, необходимо оценивать не раньше чем через три месяца после их отмены.
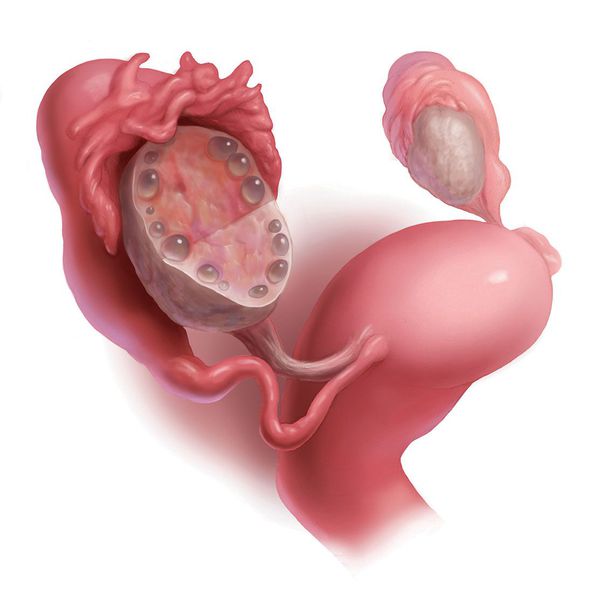
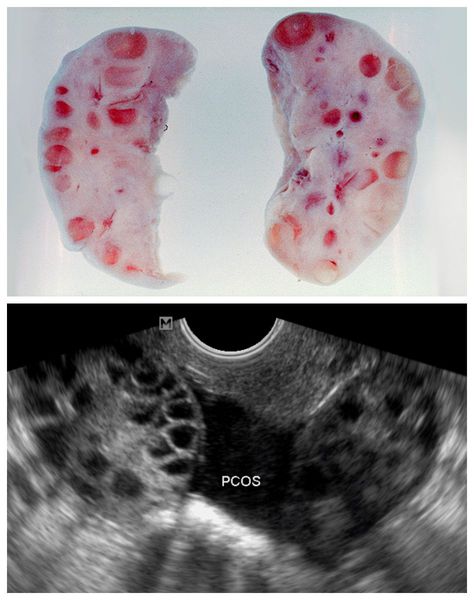
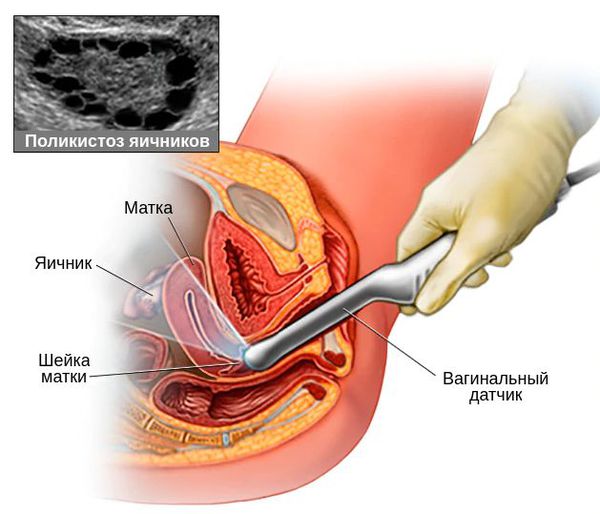
4. Подтверждение поликистоза яичников на УЗИ.
Иногда, особенно у подростков, наблюдается УЗ-картина мультифолликулярности. Однако это не свидетельствует о наличии СПКЯ, поскольку у пациентки нет гормональных и овуляторных нарушений. Поэтому у девочек, не достигших половой зрелости (когда после первой менструации прошло менее 8 лет), для диагностики используют только два критерия — гиперандрогению и нарушение овуляции.
Для подтверждения поликистоза яичников на УЗИ существуют чёткие критерии:
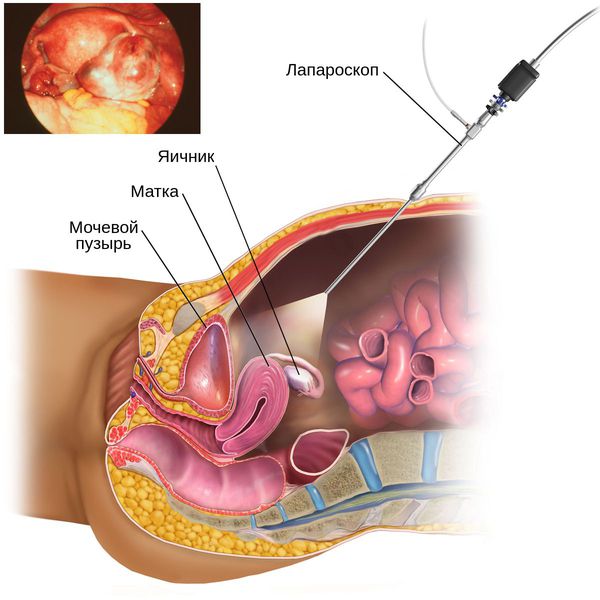
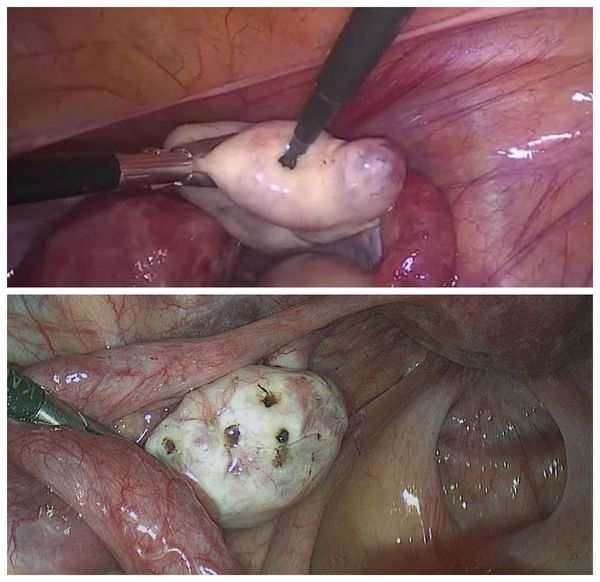
5. Диагностическая лапароскопия — хирургическая операция с выполнением небольших разрезов. Позволяет врачу с помощью введённого в малый таз прибора — лапароскопа — своими глазами увидеть состояние органов малого таза, в частности яичников.
6. Диагностика метаболического синдрома:
7. Другие лабораторные нарушения, которые встречаются при СПКЯ (но не являются критериями для постановки этого диагноза):
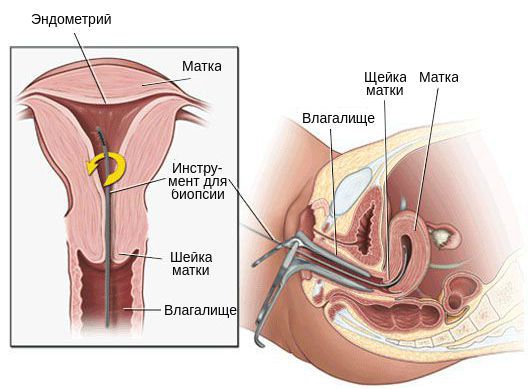
8. Биопсия эндометрия показана женщинам с ациклическими кровотечениями.
Лечение поликистоза яичников
Лечение СПКЯ проводится индивидуально в каждом отдельном случае. Выбор тактики зависит от возраста, предъявляемых жалоб, выраженности симптомов и их сочетания, репродуктивных планов женщины, риска развития сердечно-сосудистых заболеваний.
В целом лечение поликистоза яичников комплексное. Оно включает в себя:
Снижение избыточного веса и коррекция метаболических расстройств
В первую очередь необходимо изменить образ жизни:
Лечение бесплодия
В первую очередь для лечения бесплодия рекомендуют следующие препараты:
В процессе стимулирования овуляции должен обязательно проводиться УЗИ-мониторинг состояния эндометрия и созревания фолликулов (безопасно наличие менее трёх зрелых фолликулов), наблюдение акушера-гинеколога и гормональный контроль. Это необходимо для исключения развития возможных осложнений:
Во вторую очередь рекомендуются следующие методы лечения:
Дриллинг яичников («продырявливание») — лапароскопическое разрушение поликистозных образований. Приводит к восстановлению овуляции за счёт механического разрушения утолщённой оболочки яичника, мешающей яйцеклетке выходить из фолликула. Тем самым дриллинг способствует:
Дриллинг может являться основным методом лечения при наличии спаек между органами малого таза, непроходимости маточных труб и других патологиях.
Лечение гирсутизма и алопеции
Если поликистоз яичников не связан с бесплодием, в первую очередь назначают комбинированные оральные контрацептивы (КОК). Они содержат минимальные дозы этинилэстрадиола (20-30 мкг) или натуральные эстрогены (например клайра ).