Кровотечение должно быть остановлено
Кровь как орган
Форменные элементы крови
Рисунок 1. Форменные элементы крови
Тромбоциты (кровяные пластинки) представляют собой фрагменты гигантских клеток костного мозга. Совместно с белками плазмы они обеспечивают быстрое свертывание крови, вытекающей из поврежденного кровеносного сосуда, что приводит к остановке кровотечения и тем самым защищает организм от кровопотери.
Баланс свертывающей и противосвертывающей систем крови
Факторы, нарушающие это хрупкое равновесие, например, даже незначительные повреждения стенки кровеносного сосуда приводят к ускорению времени свертывания крови и образованию более крупных сгустков крови, видимых невооруженным глазом. Поэтому неудивительно, что и искусственный клапан сердца также может нарушить естественный баланс свертывающей и противосвертывающей систем.
Для измерения свертываемости крови необходим простой анализ на определение времени свертывания крови, позволяющий рассчитать международное нормализованное отношение (МНО) при помощи автоматического анализатора свертывания крови.
Чем ниже МНО, тем быстрее сворачивается кровь, то есть тем она «гуще». Чем выше МНО, тем дольше сворачивается кровь, то есть тем она «жиже» и выше опасность кровотечений.
Анализ на свертывание крови позволит подобрать наиболее оптимальную дозировку антикоагулянтов.
Dr. Vechkaev+
Dr. Vechkaev+: Блог о здоровье, силе и красоте
Мифы о высокой температуре
Мифы о высокой температуре
Повышение температуры тела может возникнуть от перегрева, при активной физической работе, при стрессах или сильных переживаниях.
Когда термометр показывает температуру выше 38 С, нам не только плохо, но и страшно. А у страха, как известно, глаза велики, поэтому о температуре и слагают мифы.
Чем тяжелее болезнь, тем выше температура
Подъём температуры зависит не от тяжести заболевания, а от особенностей организма. Чем младше человек, чем крепче иммунитет, тем сильнее у него температурная реакция. Почти без лихорадки протекают болезни у старых и истощённых людей со слабым иммунитетом.
Температура полезна — она сжигает вирусы и микробы
Патогенные микроорганизмы «сжигает» лишь весьма высокая температура – аж выше 41 C, которая точно достаточно вредна для организма. При температуре тела 41 С нагрузка на сердце возрастает в шесть раз. При температуре 42 C в организме начинает сворачиваться белок.
Температура поднимается только во время болезни
Физиологическое повышение температуры (примерно до 37,5 C) возникает от перегрева, при активной физической работе, при стрессах или весьма сильных переживаниях. А у детей температура вообще может повыситься от сильного плача, тёплой одежды или слишком горячей еды.
Для некоторых людей повышенная температура — это норма. Исследователи из Мэрилендского университета, обследовав чуть больше сотни здоровых мужчин и женщин в возрасте от 18 до 50 лет, установили, что нормальная температура может варьироваться в пределах от 35,5 до 37,7 С.
Если болезнь протекает с высокой температурой, выздоровление наступает быстрее
Это хорошо лишь в отношении вирусных заболеваний — стремительное начало гриппа чаще всего заканчивается быстрым выздоровлением. Для многих заболеваний характерно стойкое, длительное повышение температуры.
Температуру можно определить, пощупав лоб и руки
Из-за испарины лоб может оставаться прохладным даже при очень высокой температуре. Тактильно температуру надёжнее определять в верхней части живота.
«Внутрисосудистое свертывание крови при COVID-19 определяет весь ход болезни»
 Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Сегодня известно, что при COVID-19, в первую очередь, страдает свертывающая система крови. Вот почему у всех умерших от осложнений новой коронавирусной инфекции находят большое количество тромбов. Как это объяснить? Почему это заметили не сразу? Каким образом и почему это происходит? Можно ли предотвратить развитие такого осложнения? Об этом – наш разговор с А.Д. Макацария, академиком РАН, одним из крупнейших в мире специалистов по изучению нарушений свертываемости крови, создателем Школы клинической гемостазиологии, заведующим кафедрой Сеченовского университета. Александр Давидович и его ученики активно сотрудничают с университетом Сорбонны, Венским, Римским, Миланским и Тель-Авивским университетами, Технион в Хайфе. Под его руководителем защищено 150 кандидатских и докторских диссертаций. Автор более 1200 научных трудов, в том числе 40 монографий.
– Александр Давидович, в последнее время во всем мире появляется всё больше сообщений о том, что при COVID-19 страдает свертывающая система крови. Так ли это, и если да, то чем вы объясняете этот феномен?
– Безусловно, это так. Более того, хочу сказать, что практически нет такой инфекции (вирусной или, тем более, бактериальной), которая бы не влияла на свертывание крови. Доказательство тому – учение о сепсисе и септическом шоке как универсальной модели ДВС-синдрома – синдрома диссеминированного внутрисосудистого свертывания крови. Степень тяжести тромботических нарушений зависит от особенностей возбудителя и организма-хозяина (иммунная система, система гемостаза, наличие сопутствующих заболеваний и т.д.).
– Но ведь не у всех пациентов развивается сепсис и септический шок?
– Конечно, не у всех. Поэтому очень актуальным и далеко не изученным в настоящее время является механизм патогенеза осложнений, вызванных коронавирусной инфекцией. Во многом это обусловлено особенностями вируса, а также особенностями организма человека, начиная от количества и качества рецепторов, представленных у человека и их способностью связываться с этим вирусом. Безусловно, на исходы заболевания огромное влияние оказывает коморбидность, то есть наличие сопутствующих хронических заболеваний у пациента.
– Почему, по вашему мнению, эта особенность течения болезни проявилась не сразу?
— Я считаю, что все это проявилось сразу, но не было адекватно оценено врачами изначально: еще не было такого количества вскрытий и широкого тестирования на гемостазиологические маркеры. Надо сказать, мы занимаемся изучением этой проблемы довольно давно, практически с самого начала эпидемии. Еще в самом начале апреля мы опубликовали работу, основанную на первых наблюдениях наших китайских коллег. Работа называлась «COVID-19 и синдром диссеминированного внутрисосудистого свертывания крови». Она имела чрезвычайно широкий резонанс, поскольку уже тогда врачи начали понимать роль свертывающей системы крови в инфекционном процессе.
– Каков механизм тромбообразования при covid-19 и отличается ли он от этого процесса при других патологиях?
– Это очень непростой вопрос. На сегодняшний день однозначно можно утверждать – при этом вирусе с самого начала имеет место активация гемостаза, внутрисосудистое свертывание крови и тромбообразование в сосудах мелкого калибра жизненно важных органов. При этом повреждаются не только легкие, а блокада микроциркуляции и ее необратимый характер определяют исход заболевания. Позднее начало антикоагулянтной терапии является неблагоприятным фактором. Причем этот процесс внутрисосудистого свертывания в капиллярах легкого играет важную роль в развитии острого респираторного дистресс-синдрома (ОРДС), о котором все говорят. Но далеко не все с самого начала уловили связь между внутрисосудистым свертыванием крови и ОРДС.
В западной литературе даже появился термин «легочная интраваскулярная коагуляция». Практически во всех случаях имеет место активация системного воспалительного ответа. Это общебиологическая реакция, которая особенно проявляется в ответ на инфекцию, вирусные возбудители. Международные организации признали, что коронавирусная инфекция – это сепсис.
Таким образом, цитокиновый и тромботический шторм усугубляют состояние больного и определяют степень тяжести. Но есть и особенности. Возможно, при COVID-19 в первую очередь повреждается фибринолиз – часть системы гемостаза, которая обеспечивает процесс разрушения уже сформированных кровяных сгустков, тем самым, выполняя защитную функцию предотвращения закупорки кровеносных сосудов фибриновыми сгустками. Отсюда синдром фибринирования при меньшей частоте геморрагических осложнений. И отсюда же открывается перспектива применения тромболитиков, о чем сейчас так много говорят и пишут. А впервые предложили такую схему наши американские коллеги.
– А ведь есть немало людей с нарушениями свертываемости крови. Сейчас, во время эпидемии, для них настали трудные времена.
– Это так. В нашей популяции есть люди не только с явными, но и со скрытыми нарушениями гемостаза, предрасполагающими к тромбозам – генетические тромбофилии, антифосфолипидный синдром и ряд других заболеваний, сопровождающихся избыточной активацией системы гемостаза; а также люди с высокой готовностью к супервоспалительному ответу (врожденные факторы и ряд ревматологических и иммунных заболеваний). Им сейчас важно контролировать своё состояние, а врачам не забывать об этом.
Вообще надо сказать, что открытие NET расширило горизонты в понимании биологии нейтрофилов и роли этих клеток в организме. Использование организмом хозяина хроматина в сочетании с внутриклеточными белками в качестве естественного противомикробного агента имеет древнюю историю и меняет наше представление о хроматине как только о носителе генетической информации. Благодаря избыточному и неконтролируемому формированию NET, нейтрофилы могут способствовать развитию патологического венозного и артериального тромбоза, или «иммунотромбоза», а также играют важную роль в процессах атеротромбоза и атеросклероза. Высвобождение NET является, как выяснилось, одной из причин тромбообразования при таких состояниях, как сепсис и рак. Наличие NET при этих заболеваниях и состояниях дает возможность использовать их или отдельные компоненты в качестве потенциальных биомаркеров. NET и их компоненты могут быть привлекательны в качестве терапевтических мишеней. Дальнейшие исследования нейтрофилов и NET необходимы для разработки новых подходов к диагностике и лечению воспалительных и тромботических состояний.
– Размышляя о высокой летальности у пациентов, которым пришлось применить ИВЛ, вы констатируете, что мы, возможно, пошли не тем путем. А какой путь может оказаться более верным?
– Да, я имел в виду, что при оценке вентиляционно-перфузионных нарушений при COVID-19 превалируют перфузионные нарушения, нарушения микроциркуляции, а это значит, что главная терапевтическая мишень – восстановление нормальной перфузии тканей, то есть противотромботическая терапия, а возможно, даже и фибринолитическая. Механическая вентиляция не может решить вопрос перфузионных нарушений.
– Видите ли вы, что в связи с эпидемией стали более частыми проблемы тромбообразования в акушерско-гинекологической практике?
– Случилось так, что во многом и благодаря нашим стараниям (лекциям и публикациям), большинство акушеров сегодня осведомлены о том, что беременность – это состояние так называемой физиологической гиперкоагуляции, и этим пациенткам нередко назначаются антикоагулянты во время беременности. Тем не менее, требуются дальнейшие исследования для вынесения суждения о частоте тромбозов у беременных с COVID-19.
Вообще надо сказать, что большинство осложнений беременности либо обусловлены, либо сочетаются с высоким тромбогенным потенциалом. Генетические факторы свертывания крови, особенно антифосфолипидный синдром, являются факторами риска огромного количества осложнений беременности – это и внутриутробные гибели плода, и неудачи ЭКО, и задержка внутриутробного развития плода, и преждевременная отслойка плаценты, что приводит к тяжелым тромбогеморрагическим осложнениям, это, наконец, тромбозы и тромбоэмболии. Поэтому, конечно, можно ожидать, что в условиях COVID-19 эти осложнения могут представлять собой еще большую опасность. Ведь вирус может быть фактором, активирующим факторы свертываемости крови. Конечно, тут нужны обобщающие исследования, но уже сейчас наши отдельные наблюдения говорят о том, что риск таких осложнений возрастает.
– Являются ли, на ваш взгляд, одним из проявлений этой проблемы случаи тяжелого течения covid-19 в педиатрии (состояния, похожие на синдром Кавасаки)?
– Глава ВОЗ Тедрос Аданом Гебрейесус призвал врачей всех стран обратить особое внимание на сообщения о том, что у некоторых детей, заразившихся коронавирусом, проявляются симптомы, схожие с еще одним заболеванием — синдромом Кавасаки (мультисистемным воспалительным синдромом). Действительно, в сообщениях из Европы и Северной Америки говорилось, что некоторое число детей поступало в отделения интенсивной терапии с мультисистемным воспалительным состоянием, с некоторыми симптомами, похожими на синдром Кавасаки и синдром токсического шока.
Синдром Кавасаки был впервые описан в 1967 году японским педиатром по имени Томисаку Кавасаки. Он обычно поражает детей до пяти лет. При этом синдроме у пациента начинается воспаление кровеносных сосудов (васкулит) и лихорадка. Болезнь Кавасаки имеет четко выраженный набор симптомов, включая постоянно высокую температуру, покраснение глаз и области вокруг рта, сыпь на теле и покраснение и отек ног и рук.
13 мая нынешнего года в авторитетном медицинском издании The Lancet было опубликовано исследование итальянских врачей, которые сообщили, что в провинции Бергамо, одной из наиболее пострадавших от эпидемии коронавируса, была зафиксирована вспышка синдрома Кавасаки или схожего с ним синдрома.
Важно, что в большинстве случаев дети также имели положительный результат теста на антитела к КОВИД-19, предполагая, что синдром последовал за вирусной инфекцией.
Болезнь Кавасаки имеет тенденцию проявляться в группах генетически похожих детей и может выглядеть немного по-разному в зависимости от генетики, лежащей в основе группы. Это говорит о том, что различные триггеры могут вызывать воспалительную реакцию у детей с определенной генетической предрасположенностью.
Вполне возможно, что атипичная пневмония SARS-COV-2, вызванная вирусом COVID-19, является одним из таких триггеров. Это важный вопрос, требующий пристального изучения.
– Александр Давидович, как вы думаете, почему у всех COVID-19 проявляется по-разному?
– Тут очень важна проблема факторов риска. Всё дело в том, что, помимо видимых болезней типа сахарного диабета или гипертонии, существуют болезни невидимые, о которых мы зачастую даже не подозреваем. В последние годы большое распространение получило учение о генетической тромбофилии. Во всем мире это примерно до 20 процентов людей, которые являются носителями той или иной формы генетической тромбофилии. С этим можно жить сто лет, но если возникает инфекция, травма, делается операция – больной может погибнуть от тромбоэмболии, даже если операция выполнена на высочайшем техническом уровне. Причиной тому – скрытая генетическая тромбофилия – мутация, которая делает её носителя подверженным высокому риску тромбообразования.
Высокая контагиозность вируса и большое количество заболевших поневоле «позволяет» вирусу выявить людей с изначальной явной или скрытой предрасположенностью к тромбозам. Это пациенты не только с генетической тромбофилией или антифосфолипидным синдромом, но и с сахарным диабетом, ожирением, ревматическими болезнями и другими патологическими состояниями, ассоциированными с повышенным свертыванием и/или воспалением.
– Какие методы профилактики и лечения covid-19 вы считаете перспективными?
– Помимо уже названных, это противовирусная терапия, терапия специфическими иммуноглобулинами, противотромботическая терапия и лечение, направленное на снижение воспаления (так называемые антицитокиновые препараты). Многое нам предстоит ещё понять об этом новом для нас заболевании, но постепенно мы движемся в сторону лучшего объяснения многих его механизмов. Вы знаете, я всегда много работал, но, пожалуй, никогда ещё я не был так занят исследовательской и практической работой, как сейчас. Уверен, что она даст свои важные результаты.
Беседу вела Наталия Лескова.
Свёртываемость крови
Многие начинают бояться тромбов после того, как при сдачи крови из вены медсестра сообщает, что она слишком вязкая. Те же, кто обладает слишком жидкой кровью, успешно наполняющей пробирку, надеются, что застрахованны от тромбоза. Но вязкость и свёртываемость – два совершенно разных понятия, и не всегда одно обуславливает другое.
Какая ты вязкая
Повышенная вязкость крови, из-за которой она становится менее текучей, чаще всего возникает из-за преобладания её форменных элементов над жидкими. Происходит это из-за слишком строгого следования рекомендациям «не есть за 12 часов до сдачи анализа» и из-за решения добавить к этому ограничению ещё одно – не пить. Чтобы уж наверняка. В итоге получается хуже – и кровь плохо течет в пробирку, и некоторые показатели (например, гемоглобин, гематокрит, общее число эритроцитов, лейкоцитов и тромбоцитов) оказываются искусственно завышенными. Поэтому важно помнить: перед сдачей анализов крови нельзя ограничивать себя в жидкости.
Ещё одна частая причина повышенной вязкости – повышенный уровень эритроцитов и гемоглобина, характерный для курильщиков. Ведь чем больше дыма и меньше воздуха человек вдыхает, тем большая концентрация переносчиков кислорода необходима. Формируется их компенсаторное повышение. Поэтому визуально кровь курящих нередко кажется более вязкой.
По свидетельству гематологов, на долю истинных заболеваний (тромбоцитозы, эритроцитозы и т.д.) связанных с повышенной вязкостью крови, приходится незначительное число всех случаев «вязкой крови». И это хорошо видно по обычному общему анализу крови – врач сразу же обратит внимание на слишком высокое число эритроцитов или тромбоцитов.
В норме содержание эритроцитов крови составляет 3,7-5,1, тромбоцитов – 180-320.
Вязкость и свёртываемость – в чём разница?
Наиболее важным показателем является свёртываемость крови. К сожалению, получить точную информацию о свёртываемости, даже, несмотря на уровень развития медицины, бывает непросто. С одной стороны давно известны явные заболевания с нарушением свёртываемости, такие как гемофилия. С другой, немало скрытой патологии, которая может долгое время никак себя не выдавать, но проявившись однажды, быстро привести к тяжёлым последствиям.
Лишь в последние десятилетия исследователи научились выявлять эти проблемы с помощью высокотехнологичных генетических анализов. Учитывая, что по статистике врождённая патология свёртывающей системы крови есть у более 1-3% населения Земли, вполне вероятно, что в будущем эти анализы будут проводить в роддоме каждому новорожденному. И совершено точно тем, кому необходимо назначить те или иные лекарства, способные усилить риск появления тромбов.
Предохранение или опасность?
Что покажет анализ?
Какие же анализы необходимо сдать, чтобы проверить свёртываемость крови? Самый распространённый и многим привычный анализ – коагулограмма может дать ответ далеко не на все вопросы, особенно в профилактике тромбозов.
Самая распространённая сегодня стандартная коагулограмма включает в себя пять компонентов: ПТИ ( протромбиновый индекс); МНО ( Международное нормализованное отношение. Отражает отношение времени свёртываемости крови пациента к времени свёртывания крови здорового пациента; АЧТВ (активированное частичное тромбопластиновое время. Оценивает время, за которое образуется сгусток крови после присоединения к плазме специальных реагентов), УРОВЕНЬ ФИБРОГЕНА и ТРОМБОЦИТОВ.
При этом АЧТВ информативен лишь у людей, проходящих лечение гепарином, а МНО важен только для людей, постоянно принимающих разжижающие кровь препараты из группы неодикумаринов (варфарин).
Получается, два показателя из пяти не так важны для скрининга. Общее количество тромбоцитов также не всегда показательно, ведь при большинстве коагулопатий изменяется не их число, а прежде всего функциональная активность.
Поэтому наиболее информативным, позволяющий оценить сразу несколько звеньев свёртывания крови – тромбоэластография. Это своего рода детальное наблюдение за формированием кровяного сгустка, и его последующего растворения (лизиса) с построением графиков каждого из этапов. Тромбоэластометрия – другой вариант этого исследования, считающийся ещё более информативным. К сожалению, приборы для проведения этих исследований дороги и требуют специального обучения персонала, поэтому предложить услуги тромбоэластографии может далеко не каждая лаборатория.
Ещё один важный показатель – D-ДИМЕР (это продукт распада фибрина, небольшого фрагмента белка, присутствующего в крови после разрушения тромба).
Он активно используется для определения риска тромбообразования. Те, у кого D-димер даже незначительно повышен, рискуют столкнуться с появлением тромбов значительно больше остальных. Контролировать D-димер необходимо при заболеваниях вен (тромбофлебиты), после проведенных оперативных вмешательств и при выписке из стационара, если вы были долго прикованы к постели. наблюдать за уровнем D-димера полезно во время беременности и при приеме гормональных контрацептивов (риск образования тромбов при наличии мутации Лейдена на фоне приема противозачаточных таблеток возрастает почти в 9 раз). А теперь и во время COVID-19 и несколько недель после выздоровления.
Мерцающая проблема
Фактор Виллебранда и COVID-19.
Тяжёлое течение COVID-19 может быть связано с повышенным уровнем одного из факторов свёртывающей системы крови – фактором Виллебранда. Такую гипотезу выдвинула старший научный сотрудник лаборатории биологии амилоидов СПбГУ Анна Аксёнова. Ее научная статья опубликована в журнале «Экологическая генетика». Уже доказано, что вирус SARS-Cov-2 способен оказывать прямое повреждающее воздействие на внутреннюю стенку сосудов. В ответ на повреждение организм стремится как можно быстрее «залатать» пробоину, и ведущую роль в этом играет фактор Виллебранда, участвующий в активации тромбоцитов и, по сути, запускающий процесс местного тромбообразования. В ходе исследований выяснилось, что для некоторых людей характерна повышенная концентрация этого фактора в клетках, так, его, как правило, больше у людей со II группой крови. Также возможна индивидуальная особенность организма. В результате в ответ на массивное микроповреждение сосудов возникает массивный микротромбоз, который вызывает появление более крупных и опасных тромбов.
Генетические мутации системы свёртывания, выявляемые в ходе анализов:
МУТАЦИЯ V КОАГУЛЯЦИОННОГО ФАКТОРА СВЁРТЫВАЕМОСТИ КРОВИ (ФАКТОР ЛЕЙДЕНА)
ИНГИБИТОР АКТИВАТОРА ПЛАЗМИНОГЕНА 1
МУТАЦИЯ II КОАГУЛЯЦИОННОГО ФАКТОРА (МУТАЦИЯ ПРОТРОМБИНА)
МУТАЦИЯ МЕТИЛЕНТЕТРАГИДРОФОЛАТРЕДУКТАЗЫ (MTHFR C677T)
МУТАЦИЯ VII КОАГУЛЯЦИОННОГО ФАКТОРА СВЁРТЫВАЕМОСТИ КРОВИ (F7 ARG353GLN)
ПОЛИМОРФИЗМ ГЕНА РЕДУКТАЗЫ МЕТИОНИНСИНТАЗЫ (MTRR A66G)
МУТАЦИЯ ФИБРИНОГЕНА, БЕТА (FGB G-455A)
МУТАЦИЯ ПРОМОТОРА ГЕНА КОАГУЛЯЦИОННОГО ФАКТОРА FVII (-312 INS 10BP)
ИНСЕРЦИЯ/ДЕЛЕЦИЯ ALU-ЭЛЕМЕНТА В ГЕНЕ АНГИОТЕНЗИН-ПРЕВРАЩАЮЩЕГО ФЕРМЕНА (ALU INS/DEL)
МУТАЦИЯ ТРОМБОЦИТАРНОГО ГЛИКОПРОТЕИНА 1B, АЛЬФА СУБЪЕДИНИЦЫ
МУТАЦИЯ АДФ-РЕЦЕПТОРА ТРОМБОЦИТОВ (P2RY12 H1/H2)
МУТАЦИЯ A1298С ГЕНА МЕТИЛЕНТЕТРАФОЛАТРЕДУКТАЗЫ
D-димер значительно повышается у большинства больных со среднетяжёлым и тяжёлым течением COVID-19. Поэтому все пациенты получают лечебные дозы антикоагулянтов.
Почему тепло убивает клетки?
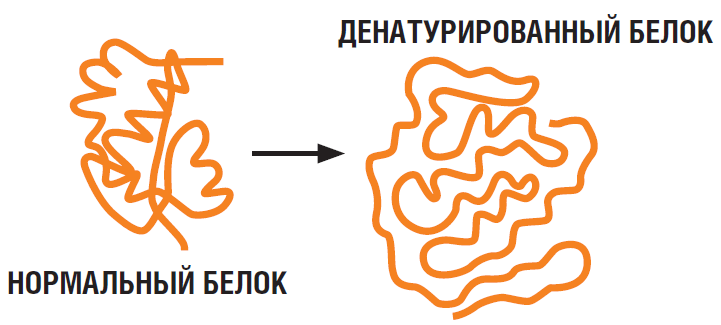
Если температура поднимется выше определенного порога, клетка коллапсирует и умрет. Одно из самых простых объяснений этого недостатка теплостойкости состоит в том, что белки, необходимые для жизни, — те, которые извлекают энергию из пищи или солнечного света, борются с вторженцами, уничтожают отходы и так далее — чаще всего имеют невероятно точную форму. Они начинаются с длинных цепочек, затем сворачиваются в спирали и другие конфигурации, продиктованные последовательностью их компонентов. Эти формы играют важную роль в том, что они делают. Но когда все начинает нагреваться, связи, поддерживающие структуры белков, разрушаются: сперва самые слабые, а затем, когда температура поднимается, и сильные. Очевидно, разрушение белковой структуры должно быть смертельным, но до недавних пор точные подробности того, как или почему это убивает перегретые клетки, были неизвестны.
Все любят, когда тепло, но не клетки организма
И вот биофизики из Политехнического университета в Цюрихе, Швейцария, изучили поведение каждого белка в клетках четырех разных организмов по мере увеличения тепла. Это исследование и его богатый данными фон, недавно опубликованные в Science, показали, что при температуре смерти клетки — будь то клетка человека или клетка кишечной палочки — распадаются только несколько важнейших белков. Более того, изобилие белка в клетке, по-видимому, показывает интригующую связь со стабильностью белка. Эти исследования предлагают взглянуть на основные правила, которые определяют порядок и беспорядок белков — правила, которые, по мнению исследователей, будут иметь последствия, выходящие далеко за рамки простой смерти клеток.
Почему сворачивается белок при нагреве
Паола Пикотти, биофизик, руководивший исследованием, объяснил, что эти эксперименты вышли из старого, тернистого вопроса: почему некоторые клетки выживают при высоких температурах, а другие умирают. Бактерия Thermus thermophilus счастливо живет в горячих источниках и даже бытовых водонагревателях, в то время как E. coli распадается уже при 40 градусах Цельсия. Есть сильные свидетельства в пользу того, что важны именно различия в стабильности белков каждого организма. Но изучать поведение белка, когда он еще находится в живой клетке, — это идеальный способ понять его, и это очень непросто. Выделение белка в пробирке дает лишь частичные ответы, потому что внутри организма белки соединяются вместе, изменяя химию друг друга или удерживая друг друга в нужной форме. Чтобы понять, что распадается и почему, нужно изучать белки, пока они влияют друг на друга.
Что происходит с белком при нагреве
Чтобы решить эту проблему, команда ученых разработала томительный автоматизированный рабочий процесс, в котором они разделяют открытые клетки и нагревают их содержимое поэтапно, выпуская разрезающие белки ферменты в смеси поэтапно. Эти ферменты особенно хороши при нарезке развернутых белков, поэтому исследователи смогли определить, при какой температуре отказывал каждый фрагмент белков. Таким образом, они изображают неразвернутую, или денатурирующую, кривую для каждого из тысяч изучаемых ими белков, показывая, как эти дуги переходят из интактных структур при комфортных температурах в состояние распада с повышением температуры. Чтобы увидеть, как эти кривые различаются у видов, ученые выбрали четыре вида — людей, E. coli, T. thermophilus и дрожжи.
«Это прекрасное исследование», говорит Аллан Драммонд, биолог Чикагского университета, отмечая масштаб и деликатность процесса.
Влияние тепла на клетки
Одно из самых очевидных наблюдений заключалось в том, что у каждого вида белки не разворачивались массово при повышении температуры. Вместо этого первыми коллапсировали белки очень небольшого подмножества, говорит Пикотти, и это были важнейшие белки. Чаще всего эти белки были тесно связаны, то есть влияли на множество процессов в клетке. «Без них клетка не может функционировать, — говорит Пикотти. — Когда они уходят, разрушиться может целая сеть». И, очевидно, жизнь клетки.
Этот парадокс — что некоторые из самых важных белков оказываются самыми деликатными — может отражать, как эволюция сформировала их для их работы. Если у белка много ролей, он может получить выгоду из нестабильности, оказавшись подвижным к фолдингу и анфолдингу, то есть к свертыванию и развертыванию, потому что это позволит ему принимать много разных форм в зависимости от цели. Многие из важных белков обладают повышенной гибкостью, что делает их более нестабильными, но при этом гибкими и способными связываться с самыми разными целевыми молекулами в клетке, объясняет Пикотти. Примерно так они способны выполнять свои функции — это своего рода компромисс.
При ближайшем рассмотрении E. coli, данные которой были самыми чистыми, ученые также обнаружили взаимосвязь между изобилием белка — того, сколько копий его плавает вокруг клетки — и его стабильностью. Чем больше копий делает клетка, тем больше тепла требуется, чтобы разбить белок. Стоит также отметить, что изобилие не всегда коррелирует с жизненной важностью: некоторые редкие белки тоже важны. Эта связь между изобилием и устойчивостью была представлена Драммондом на уровне идеи еще десять лет назад, когда он поставил под сомнение тенденцию клеточной машины делать случайные ошибки. Ошибка обычно дестабилизирует белок. Если этот белок распространен и производится сотнями или тысячами в клетке ежедневно, тогда неправильно развернутые копии в больших количествах могли бы стать фатальными для клетки. Организму было бы кстати создавать версии обычных белков с дополнительной стабильностью, и данные команды Пикотти это отражают.
Так выглядит белок под микроскопом
Чтобы исследовать, какие качества обеспечивают белок тепловой устойчивостью, ученые сравнили данные с E. coli и T. thermophilus. Белки E. coli начинают распадаться при 40 градусах Цельсия и по большей части распадаются к 70 градусам. Но при этой температуре белкам T. termophilus только-только становится неуютно: некоторые из них сохраняют свою форму до 90 градусов Цельсия. Ученые обнаружили, что белки T. termophilus, как правило, короткие, а некоторые виды форм и компонентов появляются чаще в самых стабильных белках.
Белок, устойчивый к теплу
Эти результаты могут помочь исследователям разработать белки с устойчивостью, тщательно настроенной на их потребности. Во многих промышленных процессах, которые включают бактерии, повышение температуры увеличивает урожай — но до тех пор, пока бактерии не умирают от тепла. Было бы интересно узнать, можем ли мы стабилизировать бактерии, создав несколько белков, которые будут более устойчивы к повышению температуры, говорит Пикотти.
Помимо всех этих наблюдений, обилие информации о том, как разворачивается каждый белок, приводит биологов в восторг. Стабильность белка является прямым показателем того, насколько вероятно он образует белковые агрегаты: скопления развернутых белков, которые липнут друг к другу. Агрегаты, зачастую являющиеся кошмаром для клетки, могут вмешиваться в важные задачи. Например, их связывают с некоторыми серьезными неврологическими состояниями, такими как болезнь Альцгеймера, когда бляшки денатурированных белков начиняют мозг.
Вот что происходит с белком при нагреве
Но это не означает, что агрегация происходит только у людей, страдающих от этой болезни. Напротив, ученые понимают, что это может происходить постоянно, без очевидных источников стресса, и что здоровая клетка может с этим справиться.
«Я думаю, это все чаще признается распространенным явлением», говорит Мишель Вендрусколо, биохимик из Университета Кембриджа. «Большинство белков на самом деле накапливаются в клеточной среде. Пиккоти получила важную информацию о промежутке времени, в котором определенный белок пребывает в неразвернутом состоянии. Этот промежуток определяет степень, с которой он накапливается».
Некоторые белки почти никогда не разворачиваются и не накапливаются, другие делают это при определенных условиях, третьи делают это постоянно. Подробная информация в новой работе облегчает изучение различий в том, почему они вообще существуют и что означают. Некоторые кривые денатурирования даже демонстрируют паттерны, которые говорят о том, что белки накапливаются после развертывания.
Агрегаты белка
Хотя многие ученые заинтересованы в агрегатах из-за ущерба, который они вызывают, другие думают об этом явлении иначе. Драммонд говорит, что стало очевидно, что некоторые агрегаты являются не просто мешками с мусором, плавающим по клетке; скорее, они содержат активные белки, которые продолжают делать свое дело.
Представьте, что вы видите издалека дым, поднимающийся от здания. Все вокруг него — это формы, которые вы принимаете за тела, вытащенные из обломков. Но если приблизиться, можно обнаружить, что это живые люди, которые вырвались из горящего здания и ждут скорую помощь. Примерно такое происходит при изучении агрегатов, говорит Драммонд: ученые обнаруживают, что вместо того, чтобы быть жертвами, белки в агрегатах тоже иногда могут быть выжившими. Это мощная тенденция биологии в настоящее время.
В целом эта работа предполагает, что белки являются любопытно динамичными структурами. Сначала они похожи на жесткие машины, работающие над определенными фиксированными задачами, для которых им нужна одна конкретная форма. Но на самом деле белки могут принимать разные формы в ходе своей нормальной работы. В случае необходимости их формы могут меняться так радикально, что будет казаться, будто они умирают, хотя в действительности они укрепляются. На молекулярном уровне жизнь может быть постоянным распадом и обновлением.

 Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии