Аппендикс: анатомия и функции
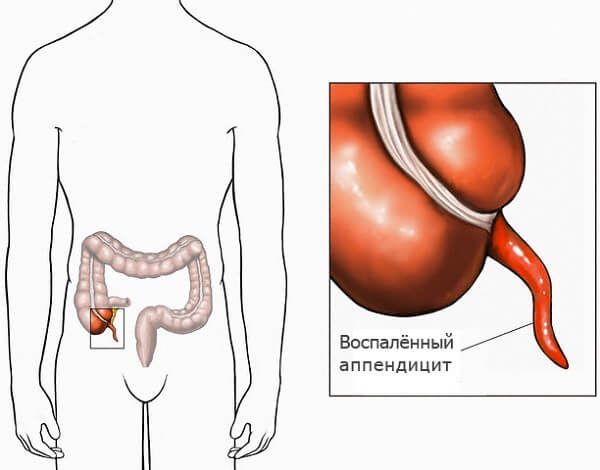
Аппендикс считается в современной медицине рудиментарным органом, то есть утратившим свое значение в процессе эволюции организма. Аппендикс имеет трубчатую форму длиной от 4,5 до 15 см и диаметром до 10 мм. Орган имеет брыжейку, которая поддерживает его относительную подвижность и удерживает его топографию. Аппендикс сообщается со слепой кишкой воронкообразным отверстием, а его дистальный отдел оканчивается слепо и сообщается с полостью слепой кишки. Стенки имеют слизистый, подслизистый, серозный и мышечный слой.
Функции органа
Функциональное назначение рудиментарного органа до сих пор невыяснено окончательно. Однако, достоверно доказано, что аппендикс выполняется секреторную, эндокринную и защитную функции, поддерживает формирование здорового иммунитета и поддержание кишечного биоценоза. Теория о бесполезности аппендицита принадлежит российскому ученому И.Мечникову. Он считает, что аппендикс не влияет на физиологическое состояние организма и не ухудшает здоровье или качество жизни при его удалении. В зрелом возрасте аппендикс и вовсе атрофируется и не способен выполнять природные функции.
Аппендикс считают кишечной миндалиной, которая стимулирует иммунитет, улучшает защитные ресурсы организма, содержит полезную микрофлору и регулирует уровень лакто- и бифидобактерий в кишечнике.
В червеобразном отростке проходит множество лимфатических сосудов, которые образуют единую лимфоидную сеть. Лимфатическая жидкость оттекает в лимфоузлы или «солитарные фолликулы», содержащие лимфоидную ткань. Орган имеет мощный лимфатический аппарат, регулирующий отток лимфы в кишечнике.
Заболевания аппендикса
Если в России и странах СНГ удаление аппендикса происходит по показаниям, то за границей все чаще предлагают удаление как превентивную меру против воспалительного процесса. В США существовала практика, когда врачи удаляли аппендикс еще младенцам, чтобы предупредить острую клиническую ситуацию в будущем. По результатам испытаний и дальнейших наблюдений этих детей отмечалась их большая подверженность к дисбактериозу, кишечным инфекциям, нарушением пищеварительных функций. В дальнейшем превентивные меры против аппендицита путем аппендэктомии были прекращены.
В кишечнике содержится более миллиона микроорганизмов, полезных веществ, которые составляют неотъемлемую часть здорового пищеварения. Между человеком и наполнением его кишечника установлен симбиоз. Бактерии получают благоприятную среду для существования, а микрофлора, в свою очередь, участвует в переваривании пищи, формировании стула, эвакуации каловых масс. Аппендикс выполняет барьерную функцию при инфекционно-воспалительных заболеваниях кишечного тракта.
При ослабленном иммунитете колонии патогенных микроорганизмов увеличиваются, приводя к развитию воспаления кишечника: проктита, парапроктита. Дети более подвержены к инфицированию, развитию кишечных вирусных заболеваний.
В нашей клинике А2МЕД в Симферополе выполняют операцию по удалению аппендикса при его воспалении детям и взрослым. В нашем центре работают гастроэнтерологи и хирурги высокого уровня с большим опытом работы. Несмотря на рутинность операции, в каждом случае требуется индивидуальный подход, особые условия реабилитационного периода. При обращении наши гастроэнтерологи помогут разобраться с заболеваниями органов ЖКТ различной природы и разнообразными симптоматическими проявлениями.
Гормоны в организме человека. За что они отвечают
Гормоны – биологически активные вещества, вырабатывающиеся клетками эндокринных желез (желез внутренней секреции). Оттуда они поступают в кровь и с кровотоком попадают в клетки и ткани-мишени.
Там они связываются со специфическими рецепторами и таким образом регулируют обмен веществ и множество физиологических функций. Так, они отвечают:
Как работает эндокринная система
Разные внешние или внутренние раздражители действуют на чувствительные рецепторы. В результате формируются импульсы, которые действуют на гипоталамус (отдел головного мозга). В ответ на них в гипоталамусе вырабатываются биоактивные вещества, поступающие по локальным сосудам в другой отдел головного мозга – гипофиз.
В ответ на их поступление в гипофизе вырабатываются гормоны гипофиза. Они попадают в кровь и, достигнув с кровотоком конкретной эндокринной железы, стимулируют в ней синтез того или иного гормона. А затем уже этот гормон поступает с кровью к гормональным рецепторам органов-мишеней, как описано выше.
По химическому строению гормоны делят на 4 вида
Стероиды – производные холестерина. Вырабатываются в коре надпочечников (кортикоиды) и половых железах (андрогены, эстрогены). В эту же группу входит кальцитриол.
Производные жирных кислот– эйкозаноиды. К ним относятся простагландины – повышают чувствительность рецепторов к боли и воспалительным процессам, тромбоксаны – участвуют в процессах свертывания крови, лейкотриены – участвуют в патогенезе бронхоспазма.
Производные аминокислот, преимущественно тирозина – гормон стресса адреналин, предшественник адреналина норадреналин и гормоны щитовидной железы.
Белково-пептидные соединения – гормоны поджелудочной железы инсулин и глюкагон, а также гормон роста соматотропин и кортикотропин – стимулятор синтеза гормонов коры надпочечников. В эту же группу входит антидиуретический гормон вазопрессин, «гормон материнства» окситоцин и ТТГ и АКТГ.
По месту образования выделяют гормоны:
По механизму действия различают гормоны:
По биологическим функциям различают гормоны, регулирующие:
Функции основных гормонов в организме
Список по названиям
Тестостерон — вырабатывается и у мужчин, и у женщин. Отвечает:
Эстрогены – женские половые гормоны. Отвечают за формирование первичных половых признаков у женщин. Обеспечивают репродуктивные функции и эмоциональное состояние. У мужчин вырабатываются в жировой ткани живота из тестостерона. Стимулируют синтез коллагена и обеспечивают эластичность кожи. Принимают участие в работе кровеносной системы.
Прогестерон – сохраняет беременность и обеспечивает менструальный цикл у женщин. Кроме этого, и у женщин, и у мужчин он:
Дигидроэпиандростерон – вырабатывается в головном мозге и надпочечниках.
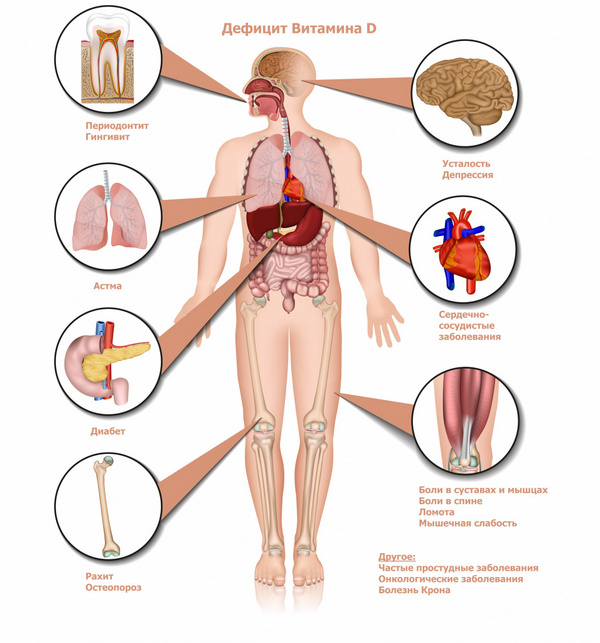
Д-гормон (так называемый витамин Д):
ТТГ — тиреотропный гормон гипофиза. Регулирует выработку гормонов щитовидной железы трийодтиронина Т3 и тироксина Т4. При дисбалансе гормонов щитовидной желез развиваются гипер- и гипотиреоз.
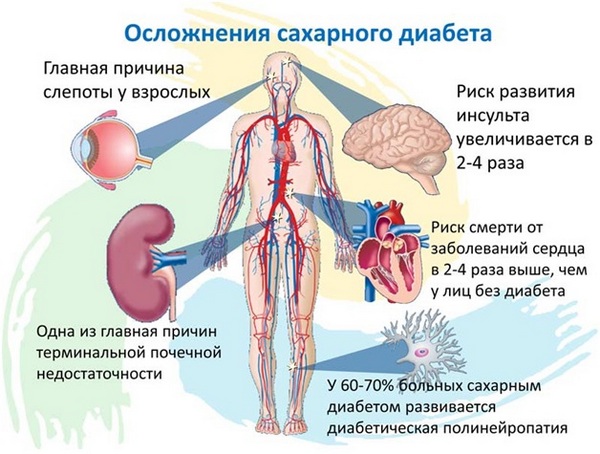
Инсулин – отвечает за усвоение глюкозы клетками. Стимулирует мышечный рост и аппетит. При нехватке инсулина развивается сахарный диабет. Избыток инсулина приводит к инсулинорезистентности (снижение чувствительности инсулинозависимых клеток к действию инсулина с последующим нарушением метаболизма глюкозы и поступления ее в клетки), что ведет к ожирению и развитию сахарного диабета 2 типа.
Дигидротестостерон – влияет на рост волос, образование акне, увеличение простаты у мужчин.
Кортизол – образуется из прогестерона. Адаптирует организм к влиянию стресса, защищает от воспалений, аллергических реакций, поддерживает в норме артериальное давление.
Альдостерон – гормон коры надпочечников; образуется из прогестерона. Отвечает за обмен солей и воды в организме.
СТП (соматотропный гормон) – гормон роста, избыток которого ведет к развитию акромегалии.
В каких случаях нужно сдавать анализы на гормоны
Если баланс эндокринной системы нарушается, в организме развиваются изменения. Нередко достаточно предельно малых отклонений от нормы, чтобы запустить патологический процесс.
Достаточно долго такие патпроцессы могут протекать бессимптомно. Когда же появляется симптоматика, то нередко патогенез уже необратим. Чтобы выявлять бессимптомные гормональные нарушения на ранних стадиях современная доказательная медицина настоятельно рекомендует пакетные проверки. Один раз в 6-12 месяцев достаточно сдать кровь на анализ, чтобы оценить состояние эндокринной системы и не допустить развития гормональных заболеваний.
Кроме этого, о необходимости сдать анализ на гормоны может свидетельствовать ряд признаков:
Также обязательно контролировать уровень гормонов при беременности, чтобы не допустить аномалий развития плода.
При планировании беременности необходимо пройти обследование щитовидной железы: сделать УЗИ щитовидной железы, пройти исследования гормонов ТТГ, Т4 свободный (свободный тироксин) и АТ к ТПО (антитела к тиреопероксидазе)
Во время беременности, если есть нарушение функций щитовидной железы, необходимо 1 раз в триместр проводить скрининг гормона ТТГ и консультироваться у эндокринолога.
Интересно и полезно
Полезная информация для каждого
Для чего человеку аппендикс
Зачем организму маленький отросток в кишечнике, который некогда ученые признали бесполезным? Для чего хранить то, чему так легко воспалиться и привести человека в операционную? Может быть, проще удалить аппендикс сразу? За разъяснениями мы обратились к терапевту Александре Викторовне Косовой, которая подготовила для Азбуки Здоровья эту статью.
Для чего человеку аппендикс?
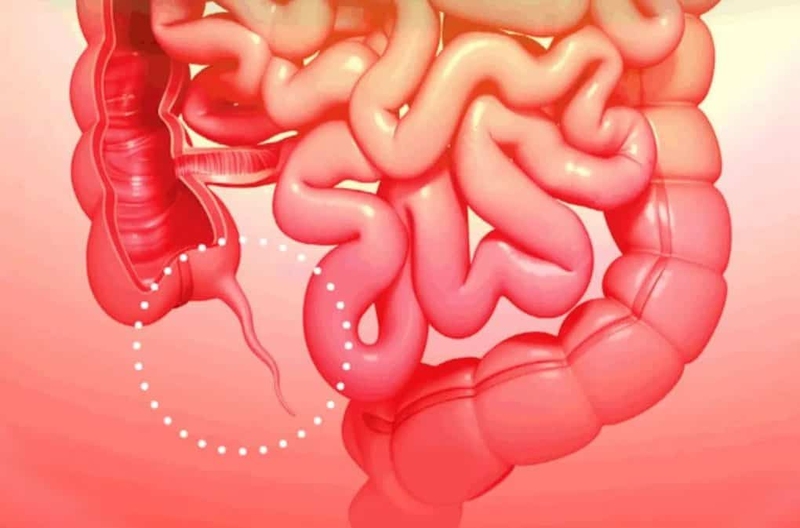
Аппендикс (синоним – червеобразный отросток) является придатком слепой кишки, отходящим от ее заднебоковой стенки.

Рис. 1. Толстая кишка с аппендиксом.
У аппендикса цилиндрическая форма, длина, в среднем, 8-10 см, хотя встречается его укорочение до 3 см, иногда он увеличивается до 20 см. Очень редко бывает отсутствие червеобразного отростка. Диаметр входного отверстия аппендикса 1-2 мм.
Положение придатка может быть различным (см. рис. 2), но при этом место отхождения от слепой кишки остается постоянным.

Рис.2. Положения аппендикса относительно слепой кишки.
Червеобразный отросток есть только у млекопитающих, однако, не у всех. Например, он есть у овец, лошадей, кроликов. А у коров, собак и кошек его нет. А нет придатка – нет и аппендицита (воспаления червеобразного отростка). У лошадей аппендикс очень большой (см. рис. 3), он является важным звеном пищеварительной системы: в нем тщательному перевариванию подвергаются грубые части растений (кора, жесткие стебли).
Удалить аппендикс для… профилактики аппендицита
Небольшой аппендикс у человека хоть и входит в состав желудочно-кишечного тракта, но в процессе пищеварения участия не принимает. А риск развития аппендицита сохраняется. Острый аппендицит всегда был и остается одним из наиболее частых хирургических заболеваний брюшной полости. Именно поэтому ученые прошлого столетия пришли к выводу: необходимо удалять аппендикс с профилактической целью.
Вообще, выводы ученых XIX-XX веков были настолько быстрыми и, если можно так выразиться, поверхностными, что те органы, которым они не находили применения в организме человека, объявлялись рудиментарными и подлежали удалению. «Rudimentum» с латинского языка означает недоразвитый, остаточный орган, который в процессе эволюции утратил свою изначальную функцию, но в зачаточном состоянии переходит от предков к потомкам. Такому направлению ученой мысли во многом способствовала эволюционная теория Чарльза Дарвина (1809 – 1882 гг.), согласно которой изменчивость, как причина отличий между предками и потомками, обусловлена влиянием внешней среды и особенностями самих организмов. Иными словами, червеобразный отросток больше не выполняет своей пищеварительной функции, потому что по лестнице эволюции человек поднялся на ступень выше своих предшественников – животных (по теории Чарльза Дарвина, человек произошел от животного), и пищеварительная система человека стала отличаться от таковой у животных. Поэтому аппендикс стал считаться опасным рудиментом, способным вызвать грозное заболевание – аппендицит.
Во многих странах стали внедрять в практику различные способы профилактики аппендицита. Например, в Германии в 30-е годы прошлого века с профилактической целью младенцам решили удалять аппендиксы. Но от этого вскоре отказались, потому что было замечено, что у этих детей снижался иммунитет, увеличивалось количество заболеваний и, как следствие, повышалась смертность.
Похожий печальный опыт был и в США. Американцы принялись удалять аппендиксы у младенцев. После операции такие дети были неспособны переваривать материнское молоко, отставали в умственном и физическом развитии. Был сделан вывод, что подобные расстройства связаны с нарушенным пищеварением – определяющим фактором нормального роста и развития. Поэтому и американцы отказались от такого способа профилактики аппендицита.
Ученые XIX-XX веков к рудиментам относили многие органы, функции которых они не могли определить: миндалины (гланды – неправильное название, с медицинской точки зрения), тимус (вилочковая железа), селезенка и др. В начале XX века ученые насчитывали около 180 рудиментарных «бесполезных» органов и анатомических структур в организме человека. Лауреат Нобелевской премии Илья Ильич Мечников (1845 – 1916 гг.) полагал, что пищеварительная система человека плохо приспособлена к современному рациону питания. Эту мысль он высказал в начале XX века, когда была широко распространена идея об отравлении организма продуктами жизнедеятельности гнилостных бактерий, живущих в толстом кишечнике. Именно поэтому неудивительно, что в «Этюдах о природе» И.И. Мечников написал: «Теперь уже нет ничего дерзновенного в утверждении, что не только слепая кишка со своим придатком, но даже все толстые кишки человека излишни в нашем организме и что удаление их привело бы к очень желательным результатам».
Британский врач-хирург начала XX века баронет сэр Уильям Арбутнот Лэйн в отличие от И.И. Мечникова не ограничился только лишь рассуждениями о негативной роли толстой кишки в организме человека. Он удалял всю толстую кишку (а вместе с ней и гнилостные бактерии). Хирург провел около 1000 таких операций, «оставив несчетное число жертв», как пишут исследователи. И только в 30-е гг. XX века деятельность У. Лэйна начала критиковаться.
В настоящее время ученые считают, что перечень «бесполезных» органов пора упразднить, т.к. года исследований показывают, что ранее называемые рудиментарными органы выполняют важную функцию, а порой и не одну. По данным биологов, аппендикс сохраняется и эволюционирует не менее 80 млн. лет. Природа не стала бы оставлять ненужный орган.
Аппендикс — важный орган иммунной системы
Более подробное изучение аппендикса позволило обнаружить в его стенке обилие лимфоидной ткани – ткани, обеспечивающей защитные способности иммунной системы. Лимфоидная ткань составляет 1% от массы тела человека. В лимфоидной ткани образуются лимфоциты и плазматические клетки – главные клетки, защищающие организм человека от инфекции и борющиеся с ней, если она все-таки проникает внутрь. Лимфоидная ткань распределена в организме в виде лимфоидных органов: лимфатические узлы, селезенка, вилочковая железа (тимус), миндалины, Пейеровы бляшки в пищеварительном тракте. Особенно большое количество Пейеровых бляшек находится в аппендиксе. Не даром червеобразный отросток называют «кишечной миндалиной» (миндалины, так же как и аппендикс, богаты лимфоидной тканью – см. рис.).

Рис.4. Лимфоидная ткань в пищеварительном тракте:
1 – серозная оболочка (покрывает кишечник снаружи);
2 – мышечная оболочка (средний слой кишки);
3 – слизистая оболочка (внутренний слой кишки);
4 – брыжейка тонкой кишки (анатомическая структура, в которой к кишке подходят сосуды и нервы);
5 – одиночные лимфоидные узелки;
6 – групповой лимфоидный узелок (Пейерова бляшка),
7 – круговые складки слизистой оболочки.

Рис. 5. Поперечный срез аппендикса (гистологический препарат). Окраска гематоксилин-эозин.
1 – многочисленные углубления (крипты) в слизистой оболочке аппендикса;
2 – лимфатические фолликулы (Пейеровы бляшки);
3 – межфолликулярная лимфоидная ткань.

Рис. 6. Микроскопическое строение небной миндалины:
1 – крипты миндалины;
2 – покровный эпителий;
3 – лимфоидные узелки миндалины.
Другими словами, у аппендикса очень мощный лимфатический аппарат. Клетки, вырабатываемые лимфоидной тканью червеобразного отростка, участвуют в защитных реакциях против генетически чужеродных веществ, что особенно важно, если учесть, что пищеварительный тракт является каналом, по которому постоянно поступают чужеродные вещества. Пейеровы бляшки (скопление лимфоидной ткани) в кишечнике и, в частности, в аппендиксе «стоят», словно стражи на границе.
Итак, совершенно точно доказано, что аппендикс является очень важным органом иммунной системы.
Аппендикс — хранилище полезных бактерий
В 2007 году Медицинский Центр Университета Дьюка (г. Дарем, Северная Каролина, США) опубликовал статью, в которой говорится, что червеобразный отросток –хранилище полезных бактерий («Appendix isn’t useless at all: it’s a safe house for good bacteria»).
В кишечнике человека живут микроорганизмы, участвующие в пищеварении. Большинство из них полезные (кишечная палочка, бифидобактерии, лактобактерии), а часть – условно патогенные, которые вызывают болезни только при сниженном иммунитете (нервный стресс, физические перегрузки, прием алкоголя и др.). В норме поддерживается баланс между условно патогенными и полезными микроорганизмами.
При кишечных заболеваниях (например, дизентерия, сальмонеллез и многие другие), сопровождаемых диареей (жидким стулом), а также при активизации условно патогенной микрофлоры количество «полезных» микроорганизмов резко уменьшается. Но в аппендиксе, как в хранилище «полезных» бактерий, они остаются и способствуют новому заселению кишечника после выздоровления и прекращения диареи. У людей без аппендикса после перенесенной кишечной инфекции чаще развивается дисбактериоз (по сравнению с людьми, у которых аппендикс сохранён). Однако, это не означает, что подобные люди обречены. В настоящее время есть группа пребиотиков и пробиотиков, помогающих человеку восстановить нормальную микрофлору кишечника.
Вход в аппендикс, как было упомянуто выше, всего 1-2 мм в диаметре, что защищает червеобразный отросток от проникновения в него содержимого кишечника, позволяя аппендиксу оставаться так называемым «инкубатором», «фермой», где размножаются полезные микроорганизмы. Т. е., в аппендиксе хранится нормальная микрофлора толстого кишечника.
Подводя итоги, можно выделить 2 основные функции червеобразного отростка:
это важный орган иммунной системы;
это место размножения и хранения полезных кишечных бактерий.
Аппендикс продолжают изучать и по сей день, так что вполне возможно, что в ближайшем будущем мы узнаем и другие его функции. Но уже и сейчас можно сказать, что удалять аппендикс без веской причины не надо. А этой причиной является воспаление червеобразного отростка – острый аппендицит. В этом случае необходимо удалить аппендикс, потому что риск осложнений и их тяжесть очень велики. Это раньше, когда эпидемии были часты, а рынок лекарств сравнительно мал, роль аппендикса была крайне значимой. Сейчас нарушенную микрофлору можно восстановить с помощью лекарств. Да и острым аппендицитом чаще болеют люди 10-30 лет, а у них иммунная система покрепче, чем у американских и немецких младенцев.
Поэтому при возникновении симптомов острого аппендицита нужно немедленно обратиться к врачу!
терапевт А.В. Косова
ВЕТРЯНАЯ ОСПА
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
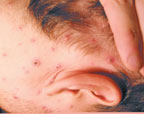 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
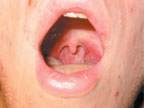 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2–5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
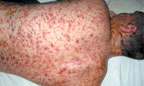 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Осложнения
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Дифференциальная диагностика
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Лечение
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
Литература
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет