Ipnm поджелудочной железы что это
а) Терминология:
1. Сокращения:
• Внутрипротоковая папиллярная муцинозная опухоль (intraductal papillary mucinous neoplasm-IPMN)
2. Синонимы:
• Внутрипротоковое папиллярное муцинозное новообразование, протоковая эктатическая муцинозная цистаденома, муцинозная гиперсекреторная опухоль, муцин-продуцирующая опухоль
3. Определения:
• Кистозное новообразование поджелудочной железы, развивающееся из муцин-продуцирующего эпителия главного протока поджелудочной железы и/или его боковых ветвей, характеризующаяся вариабельным злокачественным потенциалом
1. Общая характеристика:
• Основные диагностические признаки:
о Резко расширенный главный проток поджелудочной железы при отсутствии обтурирующего объемного образования
о Кистозное новообразование головки или крючковидного отростка поджелудочной железы с мелкими кистозными полостями, сообщающееся с главным протоком поджелудочной железы
• Локализация:
о Как правило, в головке/крючковидном отростке железы
о Может быть множественным (21-40%); примерно в 20% случаев поражает всю поджелудочную железу
• Размеры:
о Кисты боковых ветвей обычно имеют размеры 0,5-2,0 см; могут вырастать > 3 см
• Морфология:
о Опухоли главного панкреатического протока: расширение главного протока (> 5 мм); отсутствует причина обструкции
о Опухоль боковой ветви протока: мультикистозное новообразование, сообщающееся с главным панкреатическим протоком
о Смешанный тип: признаки обоих типов опухолей
2. УЗИ при внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Опухоль главного панкреатического протока: расширенный проток может содержать источники низкоинтенсивных эхосигналов (муцин или интрамуральные узлы)
• Опухоль боковой ветви протока: анэхогенное или гипоэхогенное кистозное образование ± перегородки; может определяться соустье с протоком железы и его расширение
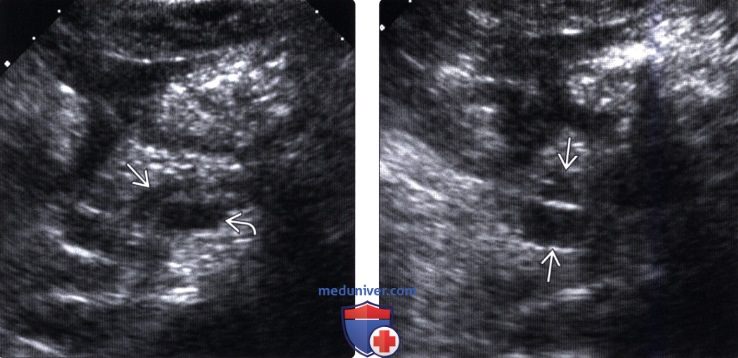
(Правый) У этого же пациента при УЗИ брюшной полости в головке поджелудочной железы в каудальном направлении от главного протока железы выявлено прилегающее к нему многокамерное кистозное новообразование. 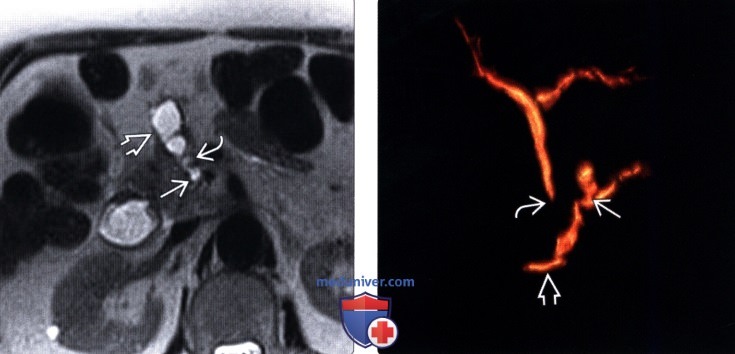
(Правый) При МР холангиопанкреатографии в режиме 3D-реконструкции лучше визуализируется соустье между кистозным новообразованием и главным протоком поджелудочной железы, что соответствует картине внутрипротоковой папиллярной муцинозной опухоли боковой ветви главного протока. Случайно выявлен длинная сегментарная стриктура общего желчного протока. 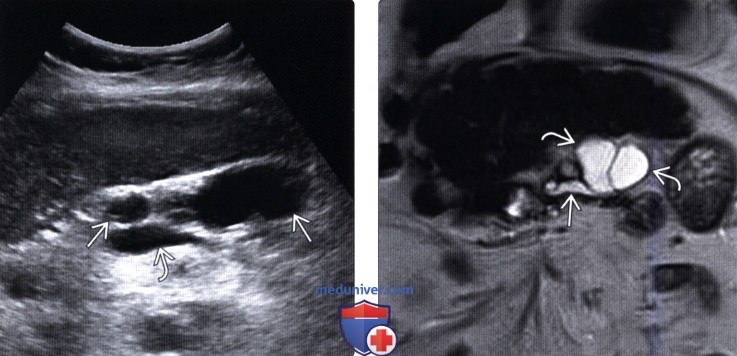
(Правый) При МРТ в режиме Т2 HASTE на корональной томограмме в теле поджелудочной железы лучше визуализируется удлиненное кистозное расширение боковой ветви протока и изогнутое соустье с расширенным главным протоком поджелудочной железы.
3. Другие методы исследования:
• Эндоскопическое УЗИ:
о Более высокое пространственное разрешение по сравнению с традиционным УЗИ брюшной полости; могут определяться внутренние перегородки, интрамуральные узлы, утолщение стенки
о Используется в качестве метода контроля при аспирации кисты и биопсии мягкотканных компонентов:
— Содержимое кисты: при озлокачествлении высокие уровни ракового эмбрионального антигена; уровень 5 мм, извитой; сегментарное или диффузное поражение
• Опухоль боковой ветви протока: многокамерное кистозное новообразование, возможно, сообщающееся с главным протоком железы:
о Скопления мелких кист типа виноградной ветви или тубул и дуг; может быть многоочаговой
• При КТ с контрастным усилением может выявляться контрастное мягкотканное утолщение или узлы стенки
6. МРТ при внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Т1-ВИ: гипоинтенсивна
• Т2-ВИ: опухоли как боковой ветви протока, так и желчно-панкреатического протока гиперинтенсивны:
о Опухоль боковой ветви протока: очаговое или мультифокальное дольчатое кистозное новообразование с тонкими внутренними перегородками:
— Скопление мелких Т2-ярких кист; ± криволинейное Т2-гиперинтенсивное соустье с главным протоком железы
• МР холангиопанкреатография:
о Т2-гиперинтенсивное соустье с протоком железы лучше всего выявляется в режимах тонких срезов и толстых блоков
о Могут выявляться внутрипротоковые узлы, вызывающие дефекты заполнения → усиливают опасения об озлокачествлении опухоли
о При наличии злокачественного новообразования применяется для диагностики обструкции
• Т1-ВИ с контрастным усилением:
о Обычно контрастируемые структуры отсутствуют
о Контрастное мягкотканное утолщение или узел в просвете протока или кистозного образования указывает на озлокачествление опухоли
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о КТ или МРТ имеют большое значение при выявлении факторов риска злокачественного перерождения опухоли
о Эндоскопическое УЗИ: более точный метод диагностики по сравнению с КТ и МРТ:
— Инвазивная методика
— Наиболее точный метод оценки морфологии опухоли, может использоваться как метод контроля при выполнении аспирации кисты/биопсии
о МР холангиопанкреатография:
— Наиболее информативная методика выявления соустья с протоком железы
• Рекомендации по методике проведения исследования:
о Первичная диагностика и морфологическая характеристика кистозных новообразований поджелудочной железы размерами > 1 см:
— КТ с контрастным усилением с криволинейной плоскостной реконструкцией; или МРТ с контрастным усилением с МР холангиопанкреатографией (в плоскости главного протока поджелудочной железы)
— Оценка факторов высокого риска или тревожных признаков
о Наблюдение с выполнением контрольных МРТ с контрастным усилением/МР холангиопанкреатографии
в) Дифференциальная диагностика внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
1. Муцинозная кистозная опухоль поджелудочной железы:
• Солитарная; не сообщается с главным протоком поджелудочной железы; могут выявляться периферические кальцинаты
• Обычно локализуется в теле/хвосте поджелудочной железы и выявляется у женщин среднего возраста
2. Серозная цистаденома поджелудочной железы:
• Солитарная; не сообщается с главным протоком поджелудочной железы; может наблюдаться кальциноз по типу колеса со спицами
• Обычно локализуется в теле/хвосте поджелудочной железы, диагностируется у женщин пожилого возраста
3. Хронический панкреатит:
• Атрофичнная поджелудочная железа, расширенные протоки, кальцинаты паренхимы
4. Псевдокиста поджелудочной железы:
• Возможно наличие соустья с главным протоком железы или его ветвью
• Картина и/или анамнестические данные об остром или хроническом панкреатите
5. Протоковая аденокарцинома поджелудочной железы:
• Солидное инфильтративное образование, вызывающее обструкцию главного панкреатического протока
(Правый) У этого же пациента при криволинейной плоскостной реконструкции наблюдается диффузное расширение главного протока поджелудочной железы, сообщающегося с кистозным образованием головки железы. Обратите внимание на неравномерное мягкотканное утолщение и узловатость на периферии. 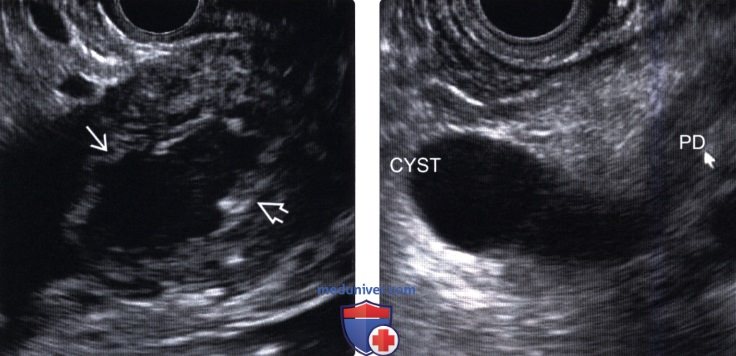
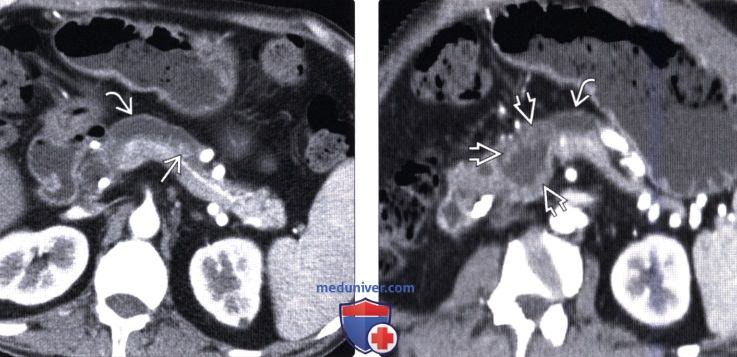
(Правый) У другого пациента при эндоскопическом УЗИ визуализируется диффузно расширенный проток поджелудочной железы (обозначенный PD), сообщающийся с фокальным кистозным новообразованием (обозначено CYST), что соответствует картине внутрипротоковой папиллярной муцинозной опухоли главного протока. 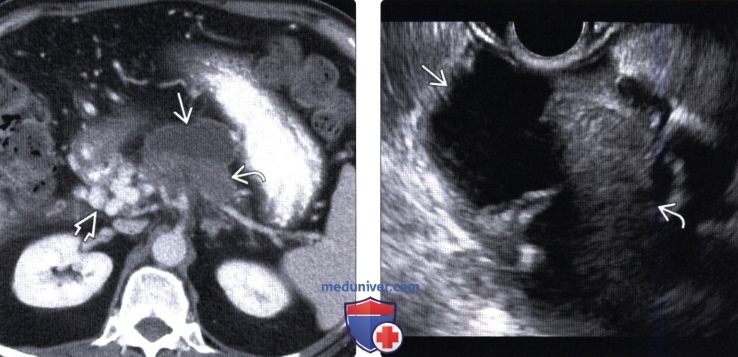
(Правый) При эндоскопическом УЗИ той же зоны визуализируется значительно расширенный заполненный муцином проток, содержащий источники низкоинтенсивных эхосигналов, а позади протока — крупное мягкотканное объемное образование.
1. Общая характеристика:
• Кистозное расширение сегмента протока поджелудочной железы вследствие протрузии в просвет протока эпителиального папиллярного новообразования
2. Классификация внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Опухоль главного протока: считается предшественником инвазивной карциномы протока поджелудочной железы
• Опухоль боковой ветви протока: обычно доброкачественная, риск озлокачествления низок
• Смешанный тип: ведет себя аналогично опухоли главного протока
• Критерии Tanaka (модифицированные в классификацию Sendai): в зависимости от результатов лучевых исследований внутри-протоковая папиллярная муцинозная опухоль подразделяется на опухоли высокого риска, подозрительные опухоли и опухоли низкого риска; на основании этой классификации принимается решение о тактике лечения:
о Признаки опухоли высокого риска: механическая желтуха при наличии кистозного новообразования головки поджелудочной железы, наличие у кисты контрастного солидного компонента или размеры главного протока поджелудочной железы > 10 мм
о Признаки подозрительной опухоли: размеры наиболее крупной кисты >3 см, утолщенная/контрастная стенки кисты, размеры главного протока поджелудочной железы 5-9 мм, неконтрастный интрамуральный узел или резкое изменение диаметра главного протока железы с атрофией паренхимы
о Признаки опухоли низкого риска: отсутствуют подозрительные опухоли, размеры наиболее крупной кисты 60% кистозных новообразований поджелудочной железы обнаруживаются случайно
о Может проявляться неспецифическими симптомами: тошнотой/рвотой, болями в животе, потерей веса, анорексией
• Другие жалобы/симптомы:
о Опухоль главного протока поджелудочной железы может вызывать развитие панкреатита вследствие обструкции протока из-за чрезмерной продукции муцина
• Сопутствующая патология:
о Внепанкреатические злокачественные опухоли, чаще всего карцинома желудка, ободочной или прямой кишки
о Возможно, обширная внутрипротоковая папиллярная муцинозная опухоль боковых ветвей протока чаще встречается после трансплантации органов и на фоне иммуносупрессии
2. Демография:
• Возраст:
о Средний возраст на момент постановки диагноза: 68 лет; в пределах 60-80 лет
• Пол:
о М>Ж
2. Формулировка заключения:
• Описываются подозрительные признаки и факторы высокого риска, в том числе размеры кисты, контрастность стенки, расширение главного протока поджелудочной железы, интрамуральные узлы или резкое изменение ширины протока с атрофией паренхимы
• На основании сопутствующих изменений определяется тактика ведения: наблюдение, выполнение эндоскопического УЗИ или резекции
ж) Список использованной литературы:
1. Freeny PC et al: Moving beyond morphology: new insights into the characterization and management of cystic pancreatic lesions. Radiology. 272(2):345-63, 2014
2. Kim JH et al: Intraductal papillary mucinous neoplasms with associated invasive carcinoma of the pancreas: imaging findings and diagnostic performance of MDCT for prediction of prognostic factors. AJR Am J Roentgenol. 201 (3):565-72, 2013
3. Tanaka Metal: International consensus guidelines 2012 for the management of IPMN and MCN of the pancreas. Rancreatology. 12(3): 183-97, 2012
4. Gore RM et al: The incidental cystic pancreas mass: a practical approach. Cancer Imaging. 12:414-21, 2012
5. Remotti HE et al: Intraductal papillary mucinous neoplasms of the pancreas: clinical surveillance and malignant progression, multifocality and implications of a field-defect. JOP. 13(2):135-8, 2012
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
IPMN-карцинома

Основной фактор риска – наличие кистозной опухоли поджелудочной железы (IPMN). Малигнизация чаще возникает в пожилом возрасте, у пациентов старше 65 лет. Мужчины болеют чаще. Помимо этого, курение, прием алкоголя, наличие хронического панкреатита являются факторами риска развития болезни.
Заподозрить заболевание можно при возникновении следующих симптомов:
При появлении любого из этих признаков, необходимо обратиться к врачу. Нельзя заниматься каким-либо самолечением, так как указанные симптомы могут быть следствием большого числа других заболеваний. Специалист оценит ситуацию и назначит нужное обследование.
Для диагностики IPMN-карциномы применяется следующие методы.
Прежде всего, так называемые неинвазивные методы, когда обследование проводится без того, или иного проникновения в организм и практически отсутствуют осложнения
К инвазивным (с проникновением в организм) методам относится эндосонография (УЗИ через эндоскоп) с возможной биопсией.
Среди лабораторных показателей, помимо биохимических, важны данные опухолевых маркеров СЕА и СА19-9. Они имеют не только диагностическое, но и прогностическое значение.
Данные обследования в сочетании с клиническими данными и учетом общего состояния больного позволяют определить рациональную тактику лечения.
В Московском клиническом научно-практическом центре имени А.С.Логинова этот вопрос решается в каждом конкретном случае на консилиуме (совещании) всех необходимых специалистов, прежде всего онкологов и хирургов.
В ряде случаев на первом этапе показано хирургическое лечение с/без последующей химиотерапией. В нашем центре выполняют современные лапароскопические операции, в том числе и с применением робота DaVinci. Накоплен самый большой в России и один из самых больших в мире опыт лапароскопических операций на поджелудочной железе.
В других случаях лечение начинается с химиотерапии, а затем в зависимости от её результатов вновь обсуждается вопрос об операции. В настоящее время в Центре трудится команда ведущих онкологов России, располагающих необходимыми современными средствами лечения.
Не откладывайте свой визит к специалистам нашего Центра. Это поможет своевременно диагностировать заболевание и правильно выбрать тактику лечения. Врачи отделения высокотехнологичной хирургии и хирургической эндоскопии и отделения химиотерапии ГБУЗ МКНЦ имени А.С. Логинова ДЗМ всегда готовы Вам помочь.
Кисты поджелудочной железы — современная клиническая тактика
Резюме. Представлена диагностическая и хирургическая тактика лечения кист поджелудочной железы

Кисты поджелудочной железы определяют все чаще. Особенно это касается лиц пожилого возраста и пациентов с бессимптомным течением заболевания. Это стало возможным прежде всего благодаря растущим возможностям визуализирующих технологий и их широкому применению в диагностической практике заболеваний органов брюшной полости. Частота, с которой выявляют кисты поджелудочной железы, среди граждан США составляет 3–15%, однако истинная частота их распространения неизвестна, поскольку большинство результатов основано на данных, полученных при хирургических вмешательствах. В то же время, по данным аутопсий, их определяют в 24,3% вскрытий, а, по данным сканирования с помощью магнитно-резонансной томографии (МРТ), их выявили у 20% пациентов. Частота их выявления повышается с возрастом, составляя 40% у пациентов в возрасте >80 лет. Риск малигнизации резко возрастает для истинных псевдотуморозных кист и в среднем составляет для интрадуктальных папиллярных кист (IPMN) — 41%, муцинозных кист (MCN) — 25,2%, интрадуктальных псевдопапиллярных кист (SPN) — 18,3%, серозных кист (SCN) — 15,2%. При этом ложные кисты малигнизируются с частотой не более 0,3%. В настоящее время выявление небольших кист, которые, как сообщается, имеют злокачественный потенциал, создает тревогу и необходимость дальнейшего совершенствования диагностического и лечебного алгоритма. Установлено, что риск развития рака поджелудочной железы в 22 (99,5% доверительный интервал 11,0–45,3) раза выше у пациентов при наличии кисты, что не может не внушать тревоги. В то же время, по данным Американской гастроэнтерологической ассоциации (AGA) 2015 г., бессимптомные неопластические кисты поджелудочной железы имеют риск малигнизации 0,24% в год, что также составляет определенную проблему, поскольку диагностические критерии у этой категории пациентов не выработаны.
Настоящая работа выполнена с целью обобщения имеющихся данных по современным взглядам на проблему лечения кист поджелудочной железы с целью выявления ранних признаков их малигнизации, повышения качества лечения и предотвращения развития злокачественных опухолей поджелудочной железы, избегая при этом ненужной операции.
Работа выполнена профессором О. Базар (O. Basar) из Центра поджелудочной и билиарной хирургии, отделения желудочно-кишечной хирургии Массачусетской общей больницы (Pancreas Biliary Center, Gastrointestinal Unit, Massachusetts General Hospital), США, и профессором В. Брюгге (W.R. Brugge) из Гарвардской медицинской школы (Harvard Medical School), Бостон, Массачусетс, США, и опубликована в октябре 2017 р. в научно-практическом журнале Клиники Мейо (Mayo Clinic).
Как указывают авторы обзора, на сегодня кисты поджелудочной железы представлены двумя большими классами: кисты с низким риском малигнизации — (А) и кисты с высоким риском малигнизации, псевдотуморозные кисты — (Б).
Кисты с низкой степенью малигнизации, несмотря на невысокую степень озлокачествления, представляют определенную опасность для пациента в связи с (хоть и невысоким) риском малигнизации. Это создает определенную опасность ненужных операций на поджелудочной железе для профилактики развития рака. По своей природе эти кисты являются доброкачественными образованиями, но их дифференциальная диагностика с псевдотуморозными кистами остается сложной, особенно для эпителиальных кист, таких как ретенционные кисты, сквамоидные, лимфоэпителиальные, параампулярные кисты дуоденального сосочка, энтерогенные кисты и доброкачественные муцинозные кисты. К простым псевдокистам с низким риском малигнизации относят кисты, развивающиеся на фоне острого панкреатита, или инфекции. Таких отмечают не более 10%, и они, как правило, разрешаются без хирургического вмешательства.
Простые кисты без риска малигнизации — (А)
Панкреатические простые псевдокисты представляют собой жидкостные образования вне поджелудочной железы, формирующиеся спустя 4 нед после развития острого панкреонекроза. Они имеют хорошо сформированную капсулу, которая не содержит «эпителиальной выстилки», с мутноватым выпотом без признаков кальциноза. Как правило, одиночны, размером от 2 до 20 см. Содержимое стерильно, но может быть вторично инфицировано или иметь геморрагический выпот. Подозрение на формирование панкреатических кист возникает при сохраняющемся длительное время болевом синдроме в животе после перенесенного острого панкреатита, повышенного содержания уровня амилазы в крови. Наиболее информативным методом диагностики является компьютерная томография (КТ) и эндоскопическая ультразвуковая диагностика (ЭУЗД). С помощью ЭУЗД проводят также тонкоигольную аспирацию и биопсию. В аспирате определяют низкое содержание карциноэмбрионального антигена без примеси эпителия и высокого содержания амилазы. Большинство панкреатических кист разрешается спонтанно. В случае отсутствия эффекта от консервативного лечения операцией выбора является трансгастральный или трансдуоденальный эндоскопический дренаж, контролируемый ЭУЗД, либо лапароскопическое дренирование. Несмотря на высокую эффективность трансгастрального и трансдуоденального дренирования, эти процедуры сопровождаются повышенным риском развития осложнений до 29% с выраженным дискомфортом для пациента. Поэтому чаще прибегают к эндоскопическому дренированию.
Ретенционные кисты
Ретенционные кисты формируются в результате кистозной дилатации протока поджелудочной железы, выявляются случайно и имеют минимальные клинические проявления. Могут иметь врожденную и приобретенную этиологию. Небольшие по размеру, стенка выстлана нормальным проточным эпителием с муцинозным содержимым. Имеет также связь с общим протоком поджелудочной железы, что затрудняет дифференциальную диагностику с неопластическими кистами. Хотя кисты, имеющие связь с протоковой системой железы, обычно подвергаются резекции, выполняют это потому, что их сложно отличить от псевдотуморозных. Оперативное лечение в данной ситуации не оправдано — кисты не малигнизируются! Онконастороженность отсутствует, лечение не требуется.
Псевдотуморозные кисты с высоким уровнем малигнизации
На сегодняшний день панкреатические кистозные образования обычно классифицируют как муцинпродуцирующие и не образующие муцин в соответствии с эпителиальной оболочкой кисты. К муцинобразующим кистозным образованиям относят внутрипротоковые и муцинозные новообразования, поскольку отличительной чертой их является продукция муцина и высокий злокачественный потенциал. Немуцинобразующие кисты включают серозные кисты и псевдопапиллярные кисты и панкреатические нейроэндокринные опухоли (cPNET). Интрадуктальные папиллярные муцинозные новообразования отмечают с частотой 27–48%, муцинпродуцирующие опухоли — 11–23%, серозные опухоли — 13–23%, нейроэндокринные опухоли — 4–7%, а псевдопапиллярные — 2–5%. Частота выявления муцинпродуцирующих кистозных псевдоопухолей и серозных псевдотуморозных кист за последнее время значительно снизилась. И наиболее распространенным патологоанатомическим диагнозом являются внутрипротоковые муцинпродуцирующие псевдотуморозные кисты, более ⅔ которых выявляют случайно.
Внутрипротоковые папиллярные муцинозные кистозные новообразования (ВПМКН)
В настоящее время ВПМКН являются наиболее часто диагностируемыми среди резецированных кистозных образований с псевдотуморозной малигнизацией. Они могут возникать в главном протоке поджелудочной железы и в ее боковых ветвях с формированием сегментарной или диффузной дилатации. Клинически они проявляются медленным ростом и диффузным либо локальным поражением железы. Образования в главном протоке отличаются крайней степенью малигнизации — 38–68% и предполагают немедленное удаление опухоли, в то время как кисты, сформированные в боковых ветвях, имеют более доброкачественное течение. ВПМКН могут возникать в любом возрасте. Среди клинических проявлений наиболее часто развивается желтуха, боль в животе, общее недомогание и острый панкреатит.
Они могут формироваться в любой части поджелудочной железы, но чаще располагаться в ее головке. Могут быть как одиночными, так множественными — до 40%. Морфологически представляют собой классические кисты, тонкостенные, без отложения солей кальция, сохраняя связь между кистой и главным протоком. Они также имеют сходство с муцинозными кистозными новообразованиями по характеру секрета и более высокое содержание карциноидспецифического антигена, что свидетельствует о муцинозной трансформации с чувствительностью от 64 до 100% и специфичностью от 60 до 98%. Однако уровень карциноидспецифического антигена не является маркером для распознавания злокачественной трансформации, но достаточно специфичен для подтверждения злокачественной настороженности! Повышенный уровень амилазы указывает на связь кисты с протоком поджелудочной железы, а способность к окрашиванию специфическими красителями выявляет наличие муцина при гистологическом обследовании. Как правило, цитологическое определение муцина и повышенный уровень карциноидспецифического антигена в секрете используются для установления диагноза муцинозного псевдотуморозного кистозного поражения. При цитологическом обследовании возможно выявление истинной дисплазии и инвазивной аденокарциномы с высокой специфичностью (>90%).
Гистологически выделяют четыре типа эпителия: желудочный (преобладающий в протоковой части), кишечный (преобладает в ветвях), панкреатико-билиарный и онкоцитарный. Результаты гистологических исследований свидетельствуют, что эта категоризация является очень прогнозированной для биологического поведения внутрипротоковых муцинозных кист: у желудочного типа лучший прогноз, у кишечного — хуже. Однако до настоящего времени определение подтипа до операции было невозможным. Недавно введенное устройство, одноразовые микробиопсийные щипцы, позволяют выполнить прицельный отбор материала. Предварительное исследование показало, что микробиопсия повысила точность диагностики с 47,6 до 61,9%, и значительно улучшилось определение степени дисплазии до оперативного вмешательства. Изучение генетических онкомаркеров является весьма перспективным для выявления специфических мутаций и подтверждения онконастороженности. Кроме того, продолжающиеся исследования по классификации неинвазивных маркеров высокодетерминированных внутрипротоковых муцинозных неоплазий показали, что уровни N-гликанов коррелируют с риском малигнизации, а аллельный вариант гена фактора роста эндотелия сосудов связан со злокачественной трансформацией. Секретинстимулированный панкреатический сок, который собирается из двенадцатиперстной кишки, может быть использован для генетического тестирования.
ВПМКН имеют злокачественный потенциал от низкой до высокой степени трансформации, вплоть до развития инвазивной аденокарциномы. Дисплазия внутрипротоковых папиллярных муцинозных кист в настоящее время классифицируется как низкая или высокая. На сегодняшний день точная степень дисплазии идентифицируется на основании гистологического заключения, полученного биопсийного материала до операции. Этими признаками являются наличие кисты размером более 3 см с интрамуральным ростом и дилатации главного протока. Это дает возможность диагностировать метаплазию высокой степени у 64,2% пациентов. На сегодняшний день с учетом высокой вероятности малигнизации внутрипротоковых муцинозных кист и связанной с ними инвазивной аденокарциномы, подтвержденной гистологически, наличия механической желтухи, формирования солидной кисты и расширенного общего протока (≥10 мм) — показана немедленная операция. Те, у кого имеется низкая степень метаплазии и наличие кисты ≥3 см с утолщенной или уплотненной стенкой кисты, общий проток 5–9 мм, наличие узла в протоке с резким локальным расширением и дистрофические изменения поджелудочной железы, — показано проведение лапароскопического обследования для поиска злокачественных опухолей. Любые выявления патологического процесса, подтвержденные цитологическим исследованием злокачественной метаплазии, предполагают рассмотрение вопроса о хирургической резекции.
Тем не менее следует иметь в виду, что ампулярная аденома, папиллярный стеноз, хронический панкреатит и небольшая аденокарцинома поджелудочной железы в головке и иные причины дилатации протока поджелудочной железы при отсутствии тревожных признаков предполагают радиологический контроль за кистами 3 см. Пациентам, у которых выявлен невысокий риск малигнизации, рекомендовано МРТ-наблюдение в течение 5 лет, а пациентов, имеющих по меньшей мере два из перечисленных фактора высокого риска, необходимо направить на проведение биопсии при контроле ЭУЗД.
Пациентам, у которых не выявлено значительных изменений кистозных образований в течение 5 лет, рекомендовано прекратить наблюдение. В случае же уплотнения кисты и расширения общего протока ≥5 мм как на ЭУЗД, так и на МРТ — показано оперативное лечение.
Хотя Американская ассоциация гастроэнтерологов (AGA) не рекомендует хирургической резекции для внутрипротоковых муцинозных кистозных образований без цитологического подтверждения, учитывая высокий риск злокачественной опухолевой трансформации, Международные рекомендации советуют проводить резекцию этим пациентам. Пациенты с симптоматическими внутрипротоковыми кистами и те, у кого кистозные образования формируются в главном протоке с сохранением высокого риска малигнизации при наличии нарушения функции поджелудочной железы, подтвержденной ЭУЗД (расширенный главный проток, уплотнение узла или наличие жидкостной кисты), также должны быть направлены на хирургическое вмешательство. Необходимо помнить, что внутрипротоковые муцинозные кистозные образования способны развиваться в резецированной поджелудочной железе и имеют повышенный риск развития аденокарциномы поджелудочной железы в области, не связанной с кистой. Таким образом, пациенты после резекции поджелудочной железы должны находиться под систематическим контролем. Те пациенты, у которых предполагается высокий риск малигнизации, и они отказываются от хирургического вмешательства, или же те, у кого риск невысокий, как альтернативная процедура может быть предпринята алкогольная абляция кисты с добавлением паклитаксела. AGA рекомендует, чтобы кисты, выбранные для абляции, были размером 95% случаев, средний возраст — около 40 лет (от 20 до 82 года). Наиболее частая их локализация — тело и хвост поджелудочной железы в >97% случаев. Наличие некоторых функций позволяет муцинозные кистозные образования легко отличить от других панкреатических кист с высокой степенью малигнизации: это, как правило, одиночные кисты, расположенные в теле или хвосте поджелудочной железы. Большинство (70%) пациентов являются симптоматическими с характерной разлитой болью в животе.
Гистологически кистозные новообразования представляют собой тонкостенные одиночные кисты, одно- или многокамерные. Стенка кисты может содержать отложения солей кальция по периферии, в отличие от серозных кист — с центральным отложением солей кальция. Результаты анализа кистозной жидкости свидетельствуют о незначительном повышении уровня амилазы, высоких уровнях карциноидного антигена и наличии эпителиальных элементов, состоящих из столбчатых клеток с внеклеточным муцином. Цитологически может определяться высокий уровень метаплазии или инвазивная аденокарцинома. Несмотря на низкий риск озлокачествления (4–13%), они имеют риск прогрессирования и развития инвазивной аденокарциномы. Муцинозные кистозные опухоли классифицируются как доброкачественные (но потенциально предраковые) — муцинозные цистаденомы, пограничные, карцинома in situ и муцинозная цистаденокарцинома. На сегодня вопрос, показано ли оперативное лечение этих пациентов, — остается открытым. Характерно, что после проведения хирургической резекции эти пациенты не требуют пристального клинического наблюдения.
Серозные кистозные новообразования
Серозные кистозные новообразования не муцинпродуцирующие, преимущественно доброкачественные (серозная цистаденома), а злокачественные случаи (серозная цистаденокарцинома) отмечаются крайне редко. Наиболее часто они бывают у женщин в возрасте >60 лет. Обычно они являются доброкачественными, медленно растущими кистами, которые в основном выявляют случайно. Боль в животе — наиболее распространенный симптом, когда киста достигает большого размера. Серозные кистозные новообразования отмечают как самостоятельные заболевания или при заболевании фон Гиппель — Линдау.
Более распространенным типом является микрокистозный вариант, в котором многочисленные множественные кисты, обычно диаметром 80%. Жидкость кисты, как правило, геморрагическая, богата клетками и имеет низкий уровень содержания онкоспецифического антигена. Кроме того, выявлена положительная реакция ткани резецированной опухоли к онкомаркеру Ki-67 в тех препаратах, где была неопластическая трансформация.
Учитывая все вышеприведенное, для лечения при указанном виде опухолей рекомендуют хирургическую резекцию. Результаты хирургического лечения прекрасные — общая 5-летняя выживаемость составляет 95%. Однако рецидив спустя 5 лет развивается у примерно 10% пациентов, что предполагает постоянный контроль за состоянием здоровья этих пациентов после проведенной операции.
Таким образом, как свидетельствуют результаты работы, проблема лечения кист поджелудочной железы хоть и трудна, но при учете определенных показаний и современных диагностических подходов может быть весьма эффективна.
Строгий анализ полученной информации у пациентов с проявлениями симптоматики и у тех, которые имеют скудную клиническую картину, может помочь в достижении положительного результата.
Необходимо учитывать также и демографические показатели: так, большинство простых панкреатических кист чаще выявляют у женщин, псевдотуморозные кистозные образования — у молодых, муцинозные кистозные образования — в среднем возрасте, а серозные псевдотуморозные — у лиц пожилого возраста.
Особую важность имеет правильная трактовка клинической картины заболевания (жалобы больного, результаты физического обследования, выявление в анамнезе острого панкреатита, семейный анамнез заболевания аденокарциномой поджелудочной железы или генетических заболеваний), и особенно важно оценить первоначальный снимок КТ-обследования для исключения простой кисты поджелудочной железы!
При подозрении наличия псевдотуморозной опухоли показано проведение ЭУЗД, дополненной тонкоигольной аспирацией и биопсией. Необходимо аспирировать по крайней мере 1 мл жидкости для отправки на биохимический, цитологический и молекулярный анализ.
Для выявления степени метаплазии рекомендуется биопсия эпителия кисты и ее капсулы с помощью микробиопсийных щипцов. Это поможет, как указывают авторы, в выборе хирургической тактики.
Как указывают авторы, резекция также показана пациентам с внутрипротоковыми муцинозными опухолями, имеющими любой из перечисленных показателей высокого риска малигнизации (наличие плотной капсулы, расширение протока ≥10 мм, обтурационная желтуха), цитологическое подтверждение метаплазии или подтвержденную аденокарциному.
Пациентам с сомнительным диагнозом показано дооперационное проведение ЭУЗД, контролируемой тонкоигольной аспирацией и биопсией.
Александр Осадчий



