Как нужно вести себя после переноса эмбрионов?
Перенос эмбрионов – заключительный этап экстракорпорального оплодотворения. От того, насколько успешно прошла их имплантация, зависит, станет ли пациентка счастливой матерью или нет. Как правильно вести себя после переноса эмбрионов? Нужно ли соблюдать какие-то особенные требования к образу жизни, питанию, чтобы наступила беременность?
Процедура ЭКО: общие положения
В зависимости от протокола, экстракорпоральное оплодотворение может включать различные процедуры, но общая схема состоит из нескольких стадий:
Параллельно с культивацией эмбрионов к имплантации подготавливают и эндометрий матки. Он должен достичь определенной стадии развития, при которой закрепление плодного яйца наиболее вероятно. Для этого используются гормональные препараты на основе хорионического гонадотропина человека (ХГЧ) – гормона, ответственного за адаптацию репродуктивной системы женщины к беременности. Воспаления, гиперплазия, атрофия и другие патологии эндометрия существенно снижают вероятность успешного переноса. Поэтому при наличии таких заболеваний сначала проводится соответствующий курс лечения – только после него врач-репродуктолог проводит подсадку эмбрионов.
Для оценки качества генетического материала и шансов на успешную имплантацию проводится преимплантационная генетическая диагностика. Для ПГД из эмбриона извлекаются бластомеры, образующиеся при дроблении оплодотворенной зиготы, частицы оболочки и клетки-спутники, образующиеся вскоре после начала деления. Генетический скрининг назначается по следующим показаниям:
На практике преимплантационная генетическая диагностика рекомендуется всем женщинам и их половым партнерам, проходящим ЭКО. Эта диагностическая процедура позволяет выявить возможные врожденные нарушения эмбриона, снизить вероятность самопроизвольного аборта и других осложнений беременности.
Развитие эмбриона после пересадки
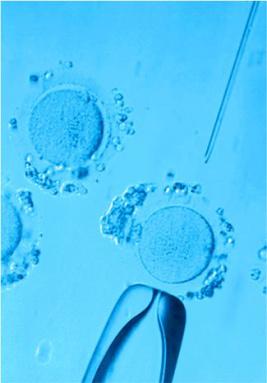
Перенос эмбриона осуществляется, как правило, на 5-6 день – при достижении им стадии бластоцисты. В этот период он наиболее приспособлен к имплантации, что повышает шансы на успешное наступление беременности. После трансфера эмбрион проходит следующее развитие:
Именно синтез собственного хорионического гонадотропина человека – основной показатель успешной имплантации эмбриона. По истечении 10 дней после переноса врач берет у пациентки на анализы кровь и мочу для установки уровня ХГЧ, а также проводит ультразвуковое обследование матки на наличие плодного яйца.
Как вести себя после переноса эмбрионов?
Сама процедура пересадки длится несколько минут и проходит без анестезии (в некоторых случаях – с местным обезболиванием). После переноса рекомендуется полежать на гинекологическом кресле 15-20 минут, затем перейти в палату и отдохнуть в течение часа на кровати в удобной позе. Не стоит опасаться, что эмбрион может «выпасть» при передвижении – он находится в специальной среде, которая препятствует его отделению от матки.

Хотя трансфер зародыша проходит безболезненно и быстро, после него у женщины могут проявиться следующие симптомы недомогания:
Эти симптомы могут быть вызваны как постепенной имплантацией эмбриона в матку, так и предшествующей переносу гормональной стимуляцией яичников, поддерживающей терапией или психологическим состоянием будущей матери, переживающей по поводу результатов процедуры. Как правило, они свидетельствуют об успешном наступлении беременности, однако их отсутствие не обязательно означает, что процедура прошла неудачно. Точный результат дает только анализ крови и мочи на уровень ХГЧ и ультразвуковое обследование матки.
Что делать дома после пересадки?
Какого-либо особенного режима после пересадки соблюдать не требуется, но остаток суток после процедуры рекомендуется провести спокойно. От больницы до дома лучше добираться на такси или личном автомобиле (только не за рулем). Общественный транспорт использовать не стоит, так как в нем возможны стрессовые ситуации. Дома нужно выполнять следующие рекомендации:
Физическую активность стоит чередовать с отдыхом – примерно 1-2 часа днем лучше провести лежа. Вы можете спокойно заниматься любыми домашними делами, если они не связаны с высокой физической нагрузкой.
Большое внимание необходимо уделить психоэмоциональному состоянию. До получения данных анализов важно сразу настроиться на любой исход переноса эмбрионов – как успешный, так и неудачный. Это поможет избежать разочарования и, как следствие, депрессии, которая может негативно сказаться на состоянии организма и репродуктивной системы, тем самым снизив вероятность успеха последующих попыток ЭКО. В связи с этим не следует также торопиться с домашним тестом на беременность. Если поторопиться с его прохождением, то можно получить ложноположительные результаты, способные вызвать стресс и депрессию. Поэтому сделать тест на беременность лучше по рекомендациям и под наблюдением профессионального врача.
Питание после переноса эмбрионов
Важную роль в успешной имплантации и последующем развитии ребенка играет питание. Именно с пищей женщина получает большую часть веществ, необходимых для нормального развития плода и поддержания беременности. Также питание обеспечивает быстрое восстановление организма после стимуляции яичников и поддерживающей терапии, которые сами по себе являются стрессовыми факторами. Употребление пищи после переноса эмбриона должно соответствовать следующим правилам:
Рацион после пересадки эмбриона также нуждается в строгом контроле. Рекомендуется есть побольше белковых продуктов (нежирного мяса, рыбы, птицы), вареных или тушеных овощей и фруктов, орехов, нежирного творога. Фастфуд, консервы, соленые, маринованные, копченые продукты, жирную пищу есть можно, но в ограниченных количествах. А молоко, капусту, бобовые, газированные напитки и другую пищу, вызывающую метеоризм и/или, наоборот, запор, необходимо исключить. Кроме того, потребление кофе, крепкого черного чая и тем более алкоголя также нужно либо сильно уменьшить, либо полностью убрать из рациона. Кофеин, являющийся природным стимулятором, способен вызвать маточные сокращения, мешающие имплантации, а этанол является сильным системным ядом, провоцирующим врожденные нарушения у плода, выкидыши и иные осложнения.
Риски после переноса эмбриона
Сам трансфер эмбрионов в маточную полость женщины – процесс быстрый, безопасный и безболезненный. Однако, в редких случаях последующее развитие беременности может быть осложнено:
Такие симптомы свидетельствуют об определенных патологических процессах, которые происходят в материнском организме. Они могут быть обусловлены предшествующей гормональной терапией, общими системными заболеваниями, травматическим поражением матки при переносе, патологиями половых органов, аутоиммунной реакцией матери на генетический набор плода и другими причинами. В этом случае необходимо срочно обратиться за медицинской помощью. Врач на основании симптоматики и данных медицинских обследований выберет подходящий способ спасти беременность или, при отсутствии иного выбора, назначит ее искусственное прерывание. От того, как вела себя после переноса эмбриона пациентка, он решит, следует ли проводить повторную попытку ЭКО или лучше использовать другие способы борьбы с бесплодием.
Что нужно знать перед ЭКО: советы гинеколога-репродуктолога
Метод экстракорпорального оплодотворения сегодня давно уже входит в число стандартных медицинских инструментов, используемых для борьбы с репродуктивными проблемами. Однако, эта технология до сих пор остается достаточно сложной и не всегда дает желаемый эффект. Чтобы повысить шансы на успешное зачатие и вынашивание ребенка, будущим родителям (не только женщине, но и мужчине) необходимо соблюдать достаточно строгие правила. Какие именно – подробно расскажет врач на приеме. Но чтобы пациенты могли лучше подготовиться к процедуре ЭКО, некоторые рекомендации гинеколога-репродуктолога мы решили разместить в этой статье.
Стоит ли опасаться ЭКО?
Оплодотворение при ЭКО происходит искусственно – то есть вне организма женщины, в специальном инкубаторе. Перед этим пациентке проводится гормональная стимуляция яичников, а созревшие яйцеклетки извлекаются путем трансвагинального прокалывания фолликулов. У неподготовленного человека данная процедура может вызвать опасение и недоверие – это нормальная психологическая реакция на довольно сложное вмешательство в организм. Имеются у ЭКО и определенные риски:
Тем не менее, опасаться экстракорпорального оплодотворения не стоит. Данная методика используется в медицине уже несколько десятилетий и хорошо отработана. Если она проводится квалифицированным врачом в хорошо оборудованной клинике, имеющей соответствующую лицензию, то риски осложнений и побочных реакций сведены к минимуму. Перед самой процедурой ЭКО пациенты проходят комплексную диагностику для выявления возможных противопоказаний. Для женщин, проходящих процедуру гормональной стимуляции, индивидуально подбираются подходящие типы и дозы препаратов. После оплодотворения пациентка пользуется всеми преимуществами программы ведения беременности, если заключила на нее договор с медицинским учреждением.
Какова эффективность ЭКО?
Пациенты, впервые проходящие процедуру экстракорпорального оплодотворения, часто ожидают положительного результата уже на первой попытке. В реальности эффективность ЭКО не превышает шансов на естественную беременность у здоровых людей и составляет примерно 35%. Вероятность забеременеть искусственным путем зависит от многих факторов:
Если с первой попытки забеременеть не удалось, врач проводит дополнительные обследования пациентов, чтобы выяснить, почему ЭКО не получилось с первого раза. Именно для этого предварительно женщина проходит этап гормональной стимуляции, позволяющий за 1 менструальный цикл получить большее количество фертильных яйцеклеток.
Как подготовиться к ЭКО женщине?
Подготовку к экстракорпоральному оплодотворению необходимо начинать за 3 месяца до цикла, в котором запланирована процедура. Предварительно нужно записаться на консультацию к врачу – он повторно оценит результаты пройденных пациенткой диагностических обследований и, если необходимо, назначит дополнительные для уточнения диагноза. Также он ответит на все вопросы о предстоящей процедуре и после этого предложит пациентке подписать соглашение о проведении ЭКО, в том числе с помощью методов ИКСИ и вспомогательного хэтчинга. Только после того, как все формы будут подписаны, процедура вступает в активную фазу.
Непосредственно перед ее началом женщине нужно выполнить несколько рекомендаций, чтобы повысить шансы на успешное наступление беременности:
Как подготовиться к ЭКО мужчине?
Ошибочно считать, что подготовка перед экстракорпоральным оплодотворением – исключительно женская прерогатива. Мужчина также принимает участие в этом процессе и должен в течение 3 месяцев до процедуры выполнять следующие рекомендации:
Также обоим партнерам рекомендуется пройти тесты на выявление заболеваний половых органов. В частности, при появлении признаков генитальной герпесной инфекции необходимо сообщить о них врачу, так как эта патология является важной причиной прерывания и переноса процедуры ЭКО до момента ее излечения.
Какие обследования проходят перед ЭКО?
Оба половых партнера должны пройти комплексное медицинское обследование перед экстракорпоральным оплодотворением. Для женщины оно будет включать следующие процедуры:
Для мужчины список обследований короче, но они имеют не меньшее значение для успеха ЭКО:
При подозрении на наличие у одного или обоих половых партнеров каких-либо заболеваний, врач назначает дополнительные обследования. Если диагноз подтверждается, процедура ЭКО откладывается до момента полного излечения.
Какой протокол ЭКО выбрать?
Под протоколами ЭКО подразумеваются комплексы мероприятий, направленных на обеспечение успешного наступления беременности. Основным отличием между ними является характер и продолжительность цикла, в течение которого развивается яйцеклетка у женщины. По этому критерию протокол бывает:
Подходящую программу ЭКО врач выбирает с учетом согласия пациентки, состояния ее здоровья, результатов ранее проведенных медицинских обследований и т. д. Женщина может отменить выбранную тактику, при этом лечащий ее специалист обязан скорректировать программу лечения.
Сколько раз можно делать ЭКО?
Российское законодательство не подразумевает ограничений на общее количество попыток ЭКО. Иными словами, женщина вправе пытаться пройти процедуру столько раз, сколько потребуется для рождения здорового малыша. Однако, есть определенные медицинские ограничения:
В репродуктивной клинике также могут полностью отказать семейной паре в проведении ЭКО, если после оценки состояния обоих родителей будет очевидно, что процедура не сможет помочь им преодолеть бесплодие или в процессе лечения их здоровью будет нанесен большой ущерб. Именно поэтому перед процедурой оба родителя должны пройти комплексное всестороннее обследование.
Существует ли альтернатива ЭКО?
Экстракорпоральное оплодотворение – процедура сложная и дорогая, поэтому рассматривается как последнее средство в лечении бесплодия. Как правило, перед обращением к этой методике, врач рассматривает следующие варианты терапии:
Лечение методом ЭКО используется лишь в том случае, когда использование других методик не помогло или диагностика показала наличие у одного или обоих родителей патологий репродуктивной системы, которые можно преодолеть только путем экстракорпорального оплодотворения. При этом пациенты подробно консультируются насчет возможных побочных эффектов ЭКО, шансов на успешное наступление беременности, ограничений на период подготовки и проведения процедуры и т. д.
Как увеличить эффективность ЭКО?
Согласно результатам научных исследований, диета и образ жизни существенно влияют на способность к зачатию и здоровье детей.
Готовясь к рождению ребенка, следует обратить внимание на такие моменты:
Правильное питание
Правильно питаться во время планирования беременности важно как мужчине, так и женщине. В рационе постоянно должны присутствовать:
Такая диета полностью компенсирует потребность в питательных веществах, макро- и микроэлементах. Жирные блюда, сладости, кондитерские изделия следует ограничить.
Прием дополнительных витаминов и минералов
Во время планирования беременности показан прием пренатальных витаминных комплексов. Они содержат повышенное количество железа, фолиевой кислоты и кальция. Вместе с правильным питанием витамины и минералы снижают вероятность тяжелых врожденных патологий и выкидыша на 50%. Оптимально начинать прием за 2 – 3 месяца до начала протокола экстракорпорального оплодотворения.
Дело в том, что тяжелые врожденные пороки формируются на самых ранних этапах развития плода. Ранний прием витаминов способствует нормальному размножению и дифференциации клеток. Рекомендуемая суточная доза фолиевой кислоты — 400 мкг. Дополнительным источником вещества являются листовые овощи.
Физическая активность
Недостаток физической активности, лишний или недостаточный вес также негативно сказываются на работе репродуктивной системы. Жировая ткань вырабатывает женские половые гормоны — эстрогены. При ее избытке наблюдается повышенная концентрация этого гормона в крови (подробнее читайте здесь). Недостаточный вес у женщин сопровождается нарушением процессов созревания яйцеклетки и ее выхода из фолликула.
Ожирение у мужчин связано с нарушением эректильной функции и сниженной подвижностью сперматозоидов. Чтобы привести вес в норму, достаточно трех-четырех занятий в неделю, длительностью 30 минут.
Вредные привычки
Злоупотребление алкоголем негативно отражается на балансе женских половых гормонов. Регулярное употребление крепких спиртных напитков приводит к нарушению менструального цикла, отсутствию овуляции. Шансы самостоятельно забеременеть в таких условиях резко снижаются. У мужчин алкоголь резко ухудшает качество семенной жидкости. Снижается не только количество сперматозоидов, но и их подвижность, ухудшается морфология. Отказаться от алкоголя нужно минимум за три месяца до планируемого зачатия.
Экспертное мнение врача
В табачном дыме содержится множество токсичных веществ и канцерогенов. У мужчин-курильщиков уменьшается количество вырабатываемых сперматозоидов, ухудшается их качество. У женщин нарушается созревание яйцеклеток. Выкуривание 10 и более сигарет ежедневно провоцирует проблемы с зачатием в три раза чаще, чем у некурящих. Вероятность успеха при экстракорпоральном оплодотворении у женщин-курильщиц ниже примерно на 30%.
Отказаться от вредной привычки, как и от употребления алкоголя следует минимум за три месяца до планируемой беременности.
Самолечение
На этапе планирования беременности следует крайне внимательно отнестись к принимаемым препаратам. Настоятельно рекомендуется НЕ заниматься самолечением. Все лекарства должен назначать только врач. Он же подбирает дозу и длительность курса. При наличии хронических заболеваний планировать беременность стоит только в фазу компенсации. В этот период пара принимает меньше всего медикаментов, которые могут негативно отразиться на фертильности.
Книга об ЭКО в подарок
Как быстрее забеременеть? Об этом и не только вы можете узнать в книге «ЭКО и другие методы преодоления бесплодия». Книга написана на основе 30-летнего опыта специалистов клиники гинекологии и ЭКО.
Как повысить результативность ЭКО?
ЭКО – это современный метод лечения, который позволяет добиться наступления беременности, как при женском, так и при мужском бесплодии. Но даже такой высокотехнологичный метод, не может гарантировать желаемый результат с первого раза. В среднем беременность после первого искусственного оплодотворения наступает в 55-60% случаев.
Помехой успешному протоколу может стать множество факторов, поэтому зачастую, чтобы забеременеть и родить долгожданного малыша, пациентам нужно быть готовым к тому, что может потребоваться несколько попыток ЭКО.
Добиться положительного результата после первого протокола ЭКО возможно. И хоть этого нельзя гарантировать, но можно максимально увеличить шансы на успех. Есть способы, которые помогают повысить эффективность ЭКО и с большей вероятностью получить положительный результат – беременность.
Что влияет на результативность ЭКО
Специалисты области репродукции выявили несколько факторов, которые влияют на положительный результат процедуры искусственного оплодотворения:
Также одним из самых распространенных факторов является наследственность, а именно хромосомные аномалии. Чем старше пациентка, тем выше доля хромосомных отклонений, и меньше уверенность в успешной попытке искусственного оплодотворения. Анеуплоидные зиготы с аномальным числом хромосом встречаются в 70 % случаев. Поэтому врачи OXY-center не рекомендуют проводить экстракорпоральное оплодотворение без тестирования ПГТ-А. Исследование безопасно для развития эмбриона, позволяет «увидеть» и выбрать эмбрион без отклонений в хромосомах.
Несмотря на установленные факторы, случай каждой пары — сугубо индивидуальный. Для обращающихся к нам пар мы составляем индивидуальный план диагностики и лечения, подбирая наиболее эффективные методы ВРТ для каждого случая.
Что делают врачи, чтобы увеличить вероятность успешного ЭКО
Эффективность от процедур экстракорпорального оплодотворения растет с каждым годом и для успешного результата искусственного оплодотворения есть способы, которые рекомендуют врачи:
Клиника Oxy-center помогает женщинам достичь долгожданной беременности, используя только инновационные и проверенные методики. В нашем центре ЭКО в Краснодаре используются самые передовые технологии в области репродуктивной медицины, которые позволяют нам добиваться высоких результатов при ЭКО.
Секреты хороших результатов в программах ЭКО+ИКСИ
Многие считают, что положительный исход ЭКО полностью зависит от репродуктолога. Но успех программы ЭКО+ИКСИ заключается в слаженной работе всех специалистов клиники, а также и от самих пациентов. Врач консультирует пациента, назначает анализы и готовит к программе. После осуществляется пункция яйцеклеток и подсаживается эмбрион. Врач контактирует с пациентом все время: при обследовании, во время участия в протоколе ЭКО, в период после процедур. Потому вполне логично, что при выборе клиники пациенты обращают внимание на репродуктолога, отношения, которые устанавливаются между ними и врачом. Но только ли от этого зависит итог участия в программе?
После пункции полученные ооциты передаются в лабораторию. И с данного момента будущее ребенка переходит в руки состава врачей-эмбриологов. Какой расходный материал, какие среды используются в лаборатории, насколько они стабильны, соблюдается ли температурный режим это все очень важно и для правильного оплодотворения, и для последующего культивирование эмбрионов. Клиника OXY-center при прохождении программ ЭКО+ИКСИ предоставляет только высококачественные расходные материалы, используются сертифицированные среды для культивирования. Здесь важна каждая деталь, и мы обращаем пристальное внимание на все мелочи процесса.
Рассмотрим кратко описание функционирования эмбриологической лаборатории, а также те работы, которые выполняет врач-эмбриолог.
Важность температурных режимов (термостабилизация) для всех эмбриологических процедур
Организм способен поддерживать постоянную температуру, причем этот процесс происходит с высокой точностью. При естественном зачатии яйцеклетка движется к матке при 37 градусах по Цельсию. Очень важно и при оплодотворении «в пробирке» (и других способах ВРТ) обеспечивать клеткам нужный температурный режим. Поэтому одна из целей эмбриолога приблизить условия проведения процедур в рамках протокола ЭКО к естественным и обеспечить ооцитам нужную температуру. Это же относится и к условиям созревания эмбрионов. Для этого в клинике «Oxy center» практикуют обеспечение термостабилизации.
Термостабилизация подразумевает прогрев всех инструментов, используемых при работе с эмбрионами и ооцитами: иглы для пункции, катетеры, пробирки для фолликулярной жидкости. Поддержание нужной температуры возможно благодаря специальным термостоликам, которыми оборудована эмбриологическая лаборатория.
Контроль уровня углекислого газа и температуры в инкубаторе
При манипуляциях, направленных на оплодотворение яйцеклетки, а также культивирование эмбриона, важно сохранять не только определенную температуру, но и уровень кислорода, влажности, углекислого газа. Используемые нашей клиникой инкубаторы имеют интегрированные термометры и сенсоры, которые регулируют и измеряют данные показатели. Однако для дополнительного контроля их необходимо снимать и вручную. Измерения проводятся нашими эмбриологами с помощью независимых приборов. Полученные показания сравнивают с теми, что высвечиваются на дисплее инкубатора.
Как проходит процедура
В день пункции эмбриолог в лабораторных условиях изучает сперму. Прежде, чем добавить сперму в среду с ооцитами, ее обрабатывают средствами для удаления семенной плазмы, очищают, центрифугируют, затем микроскопируют, определяют качество спермы и отправляют в инкубатор. Это проводится для получения полноценных и подвижных сперматозоидов. Полученные яйцеклетки врач-эмбриолог совместно с врачом-репродуктологом просматривает под микроскопом и отбирает лучшие, способные к оплодотворению, которые затем переносят в инкубатор с пониженным содержанием кислорода и соблюдением оптимальных условий для культивирования. Они воссоздают натуральную среду в организме будущей матери. Эмбрионы восприимичивы к загрязнению на молекулярном уровне, поэтому в лаборатории строго контролируется чистота и качество воздуха. Для этого применяется уникальная система фильтрации из нескольких стадий. За ее счет достигается стерильная для эмбрионов атмосфера.
Оплодотворение клеток производят по истечению нескольких часов после проведения пункции. Начальные стадии ИКСИ проводятся, как и стандартный цикл ЭКО. При ИКСИ врач-эмбриолог находит сперматозоиды (выбираются подвижные сперматозоиды с лучшей морфологией), обездвиживает их, «всасывает» и вводит в саму яйцеклетку с помощью микроиглы. Ооцит при этом закрепляется в определенном положении посредством микропипетки (холдинга) с противоположной стороны. Эта процедура требует аккуратности и внимательности, а для ее проведения необходим специальный микроманипулятор.
Этот алгоритм действий повторяется отдельно для каждого полученного ооцита. Яйцеклеточная мембрана обладает эластичностью, и минимальное отверстие от микроиглы быстро затягивается благодаря этому свойству мембраны. Далее эмбрионы в индивидуальных каплях специальной среды растут в инкубаторе. Проводится обязательный ежедневный мониторинг их развития. Есть еще три важных вопроса, решаемые репродуктолого и эмбриологом сообща: когда, сколько и какие эмбрионы подсаживать.
Когда и сколько переносить эмбрионов в маточную полость?
В нашей клинике этот вопрос решается индивидуально для каждой супружеской пары. На основании оценки качества эмбрионов, они могут быть перенесены на 3 или 5 сутки после пункции. Так же возможен двойной перенос (на 3 и 5 сутки). Перед началом переноса репродуктолог обсуждает с супругами эмбриологическую ситуацию: сколько имеется эмбрионов, какого они качества, сколько будет перенесено, сколько может быть подвергнуто криоконсервации витрификационным методом, то есть заморозкой, минуя стадию льда. Пациенткам OXY-center мы переносим в маточную полость не более 2-х эмбрионов, по международным стандартам, для понижения риска возникновения многоплодной беременности.
Какие эмбрионы отбираются для переноса?
Это очень важное решение. Принимает его врач-эмбриолог, оценивая эмбрионы непосредственно перед переносом. Лучшая стадия развития утро третьего дня, примерно через 65 часов после ЭКО+ИКСИ. Это 8-клеточный этап. До этого развитие эмбриона идет за счет запасов «материнских» ресурсов, которые накапливает за время роста и созревания яйцеклетка. Дальнейшее его развитие зависит от того, какой геном был сформирован и как своевременно произойдет переход развития на новый этап, зависит и дальнейший рост эмбриона. Как раз на этот период (стадия 4-8 бластомеров) и наступает замирание в развитии многих эмбрионов в результате ошибок в геноме, которые либо перешли от клеток родителей, либо возникли при их слиянии.
К 5 дню внутри эмбриона формируется полость, заполненная жидкостью, увеличивающаяся в размерах, а затем образуется бластоциста. При этом в самой бластоцисте, клетки подразделяются на два типа: те, из которых далее формируется плод (эмбриобласт), и те, из которых формируется плацента (трофобласт). Трофобласты отвечают за имплантацию эмбриона, то есть его крепление в эндометрий. Плацента даст начало внезародышевым оболочкам плода.
В чем заключается процедура переноса?
Большая часть женщин переживает эмбриональный перенос безболезненно: он осуществляется быстро и пациентка может не заметить окончания процедуры. Иногда, эмоционально лабильным женщинам может потребоваться поддержка психолога. При переносе в качестве инструмента применяется гибкий мягкий катетер, заполняемый питательной средой с содержанием одного или нескольких эмбрионов. Перенос происходит под контролем УЗИ, чтобы отслеживать движение среды с эмбрионами в маточной полости. Мы приглашаем приходить на перенос супруга, для психологической поддержки пациентки.
Шанс забеременеть после ИКСИ выше, чем при стандартном ЭКО, до 30%, поэтому мы используем в нашей клинике ЭКО+ИКСИ. После микроинъекции число оплодотворённых ооцитов 60%, а вероятность формирования эмбриона 95%. При необходимости, в ходе подготовки к ВРТ, врач-генетик обследует и консультирует супружескую пару. При знаичтельной вероятности проявления у будущего ребенка различных генетических патологий врач проводит кариотипирование обоих представителей пары, преимплантационная генетическая диагностика (ПГД) эмбрионов. ПГД позволяет отобрать здоровые эмбрионы, которые затем перенесут в маточную полость, а также отсеять эмбрионы с риском отклонений. Данная процедура повышает возможность появления на свет генетически здорового ребенка, а также общую вероятность возникновения беременности при ЭКО+ИКСИ. Задача специалистов «Oxy center» заключается не только в преодолении бесплодия и сохранении ожидаемой беременности, но и при минимальном воздействии на организм матери помочь ей выносить и родить здорового и крепкого малыша.