УХОД ЗА НОВОРОЖДЕННЫМ
Правильный уход за новорожденным требует знаний и некоторых навыков от мамы. От того, насколько внимательно и регулярно проводятся процедуры по уходу за малышом, во многом зависит его дальнейшее самочувствие и здоровье. Мероприятия по уходу за новорожденным можно условно разделить на ежедневные и еженедельные. При необходимости можно выполнять эти процедуры чаще, чтобы новорожденный ребенок чувствовал себя комфортно.
Что входит в перечень манипуляций по уходу за малышом?
Купание
Купать малыша необходимо ежедневно, в детской ванночке. Температура воды 37 градусов. В водичку можно добавить отвары трав: ромашка, череда. Также можно добавлять слабо розовый раствор марганцовки. 1-2 раза в неделю ребенка купают с мылом, но обязательно в конце купания ополаскивают теплой водой (температура воды 37 градусов). После купания необходимо просушить кожу мягким полотенцем (не забудьте высушить кожу за ушами, в складочках) и смазать складки детским кремом.
Гигиена новорождённого
Уход за нежной кожей малыша в области подгузника требует особого внимания, поскольку в этой области происходит частое загрязнение, кожа непосредственно соприкасается с подгузником, происходит ограниченное поступление воздуха к коже, соприкосновение с выделениями и продуктами жизнедеятельности бактерий. Все эти факторы создают дополнительную нагрузку на функцию кожа.
Подмывать малыша необходимо при каждой смене подгузника. При подмывании девочки двигайтесь от лобка к копчику, это поможет избежать занесения инфекции в мочеполовые пути.
Недопустимо подмывание детей из тазика непроточной водой.
После подмывания необходимо обсушить ребенка мягким полотенцем, особенно тщательно удаляя влагу из складок. При необходимости смазывать кожу перианальной области специальным кремом под подгузник.
Утренний туалет
Умойте личико индивидуальными ватными дисками, смоченными кипяченой водой. Глазки малышу промывайте чистыми руками двумя ватными шариками (вата должна быть стерильной), смоченными кипяченой водой или отваром ромашки от внешнего угла к внутреннему очень бережно.
Если необходимо почистить носик малышу, то нужно взять 2 кусочка стерильной ваты, смочить их кипяченой водой, скатать жгутики и аккуратно ввести в каждый носовой ходик, вращая жгутик. Помним! Если нос хорошо дышит, то эту процедуру необязательно проводить каждый день.
Уход за ногтями
У малыша должны быть индивидуальные ножницы с закругленными концами.
Ногти на руках и ногах малыша подстригайте один раз в семь дней.
Ноготки на ручках должны быть закругленными.
Ноготки на ножках должны быть ровными.
Удобнее подстригать ноготки во время сна ребенка 1 раз в семь дней.
Обработка пуповинного остатка или пупочной ранки
Ежедневно, после купания и утром, после пробуждения мама обрабатывает пупок ребёнку. Если у малыша ещё есть пупочный остаток, то его нужно содержать в чистоте, после купания просушивать чистой пелёнкой. Если у малыша пупок отпал, то пупочная ранка обрабатывается по схеме: вымыть руки, растянуть двумя пальцами кожу у пупка и ватной палочкой, смоченной 3 % перекисью водорода обработать саму ранку – при этом перекись будет пениться. Затем другой ватной палочкой просушить ранку и затем третьей ватной палочкой, смоченной в 2 % спиртовом растворе зелёнки, обработать саму ранку, не касаясь кожи вокруг пупка. Обрабатывать ранку нужно пока не заживёт пупок и не будет корочек – первые 3 недели.
Прогулки
Гулять с малышом в летний период можно на следующий день после выписки. Но помните! Только при хорошей погоде. Первый выход зимой через 10 дней после рождения. Зимой гуляем, если температура не ниже 10 градусов мороза. Первые дни гуляем по 15 минут, постепенно увеличивая время прогулки до 1–1,5 ч. Прогулки совершайте в местах, далеких от дорог, в зеленой зоне.
Что должно быть готово к рождению малыша
Правила выбора одежды: Обращайте внимание на швы – они должны быть мягкими, иначе во время носки могут повредить нежную кожу малыша. Застежки, кнопки, пуговицы должны располагаться сбоку или спереди, но только не сзади, т.к. ребенок большую часть времени лежит на спине. Важно, чтобы горловина детских вещей была свободной, и голова ребенка легко в нее проходила.
Одежда для ребенка должна быть из натуральных тканей.
Проведение патронажа к новорожденному
Патронаж новорожденного на дому — это программа наблюдения, консультаций и ухода за малышом медицинскими работниками. Пока ребенку не исполнится один месяц, к нему на осмотр 3 раза приходит медсестра и 2 раза участковый педиатр. При необходимости врач может увеличить частоту посещения и наблюдения за крохой.
Что такое патронаж новорожденного
Когда мама с малышом возвращаются домой из роддома, к ним приходят участковый врач-педиатр и медсестра. Слово patronaqe переводится с французского, как «покровительство». Медицинские работники навещают маму с малышом, чтобы помочь ей, проконсультировать по вопросам ухода за ребенком. Это и есть патронаж новорожденного.
Для чего проводится патронаж
Проведение патронажа — обязательная процедура для медицинских работников. Она входит в обязанности участкового врача и медсестры. О том, что у участкового врача появился новый пациент, ему сообщат из роддома. Маме не придется беспокоиться, как известить врачей поликлиники о том, что она родила.
Основные цели первичного патронажа к новорожденному ребенку и его матери:
Сроки патронажа
На практике на сроки патронажа к новорожденным влияет состояние ребенка и условия его проживания в семье (благоприятная или неблагоприятная атмосфера).
Если ребенок родился в срок, без патологий, с рождения и до 28 дней к нему приходят:
Дополнительные патронажи назначает врач по медицинским показателям.
Сроки патронажа врачом-педиатром
На сроки патронажа влияет срок выписки ребенка из роддома.
Когда проводят патронаж врачи-педиатры:
Сроки патронажа медицинской сестрой
Посещение новорожденного медицинской сестрой проходит по определенному алгоритму.
На то, как часто приходит патронажная медсестра к новорожденному, влияет самочувствие и здоровье ребенка:
Когда проводят патронаж медсестры:
Примерная схема патронажа
Для работников медицинских организаций разработали схему патронажа, в которой прописано, сколько раз приходит патронажная сестра к новорожденному домой (3 раза) и количество посещений малыша педиатром (2 раза). После того как малышу исполнится месяц, родители посещают вместе с ним поликлинику самостоятельно по установленной схеме.
| Возраст ребенка | Частота патронажей |
|---|---|
| Новорожденный | 1 патронаж в первые 3 дня после выписки из роддома или в первые сутки после рождения |
| Новорожденный (первая неделя) | 2 раза в неделю |
| Новорожденный (до месяца) | 1 раза в неделю |
| Грудной ребенок (до полугода) | 2 раза в месяц |
| Грудной ребенок (после полугода) | 1 раз в месяц |
| Ребенок от 1-го года до 2-х лет | 1 раз в 3 месяца |
| Ребенок от 2-х лет до 3-х лет | 1 раз в полгода |
| Ребенок старше 3-х лет | 1 раз в год |
Особенности проведения процедуры
У медсестры и врача есть четкие задачи, что и как они делают при патронаже.
Задачи медсестры
При первом посещении медсестра оформляет информированное добровольное согласие на осмотр ребенка и другие виды медицинских вмешательств.
Что еще делает медсестра:
Так выглядит образец патронажа медсестры к новорожденному (первое посещение):
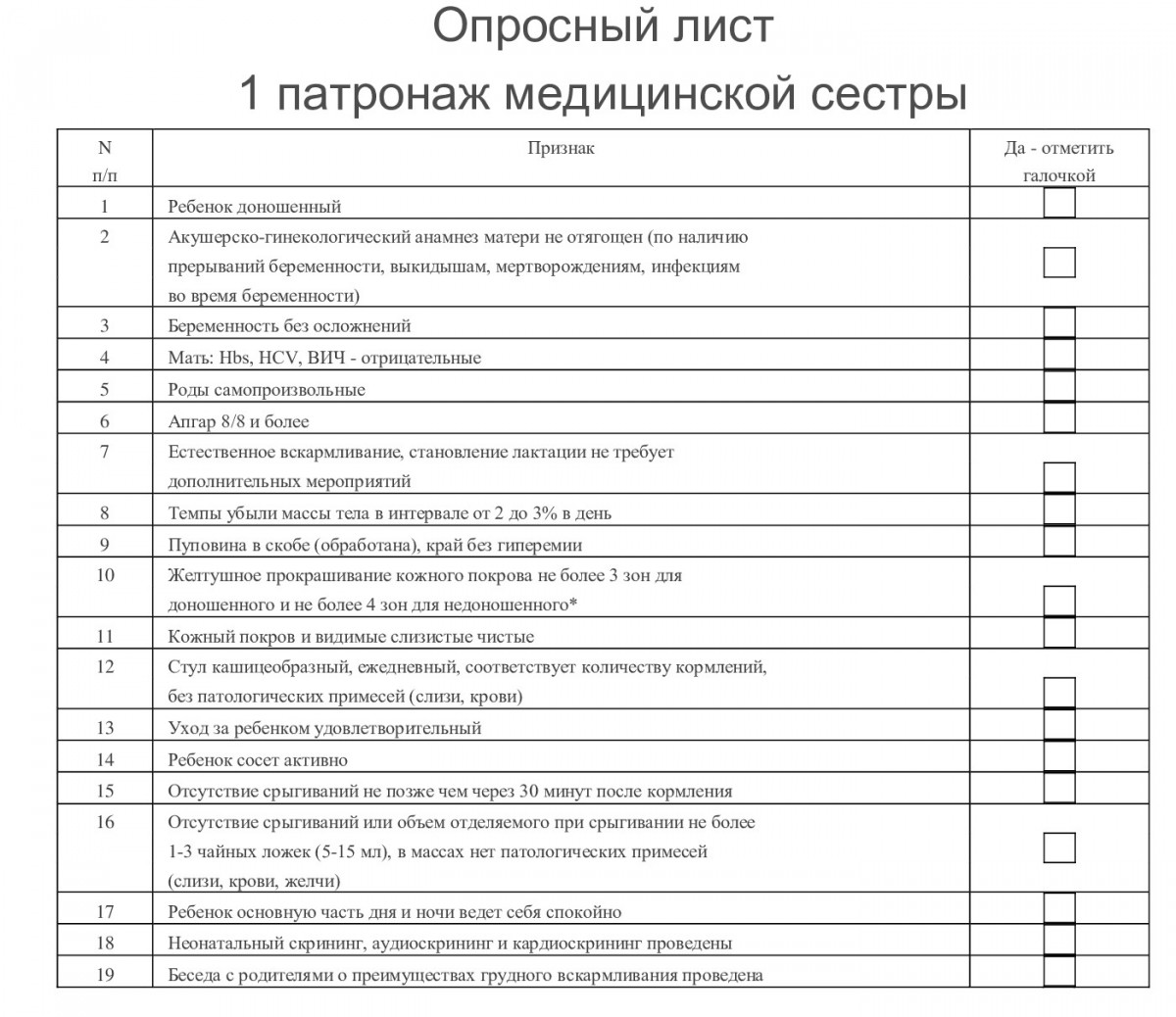
Так выглядит опросный лист медсестры на первый патронаж:
На втором и третьем посещении медсестра:
Опросный лист на второй патронаж:
Бланк патронажа к новорожденному (третий патронаж):
Задачи педиатра
В задачи педиатра входят осмотр и консультации.
Что делает педиатр во время первого патронажа:
Что делает педиатр во время проведения патронажа к новорожденному ребенку во второе посещение:
Можно ли отказаться
Если родители по каким-то причинам желают отказаться от бесплатных услуг патронажа, они вправе это сделать. Для этого они пишут отказ, где указывают причины, почему приняли такое решение. Врачебный и сестринский патронажи обязательны для медицинских работников. За своевременностью и правильностью их проведения следят заведующий педиатрией и старшая медсестра педиатрического отделения. Поэтому при отказе родителей от патронажа важно наличие отказа в письменном виде, после которого ответственность за здоровье малыша и его развитие снимается с участковых педиатра и медсестры и ложится на плечи родителей.
Что делает патронажная медсестра при первом посещении новорожденного
Программа разработана совместно с АО «Сбербанк-АСТ». Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.

Приказ Министерства здравоохранения и социального развития РФ от 1 июня 2010 г. N 409н «Об утверждении Порядка оказания неонатологической медицинской помощи»
В соответствии со статьей 37.1 Основ законодательства Российской Федерации об охране здоровья граждан от 22 июля 1993 г. N 5487-1 (Ведомости Съезда народных депутатов Российской Федерации и Верховного Совета Российской Федерации, 1993, N 33, ст. 1318; Собрание законодательства Российской Федерации, 2007, N 1, ст. 21) приказываю:
Утвердить Порядок оказания неонатологической медицинской помощи согласно приложению.
| Министр | Т.А. Голикова |
Зарегистрировано в Минюсте РФ 14 июля 2010 г.
Регистрационный N 17808
Приложение
к приказу Министерства здравоохранения
и социального развития РФ
от 1 июня 2010 г. N 409н
Порядок оказания неонатологической медицинской помощи
1. Настоящий Порядок устанавливает правила оказания неонатологической медицинской помощи (медицинской помощи новорожденным) в период от рождения до полных 28 суток жизни, в том числе:
доношенным детям, родившимся при сроке беременности от 37 до 42 недель;
недоношенным детям, родившимся до окончания 37 недели беременности;
переношенным детям, родившимся при сроке беременности 42 недели и более.
3. В перинатальный период при выявлении у плода состояний, которые требуют проведения интенсивной терапии, госпитализация и перевод беременных и рожениц осуществляется в соответствии с Порядком оказания акушерско-гинекологической помощи, утвержденным приказом Минздравсоцразвития России от 2 октября 2009 г. N 808н (зарегистрирован Минюстом России 31 декабря 2009 г. N 15922).
Медицинская помощь новорожденному при наличии состояний, которые требуют проведения интенсивной терапии, оказывается в организации, в которой проводилось родоразрешение, или в профильной медицинской организации, оказывающей медицинскую помощь детям.
4. При рождении здорового доношенного ребенка проводятся процедуры по уходу за новорожденным, в том числе направленные на поддержку грудного вскармливания и профилактику гипотермии.
5. По истечении двухчасового наблюдения в родильном отделении медицинской организации новорожденный с матерью переводится в послеродовое отделение.
6. Оказание медицинской помощи новорожденным осуществляется в отделении новорожденных при акушерском стационаре, осуществляющем свою деятельность в соответствии с Положением об организации деятельности, рекомендуемыми штатными нормативами медицинского персонала и стандартом оснащения, предусмотренными приложениями N 1- 3 к настоящему Порядку.
8. Врач-неонатолог осматривает новорожденного ежедневно, а при ухудшении состояния ребенка с такой частотой, которая определена медицинскими показаниями, но не реже одного раза в три часа.
9. В акушерском стационаре на основании добровольного информированного согласия родителей на проведение профилактических прививок новорожденным, оформленного в соответствии с приказом Минздравсоцразвития России от 26 января 2009 г. N 19н (зарегистрирован Минюстом России 28 апреля 2009 г. N 13846), осуществляется первая вакцинация против гепатита В и вакцинация против туберкулеза.
Данные о проведенной вакцинации вносятся в карту развития новорожденного и в выписной эпикриз.
Перед выпиской новорожденному осуществляется аудиологический скрининг.
Данные о проведенных неонатальном и аудиологическом скринингах вносятся в карту развития новорожденного и в выписной эпикриз.
11. Выписка новорожденного домой осуществляется при удовлетворительном состоянии новорожденного и отсутствии медицинских показаний к госпитализации в стационар.
12. Первичная реанимационная помощь новорожденным после рождения осуществляется в медицинских организациях, где произошли роды, включая женские консультации, приемные и акушерские отделения больниц, родильные дома и перинатальные центры, а также в машинах скорой медицинской помощи.
Проведение первичной реанимации новорожденного является функциональной обязанностью следующих медицинских работников:
врачи и фельдшеры или акушерки бригад скорой и неотложной медицинской помощи, осуществляющие транспортировку рожениц;
врачи и средний медицинский персонал акушерско-гинекологических отделений родильных домов, перинатальных центров и больниц, в обязанности которых входит оказание помощи во время родов (врач-акушер-гинеколог, врач-анестезиолог-реаниматолог, медицинская сестра анестезистка, медицинская сестра, акушерка);
врачи и средний медицинский персонал отделений новорожденных родильных домов, перинатальных центров, детских и многопрофильных больниц (врач-неонатолог, врач-анестезиолог-реаниматолог, врач-педиатр, медицинская сестра).
При проведении сердечно-легочной реанимации врачу-неонатологу или среднему медицинскому работнику (акушерка или медицинская сестра), который ее проводит, с первой минуты оказывают помощь не менее двух медицинских работников (врач акушер-гинеколог и/или акушерка, медицинская сестра).
14. При выявлении после рождения у новорожденного нарушений дыхательной, сердечной или нервно-рефлекторной деятельности новорожденному с первой минуты жизни проводится комплекс первичных реанимационных мероприятий в объеме, необходимом для восстановления жизненно важных функций организма.
Положение об организации деятельности ОРИТ для новорожденных, рекомендуемые штатные нормативы медицинского персонала и стандарт оснащения предусмотрены приложениями N 4-6 к настоящему Порядку.
16. В случаях проведения длительной ИВЛ (более 6 суток) новорожденному в условиях ОРИТ для новорожденных медицинской организации акушерского профиля сроки перевода новорожденного в ОРИТ медицинской организации педиатрического профиля определяются заведующим отделением ОРИТ для новорожденных медицинской организации акушерского профиля по согласованию с заведующим отделением ОРИТ для новорожденных медицинской организации педиатрического профиля с учетом мощности и оснащенности отделений, а также с учетом текущей санитарно-эпидемиологической обстановки.
17. При отсутствии в медицинской организации акушерского профиля ОРИТ для новорожденных главным врачом или ответственным дежурным по медицинской организации вызывается выездная реанимационная бригада из реанимационно-консультативного блока ОРИТ для новорожденных перинатального центра.
18. Выездная бригада из реанимационно-консультативного блока ОРИТ для новорожденных совместно с медицинскими работниками медицинской организации, где родился новорожденный, организует лечение, необходимое для стабилизации состояния новорожденного перед транспортировкой, и после достижения стабилизации осуществляет его перевод в ОРИТ для новорожденных перинатального центра или медицинской организации педиатрического профиля.
19. Решение о возможности транспортировки принимается коллегиально заведующим отделением новорожденных медицинской организации акушерского профиля и ответственным врачом выездной реанимационной бригады из реанимационно-консультативного блока для новорожденных с учетом состояния новорожденного.
20. Перевод новорожденных, нуждающихся в продолжении реанимации и интенсивной терапии, из медицинских организаций акушерского профиля в ОРИТ для новорожденных перинатальных центров или медицинских организаций педиатрического профиля осуществляется выездной реанимационной бригадой из реанимационно-консультативного блока ОРИТ для новорожденных на медицинском транспорте.
21. При подозрении и/или выявлении острой хирургической патологии новорожденный неотложно переводится в хирургическое отделение медицинской организации педиатрического профиля.
22. При выявлении инфекционных заболеваний, представляющих эпидемическую опасность, перевод новорожденного в инфекционное отделение медицинской организации педиатрического профиля осуществляется неотложно.
23. При наличии у матери новорожденного ВИЧ инфекции новорожденному назначается профилактическое лечение в медицинской организации акушерского профиля в соответствии с приказом Минздрава России от 19 декабря 2003 г. N 606 «Об утверждении инструкции по профилактике передачи ВИЧ-инфекции от матери ребенку и образца информированного согласия на проведение химиопрофилактики ВИЧ» (зарегистрирован Минюстом России 22 января 2004 г. N 5468).
24. При выявлении у новорожденного заболеваний, которые излечиваются в сроки не более 7 суток и не представляют эпидемической опасности для окружающих, наблюдение, обследование и лечение новорожденного осуществляется медицинской организацией, в которой он родился, при наличии в ней условий для диагностики и лечения данного заболевания.
25. При наличии медицинских показаний новорожденный, не нуждающийся в проведении реанимационных мероприятий, из медицинской организации акушерского профиля переводится в отделение патологии новорожденных и недоношенных детей медицинской организации или по профилю заболевания (хирургический, кардиологический, неврологический).
26. В случае отказа родителей новорожденного от родительских прав или в случае, если родители оставили новорожденного в акушерском стационаре без оформления документов, новорожденный подлежит переводу в отделение патологии новорожденных и недоношенных детей.
27. Оказание плановой неонатологической помощи после выписки новорожденного из медицинской организации акушерского или педиатрического профиля (в рамках первичной медико-санитарной помощи) организуется в муниципальном районе (амбулатория, центр общей (семейной) практики, поликлиника, в том числе детская, районная больница, центральная районная больница), в городском округе и внутригородской территории города федерального значения (городская поликлиника, в том числе детская, медико-санитарная часть, городская больница, в том числе детская, детский консультативно-диагностический центр).
28. В амбулаторно-поликлинических медицинских организациях врачи-педиатры участковые, врачи общей практики (семейные врачи) выполняют следующие функции:
патронаж новорожденного после выписки из медицинской организации акушерского профиля;
подбор рационального питания с учетом особенностей состояния здоровья ребенка, включая мероприятия по поддержке грудного вскармливания;
наблюдение за ростом и развитием ребенка;
выявление риска развития заболеваний;
направление при наличии медицинских показаний на консультацию к врачам-специалистам или направление на госпитализацию в медицинские организации по профилю выявляемой патологии;
организацию проведения аудиологического скрининга детям, которым данное исследование не проводилось в медицинской организации акушерского профиля;
организацию диспансерного (профилактического) наблюдения детей первого года жизни.
29. Плановая неонатологическая помощь осуществляется на основе взаимодействия врачей-педиатров участковых, врачей общей практики (семейных врачей) и врачей-специалистов по специальностям, предусмотренным Номенклатурой специальностей специалистов с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения Российской Федерации, утвержденной приказом Минздравсоцразвития России от 23 апреля 2009 г. N 210н (зарегистрирован Минюстом России 5 июня 2009 г. N 14032).
30. В случае острого заболевания новорожденного, выписанного из акушерского или педиатрического стационара, неотложная и скорая медицинская помощь детям первых 28 дней жизни оказывается в соответствии с приказом Минздравсоцразвития России от 1 ноября 2004 г. N 179 «Об утверждении Порядка оказания скорой медицинской помощи» (зарегистрирован Минюстом России 23 ноября 2004 г. N 6136).
31. В случае если проведение медицинских манипуляций, связанных с оказанием неонатологической медицинской помощи, может повлечь возникновение болевых реакций у новорожденного, такие манипуляции должны проводиться с обезболиванием.
Приложение N 1
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Положение
об организации деятельности отделения новорожденных при медицинской организации акушерского профиля
Отделение организуется при физиологическом акушерском послеродовом отделении и при обсервационном послеродовом отделении медицинской организации акушерского профиля.
3. Отделение возглавляет заведующий, назначаемый на должность и освобождаемый от должности руководителем медицинской организации акушерского профиля, на базе которого создано Отделение.
На должность заведующего Отделением назначается специалист, соответствующий требованиям, предъявляемым Квалификационными требованиями к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденными приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г. N 14292), по специальности «неонатология».
4. На должность врача Отделения назначается специалист, соответствующий требованиям, предъявляемым Квалификационными требованиями к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденными приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г. N 14292), по специальности «неонатология».
5. Структура Отделения и штатная численность медицинского персонала устанавливаются руководителем медицинской организации акушерского профиля, в составе которой создано Отделение, исходя из объема проводимой лечебно-диагностической работы с учетом рекомендуемых штатных нормативов медицинского персонала отделения новорожденных при медицинской организации акушерского профиля, предусмотренных приложением N 2 к Порядку оказания неонатологической медицинской помощи.
6. В структуре Отделения рекомендуется предусматривать:
палаты для новорожденных с прозрачными перегородками между ними;
индивидуальные палаты совместного пребывания матери с ребенком (с санузлом и душевой);
палаты интенсивной терапии новорожденного с прозрачными перегородками между ними;
помещения для сбора, обработки и хранения женского молока и молочных смесей;
комнату для вакцинации против туберкулеза;
выписную комнату вне территории отделения новорожденных на первом этаже;
помещение для врачей;
комнату для среднего медицинского персонала;
кабинет старшей медицинской сестры;
помещение для хранения медикаментов и расходного материала;
помещение для обработки оборудования и предстерилизационной обработки детского инвентаря;
помещение для хранения чистого белья;
помещение для временного хранения грязного белья;
санузлы и душевые для медицинского персонала;
комнату для предметов уборки и хранения дезинфицирующих средств;
гардеробную для медицинского персонала с санпропускником;
7. Отделение оснащается оборудованием в соответствии со стандартом оснащения, предусмотренным приложением N 3 к Порядку оказания неонатологической медицинской помощи.
8. В Отделение поступают дети из родильного блока той медицинской организации акушерского профиля, при которой организовано отделение, или родившиеся на дому (в машине скорой помощи).
9. Отделение осуществляет следующие функции:
уход за новорожденными, находящимися в отделении;
обеспечение совместного пребывания матери и новорожденного;
проведение мероприятий по поддержке грудного вскармливания;
проведение лечебно-профилактических мероприятий, включая первичную реанимацию новорожденных в родильном зале;
выполнение санитарно-противоэпидемических мероприятий;
проведение санитарно-просветительской работы с матерями и родственниками новорожденных;
разработка и внедрение новых технологий, направленных на повышение качества лечебно-диагностической работы в Отделении;
проведение мероприятий неонатального и аудиологического скринингов;
проведение вакцинации новорожденных;
проведение профилактики вертикальной передачи ВИЧ-инфекции от матери к новорожденному;
ведение учетной и отчетной медицинской документации и представление отчетов о деятельности в установленном порядке, сбор данных для регистров, ведение которых предусмотрено законодательством Российской Федерации.
10. Отделение может использоваться в качестве клинической базы образовательных учреждений среднего, высшего и дополнительного профессионального образования, а также научных организаций.
11. Отделение для обеспечения своей деятельности использует возможности лечебно-диагностических и вспомогательных подразделений медицинской организации, в составе которой оно организовано.
Проведение диагностических и лечебных процедур новорожденным организовывается в Отделении.
12. Количество коек в Отделении определяется из расчета числа послеродовых коек плюс 5%.
На медицинский пост (палату) интенсивной терапии госпитализируются новорожденные для проведения непрерывного наблюдения и лечебных мероприятий. При необходимости проведения реанимационных мероприятий новорожденный переводится в отделение реанимации и интенсивной терапии для новорожденных перинатальных центров или медицинских организаций педиатрического профиля.
Приложение N 2
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Рекомендуемые штатные нормативы
отделения новорожденных при медицинской организации акушерского профиля
Приложение N 3
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Стандарт
оснащения отделения новорожденных при медицинской организации акушерского профиля
| N п/п | Наименование | Количество |
|---|---|---|
| 1. | Стеновые панели для подключения медицинской аппаратуры | по числу палат интенсивной терапии |
| 2. | Передвижные кроватки для новорожденных | по числу коек |
| 3 | Кроватки с подогревом или матрасики для обогрева | 10% от числа коек |
| 4. | Инкубаторы стандартной модели | 5% от числа коек |
| 5. | Столы для пеленания с подогревом | по числу палат интенсивной терапии |
| 6. | Кислородные палатки | 5% от числа коек |
| 7. | Источник лучистого тепла | 5% от числа коек |
| 8. | Установка для фототерапии | 10% от числа коек |
| 9. | Электронные весы для новорожденного | 1 на палату |
| 10. | Инфузионные насосы | 10% от числа коек |
| 11. | Полифункциональные мониторы | 1 |
| 12. | Пульсоксиметры | 5% от числа коек |
| 13. | Глюкометр | 1 |
| 14. | Прибор для транскутанного определения билирубина | не менее 1 |
| 15. | Электроотсос | по числу палат интенсивной терапии |
| 16. | Оборудование для аудиологического скрининга | 1 комплект |
| 17. | Дозаторы для жидкого мыла и средств дезинфекции и диспенсоры для бумажных полотенец | по числу палат |
| 18. | Электронный термометр для измерения ректальной температуры новорожденным | по числу коек |
| 19. | Настенный термометр | по числу палат |
| 20. | Самоклеющиеся неонатальные электроды | по требованию |
| 21. | Расходные материалы для проведения кислородотерапии (носовые канюли, маски) | по требованию |
| 22. | Расходные материалы для проведения инфузионной терапии, зондового питания | по требованию |
| 23. | Тест-полоски для глюкометра | по требованию |
| 24. | Датчики для пульсоксиметра | по требованию |
| 25. | Набор для катетеризации периферических сосудов | по требованию |
| 26. | Наклейка стерильная прозрачная самоклеющаяся для защиты кожи при использовании пластыря | по требованию |
| 27. | Трехходовой кран для инфузионных систем | по требованию |
| 28. | Одноразовые мочеприемники | по требованию |
| 29. | Шприц одноразовый 1-50 мл | по требованию |
Приложение N 4
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Положение
об организации деятельности отделения реанимации и интенсивной терапии для новорожденных
Количество коек реанимации и интенсивной терапии для новорожденных в медицинских организациях субъекта Российской Федерации определяется объемом проводимой лечебно-диагностической работы из расчета: 4 койки на 1000 родов в год, потребностью населения субъекта Российской Федерации и составляет не менее 6 коек.
В структуре ОРИТ для новорожденных перинатальных центров и отдельных медицинских организаций педиатрического профиля организуется реанимационно-консультативный блок, задачей которого является обеспечение транспортировки критически больных новорожденных и глубоко недоношенных детей. Количество и расположение ОРИТ для новорожденных, в структуре которых организуется реанимационно-консультативный блок, определяется потребностью населения субъекта Российской Федерации.
3. ОРИТ для новорожденных возглавляет заведующий, назначаемый на должность и освобождаемый от должности руководителем медицинской организации, на базе которой создано ОРИТ для новорожденных.
На должность заведующего назначается специалист, соответствующий требованиям, предъявляемым Квалификационными требованиями к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденными приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г. N 14292), по специальностям «неонатология» или «анестезиология-реаниматология».
4. На должность врача-анестезиолога-реаниматолога ОРИТ для новорожденных назначается:
специалист, соответствующий требованиям, предъявляемым Квалификационными требованиями к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденными приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г. N 14292), по специальности «неонатология» и прошедшего профессиональную переподготовку по специальности «анестезиология-реаниматология»;
специалист, соответствующий требованиям, предъявляемым Квалификационными требованиями к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденными приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г. N 14292), по специальности «анестезиология-реаниматология» и прошедшего тематическое усовершенствование по интенсивной терапии новорожденных.
5. Структура и штатная численность медицинского персонала ОРИТ для новорожденных устанавливаются руководителем медицинской организации, в составе которой создано ОРИТ для новорожденных, исходя из объема проводимой лечебно-диагностической работы с учетом рекомендуемых штатных нормативов медицинского персонала отделения реанимации и интенсивной терапии для новорожденных, предусмотренных приложением N 5 к Порядку оказания неонатологической медицинской помощи.
6. В структуре ОРИТ для новорожденных рекомендуется предусматривать:
реанимационные палаты для новорожденных с прозрачными перегородками между ними;
изолятор с тамбуром (не менее 1 на 6 коек);
помещения для сбора, обработки и хранения женского молока и молочных смесей;
помещение для врачей;
комнату для среднего медицинского персонала;
кабинет старшей медсестры;
помещение для хранения медикаментов и расходного материала;
помещение для обработки оборудования и предстерилизационной обработки детского инвентаря;
помещение для хранения аппаратуры, прошедшей обработку;
помещение для хранения чистого белья;
помещение для временного хранения грязного белья;
санузлы и душевые для медицинского персонала;
комнату для предметов уборки и хранения дезинфицирующих средств;
помещение для компрессоров (может располагаться централизованно);
гардеробную для персонала с санпропускником;
помещение для медицинского осмотра родителей (фильтр);
комнату для бесед с родителями;
комнату для отдыха родителей;
санузел и душевую для родителей;
бокс для приема новорожденного.
7. При наличии в структуре ОРИТ для новорожденных реанимационно-консультативного блока рекомендуется дополнительно предусматривать:
помещение для отдыха медицинского персонала бригады;
помещение для хранения оборудования;
помещение для хранения чистого белья;
помещение для отдыха водителей;
санузел и душевая для персонала;
помещение (обогреваемое) для стоянки санитарного транспорта с возможностью подзарядки аккумуляторов оборудования.
8. Отделение оснащается оборудованием в соответствии со стандартом оснащения, предусмотренным приложением N 6 к Порядку оказания неонатологической медицинской помощи.
9. В ОРИТ для новорожденных поступают доношенные и недоношенные дети, имеющие дыхательные нарушения, требующие проведения респираторной поддержки или терапии, дети с экстремально низкой массой тела, а также новорожденные любого гестационного возраста с тяжелыми нарушениями функции жизненно важных органов, декомпенсированными метаболическими и эндокринными нарушениями, хирургической патологией (до момента перевода в хирургический стационар или проведения оперативного лечения на месте), нуждающиеся в проведении интенсивной терапии.
10. В ОРИТ для новорожденных медицинских организаций акушерского профиля поступают недоношенные и доношенные новорожденные, требующие проведения реанимации и интенсивной терапии, непосредственно из родильного блока, а также новорожденные из отделений для новорожденных в случае ухудшения их состояния.
11. В ОРИТ для новорожденных медицинских организаций педиатрического профиля и приравненных к ним ОРИТ для новорожденных перинатальных центров поступают недоношенные и доношенные новорожденные, требующие проведения реанимации и интенсивной терапии, из медицинских организаций акушерского и педиатрического профилей.
12. ОРИТ для новорожденных осуществляет следующие функции:
оказание медицинской помощи новорожденным, требующим реанимационно-интенсивного лечения;
внедрение новых технологий, направленных на повышение качества лечебно-диагностической работы, снижение летальности и профилактику инвалидности;
обеспечение санитарно-противоэпидемических мероприятий;
проведение санитарно-просветительской работы с матерями и родственниками новорожденных и оказание им психологической поддержки;
ведение учетной и отчетной медицинской документации и представление отчетов о деятельности в установленном порядке, сбор данных для регистров, ведение которых предусмотрено законодательством Российской Федерации.
13. Реанимационно-консультативный блок ОРИТ для новорожденных дополнительно осуществляет следующие функции:
мониторинг в круглосуточном режиме состояния новорожденных, находящихся в тяжелом состоянии в медицинских организациях;
очная или заочная консультативная помощь новорожденным, находящимся в тяжелом состоянии;
14. ОРИТ для новорожденных может использоваться в качестве клинической базы образовательных учреждений среднего, высшего и дополнительного профессионального образования, а также научных организаций.
15. ОРИТ для новорожденных использует возможности лечебно-диагностических и вспомогательных подразделений медицинской организации, в составе которой оно организовано.
Проведение диагностических и лечебных процедур организовывается в ОРИТ для новорожденных.
16. Из ОРИТ для новорожденных дети переводятся в отделение патологии новорожденных и недоношенных детей медицинской организации или в педиатрические стационары медицинской организации по профилю заболевания (педиатрические, детской хирургии, психоневрологические) по медицинским показаниям.
Приложение N 5
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Рекомендуемые штатные нормативы отделения реанимации и интенсивной терапии для новорожденных
Рекомендуемые штатные нормативы реанимационно-консультативного блока отделения реанимации и интенсивной терапии для новорожденных
| Наименование должности | Количество штатных единиц |
|---|---|
| Врач анестезиолог-реаниматолог | 9,5 на отделение |
| фельдшер | 9,5 на отделение |
Приложение N 6
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Стандарт оснащения отделения реанимации и интенсивной терапии для новорожденных
(из расчета на 6 коек)
Стандарт оснащения реанимобиля для новорожденных
Приложение N 7
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Положение
об организации деятельности отделения патологии новорожденных и недоношенных детей
Количество коек патологии новорожденных и недоношенных детей в перинатальных центрах и медицинских организациях педиатрического профиля субъекта Российской Федерации определяется объемом проводимой лечебно-диагностической работы из расчета не менее 10 коек на 1000 родов; коечная мощность определяется потребностью населения субъекта Российской Федерации и составляет не менее 30 коек.
3. ОПННД возглавляет заведующий, назначаемый на должность и освобождаемый от должности руководителем медицинской организации, на базе которой создано отделение.
На должность заведующего ОПННД назначается специалист, соответствующий требованиям, предъявляемым Квалификационными требованиями к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденными приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г. N 14292), по специальности «неонатология».
4. На должность врача ОПННД назначается специалист, соответствующий требованиям, предъявляемым Квалификационными требованиями к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденными приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г. N 14292), по специальности «неонатология».
5. Структура и штатная численность медицинского персонала ОПННД устанавливаются руководителем медицинской организации, в составе которой создано ОПННД, исходя из объема проводимой лечебно-диагностической работы с учетом рекомендуемых штатных нормативов медицинского персонала, предусмотренных приложением N 9 к Порядку оказания неонатологической медицинской помощи.
6. В структуре ОПННД рекомендуется предусматривать:
бокс для приема новорожденного;
палаты для новорожденных с прозрачными перегородками между ними
изолятор с тамбуром (не менее 2);
индивидуальные палаты совместного пребывания матери с ребенком (не менее 30% от коечного фонда отделения);
помещения для сбора, обработки и хранения женского молока и молочных смесей;
комнату для сцеживания грудного молока;
помещение для врачей;
комнату для среднего медицинского персонала;
кабинет старшей медсестры;
комнату для проведения функциональных исследований;
помещение для физиотерапии;
помещение для хранения медикаментов и расходного материала;
помещение для обработки оборудования и предстерилизационной обработки детского инвентаря;
помещение для хранения аппаратуры, прошедшей обработку;
помещение для хранения чистого белья;
помещение для временного хранения грязного белья;
санузлы и душевые для медицинского персонала;
комнату для предметов уборки и хранения дезинфицирующих средств;
гардеробную для медицинского персонала с санпропускником;
помещение для медицинского осмотра родителей (фильтр);
комнату для бесед с родителями;
комнату для отдыха родителей;
санузел и душевую для родителей;
буфетную и раздаточную;
комнату для выписки детей.
7. В ОПННД поступают новорожденные из медицинских организаций акушерских профилей при наличии противопоказаний для выписки домой, новорожденные из отделений реанимации и интенсивной терапии для новорожденных для дальнейшего лечения и выхаживания, а также новорожденные, состояние которых ухудшилось после выписки домой.
8. ОПННД осуществляет следующие функции:
оказание специализированной медицинской помощи новорожденным и недоношенным детям;
внедрение новых технологий, направленных на повышение качества лечебно-диагностической работы, снижение летальности и профилактику детской инвалидности;
обеспечение санитарно-противоэпидемических мероприятий;
проведение санитарно-просветительской работы с матерями и родственниками новорожденных и оказание им психологической поддержки;
ведение учетной и отчетной медицинской документации и представление отчетов о деятельности в установленном порядке, сбор данных для регистров, ведение которых предусмотрено законодательством Российской Федерации.
9. После завершения лечебных и ранних реабилитационных мероприятий дети из ОПННД выписываются домой под наблюдение врача-педиатра участкового и врачей-специалистов по специальностям, предусмотренным Номенклатурой специальностей специалистов с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения Российской Федерации, утвержденной приказом Минздравсоцразвития России от 23 апреля 2009 г. N 210н (зарегистрирован Минюстом России 5 июня 2009 г. N 14032).
При наличии медицинских показаний дети переводятся в педиатрические стационары по профилю заболевания (педиатрические, детской хирургии, психоневрологические) для продолжения лечения.
10. В случае отказа родителей от родительских прав дети переводятся в дома ребенка.
11. ОПННД может использоваться в качестве клинической базы образовательных учреждений среднего, высшего и дополнительного профессионального образования, а также научных организаций.
12. ОПННД для обеспечения своей деятельности использует возможности лечебно-диагностических и вспомогательных подразделений медицинской организации, в составе которой оно организовано.
Проведение диагностических и лечебных процедур новорожденным организовывается в ОПННД.
Приложение N 8
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Рекомендуемые штатные нормативы
отделения патологии новорожденных и недоношенных детей (из расчета на 30 коек)
| Наименование должностей | Количество штатных единиц |
|---|---|
| Заведующий отделением | 1 |
| Старшая медицинская сестра | 1 |
| Сестра-хозяйка | 1 |
| Врач-неонатолог | 1 на 10 коек; |
| дополнительно: | |
| 4,75 (для обеспечения круглосуточной работы) | |
| Врач-невролог | 0,5 |
| Врач-офтальмолог | 0,5 |
| Врач ультразвуковой диагностики | 0,5 |
| Врач функциональной диагностики | 0,25 |
| Врач-акушер-гинеколог (для обслуживания матерей) | 0,25 |
| Медицинская сестра палатная | 4,75 на 5 коек (для обеспечения круглосуточной работы) |
| Медицинская сестра процедурной | 1 на 10 коек |
| Медицинская сестра для обслуживания молочной комнаты | 2 |
| Младшая медицинская сестра по уходу за больными | 4,75 на 10 коек (для обеспечения круглосуточной работы) |
| Санитарка-уборщица | 4,75 на 15 коек (для обеспечения круглосуточной работы) |
Приложение N 9
к Порядку оказания неонатологической
медицинской помощи,
утв. приказом Министерства здравоохранения и
социального развития РФ
от 1 июня 2010 г. N 409н
Стандарт оснащения отделения патологии новорожденных и недоношенных детей
| N п/п | Наименование | Количество |
|---|---|---|
| 1. | Стеновые панели для подключения медицинской аппаратуры | в каждом боксе |
| 2. | Передвижные кроватки для новорожденных | по числу коек |
| 3. | Кроватки с подогревом или матрасики для обогрева | не менее 10 |
| 4. | Инкубаторы стандартной модели | не менее 10 |
| 5. | Кислородные палатки | не менее 15 |
| 6. | Источник лучистого тепла | не менее 5 |
| 7. | Установка для фототерапии | не менее 10 |
| 8. | Электронные весы для новорожденного | 1 на палату |
| 9. | Бокс с ламинарным потоком воздуха для приготовления стерильных растворов | 1 |
| 10. | Инфузионные насосы | 1,5 на койку |
| 11. | Полифункциональные мониторы | не менее 5 |
| 12. | Передвижной аппарат для ультразвуковых исследований с набором датчиков для# | 1 |
| 13. | Передвижной аппарат электрокардиограф с системой защиты от электрических помех | 1 |
| 14. | Пульсоксиметры | не менее 5 |
| 15. | Ингаляторы (небулайзеры) | не менее 5 |
| 16. | Глюкометр | 1 |
| 17. | Прибор для транскутанного определения билирубина | не менее 1 |
| 18. | Прибор для фотометрического определения билирубина | 1 |
| 19. | Электроотсос | по числу палат |
| 20. | Негатоскоп | 1 |
| 21. | Ванночки для купания новорожденного | по числу палат |
| 22. | Оборудование для аудиологического скрининга | 1 комплект |
| 23. | Дозаторы для жидкого мыла и средств дезинфекции и диспенсеры для бумажных полотенец | по числу палат |
| 24. | Электронный термометр для измерения температуры новорожденным | по числу коек |
| 25. | Настенный термометр | по числу палат |
| 26. | Самоклеющиеся неонатальные электроды | по требованию |
| 27. | Расходные материалы для проведения кислородотерапии (носовые канюли, маски), | по требованию |
| 28. | Одноразовые зонды для питания разных размеров | по требованию |
| 29. | Одноразовые катетеры для санации верхних дыхательных путей | по требованию |
| 30. | Одноразовые расходные материалы для проведения инфузионной терапии (шприцы всех размеров, иглы для инъекций, иглы «бабочки», иглы для люмбальной пункции, трехходовые краны, периферические венозные катетеры, фиксирующие повязки, наклейки стерильные прозрачные самоклеющиеся для защиты кожи) | по требованию |
| 31. | Тест-полоски для глюкометра | по требованию |
| 32. | Датчики для пульсоксиметра | по требованию |
| 33. | Одноразовые мочеприемники, мочевые катетеры | по требованию |
| 34. | Молокоотсос | не менее 10 |
| 35. | Реанимационный детский набор | 1 |
Приказ Министерства здравоохранения и социального развития РФ от 1 июня 2010 г. N 409н «Об утверждении Порядка оказания неонатологической медицинской помощи»
Зарегистрировано в Минюсте РФ 14 июля 2010 г.
Регистрационный N 17808
Настоящий приказ вступает в силу по истечении 10 дней после дня его официального опубликования
Текст приказа официально опубликован не был
Обзор документа
Установлен порядок оказания медицинской помощи новорожденным в период от рождения до полных 28 суток жизни.
Во время родов должен присутствовать врач-неонатолог либо имеющая специальную подготовку акушерка (медсестра). При рождении здорового доношенного ребенка проводятся процедуры по уходу за ним, включая поддержку грудного вскармливания и профилактику гипотермии. Через 2 часа новорожденный с матерью из родильного отделения переводится в послеродовое.
В течении первых суток жизни ребенок каждые 3-3,5 часа осматривается медсестрой. Врач-неонатолог наблюдает новорожденного ежедневно. С согласия родителей малышу делается прививка от гепатита В и туберкулеза. Берется кровь для неонатального скрининга, проводится аудиологический скрининг. При удовлетворительном состоянии ребенок выписывается домой.
Далее новорожденного наблюдает участковый педиатр детской поликлиники по месту жительства.
Регламентирован порядок работы специализированных отделений для новорожденных в акушерских и педиатрических стационарах.