Цитология шейки матки
Хоперская Ольга Викторовна
Акушер-гинеколог кандидат медицинских наук
Подписаться на email-рассылку
Спасибо за подписку!
Запись на онлайн-консультацию
Ваша заявка будет обработана в течение часа. С Вами свяжется специалист колцентра клиники и согласует время онлайн консультации
Что такое цитология шейки матки? Как осуществляется взятие мазка на цитологическое исследование? Как правильно расшифровать результаты анализа? Что такое nilm,ASC-US, LSIL, HSIL, CIS, AGC, AIS в результатах цитологии? На эти и другие вопросы отвечает кандидат медицинских наук акушер-гинеколог Хоперская Ольга Викторовна.
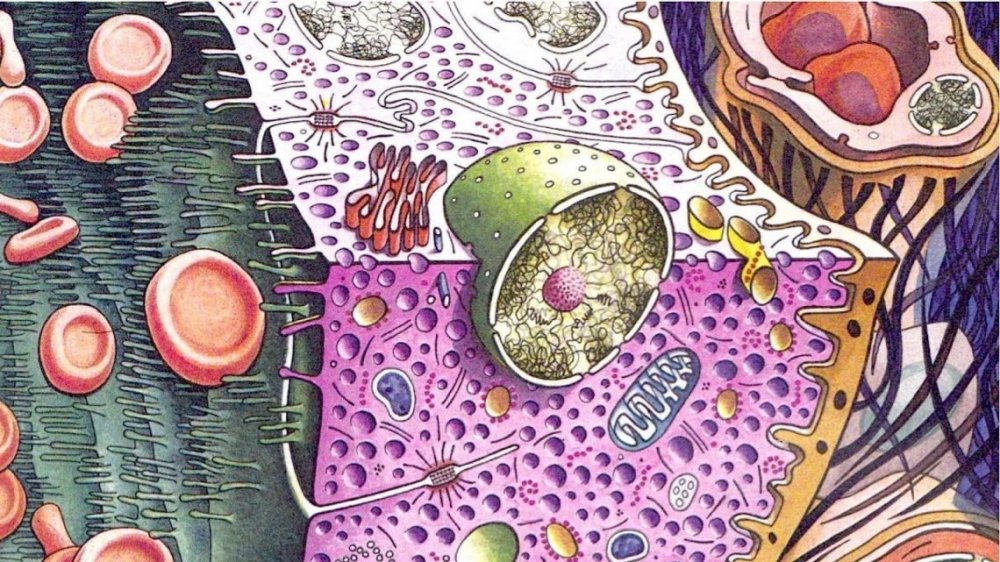
Цитологическое исследование (цитология) является основным методом скрининговой оценки состояния эпителия шейки матки. Основная задача цитологического скрининга заключается в поиске измененных эпителиальных клеток (атипичных, имеющих отличное от нормальных эпителиальных клеток строение).
Термин «атипичные клетки» подразумевает как клетки с признаками дисплазии – легкой, умеренной или тяжелой (предраковые клетки), так и собственно раковые клетки. Разница между ними – в степени выраженности изменений в строении клеток.
Цитологический скрининг необходимо выполнять всем женщинам (исключая девственниц и пациенток, перенесших экстирпацию (удаление) матки), начиная с 21 года, заканчивая в 69 лет (при отсутствии в исследованиях изменений), регулярность сдачи анализа – 1 раз в год, согласно приказу 572н (1 ноября 2012), однако допустимо сдавать анализ 1 раз в три года (приказ МЗРФ №36 ан, от 3 февраля 2015).
В настоящее время существует две альтернативных методики фиксации и исследования биологического материала, ключевым отличием которых для пациентов является их эффективность.
ПАП-тест и жидкостная цитология
Забор материала осуществляется однотипно (стандартизированный забор): комбинированной щеткой или двумя цитологическими щеточками (рисунок 1), так как эпителий должен быть взят как с наружной вагинальной поверхности шейки матки (эктоцервикса), так и с внутренней – из цервикального канала (эндоцервикса). Необходимость забора клеточного материала из цервикального канала обусловлена тем, что зона стыка эпителиев (цилиндрического и многослойного плоского неороговевающего –места, где чаще всего начинаются «нехорошие» процессы (90-96%случаев)) с возрастом смещается ближе к центру и внутрь цервикального канала.
Рисунок 1 – Цитологические щетки (слева – комбинированная, справа – 2 цитологические щетки)
Рекомендуют осуществлять забор цитологического материала до бимануального (двуручного) вагинального обследования, кольпоскопии и ультразвукового исследования. Не следует сдавать мазки при наличии вагинита (воспалительного процесса во влагалище), в период его лечения, во время менструации. Также за двое суток необходимо половое воздержание.
Техника забора биоматериала:
Отличия ПАП-теста и жидкостной цитологии
В 99% случаев результат, полученный при использовании жидкостной цитологии, совпадает с результатами гистологического исследования.
Единственный недостаток метода – он не включен в систему обязательного медицинского страхования, т. е. анализ платный.
Результаты цитологии шейки матки
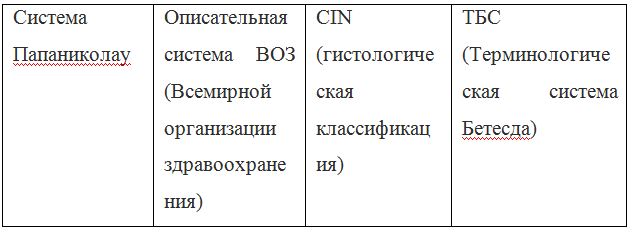
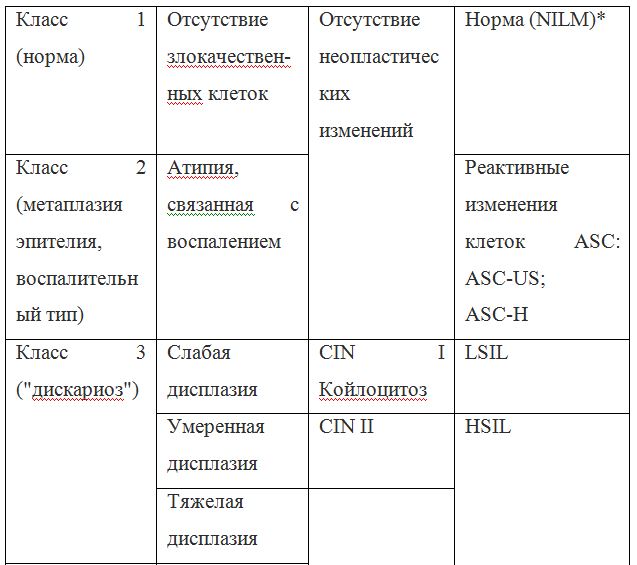
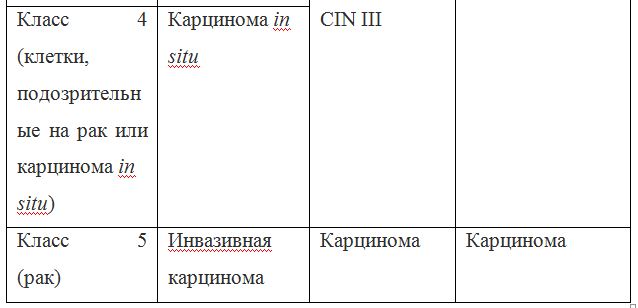
Согласно действующим клиническим рекомендациям от 2017 года, расшифровка результатов анализа должна проводиться по системе Бетесда, хотя можно встретить цитологическое заключение по системам Папаниколау, ВОЗ и CIN (гистологическая классификация). Сравнение систем приведено в таблице 1.
Клиническое значение будут иметь состояния определенные по терминологической системе Бетесда, поэтому, к примеру, умеренная дисплазия, тяжелая дисплазия и карцинома in situ = CIN II и CIN III = HSIL, и тактика ведения всех перечисленных состояний многослойного плоского эпителия будет одинакова (категория HSIL).
Расшифровка результатов
Итак, Вы держите в руках онкоцитологическое заключение. Расшифровка результата, а также выбор тактики ведения на его основании (с учетом возраста и особенностей образа жизни), должны проводиться не Вами, а Вашим лечащим врачом! Именно он направляет Вас на необходимые дополнительные исследования и выбирает тактику лечения, в случае необходимости. Но, кто из нас не заглянет в интернет, чтобы посмотреть, что же все-таки обозначают вынесенные в цитологическом заключении аббревиатуры и к чему готовиться? Думаю, любой переживающий о своем здоровье человек.
Ниже рассмотрим расшифровку аббревиатур терминологической системы Бетесда с ориентировочной (согласно действующим клиническим рекомендациям (2017) тактикой ведения.
Если изменены клетки плоского эпителия:
ASC-US
ASC-Н (atypical squamous cells, cannot exclude HSIL, клетки плоского эпителия с атипией неясного значения не исключающие HSIL) – здесь также обнаружены измененные клетки, но вероятная причина их появления – дисплазия. Врач назначит Вам и кольпоскопию с биопсией и ВПЧ – тестирование, дальнейшая тактика будет определена в зависимости от полученных результатов.
HSIL (high grade squamous intraepitelial lesion, плоскоклеточное интраэпителиальное поражение высокой степени) – в мазке обнаружены атипичные клетки, соответствующие диспластическим изменениям тяжелой степени. Врач направит Вас на кольпоскопическое исследование и эксцизию (иссечение участка измененной ткани петлей) / конизацию (удаление конусовидного участка шейки матки включая влагалищную поверхность и нижнюю часть цервикального канала) с последующим гистологическим исследованием полученного биоматериала. К категории HSIL по классификации Бетесда относится и карцинома in situ (см. таблицу 1, описательная система ВОЗ).
Однако цитологическое исследование не дает представления о пространственном расположении клеток с признаками атипии, установить глубину проникновения патологического процесса в ткани позволяет только гистологическое исследование.
Если изменены клетки цилиндрического эпителия:
Вышеприведенные тактики ведения в зависимости от результатов цитологических исследований ориентировочны. Тактику ведения в каждом конкретном случае определяет лечащий врач, учитывая индивидуальные характеристики пациента (возраст, наличие или отсутствие детей, сопутствующие заболевания, факт инфицирования ВПЧ, личные качества).
Дорогие девушки, женщины, призываю Вас регулярно проводить цитологическое исследование и желаю получать исключительно «NILM» в заключении.
Рак шейки матки: болезнь предотвратима
Поделиться:
Рак шейки матки беспощаден. В мире ежегодно регистрируют более 500 000 новых случаев рака шейки матки, около 53 % женщин погибает. В нашей стране это онкозаболевание уносит жизни 21 женщины ежедневно. Мы многое знаем об этой болезни, ведь шейка матки — орган, вполне доступный осмотру. Почему же до сих пор мы ставим диагноз слишком поздно?
Рак шейки матки
Заболевание с хорошо изученной и доказанной причиной. В 2008 году Харальд цур Хаузен стал лауреатом Нобелевской премии, доказав связь ВПЧ-инфекции (вируса папилломы человека) с развитием рака шейки матки. В далеком 1983 году ему удалось открыть самый агрессивный тип вируса — ВПЧ-16. За 34 года исследований, в которых приняли участие более 10 000 пациенток, было доказано, что 95 % случаев рака шейки матки связано с одним из типов — ВПЧ-16 или ВПЧ-18.
Как всегда, новая идея захватила умы и сердца. Тысячи врачей тогда кинулись искать ВПЧ у миллионов женщин, затем последовали чудовищные попытки избавиться от возбудителя любой ценой. На моей памяти с обещанием «исцелить от ВПЧ навсегда» на рынок выходили десятки препаратов. Восторженные отзывы сменялись недоумением и разочарованием. Каждое последующее лекарство становилось дороже предыдущего, к каждому прилагались доказательства эффективности в виде исследований разной степени доморощенности. Смело могу заявить, что мы однозначно добились только одного эффекта — создали ВПЧ-истерию в окружающем нас пространстве. «Лечение ВПЧ» стало настолько популярным, что я перестала удивляться заявлениям, что кто-то вылечился от ВПЧ коровьими лепешками или аллокином-альфа.
Время большого испуга
Сейчас для большинства специалистов очевидно: ВПЧ высокозаразен, большинство сексуально активных женщин, имеющих более одного партнера, встречаются с ВПЧ хотя бы раз в жизни. ВПЧ — эпителиотропный вирус. Он живет в толще эпителиального пласта на шейке матки, стенках влагалища или на коже наружных половых органов. Более того, место его «прописки» мы часто видим в кольпоскоп, а результаты жизнедеятельности в виде атипических клеток попадают в цитологические мазки.
У меня в кабинете часто рыдают женщины, у которых обнаружен ВПЧ. Их последняя надежда — на «волшебную таблетку», исцеляющую от зловредного вируса. На самом деле повода для слез пока нет.
В большинстве случаев ВПЧ-инфекция не требует совершенно никакого лечения, потому что вирус спонтанно элиминируется — самостоятельно покидает организм безо всякого лечения вместе со слущивающимися клетками многослойного плоского эпителия.
Если ВПЧ-тест положительный, но нет кольпоскопических и цитологических признаков поражения — никакое лечение не требуется.
Бессмысленное и беспощадное применение иммунопрепаратов при латентной форме ВПЧ-инфекции наносит урон не только кошельку, но и, возможно, организму. Надо признать, наши действия в отношении иммунной системы подозрительно напоминают пируэты слона в посудной лавке. Мы даже не можем гордо похвастаться: «Я вылечила Ивановой латентную форму ВПЧ!», — потому что невозможно доказать, почему вирус покинул организм. То ли он сделал это добровольно, то ли ему каким-то образом наскучило наше медикаментозное шаманство.
Чем моложе женщина, тем выше вероятность спонтанной элиминации. Большинство экспертов считает нецелесообразным рутинно обследовать на ВПЧ сексуально активных женщин моложе 25 лет. Тем не менее эти пациентки с латентными формами ВПЧ требуют внимательного наблюдения. Нам придется один-два раза в год повторять обследование, чтобы убедиться, что ВПЧ покинул организм. Среднее время самоэлиминации вируса составляет 1,5 года.
Если на протяжении 1,5–2 лет трижды был выявлен один и тот же тип ВПЧ, можно говорить о персистенции. Заподозрить персистенцию можно и при высокой вирусной нагрузке у женщин старше 30 лет. Это ни в коем случае не означает, что у пациентки есть рак шейки матки или его предстадии, но, безусловно, свидетельствует о существенном риске и требует всё того же — тщательного наблюдения.
Персистенция ВПЧ без кольпоскопических и цитологических признаков поражения — не повод для лечения.
А дальше, как у Ходжи Насреддина: или ишак сдохнет, или султан умрет. Или ВПЧ покинет организм, или мы все-таки «поймаем» изменения в цитологии или кольпоскопии.
Зачем сдавать анализы?
Во-первых, для того, чтобы выделить благополучную группу — женщин без ВПЧ. Их можно реже приглашать на скрининг (при условии моногамных сексуальных отношений), риск заболеть раком шейки матки в этой группе минимален.
Уже в 2009 году удалось доказать, что ВПЧ-отрицательные CIN (предстадии рака шейки матки) невозможны. Если результаты цитологического исследования указывают на предраковое состояние шейки, а анализы на ВПЧ отрицательны, значит, кто-то ошибается.
Я часто предлагаю своим пациенткам мантру: «Нет ВПЧ — нет рака шейки матки». Однако необходимо помнить, что человеческий фактор никто не отменял. Ошибки при взятии материала на исследование, ошибки при хранении и транспортировке, ошибки при проведении исследования могут создать картину ложного благополучия. ВПЧ-тестирование — не «золотой стандарт». Всё следует оценивать в комплексе вместе с цитологией и кольпоскопией.
Кому действительно необходимо исследование на ВПЧ:
Рак шейки матки развивается очень медленно. От момента внедрения ВПЧ в организм до развития рака проходят годы, а иногда даже десятилетия. Сперва деятельность вируса практически незаметна, но как только он встроится в геном клеток, мы увидим характерные изменения в цитологических мазках. Появляются койлоциты (типичные для ВПЧ-инфекции «пустые» клетки ) и дикариоз (различные нарушения в ядре клеток, многоядерные клетки). Эта стадия может длиться от 3 до 20 месяцев.
При неблагоприятных условиях на нижних слоях эпителиального пласта, там, где происходит наиболее активное деление клеток, появляются самые настоящие раковые клеточки. Это CIN I (легкая дисплазия или цервикальная интраэпителиальная неоплазия первой степени). Как бы страшно ни звучало, CIN I — не рак, это состояние развивается за многие годы до настоящего рака.
На этапе CIN I болезнь обратима.
У молодых и/или планирующих беременность женщин мы имеем право продолжать наблюдение от 1,5 до 2 лет. Если процесс не собирается регрессировать, проводится лечение. Медикаментозная терапия малоэффективна, может применяться либо в качестве вспомогательного метода, либо не применяться вовсе. А лечение — это полное удаление очага поражения: эксцизия (удаление пораженной области) или конизация (удаление фрагмента шейки матки в виде конуса).
В среднем, CIN I превращается в CIN II–III за 3–5 лет (конечно, процесс будет намного быстрее при сопутствующей ВИЧ-инфекции, хламидиозе или гонорее). Но ничего непоправимого на этих этапах все еще нет. Если мы «поймали» пациентку на стадиях CIN II – CIN III, то проводится широкое иссечение пораженных зон: эксцизия или конизация шейки матки.
Молодая женщина с CIN I, начитавшись страшилок в интернете, горько рыдает:
— Что же вы так плачете?
— Я прочитала, что у меня будет рак! Я умру!
— Но вы же уже здесь. Грош нам цена была б в базарный день, если бы мы не умели выявлять и лечить эту стадию. Ведь именно за этим вы приходили к гинекологу — чтобы не пропустили CIN. Мы и не пропустили. Теперь все аккуратненько удалим и будем наблюдаться дальше.
— А я смогу родить?
— Обязательно.
— А когда можно будет забеременеть?
— Через 6 недель после операции можно начинать.
Широкое иссечение пораженных участков петлей радиоволнового аппарата — несложная процедура. В основном мы делаем это амбулаторно под местной анестезией. Весь удаленный участок отправляется на гистологическое исследование.
Если все так просто, почему женщины до сих пор умирают?
Это жестокий и правильный вопрос. Рак шейки матки — это всегда чья-то ошибка. Хотя, конечно, если женщина 10 лет не заходила в кабинет к гинекологу, лишь время от времени делая УЗИ, вырастить можно было все, что угодно.
Ольге было 44 года. Я листала ее амбулаторную карту: гинеколог, гинеколог, гинеколог… За последние 10 лет она родила троих детей и сделала 4 аборта. В карте ни одного цитологического мазка. В зеркалах — запущенный рак шейки матки, симптоматическое лечение.
Елена, 32 года. Родила 2 детей с интервалом 2 года, пришла на прием через 4 месяца после вторых родов. Цитологические мазки брали дважды во время беременностей, но, вероятно, очень нежно, опасаясь кровянистых выделений. В зеркалах — рак шейки матки, стадия IIb — будем лечиться.
Марина, 38 лет, повар. Регулярно проходит профосмотр, показывает санитарную книжку. В зеркалах — запущенный рак шейки матки, стадия III, будем лечиться, но прогноз весьма сомнителен. Сомневаюсь, что ее вообще осматривали в зеркалах. Возможно, брали мазки на гонорею и трихомониаз не глядя. Самое обидное, что Ольга была уверена, что у нее все в порядке, поскольку она регулярно обследуется.
Рак шейки — болезнь молодых. Пик заболеваемости в нашей стране приходится на возраст 30–35 лет. Шейка матки — объект легкодоступный для исследования, тем страшнее каждый случай запущенного рака. Болезнь легко предотвратить, поймав на этапе CIN. И женщина выйдет замуж, и родит ребенка или трех, и проживет долгую и яркую жизнь.
Самой молодой моей пациентке с инвазивным раком шейки матки было 23 года. Ее привел за руку юноша, чтобы обследоваться на инфекции. Юношу беспокоил неприятный запах выделений возлюбленной. Операция Вертгейма, лучевая терапия, потом рецидив, химиотерапия. Она умерла через 2 года после постановки диагноза.
Нельзя не учитывать человеческий фактор. Кто-не пришел на прием, кто-то не взял цитологический мазок или собрал материал недостаточно хорошо, кто-то не рассмотрел единичные атипические клетки из-за выраженных воспалительных изменений. Причин для поздней диагностики много. От внедрения ВПЧ в геном эпителиальных клеток до начала рака проходят годы, но инвазивный рак растет и прогрессирует очень быстро.
Сегодня в РФ повсеместно внедряется новая стратегия цервикального скрининга — применение жидкостной цитологии с ВПЧ-тестированием. Это значительно повышает шансы ранней диагностики рака. Именно этой проблемой должны заниматься гинекологи, а не «прижиганием эрозий» и беспощадным сражением с ВПЧ.
Давайте ставить цели правильно. Мы стремимся поймать рак на его предстадиях и обезвредить. «Прижигания» всего, что краснеет, никак не помогают диагностике, напротив, создают серьезные трудности, маскируя медленно тлеющий процесс.
Охота на CIN
Выполнение простого алгоритма гарантирует своевременную диагностику изменений шейки матки.
После лечения CIN настоятельно рекомендуется продолжать наблюдение не менее 5 лет. Всякое бывает — болезнь может рецидивировать. Если не теряться из виду на пару-тройку лет, можно вовремя заметить рецидив и не допустить развития инвазивного рака.
Могут ли уровни B12 и фолиевой кислоты предсказать проникновение ВПЧ у пациентов с ASCUS?
Уровни фолиевой кислоты и витамина B12 в сыворотке крови у пациентов, инфицированных ВПЧ и диагностированными атипичными плоскоклеточными клетками неопределенного значения в цитологии шейки матки
Неклассифицированные атипичные плоскоклеточные клетки (ASCUS) являются наиболее частой аномальной цитологией шейки матки. (% 39). Риск интраэпителиальной неоплазии шейки матки 2-3 составляет 5%, а риск карциномы составляет около 0,1% после постановки диагноза. В основном за это отвечает вирус папилломы человека (ВПЧ). переход. Большинство из них являются временными, но некоторые инфекции становятся постоянными и могут прогрессировать до предрака и инвазивного рака. В процессе прогрессирования рака; к группе риска относятся пациенты с проблемами клеточного цикла. В некоторых исследованиях B12 и фолиевая кислота дефицит, который играет роль в синтезе и репарации ДНК, как было показано, вызывает неправильное связывание урацила с ДНК, что приводит к разрыву ДНК и нарушению репарации. Следовательно, в этом исследовании было направлено на то, чтобы связь наличия атипичных плоскоклеточных клеток и Персистентность ВПЧ с уровнями фолиевой кислоты и витамина B12, которые влияют на иммунную систему.
Участники были разделены на две группы в соответствии с результатами мазка; атипичный плоскоклеточный клетки неопределенной значимости (ASCUS) (исследуемая группа: 100 пациентов) и женщины, не имеют интраэпителиальную неоплазию по мазку (контрольная группа: 100 пациентов). Пациенты у которых хорошо сохранилось достаточное количество клеток плоского эпителия, у которых не было кровотечение, нарушение фиксации, воспаление или атрофия и отрицательный результат цитологического исследования шейки матки считались контрольной группой. У исследовательской группы также был запрошен тест на ВПЧ. B12 и Уровни фолиевой кислоты в крови сравнивали между группами.
Тип вмешательства: Пищевая добавка
Описание: Уровни витамина B12 и фолиевой кислоты в крови
Лечение и профилактика прогрессирования заболеваний шейки матки, ассоциированных с вирусом папилломы человека
Приведены основные профилактические мероприятия, направленные на раннее выявление и преодоление прогрессирования ВПЧ-ассоциированной патологии шейки матки. Применение препарата инозин пранобекс повышает эффективность терапии заболеваний шейки матки, ассоц
Main preventive measures directed to early diagnostics and liquidation of development of HPV-associated cervical pathology. Use of inozin pranobex medication increases efficiency of therapy of cervical diseases associated with HPV infection.
Основными проблемами в тактике ведения женщин с заболеваниями шейки матки, ассоциированными с вирусом папилломы человека (ВПЧ), являются несвоевременная и некачественная диагностика, отсутствие четких алгоритмов при принятии решения, а также недостаточная приверженность пациенток к лечению, в основном связанная с полным или частичным невыполнением рекомендаций врача.
По оценкам Центров по контролю заболеваемости (англ. Centers for Disease Control and Prevention, CDC) в США ВПЧ инфицируются до 5,5 млн человек в год [1]. В Европе в год регистрируется 554 000 случаев заболеваний, вызванных этими вирусами, в том числе: цервикальных внутриэпителиальных (интраэпителиалъных) неоплазий (cervical intraepithelial neoplasia — CIN) легкой степени (CIN I), генитальных бородавок, CIN средней и тяжелой степени (CIN II и III), рака шейки матки (РШМ). Несмотря на современные методы диагностики и лечения предраковых заболеваний шейки матки, ежегодно в мире фиксируют 470 тыс. новых случаев РШМ, из которых 233 тыс. заканчиваются смертельным исходом [2]. По данным российских ученых папилломавирусная инфекция (ПВИ) гениталий встречается у 44,3% женщин, обращающихся в гинекологические клиники [3], а заболевания шейки матки, ассоциированные с ВПЧ, встречаются у 50–80% населения и 99,7% случаев подтвержденного РШМ.
Течение ВПЧ-инфекции зависит от состояния иммунной системы и может быть транзиторным, латентным и персистирующим [4–8]. Возможно самоизлечение латентных и начальных субклинических форм ПВИ, для чего важен врожденный компонент иммунной системы. Главное значение имеют клеточные, рецепторные и молекулярные механизмы защиты. Наиболее неблагоприятное течение — персистирующее. При этом ВПЧ «обманывает» иммунную систему макроорганизма, что позволяет ему длительно персистировать ввиду своих эволюционно приобретенных особенностей — репликационный цикл ограничен эпителием, нет виремии и цитолиза, имеется локальная иммуносупрессия за счет вирусных белков [9–11]. Длительная персистенция высокоонкогенных типов ВПЧ более двух лет является наиболее опасным фактором прогрессии предрака шейки матки [12]. При персистенции ВПЧ 16-го типа риск развития CIN составляет 40–50%, 26-го типа — 30–40%, 31-го, 58-го, 82-го типов — по 20–30%, 18-го, 33-го, 35-го, 51-го, 52-го типов — по 10–20% [12]. При обследовании молодых женщин с ПВИ персистенция ВПЧ через 1 год выявлялась у 30%, через 2 года — у 9%, в то время как у женщин старшего возраста — у 50% [13].
В мировой практике используются различные классификации ПВИ и ассоциированных с ней заболеваний. Ориентировочная классификация ПВИ представлена J. Handley и соавт. [14]:
Аногенитальная ВПЧ-инфекция и ассоциированные с ВПЧ заболевания
ВПЧ-инфекция
1. Клинические формы (видимые невооруженным глазом или невидимые, но при наличии соответствующей симптоматики):
2. Субклинические формы (невидимые невооруженным глазом и бессимптомные, выявляемые только при кольпоскопии и/или цитологическом или гистологическом исследовании):
3. Латентные формы (отсутствие морфологических или гистологических изменений при обнаружении ДНК ВПЧ).
Заболевания, ассоциированные с ВПЧ
Клинические и субклинические формы:
Кроме этого, в литературе при описании поражений шейки матки, ассоциированных с ВПЧ, применяют классификацию по Папаниколау — в зависимости от степени изменений в мазках выделяют 5 классов. ВОЗ рекомендует использовать терминологическую систему Бетесда (The Bethesda System — TBS) — норма, ASCUS (Atypical squamous cells of undertermined significance (атипичные клетки плоского эпителия неясного значения)), LSIL (Low grade squamous intraepithelial lesion (интраэпителиальное плоскоклеточное поражение низкой степени тяжести)), HSIL (High grade squamous intraepithelial lesion (интраэпителиальное плоскоклеточное поражение высокой степени тяжести)), карцинома. Однако TBS не исключает использование терминов CIN и «дисплазия».
Согласно существующим принципам по ведению больных с клиническими проявлениями, связанными с ВПЧ, лечение аногенитальных ВПЧ-поражений направлено на разрушение тем или иным методом папилломатозных очагов, возникающих на месте внедрения вируса. Именно такой подход приведен во всех основных рекомендациях по ведению больных с ВПЧ-инфекцией (CDC, Европейских рекомендациях, рекомендациях ВОЗ). Такой подход представлен и в рекомендациях Российского общества дерматовенерологов и косметологов.
Как для лечения клинических проявлений ВПЧ-инфекции, так и ассоциированных с ней заболеваний (в первую очередь это касается CIN II и CIN III), применяют деструктивные методы — хирургические, физические (крио-, электро- или лазеротерапия, радиоволновая хирургия) и химические.
При CIN I тактика может различаться в зависимости от величины поражения шейки матки, наличия другой патологии и возможностей самой пациентки [15]. Также в этом вопросе нет единогласия и ввиду возможности регресса данного заболевания. Общеизвестно, что хирургическое лечение может повлечь за собой до 40% осложнений (шеечное кровотечение, стриктуры цервикального канала, экстравазаты и субэпителиальные гематомы, истмико-цервикальную недостаточность, эндометриоз и др.), поэтому однозначность такого подхода при CIN I у женщин, зачастую еще не реализовавших репродуктивный потенциал, подлежит сомнению [16]. Установили, что прогностическими критериями течения CIN I могут служить анамнестические данные (возраст пациенток, возраст начала половой жизни, интервал между возрастом менархе и возрастом начала половой жизни) и данные клинико-лабораторных методов исследования — уровни вирусной нагрузки ВПЧ 16/18, клинико-кольпоскопического и иммуногистохимического индекса p16ink4a [16].
Одним из главных методов, позволяющих снизить заболеваемость РШМ, являются профилактические осмотры с проведением активного скрининга, направленного на выявление патологии шейки матки.
В ходе профилактического осмотра основными диагностическими методиками являются цитологическое исследование, кольпоскопия и определение ВПЧ.
С введения государственных программ ранней диагностики РШМ накоплен большой опыт по цитологическому скринингу, изложенный во множестве публикаций [17]. Одним из критериев оценки эффективности скрининга является изменение структуры патологии шейки матки за счет увеличения количества ранних предраковых состояний эпителия. Анализ литературы показывает, что при хорошо организованном цитологическом скрининге с широким охватом населения эффективность его очень высока и популяция женщин, прошедших обследование, имеет низкий риск развития РШМ. У них в 5 раз снижена вероятность обнаружения рака и в 10 раз — смертность по сравнению с группой необследованных женщин [18]. При этом вероятность пропуска заболевания на его начальном этапе составляет 1–2%, что связывают с недостаточной чувствительностью цитологических исследований [18]. Неправильный забор материала или недостаточная квалификация врача-цитолога могут приводить к большому количеству ложноотрицательных ответов, требующих дополнительных уточняющих методик. Накопленный опыт в нашей стране показал наилучшие результаты обследований в системах ведомственных лечебных учреждений, где охват прикрепленного контингента женщин достигает 100%, что в результате приводит к отсутствию случаев инвазивного РШМ в течение 2–5 лет [17].
Следующим после цитологического исследования важным диагностическим методом профилактического осмотра женщин является кольпоскопия. Среди задач, поставленных Министерством здравоохранения РФ на ближайшие годы, по внедрению стандартов диагностики и лечения в повседневную клиническую практику кольпоскопическое исследование является обязательным для первичных пациенток женских консультаций с ненормальными цитологическими мазками, женщин с патологией шейки матки и любыми заболеваниями влагалища, вульвы, шейки (код кольпоскопии А03.20.001) [17]. Таким образом, кольпоскопия является одним из ведущих методов обследования женщин, дополняющих цитологическое исследование.
Поскольку основная роль в генезе заболеваний шейки матки принадлежит ВПЧ, то тестирование на этот вирус является также важнейшим инструментом профилактических мероприятий. Особую озабоченность представляют пациентки с длительной персистенцией высокоонкогенных типов ВПЧ в сочетании с ASCUS. Женщинам, инфицированным ВПЧ, особенно типами высокого онкологического риска, требуется более активная диагностическая и терапевтическая тактика, соблюдение курсов терапии, строгий комплаенс.
При активном выявлении заболеваний шейки матки в ходе профилактических осмотров, а также при их ранней диагностике у женщин, самостоятельно обратившихся к гинекологу, чрезвычайно важным является выделение группы пациенток с минимальными субклиническими формами болезни для своевременного лечения и диспансерного наблюдения в женских консультациях [17]. В этой связи важное значение приобретает необходимость длительного контроля и фармакотерапии, направленной на подавление вируса, а также готовность пациентки следовать рекомендованному лечению.
Ранняя диагностика и принципы лечения начальных проявлений CIN остаются одной из дискутабельных проблем в акушерско-гинекологической практике. При небольшом поражении чаще рекомендуют оставить женщину под наблюдением и периодически выполнять обследования — тесты на ВПЧ, кольпоскопию, цитологию. Очень важно при этом диагностировать и лечить воспалительные, дисгормональные и другие заболевания урогенитального тракта. Большую роль в определении тактики ведения больных в этих случаях имеет желание пациентки и ее возможность регулярного посещения врача для проведения обследования и желание следовать рекомендациям врача в выборе медикаментозной терапии. Выжидательная тактика при ПВИ часто связана с тем, что носительство и персистенция свидетельствуют не о предраковом процессе как таковом, а о многократно повышенном риске возникновения последнего, усугубляющегося при дополнительных факторах риска у ряда пациенток [25]. Так, G. Но и соавт. [10] показали, что персистенция ВПЧ более 6 мес встречалась с увеличением возраста женщины и обусловлена типом ВПЧ.
Появление патологических изменений в цитологических мазках возрастает по мере персистенции ВПЧ высокого канцерогенного риска у большинства женщин. Согласно данным литературы после инфицирования ВПЧ CIN II–III развивается уже через 3 года у 27% женщин. При анализе исходов CIN, ассоциированных с ВПЧ, было показано, что при CIN I регрессия наблюдается в 57%, персистенция — в 32%, прогрессия — 11%, а развитие инвазивного рака — только в 1% случаев. При CIN II регрессия наблюдается в 43%, персистенция — в 35%, прогрессия — в 22%, а развитие инвазивного рака — в 5% случаев. В то же время при CIN III малигнизация происходит более чем в 12% случаев, а регрессия — лишь в 32% [26, 27].
В связи с вышесказанным, другим подходом в тактике ведения пациенток с начальными проявлениями CIN может быть назначение противовирусной терапии и контроль со стороны врача за четким выполнением рекомендаций и схем медикаментозной терапии.
Этиопатогенез минимальных изменений эпителия (легкая дисплазия или атипические изменения неясной причины) связан с ВПЧ, который на этой стадии заболевания еще находится в клетке в эписомальном состоянии и не повреждает ее геном. Следовательно, именно на этом этапе развития системный и местный иммунитет будет играть ведущую роль в прогнозе развития болезни. По данным биопсий шейки матки латентные формы инфекции выявляются у 8,1% женщин, а субклинические у 40–60% [25, 28]. Именно поэтому медикаментозная терапия при начальных формах поражения эпителия должна быть направлена на подавление вируса при соблюдении комплаенса, понимании пациенткой необходимости завершения курса для повышения эффективности лечения.
В своем исследовании R. Richard и B. Barron [29] показали, что среднее время для развития карциномы in situ составляет примерно 5 лет для больных со слабой дисплазией, 3 года — с умеренной и 1 год — с выраженной дисплазией. Это позволило предположить, что 66% всех дисплазий будет прогрессировать до карциномы, но достаточно длительное время, которое необходимо использовать для раннего выявления и лечения. В клинической ситуации, несмотря на то, что имеется достаточный период безопасного времени для динамического наблюдения, многие врачи и пациентки после информирования о диагнозе не хотят длительно наблюдаться даже с начальной патологией эпителия. Женщины хотят быть излеченными сразу, что часто предопределяет активную тактику ведения больных, включая деструкцию активной зоны трансформации и иммуно/противовирусную терапию [29–33].
Таким образом, у пациенток с «минимальным» повреждением эпителия шейки матки, например ASCUS, с наличием цитоплазматического эффекта ВПЧ (койлоцитоз при цитологическом исследовании) и положительном ВПЧ-тесте и его высоком титре, может оказаться актуальным применение препарата с двойным противовирусным действием — инозин пранобекс (Изопринозин).
Это один из немногих иммунотропных и противовирусных препаратов, в инструкции по применению которого указана терапия заболеваний, вызванных ВПЧ. Он также входит в Европейскую классификацию методов лечения аногенитальных бородавок [34]. В настоящее время накоплен огромный опыт применения Изопринозина, так как используется он с 1970-х гг. и зарегистрирован в большинстве стран Европы.
Изопринозин — иммуномодулятор, стимулирующий противовирусную защиту организма. Помимо иммунотропного, Изопринозин обладает прямым противовирусным действием, угнетая синтез вирусов путем встраивания инозин-оротовой кислоты в полирибосомы пораженной вирусом клетки и нарушая присоединение адениловой кислоты к вирусной РНК.
Таким образом, обладая противовирусным действием и оказывая влияние на противовирусный иммунитет, Изопринозин прямо и косвенно способен подавлять репликацию ВПЧ и образование вирусных белков. Эти эффекты могут изменять механизм взаимодействия ВПЧ и макроорганизма, препятствуя переходу вируса из транзиторной в персистирующую форму, а также влияя на клиническую манифестацию инфекции.
Одним из показаний применения препарата являются инфекции, вызванные вирусом папилломы человека: остроконечные кондиломы, ПВИ вульвы, вагины и шейки матки (в составе комплексной терапии).
При инфекциях, вызванных ВПЧ, Изопринозин назначают по 3 г/сут (2 таблетки 3 раза в сутки) как дополнение к местной терапии или хирургическому вмешательству в течение 14–28 дней или 5 дней в неделю последовательно в течение 1–2 недель в месяц в течение 3 месяцев. При дисплазии шейки матки, ассоциированной с ВПЧ: по 2 таблетки (1000 мг) 3 раза в сутки в течение 10 дней, далее 2–3 курса с интервалом 10–14 дней.
Улучшение морфологической картины эпителия вульвы показано в исследовании Sun Kuie Tay [32]. Инозин пранобекс назначали по 1 г 3 раза в сутки в течение 6 недель. Положительный эффект был достигнут у 63,5% больных, а в группе, принимавшей плацебо, — у 16,7%.
В другом исследовании при монотерапии Изопринозином по 3 г в сутки у 44 женщин с CIN I (длительность лечения 10 дней) и CIN II (длительность лечения 21 день) установлено, что выраженный клинический эффект наблюдался у 88,6% пациенток — полностью исчезало поражение эпителия экзоцервикса, что подтверждалось кольпоскопически и гистологически [35].
В работе Т. В. Клинышковой и соавт. [36] показана высокая частота регресса CIN I (70%) и прекращения выделения ВПЧ (83,3%) при использовании Изопринозина в режиме монотерапии и комбинированного лечения в сочетании с деструкцией у пациенток с ВПЧ-ассоциированными поражениями шейки матки. Изопринозин назначали по 3 г в сутки двумя 10-дневными курсами — за 1 месяц до деструкции и с 1-го дня деструкции при четком контроле за выполнением курса лечения.
В. Н. Прилепская сообщает о прекращении выделения ВПЧ у 65,6% больных после комбинированной терапии (Изопринозин + деструкция очагов) CIN низкой степени [3]. При использовании только деструкции очагов этот результат был достигнут у 46,9% больных. Изопринозин назначали по 1 г 3 раза в сутки в течение 5 дней за 7–10 дней до проведения деструкции.
Похожие результаты — прекращение выделения ВПЧ у 77% больных — показаны в исследовании И. В. Шевниной (2009 г.) при комбинированной терапии женщин с CIN и аногенитальными бородавками. Изопринозин назначали по 1 г 3 раза в сутки в течение 10 дней, затем по 0,5 грамма 3 раза в сутки в течение 20 дней.
В другом исследовании Изопринозин назначали женщинам с патологией шейки матки, ассоциированной с ВПЧ [37]. Препарат назначали после проведения обследования и противовоспалительной терапии по 3 г в сутки в течение 10 дней. Элиминация ВПЧ достигнута у 95,3% пациенток.
Есть и другие исследования, в которых показано прекращение выделения ВПЧ из очагов поражения у 69,6–97,8% женщин, принимавших Изопринозин [30, 38, 39].
Представленные данные свидетельствуют о возможной эффективности монотерапии Изопринозином при бессимптомном вирусовыделении, когда применение деструктивных методик не показано.
Сравнительная оценка лечения с применением Изопринозина и без него показала преимущество дополнительной лекарственной терапии вне зависимости от степени онкологического риска. Так, в группе женщин с начальными изменениями эпителия самостоятельное улучшение после санации влагалища достигнуто в 64,9% наблюдений, а при применении Изопринозина в 80,4% случаев [17]. У пациенток с изменениями легкой степени тяжести, выявленными при кольпоскопическом или цитологическом исследованиях, даже в случаях отсутствия самостоятельных улучшений более 3 мес Изопринозин был эффективен почти в 85% наблюдений [17].
Результаты исследования, проведенного в ФГБУ НЦАГиП им. акад. В. И. Кулакова [40, 41], показали, что инозин пранобекс подавляет репликацию высокоонкогенных типов ВПЧ и способствует исчезновению койлоцитарной атипии у 94% пациенток с поражением эпителия шейки матки.
При использовании Изопринозина в режиме монотерапии и в комбинации с деструкцией у пациенток с ВПЧ-ассоцированными поражениями низкой степени получена высокая частота регресса CIN I, прекращение выделения ВПЧ, снижение вирусной нагрузки, активация интерферонового ответа в сравнении с традиционными подходами [16]. Через 4 мес у пациенток, принимавших Изопринозин, в 2 раза снизилась частота экспрессии онкобелка Е7 по сравнению с контрольной группой. Кроме этого были отмечены и другие значимые позитивные изменения в отличие от контрольной группы, где имелась лишь тенденция к этому. Выявленные различия позволяют расценивать их как патогенетические предпосылки неполного клинического эффекта и отдаленного рецидивирования заболевания у пациенток контрольной группы. Эффективность лечения в группе пациенток, принимавших Изопринозин, по окончании лечения была в 1,4 раза выше, чем при традиционном лечении.
Заключение
Таким образом, основными профилактическими мероприятиями, направленными на раннее выявление и преодоление прогрессирования ВПЧ-ассоциированной патологии шейки матки, могут быть:
Многочисленные исследования, проведенные во многих странах мира, в том числе и в России, показали, что при применении Изопринозина (в комбинации с деструкцией или в виде монотерапии), благодаря его двойному противовирусному и иммуномодулирующему действию, подавляющему репликацию ВПЧ, повышается эффективность терапии заболеваний шейки матки, ассоциированных с ПВИ.
Для достижения этих результатов важным является соблюдение дозировок и продолжительности лечения. Как было указано выше, наиболее опасной с точки зрения прогрессирования дисплазии является персистенция ВПЧ, при которой вирус встраивается в геном эпителиальной клетки. Противовирусное действие при этом должно продолжаться несколько месяцев, чтобы захватить несколько циклов полного обновления эпителия. Именно поэтому для консервативной терапии дисплазий предлагается длительное многокурсовое лечение — два-три 10-дневных курса с интервалом 10–14 дней. Такие курсы, как показали результаты многочисленных исследований, приведенные в данной работе, позволяют достичь высокой эффективности лечения. Чем ниже уровень выполнения пациентками предписаний врача, тем ниже уровень эффективности лечения и выше риск рецидивирования и прогрессирования патологии.
Литература
А. М. Соловьев*, кандидат медицинских наук
Д. В. Логвинова**
*ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
**НПЦДК ДЗМ, Москва