Лечение трихомонадного кольпита
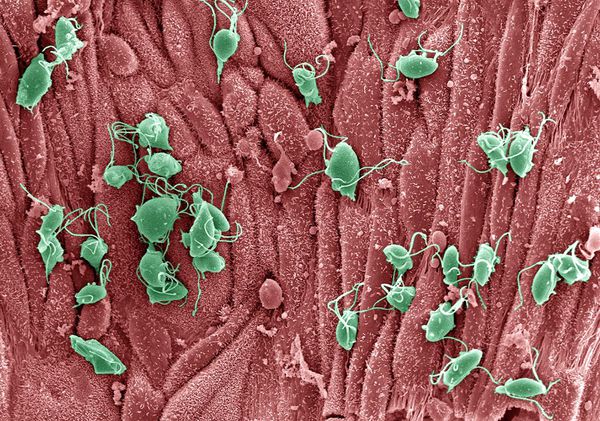
Трихомонадный кольпит — венерическое заболевание, вызванное одноклеточным жгутиковым паразитом, поселяющимся на стенках влагалища, уретры. Инфекция передается половым путем, характерна для женщин и мужчин. Лечение трихомонадного кольпита в запущенных случаях затягивается на несколько месяцев. После 1-2 недель терапии проходит контроль анализов. Иногда может потребоваться повторное лечение антибактериальными препаратами. Трудности обусловлены тем, что микроорганизм с помощью жгутиков внедряется в клетку, имеет высокую стойкость за счет:
Trichomonas vaginalis в мужской уретре способна находиться в латентном состоянии. Партнер может не знать, что он носитель, если не сдавал специальные анализы. Лечение нужно проводить даже при отсутствии симптомов.
Воспаление чаще протекает в смешанной форме. Вызывают кольпит и другие патогенные или условно-патогенные микробы, начинающие действовать на фоне снижения иммунитета. Лечение проводится с развернутой диагностикой, выявляющей все сопутствующие инфекции.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Патогенез трихомонадного кольпита
Трихомонадный кольпит у женщин начинается с вульвы, служащей входными воротами для трихомонад. Вагина является местом обитания, имея пригодные условия существования: влажность, щелочная среда. В норме pH кислое, но снижается при дисбактериозе. Половые органы реагируют на антиген инфильтрацией, затрагивающей слизистый слой, строму эпителия.
| Процессы, происходящие во влагалище | |
|---|---|
| Дегенерация | Изменение строения клетки, потеря функций. |
| Десквамация | Патологическое отслаивание эпителия. |
| Пролиферация | Митотическое деление клеточной единицы, поддерживающие плотность тканей. |
| Метаплазия | Мутация цилиндрического эпителия. |
| Инфильтрация | Очаг воспаления, образованный скоплением плазматических клеток, лимфоцитов, лейкоцитов, других форменных элементов входящих в состав крови, лимфы. |
Гнойный трихомонадный кольпит протекает с диффузной или очаговой инфильтрацией, изъязвлением тканей. Если микроорганизм попадает в уретру, наблюдается уплотнение оболочек, стриктуры (сращение).
Trichomonas vaginalis переносит вирус простого герпеса, реовирус. Нейтральная pH поддерживает жизнедеятельность вирусов от 6 до 9 дней. Комбинация трихомонадного кольпита с цитомегаловирусом провоцирует дисплазию. ЦМВ хорошо приживается, женщина становится носителем с периодической реактивацией. ВПЧ высокой онкогенности — причина раковой малигнизации.
Трихомонада относится к анаэробам, живущим в бескислородной среде. Мочевыводящие каналы, влагалище уязвимы относительно патогенна. Во внешней среде, погибает через 2-3 часа.
Механизм передачи и сопутствующие факторы
Острый трихомонадный кольпит развивается после незащищенного сексуального контакта с носителем. Единственное средство, предохраняющее от занесения инфекции — это презервативы. Способствуют размножению бактерий определенные факторы:
Посещая баню, сауну помните, что трихомонадный кольпит может передаваться бытовым путем. Обитать они могут даже в водоемах, но концентрации недостаточно для нанесения вреда человеку с крепким иммунитетом. На предметах гигиены сохраняются до 2 часов. Нельзя пользоваться чужим полотенцем при гигиенических процедурах.
Трихомонадный кольпит у женщин при беременности передается вертикальным путем к ребенку. Оседает в конъюнктиве глаз, гортани, легких, вульве.
Симптомы трихомонадного кольпита
Лечение трихомонадного кольпита у женщин эффективнее на раннем этапе, когда осложнения отсутствуют. Острая стадия трихомонадного кольпита начинается спустя 5-30 дней после контакта с источником, длится до 2 недель. Период характеризуется выраженной симптоматикой:
Моноинфекция при трихомонадном кольпите, определяется у 5-13% женщин. Находясь на этапе лечения, желательно отказаться от сексуальной жизни, чтоб не приобрести вторичное заболевание. Семейным парам нужно проходить совместное лечение, чтобы избежать повторного заражения.
В анализе мочи определяются лейкоциты, что говорит о нарушении целостности сосудов мелкого калибра. Хронический трихомонадный кольпит развивается спустя 1,5-2 месяца после подострого. Симптомы стихают, а инфекция двигается восходящим путем к матке и придаткам. Образует конгломераты с бактериями, усугубляя клиническую картину.
Осложнения кольпита трихомонадного
Последствия воспаления приводят к бесплодию женщин репродуктивного возраста. Несмотря на выраженность симптомов, больные пытаются заниматься лечением самостоятельно. Народная медицина оказывается бесполезной, а неверно выбранные лекарства или неправильная дозировка отражаются на работе желудочно-кишечного тракта. В лучшем случае, без медицинского лечения симптомы временно исчезают. Трихомонадный кольпит переходит на другие отделы мочеполовой системы:
Опасное осложнение — пельвиоперитонит — занесение гнойного секрета в брюшину. К клинической картине присоединяются признаки «острого живота», гипертермия.
Высокий риск заражение эмбриона в первом триместре. Если трихомонадный кольпит начался во время беременности, инфицирование плода переносится на третий триместр, когда местная защита ослабевает, или на время родов. Оптимально проводить лечение кольпита при планировании беременности.
Трихомонадный кольпит при беременности приводит к выкидышам, мертворождению. Когда иммунных факторов, содержащихся в слизистой пробке шейки матки достаточно, инфекция остается возле цервикального канала. Тогда происходит преждевременное отхождение околоплодных вод, дети рождаются недоношенными.
Как определить трихомонадный кольпит?
Микроскопические, культуральные методы — это способ визуального выявления трихомонадной инфекции в биологическом материале (вагинальный мазок). С его помощью точно определятся диагноз. Для назначения лечения используются 3 основные формы:
ИФА уступает по результатам анализов. Серологическое исследование по крови показывает антитела к микробам, которые могут сохраняться некоторое время после лечения.
Лечение трихомонадного кольпита
Трихомонадный кольпит — воспаление слизистой оболочки влагалища, вызванное размножением патогенных микроорганизмов трихомонад. До 4/5 всех случаев заболеваний развивается в результате полового инфицирования, но специалисты не исключают и контактно-бытовой способ передачи.
Стоит отметить, что трихомонады склонны к «сбору» других микроорганизмов, поэтому очень часто по результатам обследования определяют сочетанную инфекцию. Исключительно трихомонады обнаруживают только в 10% случаев. Самое распространенное сочетание — трихомонады и дрожжеподобные грибки, стафилококки и другая условно-патогенная флора.
Заболевание редко встречается у девочек, которые не ведут половую жизнь, а также женщин в периоде менопаузы. В этом случае речь идет о контактно-бытовом пути заражения. Несмотря на то, что случаи очень редки, такое возможно при посещении общественных мест и пользовании общими полотенцами, бельем и пр. с зараженным человеком.
Симптомы трихомонадного кольпита
Симптоматика заболевания ярко выражена. Уже спустя несколько суток после незащищенного интимного контакта возникают дискомфортные ощущения и следующие признаки:
При усилении болей внизу живота, существенном повышении температуры возможен переход воспалительного процесса на органы малого таза. В этом случае следует обратиться за медицинской помощью незамедлительно.
Диагностировать заболевание проще в острой фазе, поэтому важно обратиться к врачу-гинекологу при появлении любых тревожных симптомов. Хроническая форма отличается меньшей выраженностью признаков, но она опасна рисками перехода воспаления в другие органы мочеполовой системы.
Причины трихомонадного кольпита
Главная причина заболевания — попадание трихомонад на слизистую оболочку влагалища, что чаще происходит при половом контакте с носителем инфекции. Бытовой путь встречается реже, но заразиться можно и в результате пользования общими средствами гигиены с зараженным человеком.
Инфицирование происходит с большей вероятностью в случаях ослабления иммунных сил организма. Последнее может быть связано с некоторыми факторами:
Частая смена половых партнеров также является существенным фактором риска.
Возможные осложнения болезни
Для беременных пациенток существует риск преждевременных родов и инфицирования ребенка в процессе.
Диагностика заболевания
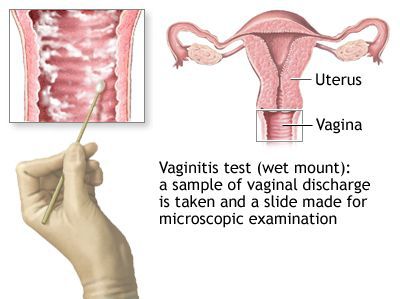
Трихомонадный кольпит диагностируется с помощью осмотра с применением зеркал: таким образом врач оценивает состояние слизистой оболочки, определяет наличие экссудата. Уточнить природу заболевания представляется возможным с помощью лабораторных анализов: мазка на флору, бактериальный посев из влагалища. Тип возбудителя определяют проведением ПЦР, методом цитологии и др. В некоторых случаях требуется дополнительная консультация и помощь дерматовенеролога. На основании результатов анализов врач назначает комплексное лечение.
Особенности лечения
Комплексное лечение трихомонадного кольпита позволяет решить две задачи: устранить возбудитель заболевания и снять неприятные симптомы. В подавляющем большинстве случаев лечение проводится амбулаторно, достаточно выполнять назначения врача-гинеколога.
Общая системная терапия заключается в применении антибактериальных лекарственных препаратов. Используются антибиотики широкого спектра действия, что позволяет уничтожить основной возбудитель и эффективно воздействовать на сочетанную инфекцию, если таковая имеет место. Местное лечение заключается в использовании антисептических средств: свечей, мазей, растворов для подмывания и ванночек.
Дополнительно могут быть назначены витаминно-минеральные комплексы, а также средства для восстановления нормальной флоры слизистой влагалища — как местные, так и с системным действием (про-, пребиотики, эубиотики).
Курс лечения длится от 7 до 14 дней, после чего обязательно необходимо пройти контроль: повторно сдать анализы. Зачастую рекомендован контроль эффективности после очередной менструации.
Для выздоровления необходимо также строго соблюдать врачебные рекомендации:
Терапия хронической формы болезни включает в себя также общеукрепляющие меры, применение иммуномодулирующих препаратов. Восстановление нормальной микрофлоры является обязательным условием полного выздоровления.
Для решения деликатной проблемы вы можете обратиться к любому из опытных врачей клиники «Семейный доктор». Мы окажем всю необходимую помощь в постановке диагноза и назначении эффективного лечения. Все анализы вы можете сдать в одном месте, а записаться на консультацию к специалисту доступно в любое удобное время.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Трихомониаз является распространённой инфекцией. По данным ВОЗ (Всемирной организации здравоохранения) в 2001 году было зарегистрировано 113 миллионов новых случаев в Африке и Азии заболеваний, вызванных влагалищной трихомонадой, и 19 миллионов новых случаев в Европе и Северной Америке. [1] В 2014 году в Российской Федерации уровень заболеваемости составил 71 на 100 000 населения. [2]
Что такое трихомониаз, трихомонады и их виды
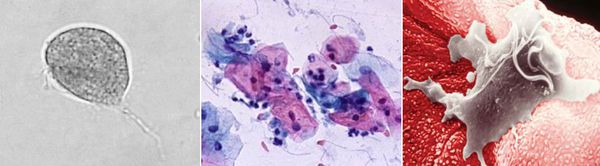
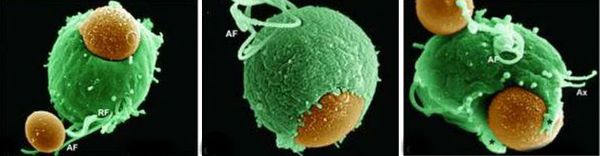
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
Защищает ли презерватив от трихомониаза
Передаётся ли трихомониаз во время орального секса
Симптомы трихомониаза
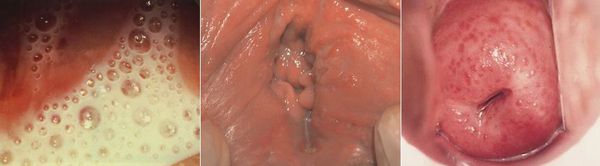
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
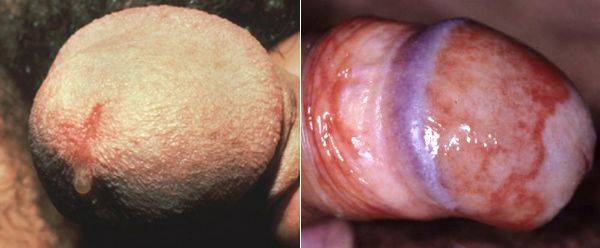
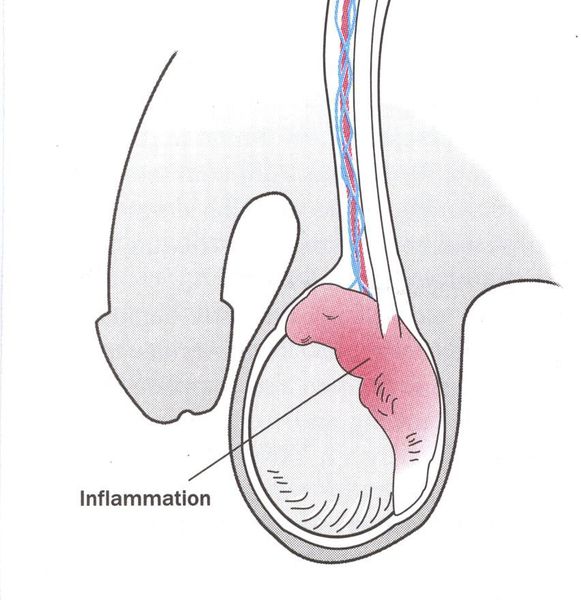
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
Другой значимой особенностью трихомонад является использование макромолекул человека-хозяина, таких как 1-антитрипсин, α2-макроглобулин, фибронектин, лактоферрин, и другие железосвязывающие и железосодержащие белки, липопротеины и липиды. Они являются значимыми для выживания паразита и способствуют метаболизму и патогенности трихомонад либо путём биологической мимикрии («маскировки»), либо путём накопления питательных веществ хозяина. [18]
Способность трихомонад к фагоцитозу — поглощению других одноклеточных организмов — давно известна. При электронной микроскопии в вакуолях трихомонад находили бактерии, вирусы, реже лейкоциты и эритроциты. Особое значение придаётся фагоцитозу возбудителей, сопутствующих трихомониазу половых инфекций — гонококкам, хламидиям и микоплазмам, что вызвало мнение о «сохранности» этих микроорганизмов внутри трихомонад, ведущее к рецидиву заболеваний, вызванных ими. Однако проведённые исследования показали, что внутри цитоплазмы трихомонады все эти микроорганизмы теряют возможность к размножению, а в большинстве случаев уничтожаются паразитом. [19] [20]
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
Микроскопическое исследование
Микроскопия нативного препарата («влажный мазок») является наиболее распространённым методом диагностики T. vaginalis из-за удобства и относительно низкой стоимости. К сожалению, чувствительность этого метода низкая (51-65%) в вагинальных образцах и ещё ниже у мужчин (в уретральных мазках, осадке мочи и сперме). Метод основан на выявлении движущихся трихомонад в мазке, разбавленном физиологическом раствором. Необходим немедленный просмотр препарата, поскольку чувствительность исследования снижается до 20% в течение 1 часа после сбора материала. [34]
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Проведение рекомендовано при малосимптомных и асимптомных формах заболевания, а также для выявления нитроимидазол-устойчивости трихомонад. Считается «золотым» стандартом диагностики с чувствительностью до 95% и специфичностью до 100%. [35] Однако в рутинной практике применяется редко из-за трудоёмкости, длительности исследования и дороговизны.
Молекулярно-биологические методы
Позволяют обнаружить специфические фрагменты ДНК и РНК вагинальной трихомонады с помощью тест-систем, разрешённых к медицинскому применению. Обладают высокой чувствительностью (88-97%) и специфичностью (98-99%). Наиболее часто в России применяют метод амплификации ДНК — полимеразную цепную реакцию (ПЦР).
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
Требования для получения достоверных результатов исследования:
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
«Провокации» перед исследованием
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
Причины неудач в лечении
Дисульфирам-подобная реакция на препараты
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
«Экстренная профилактика» после полового акта путём введения в уретру или во влагалище растворов антисептиков, таких как хлоргексидин, мирамистин, цидипол, не рекомендована из-за отсутствия доказательств её эффективности.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]