Цистоцеле: симптомы, диагностика и лечение
В Андро-гинекологической клинике проводится консервативное и хирургическое лечение цистоцеле — опущения передней стенки влагалища и мочевого пузыря.
Что такое Цистоцеле
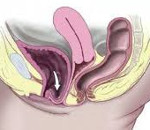
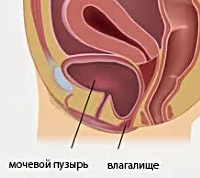
Цистоцеле — это опущение мочевого пузыря, через дефект фасции передней стенки влагалища, является одной из форм пролапса (опущения) органов малого таза. Лобково-шеечная фасция располагается между мочевым пузырем и передней стенкой влагалища и, как гамак поддерживает мочевой пузырь в нормальном положении. При ослаблении фасции, под действием внутрибрюшного давления, мочевой пузырь опускается и растягивает переднюю стенку влагалища, образуя выпячивание в виде мешка. По сути образуется грыжа, содержимым которой является мочевой пузырь — это и есть опущение передней стенки влагалища или цистоцеле. Цистоцеле – наиболее частая форма пролапса тазовых органов у женщин (рис 1,2). О причинах развития опущения органов малого таза мы подробно писали здесь.
Анатомия тазового дна в норме и при цистоцеле
Рис 1. Нормальное анатомическое расположение органов таза:
1 — лобок, 2 — мочевой пузырь, 3 — уретра, 4 — матка, 5 — влагалище, 6 — прямая кишка.
Рис 2. Опущение мочевого пузыря — цистоцеле
стрелкой показано опущение передней стенки влагалища.
Симптомы и жалобы при цистоцеле
Наличие жалоб зависит от степени заболевания и наличия сопутствующих форм пролапса органов малого таза. Для всех форм опущения стенок влагалища и матки характерны общие жалобы: «У меня что-то выходит наружу», «Что-то торчит из влагалища», «Мне кажется, что я сижу на чем-то», «Тянущие боли внизу живота и промежности». В начальной стадии опущения, когда частично сохранен поддерживающий аппарат тазового дна, грыжа после сна уходит во влагалище и появляется вновь лишь в конце дня, либо при выраженной физической нагрузке (кашле, натуживании и т.д.). При прогрессировании опущения появляются специфичные проявления.
Жалобы, характерные для цистоцеле:
Изолированное опущение передней стенки влагалища (чистая форма) встречается достаточно редко, обычно оно сочетается с опущением матки и ректоцеле — опущением задней стенки.
Рис 4. Схема опущение матки
Рис 3. Схема ректоцеле
Как ставится диагноз Цистоцеле
Для постановки диагноза «Цистоцеле» обязательно проведение влагалищного исследования. Оно выполняется в горизонтальном положении на гинекологическом кресле. Во время осмотра, для адекватной оценки степени опущения, врач попросит Вас потужиться или покашлять. Для уточнения степени нарушения функции мочевого пузыря и мочеиспускания проводят Дополнительные исследования:
На основании результатов обследования выставляется клинический диагноз. Дальнейшая тактика зависит от результатов проведённого обследования.
Методы лечения цистоцеле
Выбор метода лечения во многом зависит от стадии опущения стенок влагалища.
Консервативная терапия
При 1-2 стадии опущения, без нарушения мочеиспускания рекомендуется наблюдение, соблюдение профилактических мероприятий и использование влагалищных пессариев. В качестве профилактики прогрессирования заболевания применяются специальные устройства — пессарии. Пессарий устанавливается во влагалище, предотвращает его выпадение и поддерживает мочевой пузырь в нормальном анатомическом положении. Это не приводит к излечению, но позволяет улучшить качество жизни и значительно замедлить дальнейшее развитие опущения. Профилактические мероприятия направленны на снижение повышенного внутрибрюшного давления, которое приводит к повреждению связочного аппарата тазового дна и развитию опущения тазовых органов.
Профилактика развития цистоцеле
В начальных стадиях опущения стенок влагалища рекомендовано выполнение упражнений по укрепления мышц тазового дна (упражнения Кегеля). Данные упражнения эффективны только при ранних стадиях пролапса и у женщин с сохранённым тонусом тазового дна.
В борьбе с симптомами заболевания на разных стадиях опущения эффективны влагалищные гинекологические пессарии доктора Арабин. О пессариях и правилах их применения подробно написано в этой статье.
Хирургическое лечение цистоцеле
Хирургическое лечение при цистоцеле направлено на восстановление поддерживающего аппарата мочевого пузыря и восстановление его анатомического положения. В операциях используются пластика собственными тканями (передняя кольпорафия) и реконструкция с использованием сетчатых имплантов, а так же сочетание обоих методов — гибридная реконструкция тазового дна.
Передняя кольпорафия
Кольпорафия является классической операцией при цистоцеле. Операция выполняется через влагалище (трансвагинальным доступом), на теле не остается швов и рубцов. Через разрез передней стенки влагалища вскрывается грыжевой мешок, мочевой пузырь вправляется на своё место, далее грыжевой мешок ушивается и проводится укрепление перерастянутой фасции передней стенки влагалища собственными тканями (рис. 5).
Рис 5. Схема передней кольпорафии
Передняя кольпорафия эффективна при II-III степени цистоцеле и удовлетворительном качестве фасции, при соблюдении этих условий эффективность операции достигает 70-75%. Другими словами результат напрямую зависит от правильно отобранной пациентки для данной операции. При выраженных стадиях опущения влагалищная фасция истончена, атрофирована и не имеет достаточной механической прочности. К тому же почти всегда имеется сочетание цистоцеле с опущением матки и ректоцеле, в такой ситуации требуется укрепление фасций и связок с помощью сетчатого импланта (сетки).
Реконструкция тазового дна сетчатыми имплантами
Синтетические импланты (сетки) используются только при тяжёлых стадиях пролапса тазовых органов (III и IV St), а так же при сочетанных формах. Сетчатый имплантат берет на себя функцию повреждённых фасций и связок. Данные операции требуют высокой квалификации хирургов, по этому выполняются в экспертных клиниках и центрах. Эффективность реконструкции тазового дна с использованием синтетических материалов достигает 85-90%, а частота осложнений не превышает 5%.
Для женщин Красноярска и Красноярского края с тяжёлыми формами опущения (выпадения) тазовых органов (матки, влагалища, прямой кишки, мочевого пузыря) на базе Андро-гинекологической клиники проводится предоперационное обследование для бесплатного хирургического лечения в рамках Программы государственных гарантий оказания бесплатной медицинской помощи населению (ОМС). Подробнее
ЧИТАТЬ РЕЗЮМЕ
Консультирование и лечение женщин с опущением органов малого таза в нашей клинике проводит региональный представитель Центра Пельвиоперинатологии (г. Санкт Петербург):
Ананин Владимир Викторович
Гинеколог, хирург.
Врачебный стаж с 1996г.
Цистоцеле — это опущение мочевого пузыря во влагалище вследствие несостоятельности тазовой диафрагмы. Проявляется ощущением инородного тела в вагине, задержками мочеиспускания, недержанием мочи, диспареунией, болями внизу живота и в пояснице. Диагностируется с помощью влагалищного осмотра, УЗИ уретры и мочевого пузыря, комплексного уродинамического, видеоуродинамического исследований. Консервативное лечение цистоцеле включает тренировку тазовых мышц, заместительную гормонотерапию, установку влагалищного пессария. В ходе хирургической коррекции выполняют переднюю кольпорафию, вагинопексию с установкой или без установки синтетического протеза, слинговые операции.
МКБ-10
Общие сведения
Цистоцеле (протрузия, опущение, выпадение мочевого пузыря) — наиболее частый вид генитального пролапса, выявляющийся у 34% женщин с синдромом тазовой дисценции. Практически всегда сочетается с уретероцеле. Термин «цистоцеле» для описания грыжи передней стенки вагины впервые использовался в 1600-х годах. Заболеваемость увеличивается с возрастом, достигая 55-60% в постменопаузе.
Несмотря на успехи профилактической медицины, постоянное уменьшение родового травматизма, сокращение занятости женщин на тяжелых производствах, частота цистоцеле в популяции остается высокой и продолжает возрастать, что связано с увеличением средней продолжительности жизни. Актуальность своевременной диагностики и адекватного лечения выпадения мочевого пузыря обусловлена значительным ухудшением качества жизни, а в тяжелых случаях и инвалидизацией пациенток.
Причины цистоцеле
Пролапс мочевого пузыря является одним из проявлений синдрома несостоятельности тазового дна и развивается под действием тех же факторов, что и выпадение других органов (прямой кишки, матки, влагалища). Непосредственной причиной цистоцеле становится ослабление и образование грыжеподобных дефектов мышечно-связочно-фасциального аппарата, поддерживающего мочевой пузырь, в первую очередь – лонно-шеечной пузырной фасции. Специалисты в сфере современной урологии и урогинекологии выделяют ряд предрасполагающих факторов, повышающих риск тазовой дисценции:
Патогенез
Основой возникновения и прогрессирования цистоцеле является несоответствие прочности тазовой диафрагмы давлению, которое она испытывает. После длительной ишемии передней вагинальной стенки во время родов, при разрывах мышечно-фасциальных и связочных структур, наследственной слабости соединительнотканных волокон, гипоэстрогенном снижении общего тонуса мышц промежности и расслаблении связок ухудшается функциональная состоятельность связочного аппарата, удерживающего мочеполовые органы.
В результате при повышении внутрибрюшного давления мочевой пузырь выдавливается через дефект тазового дна в вагину, при этом опускается передняя влагалищная стенка. Нарушение оттока мочи приводит к увеличению ее остаточного количества и росту внутрипузырного давления. В результате формируется порочный круг, поддерживающий дальнейшее увеличение объема грыжевого выпячивания.
Классификация
Систематизация клинических форм цистоцеле основана на степени опущения органа. На сегодняшний день предложено два варианта классификации тяжести мочепузырной протрузии. Международными гинекологическими и урогинекологическими ассоциациями рекомендована стандартизированная систематизация пролапса гениталий POP-Q, в соответствии с которой оценивается длина влагалища и анатомическая позиция маркерной точки Ba на его передней стенке по отношению к плоскости гимена. Отечественные врачи-урологи и гинекологи чаще используют упрощенный клинический вариант определения форм цистоцеле, позволяющий подобрать оптимальную тактику лечения:
Симптомы цистоцеле
При небольшом пролапсе клиническая симптоматика отсутствует. По мере увеличения грыжевого выпячивания мочепузырная протрузия начинает проявляться ощущениями давления, присутствия во влагалище инородного тела, которые усиливаются во время мочеиспускания, дефекации, при покашливании, поднятии тяжестей. По мере прогрессирования заболевания струя мочи ослабляется вплоть до острой задержки, из-за увеличения объема остаточной мочи возникает чувство переполненного мочевого пузыря, императивные позывы к мочеиспусканию.
Ощущение крупного инородного предмета в половых путях сохраняется постоянно. У 30% пациенток из-за болезненности во время полового акта нарушается сексуальная функция. При тяжелом цистоцеле наблюдается недержание мочи в стрессовых ситуациях. Отмечается тяжесть, чувство сдавливания, тупые ноющие боли в нижней части живота, пояснице, которые могут иррадиировать в паховую область.
Осложнения
Увеличение количества остаточной мочи способствует развитию или обострению цистита, образованию камней в полости мочевого пузыря. Длительное обструктивное нарушение естественного мочевыделения повышает риск формирования инфекционного пиелонефрита, гидроуретеронефроза, мочекаменной болезни, которые в последующем могут усугубиться хронической почечной недостаточностью. Из-за существенного ухудшения качества жизни у женщин с цистоцеле чаще возникают субдепрессивные состояния и астено-невротические расстройства (замкнутость, плаксивость, раздражительность, быстрая утомляемость).
Диагностика
При постановке диагноза цистоцеле используют данные физикального осмотра и инструментальных исследований, позволяющие верифицировать пролабирование во влагалище именно мочевого пузыря. Для выбора оптимального способа лечения рекомендуется оценить целостность лобково-шеечной фасции. Наиболее информативными в диагностическом плане являются:
Цистоцеле дифференцируют с другими видами генитального пролапса (опущением матки и влагалища, ректоцеле, энтероцеле), дивертикулом уретры, парауретральной кистой, скинеитом, бартолинитом, выворотом матки, выпадением миоматозного узла, раком шейки матки. По назначению уролога, гинеколога или урогинеколога пациентку консультирует проктолог, гастроэнтеролог, хирург, онколог.
Лечение цистоцеле
Консервативное лечение
На начальных этапах формирования пролапса основной терапевтической задачей является коррекция мочепузырной протрузии. При выраженном опущении для нормализации функции мочевого пузыря, смежных органов требуется восстановить анатомическую целостность диафрагмы таза. Пациенткам с легкой и средней степенями цистоцеле рекомендованы коррекция образа жизни с исключением тяжелых физических нагрузок, лечение сопутствующей патологии, способствующей формированию генитальных грыж, этиопатогенетическая и симптоматическая консервативная терапия уретровезикального пролапса:
Хирургическое лечение
При неэффективности терапевтических подходов пациенткам с тяжелым или осложненным цистоцеле показано выполнение реконструктивных операций. Выбор вида хирургического вмешательства зависит от состояния шеечно-лонной фасции.
При отсутствии анатомического дефекта в фасциальной ткани наилучшие результаты наблюдаются после проведения вагинопексии, передней кольпорафии. Если нарушена целостность фасции, соединяющей мочевой пузырь с лонным сочленением, устанавливаются синтетические сетчатые протезы. Для устранения недержания мочи пластику дополняют малоинвазивными слинговыми (петлевыми) вмешательствами — TVT, TVT-O.
Прогноз и профилактика
Применение консервативных методов терапии при отсутствии грубых анатомических дефектов тазового дна позволяет существенно улучшить качество жизни пациентки, отложить проведение операции. Эффективность хирургического лечения при передней кольпорафии составляет от 45 до 91%, положительные результаты при вагинопексии наблюдаются у 95-97% прооперированных женщин.
Для профилактики цистоцеле в послеродовом и перименопаузальном периоде рекомендовано укреплять мышцы тазового дна с помощью упражнений Кегеля, физиотерапевтических процедур, соблюдать диету для предотвращения запоров, ограничивать подъем тяжестей грузами не более 3 кг. При наличии экстрагенитальной патологии, способной спровоцировать мочепузырный пролапс, требуется своевременная адекватная терапия основного заболевания. Важную роль в предупреждении цистоцеле играет снижение акушерского травматизма за счет бережного ведения родов, анатомическое восстановление целостности родовых путей после разрывов, нитевая подтяжка влагалища при ослаблении тазовой диафрагмы.
Наиболее результативным способом лечения цистоцеле является хирургическое вмешательство, с помощью которого выпавшие органы возвращаются на свои анатомические позиции и быстро восстанавливаются для осуществления своих прямых функций. В оперативной хирургии для устранения данного недуга используется множество различных методик, выбор которых, как и цены операции цистоцеле, зависит от результатов анализов, а также от характерных особенностей женского организма, возраста пациентки, имеющихся осложнений патологии на определенных стадиях ее развития.
Цель оперативного лечения
Причиной возникновения пролапса мочевого пузыря является невозможность мышечно-связочного аппарата выполнять функции поддержки органа в анатомическом положении. Поэтому основное назначение операции — коррекция дефектов мышечной ткани путем формирования новых поддерживающих фасций и восстановление физиологических функций мочевого пузыря и стенок вагинального канала.
Операция при цистоцеле направлена на снижение возникновения подобных дефектов в будущем, а также на устранение трудностей с мочеиспусканием и возвращение пациентки к нормальной сексуальной жизни.
Для устранения недуга хирургическим путем в современной медицине применяются наименее травматичные и безопасные для здоровья пациентки методики.
Показания к проведению
Хирургическое лечение применяется на последних стадиях развития патологии, когда мочевой пузырь через переднюю стенку вагинального канала частично или полностью выпадает за пределы половой щели. Неоперабельность заболевания может иметь разные причины и выявляется довольно редко, поскольку благодаря инновационным методикам сегодня устранить дефекты можно даже в самых запущенных случаях цистоцеле.
Виды хирургических методик
На сегодняшний день в хирургии насчитывается более 200 технологий проведения операций. Однако не все из них дают хорошие результаты и не вызывают рецидивы заболевания в будущем. Операция может проводиться при условии влагалищного или лапараскопического доступа. Все зависит от тяжести опущения.
Среди прочих эффективных методик лечения пролапса выделяют облегченную лапарскопическую промонтофиксацию. Данный способ является наиболее безопасным и менее травматичным для женского организма. В процессе проведения такой операции при цистоцеле производиться восстановление анатомии мочевого пузыря и влагалищных стенок, устойчивая к любым воздействиям фиксация мышечно-связочного комплекса при помощи биоинертной сетки. Оперативное вмешательство проводиться путем миниатюрных надрезов на животе, не превышающих 1,5 мм. Стенки влагалища подшиваются, устраняется проблема недержания мочи, ликвидируются воспалительные процессы в мочевом пузыре. В отличие от других подобных оперативных технологий, имплантат устанавливается не в рыхлой клетчатке, что полностью исключает развитие пролежней и воспалений в тканях. После применения методики пациентка очень быстро восстанавливается, не ограничивая свою нормалью жизнь. Риск рецидива снижен до 3-4%.
Другая возможная операция при опущении мочевого пузыря — меш-сарковагинопексия — заключается в фиксации купола влагалища к крестцовому выступу позвоночника при помощи эндопротеза из полихлорвиниловой сетки. Также производиться ушивание стенок влагалища и их подтяжка. При цистоцеле сарковагинопексия дает хорошие результаты, тем более что она позволяет зафиксировать и попутно опускающуюся матку в анатомической позиции. Однако метод имеет некоторые противопоказания и не назначается при наличии каких-либо инфекций органов малого таза.
При боковых дефектах диафрагмы таза операция при цистоцеле может выполняться и через брюшные разрезы. В таком случае также проводиться устранение дефектов мышечной ткани и возвращение органов на свои позиции. Для проведения мероприятия врач делает небольшой надрез чуть выше лобка.
Подготовка к хирургическому лечению
В зависимости от анамнеза перед проведением операции при опущении мочевого пузыря больной может быть назначен курс гормонов. Прием лекарственных препаратов на основе эстрогенов даст возможность стабилизировать кровоснабжение стенок вагинального канала, сделать легче работу врача-хирурга и ускорить послеоперационное восстановление. При выявлении инфекций возможно также применение антибиотиков.
Во время проведения хирургических манипуляций для подстраховки врачи иногда устанавливают катетер в мочевой пузырь, который остается еще на сутки после проведения всех манипуляций.
Реабилитация
Срок реабилитационного периода в зависимости от выбранной методики может длиться от 3 до 20 дней. После пластики женщине запрещается поднимать тяжести, заниматься интенсивными физическими упражнениями и сексом в течение месяца.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Позвоните нам +7 495 646-10-72 или оставьте заявку на обратный звонок и наши специалисты проконсультируют Вас.
Ультразвуковая диагностика пролапса гениталий и его осложнений у женщин
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Тазовые нарушения, включающие недержание мочи, опущение и выпадение тазовых органов, дисфункцию прямой кишки, могут вызвать значительное снижение трудоспособности и качества жизни. По данным Mayo Clinik, у 1/3 всех женщин в разные периоды жизни отмечаются подобные нарушения, а по мнению Walters, недержанием мочи страдают от 10 до 58% женщин 3. Секция урогинекологии Университета Торонто в отчете по демографическим показателям и перспективам называет опущение и выпадение тазовых органов «скрытой эпидемией». Частота заболевания постепенно возрастает в молодом возрасте, имеет пик в среднем возрасте, затем отмечается ее увеличение в пожилом возрасте. По данным M.D. Moen [2], в настоящее время 11% женского населения нуждаются в оперативной коррекции нарушений тазового дна. Почти 30% операций на тазовом дне проводятся по поводу рецидива болезни. Несмотря на введение новых диагностических методов, усовершенствование техники хирургических операций, частота рецидивов и неудовлетворительных результатов остается высокой [4].
Диагностика опущения и выпадения половых органов у женщин в большинстве случаев не представляет сложностей и основана на клинических методах. К недостаткам клинического метода относятся сложности выявления самых ранних степеней пролапса, в ряде случаев недостаточная объективность оценки степени опущения и отсутствие возможности сравнительного анализа в динамике.
Материалы и методы
Возраст обследованных составил от 23 до 76 лет. Бессимптомно протекали 85 (17,6%) случаев, выявленных впервые при ультразвуковом скрининговом исследовании. Большинство женщин предъявляли жалобы на недержание мочи при физической нагрузке (60,9%), реже на учащенное мочеиспускание (18,2%), задержку мочеиспускания (1,8%), чувство полового дискомфорта и ощущение инородного тела во влагалище (4,1%), а также на затрудненное опорожнение кишечника (42,7%). Выпадение матки и влагалища было основной причиной обращения к врачу у 18,6% пациенток.
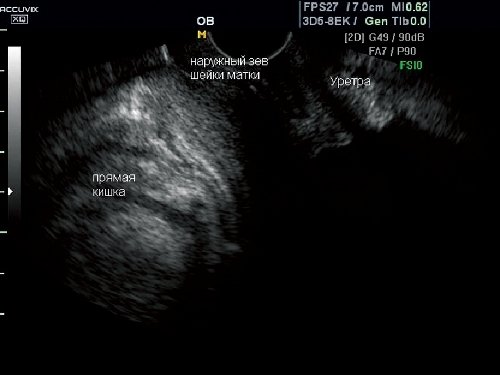
Первоначально ультразвуковой датчик устанавливался в преддверии влагалища на уровне наружного отверстия мочеиспускательного канала с минимальным давлением на окружающие ткани во избежание произвольной деформации уретровезикального сегмента. Оптимальный продольный срез позволяет визуализировать мочеиспускательный канал на всем протяжении, мочевой пузырь (в зависимости от степени наполнения), лонное сочленение спереди, прямую кишку на протяжении около 8 см от анального отверстия./p>
Эхографическим маркером положения передней стенки влагалища служили мочевой пузырь и уретра, как имеющие 100% визуализацию образования с хорошо изученной топографией и возможностью соотношения с костными ориентирами (лонное сочленение). Для описания положения уретры и мочевого пузыря относительно лонного сочленения использовались несколько традиционных признаков:
Результаты
При нормальном анатомическом положении внутренних гениталий в стандартном срезе эхотень шейки матки не определяется. В 271 (56,2%) случае у пациенток с клиническими признаками опущения половых органов в покое шейка матки ниже уровня лонного сочленения не смещалась. При проведении пробы Вальсальвы смещения шейки не выявлено в 65 (13,5%) наблюдениях, что соответствует I степени пролапса при клиническом осмотре. В 66 (13,7%) наблюдениях при натуживании отмечено смещение наружного зева шейки матки ниже лонного сочленения менее 2 см, что соответствует II степени опущения внутренних гениталий.
В 141 (29,3%) случае шейка матки в покое определялась на уровне нижнего края лонного сочленения, при натуживании отмечалось смещение до уровня входа во влагалище. Данная ситуация клинически соответствует III степени опущения стенок влагалища.
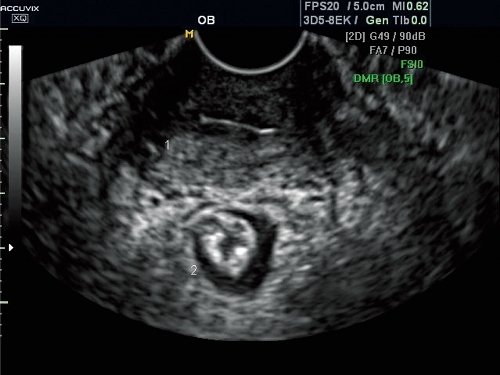
Рис. 1. Опущение внутренних половых органов.
Маркером положения передней стенки влагалища во всех случаях принимали мочеиспускательный канал и заднюю стенку мочевого пузыря. Показатели смещения стенки пузыря и уретры относительно лона не использовали как малоинформативные. Нарушения топографии передней стенки влагалища в сравнении с нормативными данными выявлены у 436 (90,4%) женщин с симптомами тазовой десценции. В результате математической обработки данных пациентки с нарушением анатомии передней стенки влагалища были разделены на 2 подгруппы, позволяющие представить нарушения топографии передней стенки влагалища в виде двух основных симптомокомплексов.
У 271 пациентки с клиническими признаками опущения стенок влагалища эхографическая картина была представлена в виде патологической подвижности или гипермобильности уретро-везикального сегмента. Комплекс анатомических изменений складывался из отсутствия анатомических нарушений в покое и патологической подвижности уретры относительно вертикальной оси тела (гипермобильности) при пробе Вальсальвы без цистоцеле или с незначительным цистоцеле.
При сканировании в В-режиме данная патологическая ситуация была представлена такими признаками, как:
В проанализированных 165 (37,8%) случаях имелся ультразвуковой симптомокомплекс дислокации и гипермобильности уретро-везикального сегмента, когда положение передней стенки влагалища изменено уже в покое в сравнении с нормативными данными и патологически подвижно при натуживании, был представлен следующими признаками:
Проведенное исследование демонстрирует, что применение ультразвукового метода при опущении передней стенки влагалища, во-первых, дает возможность ранней, доклинической диагностики этой патологии, во-вторых, убедительно демонстрирует стадии течения патологического процесса от начальных (патологической подвижности тканей) до выраженных (выпадения стенки влагалища).