Циркадная ритмика показателей вариабельности сердечного ритма у здоровых обследуемых
Авторы:
Демидова, М. М., Тихоненко, В. М.
Анализ вариабельности сердечного ритма вызывает большой интерес у исследователей и практических врачей. Возросшее внимание к этой довольно старой методике [1, 2, 3] связано как с появлением новых точек приложения метода – оценки прогностического значения снижения общей вариабельности ритма (например, после перенесенного инфаркта миокарда, в диагностике диабетической полинейропатии), оценки парасимпатических влияний и вагосимпатического баланса, так и с возможностью применения методик анализа вариабельности при холтеровском мониторировании [4].
Анализ последовательности RR-интервалов на базе суточного мониторирования ЭКГ позволяет получить много дополнительной информации, в частности о циркадной динамике, связи с жизнедеятельностью пациента (покой, физическая активность, умственное напряжение, прием пищи, сон) [5, 6]. С другой стороны, именно эти особенности, связанные с двигательной активностью обследуемого, невозможностью стандартизации условий обуславливают трудности при интерпретации результатов.
Клиницисту для использования методики необходимы представления о диапазонах нормальных колебаний. В зарубежной литературе имеется ряд работ, посвященных обследованию здоровых лиц и выработке нормативов [7, 8, 9, 10], однако в связи с выраженной зависимостью от возраста, большими межиндивидуальными колебаниями необходимы большие выборки. В отечественной литературе вопрос освещен менее подробно [11]. Как уже говорилось выше, особенность холтеровского мониторирования состоит в возможности получения не только общих, но и циркадных характеристик. В то же время работ, посвященных суточной динамике показателей вариабельности ритма сердца, и особенно во взаимосвязи с ЧСС и АД практически нет.
Целью настоящего исследования явилось оценить показатели вариабельности ритма сердца и циркадную динамику у здоровых обследуемых и сформулировать пределы их нормальных колебаний.
Материалы и методы
Обследовано 37 человек (32 мужчины и 5 женщин) в возрасте от 15 до 60 лет – сотрудники и студенты. Для участия в исследовании отбирались лица без сердечно-сосудистой патологии и любых других хронических заболеваний в анамнезе, не предъявляющие жалоб, не принимающие медикаментов, влияющих на функцию сердечно-сосудистой системы и вегетативный статус. Необходимыми условиями для включения в исследование были отсутствие патологических находок при физикальном исследовании и регистрации стандартной 12-канальной ЭКГ в покое, нормальное АД (не превышающее 140/90). Обследуемые были разделены на три возрастные группы: к молодой (15-29 лет) отнесены 16 человек, к средней (30-45 лет) – 14 человек, старшей (46-60 лет) – 7 человек.
Суточное мониторирование ЭКГ и АД проводилось с использованием кардиомониторов “Кардиотехника 4000 АД” “Инкарт” Санкт-Петербург. Обследуемые придерживались привычного режима дня, отмечая основные моменты в дневнике наблюдения. Необходимое для всех выполнение в ходе мониторирования нагрузочных (лестничных) проб по методике, описанной нами ранее [12, 13] представляло попытку создания условий сходной двигательной активности обследуемых. Длительность мониторирования составляла 24 часа, за период “ночи” принималось время ночного сна.
Результаты и обсуждение
Результаты временного и спектрального анализа вариабельности ритма сердца представлены в табл. 1, 2. Как видно из таблиц, все значения спектральных компонентов мощности, выраженные в абсолютных единицах, имели четкую обратную зависимость от возраста. Так, величина мощности низкочастотного компонента в младшей возрастной группе была в 3 раза выше, чем в старшей, а мощность высокочастотного компонента спектра в младшей возрастной группе в 4 раза превышала значения, определенные в старшей возрастной группе. Это согласуется и с литературными данными [7, 8, 9]. В исследовании Bigger [7] c увеличением возраста на каждые 10 лет мощность колебаний спектра в диапазонах VLF, LF, HF снижалась соответственно на 12%, 22% и 10%.
Таблица 1. Временные характеристики вариабельности сердечного ритма у здоровых обследуемых различных возрастных групп.
| Показатель | Возрастная группа (лет) | Сутки | День | Ночь |
| SDNN | 15-29 | 166±54 (87-302) | — | 140±47 (70-207) |
| 30-45 | 168±41 (124-242) | — | 116±28 (71-151) | |
| 46-60 | 145±45 (81-192) | — | 83±16 (67-101) | |
| SDNNind | 15-29 | 72±19 (41-119) | 66±16 (40-98) | 83±27 (45-153) |
| 30-45 | 62±15 (35-103) | 59±16 (35-99) | 67±18 (26-107) | |
| 46-60 | 42±11 (33-64) * | 40±12 (31-61) | 46±12 (32-69) | |
| SDANN | 15-29 | 168±46 (101-284) | — | — |
| 30-45 | 154±41 (99-226) | — | — | |
| 46-60 | 135±45 (70-184) | — | — | |
| PNN50 | 15-29 | 17±11 (1-38) | 10±8 (0-28) | 30±20 (3-65) · |
| 30-45 | 12±7 (0-28) | 7±6 (0-20) | 22±10 (0-38) ·· | |
| 46-60 | 3±3 (1-10) * | 2±2 (0-6) | 4±7 (0-19) | |
| RMSSD | 15-29 | 38±16 (12-72) | 29±11 (9-52) | 55±28 (19-117) · |
| 30-45 | 31±10 (10-51) | 25±10 (8-42) | 42±12 (13-61) · | |
| 46-60 | 17±7 (11-30) * | 15±7 (8-26) | 20±9 (13-39) |
Что такое циркадный индекс, его нормы и отклонения
В статье представлена информация о том, что такое циркадный индекс. Нормальные значения показателя, какие состояния ведут к его изменению. Всегда ли речь идет о патологии, или это может быть физиологической особенностью. Симптомы нарушений, методы их коррекции.
Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности «Лечебное дело».
Дата публикации статьи: 03.05.2017
Дата обновления статьи: 05.02.2020
Отношение среднего показателя частоты сокращений сердца в дневные часы к среднему показателю сокращений ночью в медицинской практике называют циркадный индекс. Численные показатели сердечного ритма получают при записи ЭКГ в течение суток, используя холтеровское мониторирование. Исследование назначает терапевт или кардиолог для оценки работы сердечной мышцы на фоне ежедневных нагрузок и в период ночного отдыха.

Формула расчета циркадного индекса
Циркадный индекс в норме находится в диапазоне 1,24–1,44. При серьезной кардиологической патологии на стадии декомпенсации наблюдается снижение показателя менее 1,2 – ригидность циркадного ритма. Изменение индекса свыше 1,5 может быть физиологической нормой у тренированных людей или отмечаться при экстрасистолии (дополнительные сокращения сердца при обычном ритме).
Стойкое изменение показателя в меньшую сторону характеризует серьезную проблему в работе сердечной мышцы и высокую опасность летального исхода. При изменении показателя в большую сторону – прогноз благоприятный, лечение обычно эффективное и успешное.
Снижение циркадного индекса – признак хронической недостаточности функции сердца. Полное излечение от заболевания невозможно, но грамотно подобранная терапия значительно улучшит прогноз для жизни. Пациентов с такой патологией ведет кардиолог, чем раньше им назначено лечение, тем выше шанс сохранить привычный образ жизни.

График циркадного изменения HF компонента у разных возрастных групп. HF компонент – высокочастотный показатель работы сердца, использующийся при записи ЭКГ
Введение
Отношение среднего показателя частоты сокращений сердца в дневные часы к среднему показателю сокращений ночью в медицинской практике называют циркадный индекс. Численные показатели сердечного ритма получают при записи ЭКГ в течение суток, используя холтеровское мониторирование. Исследование назначает терапевт или кардиолог для оценки работы сердечной мышцы на фоне ежедневных нагрузок и в период ночного отдыха.
Формула расчета циркадного индекса
Циркадный индекс в норме находится в диапазоне 1,24–1,44. При серьезной кардиологической патологии на стадии декомпенсации наблюдается снижение показателя менее 1,2 – ригидность циркадного ритма. Изменение индекса свыше 1,5 может быть физиологической нормой у тренированных людей или отмечаться при экстрасистолии (дополнительные сокращения сердца при обычном ритме).
Стойкое изменение показателя в меньшую сторону характеризует серьезную проблему в работе сердечной мышцы и высокую опасность летального исхода. При изменении показателя в большую сторону – прогноз благоприятный, лечение обычно эффективное и успешное.
Снижение циркадного индекса – признак хронической недостаточности функции сердца. Полное излечение от заболевания невозможно, но грамотно подобранная терапия значительно улучшит прогноз для жизни. Пациентов с такой патологией ведет кардиолог, чем раньше им назначено лечение, тем выше шанс сохранить привычный образ жизни.
График циркадного изменения HF компонента у разных возрастных групп. HF компонент – высокочастотный показатель работы сердца, использующийся при записи ЭКГ
Как рассчитать?
Формула циркадного индекса (ЦИ) у взрослых рассчитывается так: берут усредненный показатель ЧСС в определенный период времени – с 6-00 до 22-00 и делят его на частоту сердечных сокращений во временном промежутке между 22-00 и 6-00. Частное от деления и будет циркадным индексом.
Если индекс растет до уровня 1,5 единиц – это не расценивается, как серьезная опасность, поскольку чаще всего такая ситуация встречается у спортсменов или людей, привычных к тяжелому физическому труду. Иными словами, у тех, кто имеет хорошо тренированное сердце. Патологические причины редко вызывают увеличение индекса: такое случается при экстрасистолии, например.
Другая ситуация при снижении индекса. Это считается показателем сердечно-сосудистых нарушений. Падение циркадного индекса до 1, 2 – признак сердечной недостаточности с вероятностью летального исхода. Ригидность ЧСС на фоне лечения – плохой прогностический признак, рост в сторону повышения – гарантия адекватности назначенной терапии.
Для оптимального подбора лекарств иногда проводят несколько суточных мониторингов, сравнивают результаты ЦИ, на основании чего делают прогноз. Классическая схема Холтера – мониторинг до лечения, во время терапии и после нее. Так можно достоверно оценить эффективность назначенного лечения.
Вычисление процентного соотношения ЦИ не прижилось у практикующих врачей, но по идее соответствует интервалу от 120% до 140%.
Причины изменений циркадного индекса
Мониторинг работы сердца отражает реакцию мышцы на любые изменения в течение дня. Нормальная реакция на физическую нагрузку – учащение сердечных сокращений, а в период отдыха сердечный ритм приходит в норму. При нарушении нервной связи сердца с нервной системой организма учащения ритма не происходит, любая нагрузка ведет к дефициту кровоснабжения тканей – страдает и сердечная мышца, усугубляя патологию.
Геморрой в 79% случаев убивает пациента
У здоровых людей и пациентов с компенсированной сердечной патологией циркадный индекс в среднем составляет 1,32±0,06–0,08. Основные причины выхода показателя за пределы нормы приведены в таблице:
| Значение индекса | Причины |
| > 1,5 | Норма для профессиональных спортсменов Поражение волокон парасимпатической нервной системы (отвечает почти за все естественные функции: выделение секреторных веществ желудочно-кишечного тракта, урежение ритма сердца в покое, сужение зрачков и пр. – максимальная активность в период покоя) У пациентов с нарушением ритма по типу экстрасистолии (дополнительные сокращения сердца на фоне нормального ритма) или желудочковой и предсердной тахикардией (ускорение ритма сокращений сердца) без органического поражения сердечной мышцы Первичное повышение давления в легочной артерии Врожденная ваготония (преимущественная активность парасимпатической нервной системы) При наличии подобных жалоб обязательно проконсультируйтесь с кардиологом и пройдите холтер (суточное мониторирование ЭКГ). Если усиленный циркадный ритм обычно имеет благоприятный прогноз и с успехом лечится коррекцией образа жизни или приемом противоаритмических препаратов, то ЦИ меньше 120% обычно вызывает серьезные опасения у врачей. В случаях, когда показатель снижен значительно, можно предполагать декомпенсацию сердечной недостаточности и даже риск летального исхода. Лечить такое состояние нужно обязательно. Терапия основана на: Поскольку изменения этого показателя чаще всего связаны с хроническими заболеваниями, то полностью избавиться от них, к сожалению, не удастся. Однако, правильно подобранный курс лечения и регулярные осмотры врача положительно влияют на качество жизни больного. Дополнительно, каждый человек может самостоятельно придерживаться принципов ЗОЖ. Это хорошо способствует предотвращению необратимых патологических изменений в сердечной мышце. Симптомы измененийДля каждого заболевания характерны свои проявления, а определение циркадного индекса требует консультации медицинского работника. Симптомы, которые настораживают и требуют записи к терапевту или кардиологу для проведения суточного мониторинга: Перечисленные симптомы не всегда сопровождаются изменением цикличности работы сердца, но любой из них, а тем более их сочетание – повод незамедлительно обратиться к врачу. Об исследованииВпервые длительный мониторинг ЭКГ был проведен американским ученым Норманом Холтером в 1952 году, за что исследование получило свое название – суточное мониторирование по методу Холтера или ЭКГ по Холтеру. Исследование проводится для получения полной информации о работе сердца при обычном режиме дня пациента, во время физических нагрузок и умственной активности, во время сна. На тело пациента крепится небольшой аппарат в виде коробочки, к нему подводятся электроды. Регистратор данных находится в чехле на ремне, чтобы его было удобно носить. Аппарат непрерывно фиксируют электрокардиограмму (ЭКГ) на специальную карту памяти. Запись показателей может проводиться по нескольким каналам (от 2, 3, 7, 12). Самые распространённые — трехканальное исследование и двенадцатиканальное. Чем больше датчиков, тем точнее будут показатели. Во время исследования пациент ведет дневник. В нем должны быть отражены все действия: бодрствование, прием пищи, эмоциональный стресс, физическая активность (даже небольшая, например, подъем по лестнице), время сна. В таком случае длительный мониторинг сердечного ритма будет наиболее информативным. В конце исследования данные изымаются из карты памяти устройства и переводятся на компьютер. Диагност расшифровывает результаты и делает заключение. Холтеровское мониторирование проводится двумя способами: Заболевания и оценка циркадного индексаРяд заболеваний характеризуется негативным влиянием на нервные волокна сердечной мышцы. При прогрессировании патологии меняется и циркадный индекс, что требует регулярного холтеровского мониторирования для оценки показателя в динамике и, исходя из нее, коррекции лечения и прогноза по заболеванию. Монитор Холтера позволяет отслеживать пульс и ЭКГ круглые суткиПатологии, в стандарты наблюдения и обследования которых входит определение циркадного индекса: Если циркадный индекс снижен, это повод для незамедлительного начала лечения, так как речь идет о переходе компенсированной стадии сердечной недостаточности в декомпенсированную. Отсутствие терапии может привести к внезапной смерти. Повышение показателя не столь фатально, достаточно хорошо корректируется. ЛечениеУчитывая, что любое изменение циркадного индекса – это проявление заболевания или функционального состояния, для коррекции показано лечение по основному заболеванию. Общие принципы терапии складываются из: ПрогнозВсе заболевания, которые заставляют снижаться или повышаться показатель цикличности работы сердца, – хронического течения, полного излечения от них нет, но вовремя и правильно подобранная линия терапии значительно повышает качество жизни, снижает риск смерти. Лечение патологических процессов должно быть постоянным, отмена препаратов ведет к ухудшению состояния. Плохим прогнозом характеризуется стойкое снижение показателя на фоне проводимого лечения. Состояние, когда циркадный индекс ниже 1,1, называют «вегетативной деинервацией» – это признак необратимых нарушений, ведущих к внезапной остановке сердца. Заключение по результатам холтеровского мониторирования:лаконично или детально?Аксельрод А.С., заведующая отделением функциональной диагностики Клиники кардиологии ММА им. И.М. Сеченова Одним из самых творческих этапов холтеровского мониторирования является составление итогового заключения. Именно заключение позволяет врачу сформировать собственные впечатления от регистрации в предельно сжатой и, в то же время, достаточно детализованной форме. Для составления заключения удобным подспорьем является отчет о регистрации (рисунок 1). Рис.1. Отчет о регистрации: формулировка заключения на основании проверенных значений итоговой таблицы. К сожалению, неудачные заключения не являются редкостью. Чаще всего можно увидеть краткую и безликую констатацию основных показателей суточной регистрации ЭКГ (минимальная, максимальная и средняя ЧСС, количество экстрасистол, количество пауз и т.п.). Из такого заключения становится понятно, что врач добросовестно проверил все абсолютные значения, приведенные в сводной таблице отчета о регистрации, но не представил информации, значимой для подбора или оценки эффективности терапии. Встречается также другой вариант неудачных заключений,- излишне детализированных,с повторяющими друг друга стереотипными иллюстрациями. Именно поэтому стоит остановиться на показателях отчета о регистрации, которые не нужно выносить в итоговое заключение (рисунок 2). К таким показателям относятся: 1. Начало и окончание регистрации (эти показатели, безусловно, очень важны, поскольку отражают физическую активность пациента во время мониторирования, но в заключении найдет свое место только длительность регистрации). 2. Общее количество сокращений (на рисунке 2 представлено в графе «Всего» столбца «ЧСС»: эта информация также лишь перегружает заключение). 3. Минимальные и максимальные значения RR-интервалов, если у пациента нет нарушений проводимости (исключения составляют динамические регистрации пациентов с паузами в анамнезе). 4. Количество эпизодов тахикардии и брадикардии, если они не несут никакой значимой информации. 5. Перечисление всех значимых эпизодов (нарушений ритма или проводимости) с указанием точного времени начала и конца, если они исчисляются сотнями или тысячами. Именно для отражения преобладания значимых событий в дневное или ночное время имеются графики их распределения в течение суток.
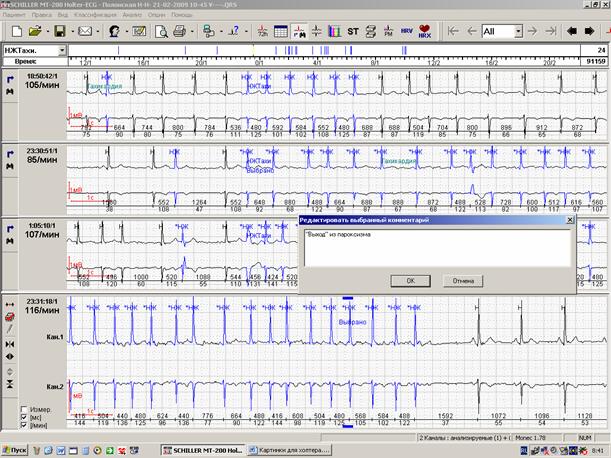
Существует общепринятая последовательность изложения основной информации в заключении: 1. Фоновый ритм с указанием минимальной, максимальной и средней ЧСС и общим временем регистрации. 3. Наличие нарушений проводимости. 4. Наличие нарушений сердечного ритма. 5. Оценка динамики сегмента ST и зубца Т. 6. Любая дополнительная информация. При оценке фонового (основного) ритма в обязательном порядке следует указать минимальную, максимальную и среднюю ЧСС в течение суток. При этом если за время регистрации происходит смена источника автоматизма (наиболее частая ситуация – пароксизмы фибрилляции-трепетания предсердий), необходимо указать общее соотношение конкурирующих ритмов (удобнее всего в процентах) или максимальную продолжительность таких эпизодов и диапазон ЧСС обоих ритмов. При наличии периодов выраженной тахикардии стоит сопоставить их с дневником пациента и указать выполняемый при этом вариант физической активности в скобках. Таким образом,первая часть заключения может выглядеть следующим образом: За время мониторирования (22 часа 36 мин) регистрировалсь фибрилляция предсердий с мин ЧСС-51 в мин (6:05-«сон»), макс ЧСС-128 в мин (12:58-«ходьба»). Средняя ЧСС-125 в минуту, выраженная тенденция к тахисистолии. За время мониторирования (24 часа) регистрировался синусовый ритм с мин ЧСС-53 в мин (4:42-«сон»), макс ЧСС-117 в минуту (17:38 –«подъем по лестнице»). Однократно (5:52) зарегистрирован короткий (6 циклов) период миграции водителя ритма по предсердиям. Средняя ЧСС-78 в минуту При этом не следует забывать, что при наличии конкурирующих ритмов под средней ЧСС за все время мониторирования подразумевается не средняя ЧСС синусового ритма, а средняя ЧСС обоих ритмов. В тех случаях, когда конкурирующие ритмы регистрируются продолжительные (более 20% регистрации) периоды, их наличие может значимо менять среднюю ЧСС. Наличие или отсутствие пауз обязательно должно быть отражено в заключении. В случае абсолютно нормальной регистрации имеет смысл ограничиться короткой формулировкой «Пауз нет». Для пациентов, у которых в предыдущих регистрациях имелись паузы любого генеза, во всех последующих заключениях при отсутствии пауз должен указываться максимальный RR- интервал (рисунок 3). При этом формулировка может выглядеть следующим образов: «Пауз нет, максимальный RR-интервал-1.88 сек».
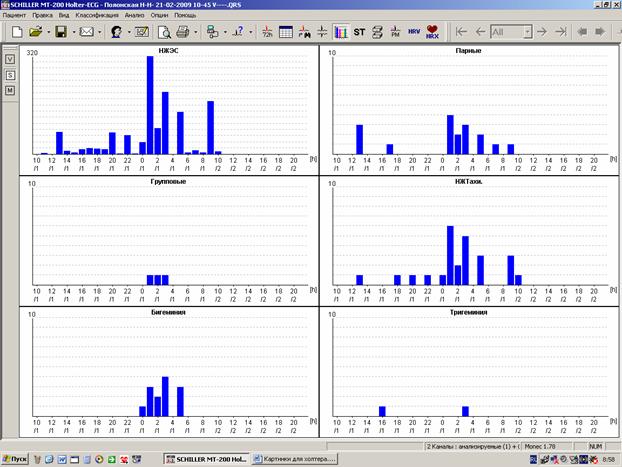
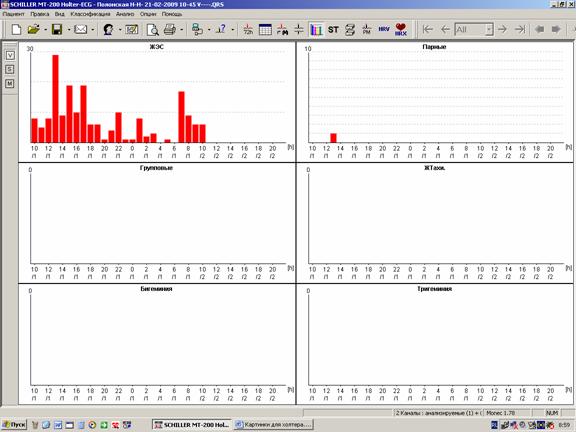
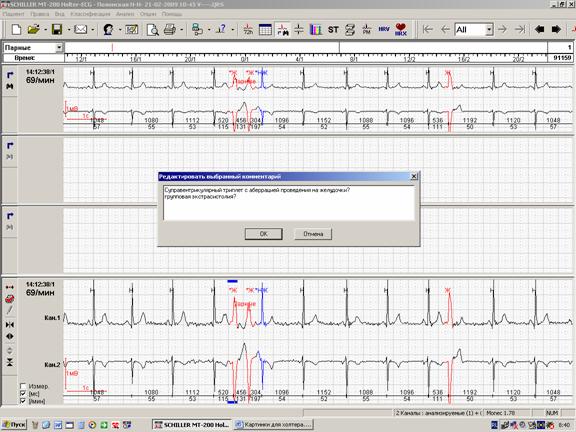
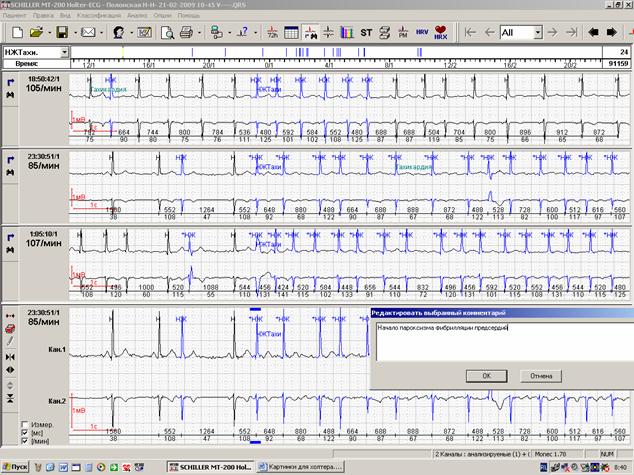
При наличии пауз в заключении отмечается • абсолютное значение пауз; • общее количество пауз, в том числе превышающих 3 секунды; • распределение пауз в течение суток; В том случае, когда генез пауз смешанный, можно использовать следующую формулировку Всего 25 пауз до 3.56 сек, в том числе 10 – более 3 секунд, с выраженным преобладанием в ночные часы (см. график). 20 пауз соответствуют эпизодам АВ блокады 2 степени 1 и 2 типа (Мобитц 1 и 2), 5 – блокированной экстрасистолии на фоне синусовой брадикардии. В том случае, когда паузы представлены только эпизодами нарушения проводимости, вполне логичным может быть изложение информации в обратном порядке (описание нарушений проводимости с указанием количества эпизодов с паузами): АВ блокада 1 степени (PQ в ночное время до 0.31 сек). Всего 8 эпизодов АВ блокады 2 3 – с образованием пауз до 2.82 сек. В том случае, когда эпизод нарушения проводимости был единственным, имеет смысл после его описания в заключении указать отсутствие других нарушений проводимости: В 4:00 («сон») зарегистрирован единственный эпизод остановки синусового узла с образованием паузы 4.06 сек. Другие нарушения ритма и проводимости не выявлены. Нарушения сердечного ритма обычно занимают основную часть заключения, поскольку встречаются наиболее часто. Кроме того, сомнительный генез нарушений ритма также требует отражения в заключении. Для описания нарушений ритма стоит использовать следующий план: • количество нарушений ритма за сутки; • характер (суправентрикулярные, узловые или желудочковые; одиночные, групповые или пароксизмальные); • преобладание в течение суток; Формулировки при этом могут выглядеть следующим образом: — более 1300 одиночных полиморфных (в том числе с аберрацией проведения на желудочки) суправентрикулярных экстрасистол, 17 суправентрикулярных куплетов, 3-триплета; — эпизод сомнительного генеза (суправентрикулярный триплет с частичной аберрацией проведения на желудочки? групповая экстрасистолия?) При этом даже самые типичные нарушения ритма требуют, как и все другие нарушения, обязательных иллюстраций в распечатке. В том случае, если речь идет о полиморфных экстрасистолах, стоит ограничиться 3-4 образцами наиболее типичных видов. В обязательном порядке также приводятся графики распределения нарушений ритма по часам (рисунок 4). Рис.4. Графики распределения нарушений ритма по часам: А – суправентрикулярных; Сомнительные фрагменты, которые трудно квалифицировать, также обязательно должны найти свое место среди иллюстраций распечатки (рисунок 5). Рис.5. Выведение сомнительного фрагмента регистрации для иллюстрации заключения. Начало и конец пароксизмальных нарушений ритма также должны быть описаны и приведены в распечатке. Пароксизмы фибрилляции-трепетания предсердий нередко начинаются и заканчиваются одинаково (например, начинаются с одиночной суправентрикулярной экстрасистолии, а заканчиваются через удлиненный RR-интервал или паузу). «Выходы» из пароксизма через паузу обязательно должны быть описаны и распечатаны. Чем более стереотипны «выходы» из пароксизмов (рисунок 6), тем меньшее их количество следует приводить в заключениях. Рис.6. Начало (А) и окончание («выход», Б) пароксизма фибрилляции предсердий. Оценка динамики сегмента ST и зубца Т традиционно завершает заключение. В общей распечатке иллюстраций обязательно должен быть представлен тренд сегмента ST. При отсутствии значимой динамики ST-T обычно используется стандартная формулировка: «ST-T: без диагностически значимой динамики». При наличии в регистрации изменений, подозрительных на ишемические, необходимо сопоставить сомнительные фрагменты с дневником пациента и обязательно отразить в описании как субъективные ощущения больного, так и его физическую активность. В распечатке при этом приводится • начало ишемического периода; • фрагмент максимальной депрессии сегмента ST за этот период; • окончание ишемического периода. Желательно также в конце отразить собственное впечатление врача от описанной динамики: ST-Т: в 15:10 зарегистрирован продолжительный (около 4 минут) период устойчивой горизонтальной депрессии сегмента ST в 1 мониторном отведении – соответствует пометке в дневнике «давящие боли в области сердца при ходьбе». ST-Т: в ночное время («сон») неоднократно регистрировалась неустойчивая горизонтальная депрессия сегмента ST в 1 мониторном отведении на фоне увеличения общего вольтажа – вероятнее всего, позиционного характера. ST-T: в течение суток неоднократно регистрировалось углубление фоновой горизонтальной депрессии сегмента ST в 1 мониторном отведении с абсолютным приростом до 0.8 мм, не сопровождающееся какими-либо субъективными ощущениями пациента, – ишемический генез сомнителен. Именно на заключении холтеровского мониторирования нередко основывается первичный выбор антиаритмического и антиангинального препарата, а также проводится оценка эффективности терапии в динамике. Поэтому крайне важно,чтобы в заключении четко разделялась главная и второстепенная информация. Наиболее правильно, когда лаконичность используется для формулировок, а детализация – для примеров в общей распечатке. Разумеется, наиболее удачным является заключение, которое не вызывает дополнительных вопросов у других докторов. |
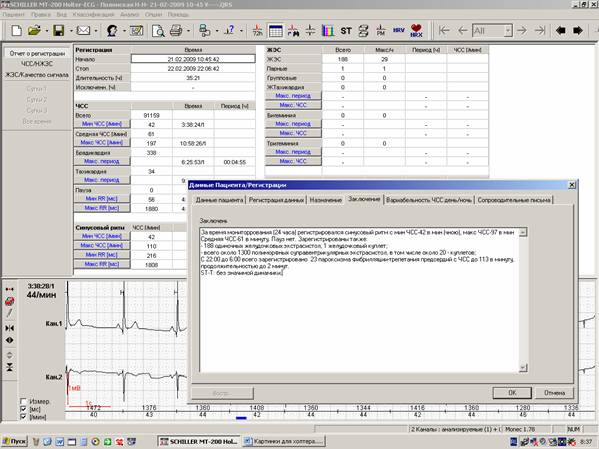
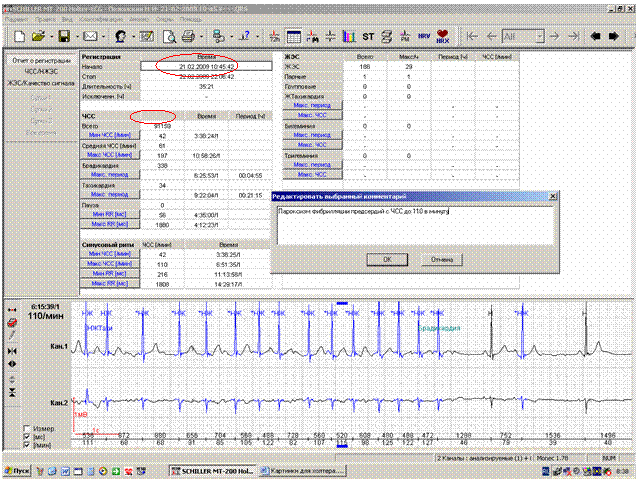 Рис.2. Отчет о регистрации (таблица с основными показателями холтеровского мониторирования).
Рис.2. Отчет о регистрации (таблица с основными показателями холтеровского мониторирования). 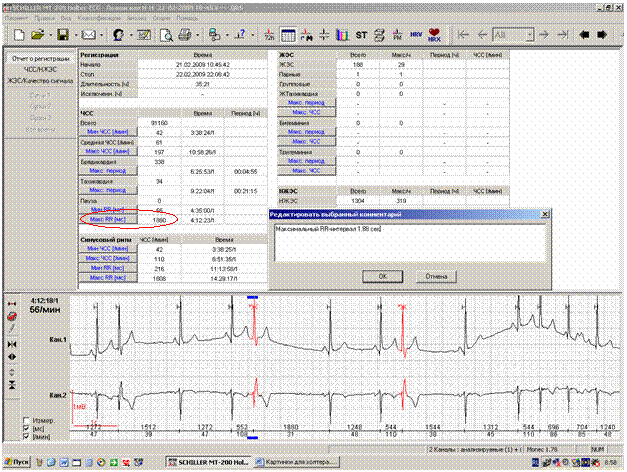 Рис.3. Выделение максимального RR-интервала у пациентки с паузами в анамнезе.
Рис.3. Выделение максимального RR-интервала у пациентки с паузами в анамнезе.