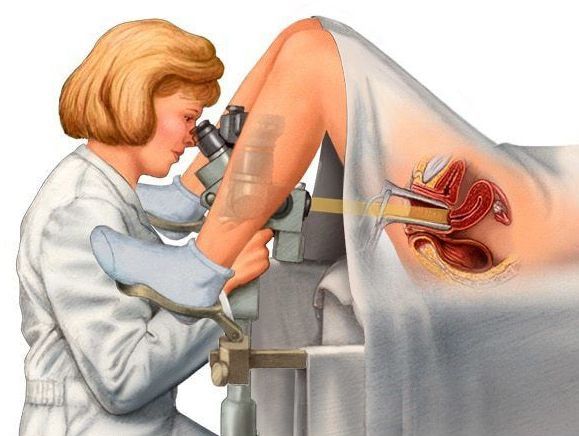
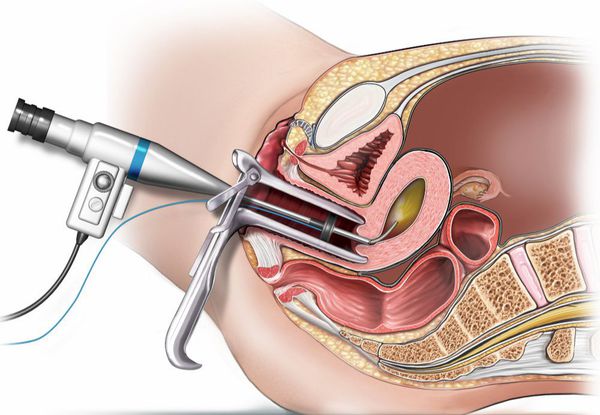
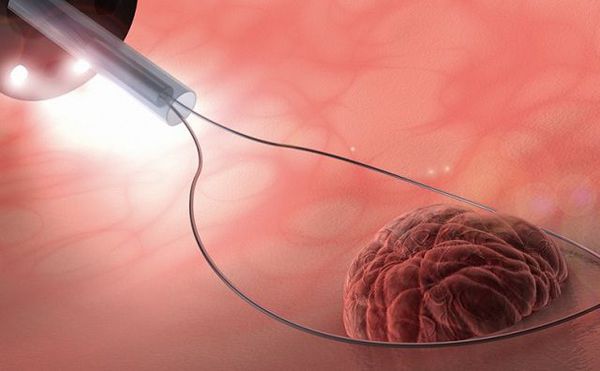
Что такое полип цервикального канала (полип шейки матки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сазоновой Юлии Михайловны, гинеколога со стажем в 18 лет.
Определение болезни. Причины заболевания
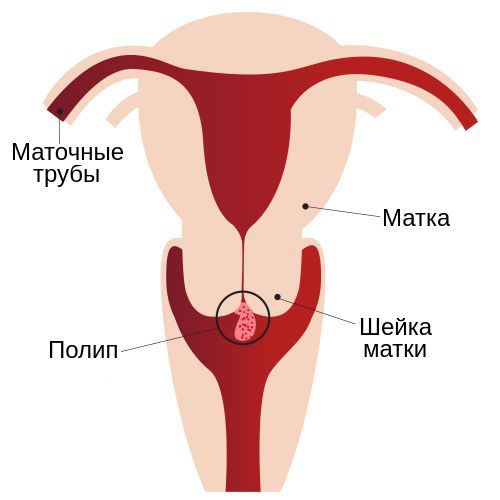
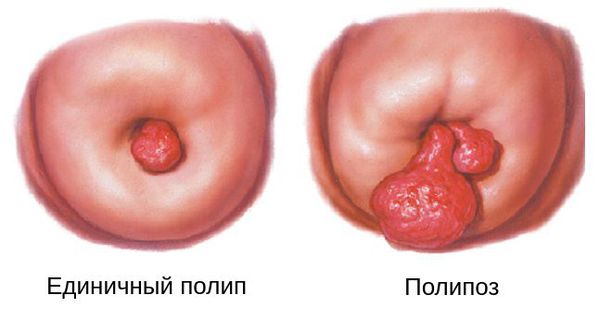
Полип шейки матки представляет собой новообразование с широким основанием или ножкой, которое растёт из стенки цервикального канала. Это заболевание отличается разнообразием клинических проявлений и непредсказуемостью исхода.
Точная причина образования полипов пока не ясна. При этом существует множество факторов, влияющих на их развитие. Среди этих факторов стоит отметить:
Симптомы полипа цервикального канала
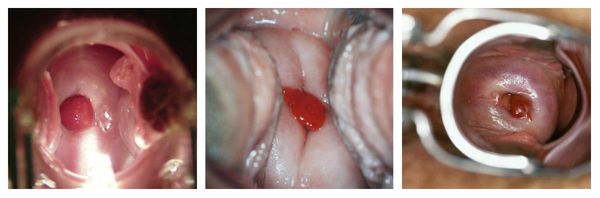
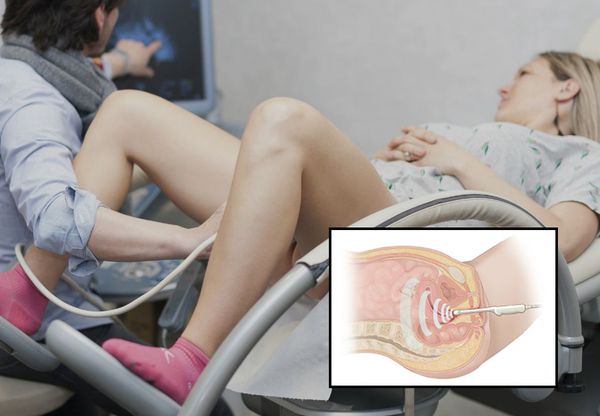
В большинстве случаев патологический процесс протекает бессимптомно: полип, который растёт в цервикальном канале, никак себя не проявляет. Данная патология обычно обнаруживается при осмотре у гинеколога или кольпоскопии во врем я планового обследования или при обращении в связи с другой проблемой. Иногда заподозрить наличие полиповидного образования можно при проведении УЗИ органов малого таза.
Признаки полипа шейки матки :
Все вышеописанные симптомы неспецифические: они могут наблюдаться и при других заболеваниях (об этом подробнее в разделе «Диагностика»). Поэтому при наличии любого из этих признаков необходимо обратиться к врачу акушеру-гинекологу, который проведёт комплексное обследование и выявит причину жалоб.
Патогенез полипа цервикального канала
Несмотря на большое количество проведённых исследований, точные причины возникновения полипов цервикального канала пока не установлены. Чаще его развитие связывают с нарушениями гормонального фона, особенно в период перименопаузы. В это время происходит гормональная перестройка женского организма, которая сопровождается избытком одних гормонов и недостатком других.
Наиболее значимым в развитии гиперпластических процессов является повышенный выброс эстрогенов (гиперэстрогения). Избыточное количество этого гормона стимулирует деление эпителиальных клеток слизистой оболочки шейки матки, что может приводить к росту полипов.
Классификация и стадии развития полипа цервикального канала
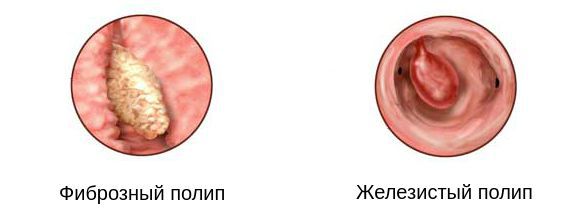
Полипы цервикального канала классифицируются по строению.Так, различают шесть групп полипов:
Также полипы различаются по форме и размерам. Они могут быть овальными или круглыми, на тонком или широком основании. В диаметре такие образования могут достигать от 0,2 мм до 3-4 см.
Осложнения полипа цервикального канала
Децидуальные полипы изменяют консистенцию и ферментный состав шеечной слизи. Это сказывается на состоянии местного иммунитета, способствует развитию цервицита, восходящей инфекции и хориоамнионита (инфицирование оболочек плода и околоплодных вод).
Тактика ведения беременных с такой патологией зависит от размеров полипа, его локализации и осложнений, которые могут повлиять на течение беременности. Наибольшую опасность, связанную с угрозой прерывания беременности, представляет рефлекторное раздражение шейки матки децидуальным полипом. Оно способствует развитию истмико-цервикальной недостаточности — состоянию, когда перешеек и шейка матки не справляются с внутриматочным давлением и не могут удержать растущий плод внутри утробы до начала родов, в итоге роды начинаются преждевременно. Также полип шейки матки может затруднять диагностику причин кровотечения во время беременности.
Диагностика полипа цервикального канала
Инструментальные методы обследования
Показания для гистероскопии и осмотра полости матки:
Цервикоскопия и гистероскопия обычно служат последней инстанцией в постановке диагноза, и в большинстве случаев применяются перед оперативными методами лечения.
В редких случаях, при недостаточных данных других методов диагностики, применяется МРТ органов малого таза.
Лечение полипа цервикального канала
Выявленный полип цервикального канала требует однозначного удаления (полипэктомии) независимо от размера, даже если он никак себя не проявляет и не доставляет беспокойства пациентке. И хотя в большинстве случаев полипы являются доброкачественными, всегда есть риск перерождения образования в злокачественное, хоть и минимальный.
В редких случаях, при полной визуализации зоны роста, можно выполнить прицельную биопсию радиоволновой петлёй под контролем кольпоскопа.
Прогноз. Профилактика
Учитывая доброкачественный характер патологии, прогноз благоприятный. Как правило, полипы легко диагностируются врачом-гинекологом на плановом приёме. Рецидив после удаления чаще связывают с неполным удалением ножки, но не исключено образование новых полипов.
Профилактика развития полипа шейки матки в первую очередь заключается в соблюдении правил интимной гигиены и регулярном посещении гинеколога.
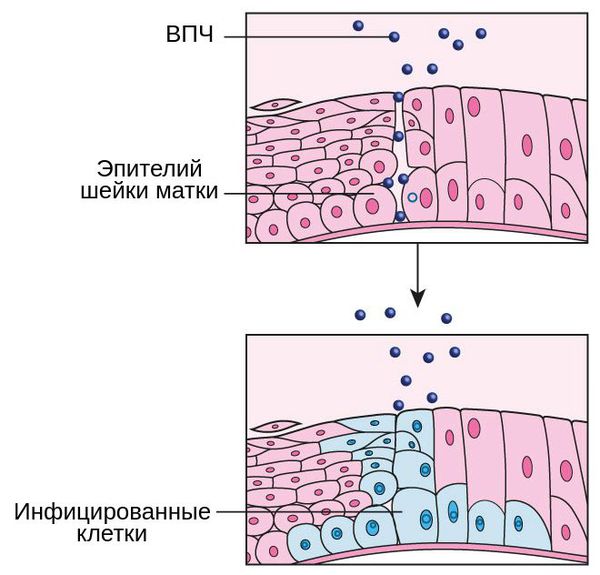
Риск образования полипов выше у пациенток, инфицированных вирусом папилломы человека, особенно высокоонкогенными типами. Поэтому важно уделять внимание барьерным методам контрацепции. Это позволит предотвратить возможные пути заражения ВПЧ, снизит риск возникновения полипов и других, более грозных патологий (например, рака шейки матки).
Против ВПЧ с большим успехом применяются вакцины. Доказана их эффективность против некоторых высокоонкогенных типов — 16-го и 18-го. Они могут провоцировать развитие онкозаболеваний.
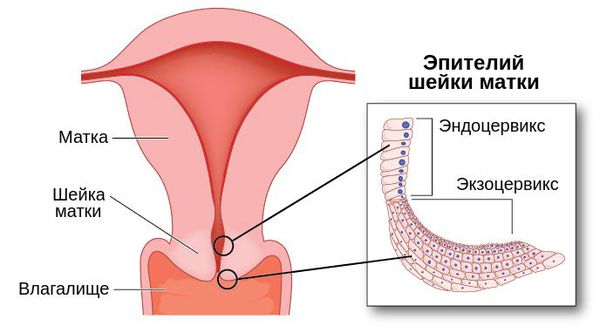
Цервикоскопия
это диагностическая процедура обследования цервикального канала шейки матки. Для ее проведения используется специальный прибор – цервикоскоп. С помощью цервикоскопии можно оценить состояние матки и ее шейки, церквикального канала, выявить патологические изменения и при необходимости взять необходимый материал для последующего диагностического анализа.
Цервикоскопия проводиться с диагностической целью или хирургической, во время которой иссекаются пораженные ткани, проводиться биопсия или диагностическое выскабливание. Но как правило, в ходе проведения диагностической цервикоскопии, при выявлении патологии, хирург-гинеколог сразу приступает к иссечению, выскабливанию.
Показания к проведению цервикоскопии:
Описание процедуры
Цервикоскопия – это безболезненная процедура, не требующая анестезии. Для чувствительных пациентов может потребоваться местное обезболивание. В ходе проведения цервикоскопии хирург-гинеколог вводит в полость цервикального канала цервикоскоп. При наличии патологии, например, полипов, проводиться его выскабливание и прижигание. Продолжительность манипуляции может составлять 10-20 минут.
После процедуры
В зависимости от того, какие манипуляции проводились, после процедуры может ощущаться небольшой дискомфорт. Несколько дней желательно провести в покое, строго соблюдать правила гигиены, избегать нагрузок и переохлаждения, половой покой в течение 3 недель.
В нашем центре любой желающий может пройти процедуру цервикоскопии по показаниям врача-гинеколога или по собственному усмотрению. Наш центр оснащен современным оборудованием, позволяющим проводить диагностические и хирургические манипуляции на высшем уровне. Хирурги центра обладают высоким уровнем профессионализма и компетентностью в проведении гинекологических операций любой сложности.
Цервикоскопия
Рак шейки матки занимает седьмое место среди всех онкологических заболеваний у женщин. Одна из причин развития злокачественной патологии – цервикоз, при котором на влагалищной части шейки матки образуются участки атипичной ткани. Цервикоз является следствием вирусных и бактериальных инфекций. Один из способов обследования цервикального канала шейки матки – цервикоскопия. Диагностическая процедура основана на визуализации эндоцервикса с помощью оптических систем.
Зачем необходимо делать цервикоскопию?
Цервикоскопия является одним из этапов комплексного обследования шейки матки. Процедура назначается с целью оценки состояния эпителия и определения точной локализации очага поражения. В ходе манипуляции проводится забор материала для последующего исследования. Если во время обследования обнаружены патологические очаги, выполняется диагностическое выскабливание или прицельная биопсия – забор частиц ткани на гистологию. Если необходимо подтвердить или исключить злокачественные новообразования, проводится расширенная цервикоскопия. При наличии значительных поражений слизистой выполняется конусовидное иссечение шейки.
Показания к проведению процедуры
Показаниями к проведению цервикоскопии являются:
Противопоказания и ограничения
Противопоказания к проведению процедуры:
Подготовка к цервикоскопии
Перед процедурой проводится терапевтический осмотр, назначаются общие анализы крови и мочи, биохимия, RW. Чтобы исключить патологию эндометрия, проводится УЗИ органов малого таза. В план подготовительных процедур также входят анализ на половые инфекции (ВПЧ, генитальный герпес, трихомониаз, хламидиоз), мазок на флору и мазок на онкоцитологию, простая и расширенная кольпоскопия (для оценки состояния эпителия).
Цервикоскопия проводится амбулаторно, без общего наркоза. Так как во время процедуры может потребоваться проведение биопсии, кюретажа или гистероскопии, рекомендуется воздержаться от приёма пищи.
Порядок проведения процедуры
Обследование назначают на первую половину менструального цикла – в период, когда цервикальный канал расширен. Пациентка располагается на гинекологическом кресле, область наружных половых органов и влагалище обрабатываются антисептическим средством. Врач вводит в полость цервикального канала цервикоскоп. Одновременно вводится физраствор, расправляющий стенки влагалища. Последовательно исследуется состояние эндоцервикса, определяется наличие патологических новообразований и их локализация, оценивается зона расположения кровеносных сосудов и их строение. При необходимости выполняется оперативное вмешательство (выскабливание канала, биопсия, удаление патологического очага). Продолжительность процедуры составляет 10-20 минут.
Расшифровка результатов
Данные, полученные при цервикоскопии, позволяют определить тактику лечения. Осложнений во время или после процедуры практически не бывает. Если производилось удаление полипов, гиперплазии эндоцервикса или биопсия, результаты гистологии будут готовы через 10-15 дней.
Цервикоскопия в клиниках «Мать и дитя»
Регулярное обследование у гинеколога позволит выявить патологию на ранней стадии и своевременно начать лечение. Группа компаний «Мать и дитя» предлагает пройти обследование в любом из наших центров. Клиники оснащены современным оборудованием, к услугам пациенток – самые эффективные диагностические методики. Мы понимаем, что все вопросы, связанные с женским здоровьем, требуют особого, деликатного подхода. Квалифицированный персонал сделает всё возможное, чтобы вы не испытывали никакого дискомфорта во время исследования.
Наша главная задача – сохранение здоровья каждой женщины. Чтобы записаться на консультацию к специалисту, заполните форму обратной связи или позвоните по указанному телефону.
Выскабливание цервикального канала – инвазивный метод диагностики патологии слизистой канала шейки матки, основанный на инструментальном удалении поверхностного слоя эпителия с последующим морфологическим анализом биоптата. Показаниями к процедуре служат железистая гиперплазия эндоцервикса, полипы цервикального канала после их удаления. Эндоцервикальный кюретаж применяют для исключения или подтверждения диагноза цервикальной интраэпителиальной неоплазии и рака шейки матки при получении аномальных результатов кольпоскопического или цитологического исследований в сочетании с наличием высокоонкогенных штаммов ВПЧ. Методика выскабливания цервикального канала заключается в механическом снятии поверхностного слоя эндоцервикса с помощью малой острой кюретки. Осложнения после манипуляции встречаются крайне редко.
Маточная кюретка, изобретенная в 1846 году французским гинекологом Рекамье, изначально предназначалась для получения соскоба только из полости матки. В последующем необходимость в разграничении эндоцервикальной и внутриматочной патологии способствовала широкому распространению методики раздельного фракционного кюретажа. В настоящее время выскабливание цервикального канала широко используется как отдельная гинекологическая процедура, являющаяся высокоинформативным, общедоступным и достоверным методом диагностики заболеваний шейки матки.
Достоинством эндоцервикального кюретажа считается возможность выявления патологических изменений в самой дистальной части канала, недоступной для обычного и кольпоскопического осмотра. Наличие тканевого субстрата в материале соскоба позволяет провести полноценное гистологическое исследование, результаты которого имеют решающее значение при постановке окончательного диагноза, выборе наиболее рациональной тактики лечения и определении прогноза заболевания.
Альтернативным вариантом забора образцов ткани из глубины канала шейки матки для гистологического анализа является методика эндобрашинга. Цервикальный эндобраш представляет собой жесткую цитощетку особой формы, которую погружают в канал, а затем, несколько раз поворачивая инструмент на 360 градусов, получают достаточное для исследования количество материала. Наибольшую диагностическую ценность представляет выскабливание цервикального канала, выполненное под контролем цервикоскопии.
Показания и противопоказания
Показанием к выскабливанию является визуальное обнаружение любой патологии, распространяющейся в шеечный канал. Диагностический кюретаж эндоцервикса широко применяется в гинекологии в качестве контроля эффективности хирургических вмешательств на шейке матки (электрокоагуляции, конизации и др.). Выскабливание цервикального канала после инструментального выкручивания полипа шейки матки позволяет удалить ножку образования, становящуюся источником рецидива заболевания в отдаленном периоде. Железистая гиперплазия эндоцервикса, которую могут подозревать на основании данных ультразвукового исследования либо при выявлении железистых клеток в цитограмме, служит показанием к цервикальному кюретажу только в случае исключения сопутствующей патологии эндометрия.
Биопсию шейки матки с выскабливанием цервикального канала назначают при обнаружении аномальных кольпоскопических изменений (участки грубой мозаики, пунктуации, гребневидного ацетобелого эпителия, зоны атипических сосудов), которые могут быть признаками предраковых и злокачественных заболеваний – дисплазии и инвазивной карциномы. Диагностическое выскабливание выполняют при получении положительных или сомнительных результатов цитологического исследования из цервикального канала на атипичные клетки. Абсолютным показанием к выскабливанию цервикального канала являются данные цитограммы, соответствующие 3-5 классу Пап-мазков (даже при отсутствии патологических кольпоскопических признаков).
Морфологическая оценка эпителия и ревизия цервикального канала необходимы при выявлении любой степени дисплазии в биопсийном материале из влагалищной части шейки матки. Носительство высокоонкогенных штаммов ВПЧ (16,18,45,31 и 33 генотипа) при наличии слабовыраженных кольпоскопических признаков инфекции также расценивают в качестве показания к выскабливанию цервикального канала. Беременность и острые воспалительные заболевания половых органов (в том числе кольпит и вагинит) являются противопоказаниями для проведения кюретажа. Относительным противопоказанием считается атрезия цервикального канала.
Подготовка к выскабливанию
Эндоцервикальный кюретаж является завершающим этапом диагностики. В качестве основной цели данного этапа рассматривают морфологическую верификацию предполагаемого клинического диагноза. Процедуру выполняют при наличии показаний, которые устанавливают по результатам цитологического мазка и кольпоскопического исследования. Пациентке проводят простую и расширенную кольпоскопию. Обнаружение аномальных кольпоскопических признаков служит показанием не только к выскабливанию цервикального канала, но и к прицельной биопсии шейки матки.
С помощью ультразвукового сканирования органов малого таза исключают заболевания матки и придатков. При сочетанной патологии эндометрия и эндоцервикса назначают гистероскопию с РДВ. Также больной рекомендуют выполнить цервикоскопию, которая позволяет визуализировать канал на всем протяжении. Общеклиническое обследование включает общие анализы крови и мочи, исследование крови на ВИЧ, гепатиты В и С, RW. Гинеколог назначает обследование на урогенитальные инфекции (микроскопия мазка, посев на флору), диагностику ИППП методом ПЦР, цитологическое исследование мазков (PAP-тест), тестирование на ВПЧ-инфекцию качественным и количественным методом.
Перед процедурой выскабливания цервикального канала необходимо побрить область наружных половых органов. В течение 2 суток до манипуляции следует исключить половые контакты, использование влагалищных тампонов, спермицидов, спринцеваний. Выскабливание цервикального канала проводят в первую фазу менструального цикла. Подготовка также включает опорожнение мочевого пузыря непосредственно перед процедурой. При сниженном болевом пороге рекомендуют прием обезболивающего препарата за 30-40 минут до манипуляции.
Методика проведения
Выскабливание цервикального канала осуществляют в амбулаторных условиях под местной парацервикальной блокадой. Процедуру производят с соблюдением всех правил асептики и антисептики без предварительного расширения шейки и зондирования полости матки. После введения во влагалище двухстворчатых зеркал шейку матки дезинфицируют спиртовым йодным раствором. Для выпрямления маточного канала переднюю губу шейки захватывают однозубым держателем и несколько низводят к входу во влагалище. Выскабливание цервикального канала осуществляют малой острой кюреткой №2. Инструмент вводят только до внутреннего зева. При проникновении кюретки в полость матки в соскоб эндоцервикса попадают клетки эндометрия, что снижает диагностическую ценность метода.
Заостренную поверхность кюретки плотно прижимают к стенке и движениями сверху вниз по направлению от внутреннего зева к наружному выскабливают канал по всей окружности, не извлекая из него инструмент. После выскабливания всех стенок материал, состоящий из крови, слизи, клеточного и тканевого детрита, помещают в емкость с формалином и отправляют на гистологическое исследование. На предметное стекло кюреткой наносят мазок для цитологического исследования. Инструменты извлекают, шейку матки повторно обрабатывают антисептиком. Длительность процедуры выскабливания цервикального канала составляет 3-5 минут.
После выскабливания
В течение 1 часа после манипуляции пациентка находится под медицинским наблюдением, при удовлетворительном состоянии женщину отпускают домой. Боли тянущего характера и скудные сукровичные выделения из половых путей после выскабливания цервикального канала могут беспокоить в течение нескольких дней. На этот период следует исключить половые контакты, тепловые процедуры (посещение бань, саун). Вопрос о необходимости использования антибактериальных препаратов решается в индивидуальном порядке. Через 10-15 дней необходимо посещение лечащего гинеколога для обсуждения результатов гистологического заключения и определения дальнейшей тактики лечения.
Осложнения после выскабливания цервикального канала встречаются в крайне редких случаях. В отдаленном периоде существует вероятность развития эндометриоза шейки матки, рубцового стеноза канала, истмико-цервикальной недостаточности.
Цервикоскопия
Цервикоскопия — эндоскопический метод диагностики, основанный на визуализации эндоцервикса — слизистой канала шейки матки — с использованием оптической системы. Для осмотра предназначен цервикоскоп — специальный прибор, вводимый в канал шейки матки. С его помощью можно визуально оценить состояние слизистой, определить точную локализацию очага патологии и его размеры, взять материал для исследования. При обнаружении в ходе процедуры патологических очагов проводится диагностическое выскабливание или прицельная биопсия — взятие частиц ткани для дальнейшей гистологии. Если же необходимо подтвердить или исключить наличие образования злокачественного характера, выполняется расширенная цервикоскопия, а при поражении слизистой большей площади рекомендовано конусовидное иссечение шейки.
Цервикоскопия входит в комплексное обследование шейки матки, процедура безболезненна и нетравматична, для ее проведения нет необходимости в обезболивании, ее можно провести амбулаторно. На основании полученных результатов врач определяет дальнейшую тактику лечения.
Показания и противопоказания
Преимущества цервикоскопии
Комментарий врача

Руководитель хирургической службы SwissClinic Пучков Константин Викторович
Почему цервикоскопию лучше сделать в Швейцарской Университетской клинике?
Часто задаваемые вопросы
Как делают цервикоскопию?
После обработки промежности антисептическим раствором во влагалище вводится цервикоскоп, в ходе процедуры осматривается слизистая оболочка цервикального канала, в зависимости от обнаруженных патологических изменений может быть выполнена прицельная биопсия, удалены очаговые образования или проведен эндоцервикальный кюретаж (выскабливание). Длительность процедуры составляет около 10 минут, при проведении дополнительных манипуляций продолжительность обследования может немного увеличиться.
В чем заключается подготовка к цервикоскопии?
Перед процедурой назначается ряд обследований, куда входят общеклинические и биохимические анализы, исследования на наличие инфекций, передающихся половым путем и т.п. Перед проведением цервикоскопии также проводится кольпоскопия. Собственно процедура особой подготовки не требует, кроме тщательной гигиены наружных половых органов.
На какой день цикла лучше делать цервикоскопию?
Ввиду того, что в ходе процедуры может понадобиться проведение биопсии, цервикоскопию лучше назначать на 5-12 день цикла, тогда место проведения манипуляции успеет восстановиться до наступления следующей менструации.
Что можно ожидать при проведении цервикоскопии и после нее?
Болевые ощущения при проведении процедуры минимальны и сопоставимы с теми, которые ощущаются при введении или извлечении зеркал, используемых для гинекологического осмотра. После диагностического обследования может отмечаться незначительная болезненность тянущего характера в нижней части живота, но она быстро проходит самостоятельно.
Возможны ли осложнения при цервикоскопии?
Осложнения в ходе процедуры или после нее не зафиксированы; манипуляция выполняется тонким атравматичным инструментом.
Как проходит реабилитация?
Если в ходе обследования проводилась биопсия или другие манипуляции, то в течение 1-2 недель не рекомендуется посещать бассейны, бани (сауны), также нужно отказаться от половых отношений. После получения результатов обследования следует повторно прийти на прием к врачу.
Заболевания
Патологии шейки матки
Заболевания и патология шейки матки — групповое название самых различных по генезу заболеваний и состояний, затрагивающих шейку матки, и включающих такие заболевания, как эрозии, эктопии, эктропион, эндометриоз шейки матки, лейкоплакия, дисплазия шейки матки и полипы шейки матки.
Записывайтесь на консультацию: +7 (495) 782-50-10
Альтернативные методики
Биопсия шейки матки
Биопсия шейки матки — диагностическое обследование в гинекологии, необходимое для уточнения диагноза. Результат биопсии является одним из самых достоверных, особенно важно это исследование при подозрении на злокачественные…
Выскабливание цервикального канала шейки матки
Выскабливание цервикального канала — хирургическое вмешательство, суть которого заключается в механическом снятии слизистого слоя шейки матки с последующим гистологическим изучением. Этот метод показан в тех случаях, когда…
Конизация шейки матки
Конизация шейки матки — операция, суть которой состоит в удалении пораженной части шейки матки в виде конуса. Данное хирургическое вмешательство может выполняться как с лечебной, так и с диагностической целью. Показанием…
Пластика шейки матки
Показаниями к пластике шейки матки являются разрывы шейки матки, возникающие как правило после родов или прерывания беременности, рубцовая деформация шейки матки.
Полипэктомия
Полипы — эти образования доброкачественного характера можно удалить лишь с помощью оперативного лечения — полипэктомии. В зависимости от состояния больного, места расположения полипов, размера и формы основания выбирается…
Эксцизия шейки матки
Эксцизия — это иссечение пораженной ткани шейки матки с лечебной или диагностической целью. В настоящее время насчитывается несколько разновидностей проведения этой процедуры: радиоволновая, лазерная, диатермоэксцизия. Показанием…