Инсульт: причины, признаки, диагностика, лечение
Инсульт – острое нарушение мозгового кровообращения (ОНМК), инфаркт мозга – это внезапно возникшее нарушение кровоснабжения участка головного мозга, повлекшее за собой снижение его функций. ОНМК входит в число цереброваскулярных заболеваний и в совокупности с прочими занимает 1-е место в структуре заболеваемости и смертности населения Земли [4].
Что такое инсульт
Имеется высокий риск смерти в первые несколько часов, а затем в период до 28 суток после сосудистой катастрофы. Ежегодная смертность от инсульта в РФ составляет 374 случая на 100000 [10]. В 2018 г. в остром периоде инсульта умерли 35% пациентов, к концу первого года этот показатель увеличивается на 15%, а в целом, в первые 5 лет летальность инсультов составляет 44% [11]. Смертность от инсультов составила 92,9 на 100000 населения, а больничная летальность – 19,1% [5].
Причины инсульта
Признаки начинающегося инсульта
Пациент подлежит госпитализации в неврологическое или нейрохирургическое отделение, где и будет осуществляться лечение инсульта. Чем быстрее пациент окажется в стационаре, тем более эффективна терапия.
Симптомы инсульта
Причинами смерти могут быть отек мозга, пневмония, сердечная недостаточность, повторный инсульт. В тяжелых случаях может развиться «синдром запертого человека»: пациент находится в сознании, но не может двигаться, глотать и говорить [3].
Последствия инсульта
Диагностика инсультов
Анализы при инсульте
Для подготовки к нейрохирургическому вмешательству дополнительно выполняют анализ крови на гепатиты В, С, сифилис, ВИЧ, определение группы крови и резус-фактора.
Лечение инсульта
Реабилитация при инсульте
Реабилитационный процесс продолжается в течение всего периода госпитализации. На втором этапе больных с серьезными нарушениями, не способных передвигаться самостоятельно, направляют в реабилитационные отделения или специализированные стационары. Тех, кто может ходить самостоятельно или с поддержкой, реабилитируют в амбулаторных центрах на базе поликлиник и санаториев.
Процесс реабилитации не должен прерываться, поэтому занятия необходимо продолжать и в домашних условиях. Конечно, на дому отсутствуют высокотехнологичные роботизированные комплексы, физиотерапевтическая аппаратура, но возможны занятия ЛФК, массаж, работа с психологом, логопедом и эрготерапевтом. Для этого используют телемедицинские технологии, организуют посещения специалистов реабилитационного профиля.
В индивидуальную программу реабилитации входят не только направление на восстановительное лечение, но и технические средства реабилитации. Однако обычно родственникам также приходится прилагать значительные физические и финансовые ресурсы для достижения наилучшего эффекта [7].
Ишемический инсульт
Ишемический инсульт — это внезапное нарушение тканей головного мозга, возникшее из-за нарушения мозгового кровообращения. Важно вовремя определить течение заболевания и получить лечение. Риск возникновения зависит от образа жизни, наследственности, пола и возраста пациента, а также наличия хронических заболеваний. Заранее следует знать, что такое ишемический инсульт, его симптомы, последствия и лечение. При первых же признаках болезни необходимо обратиться к врачу.
Что такое ишемический инсульт
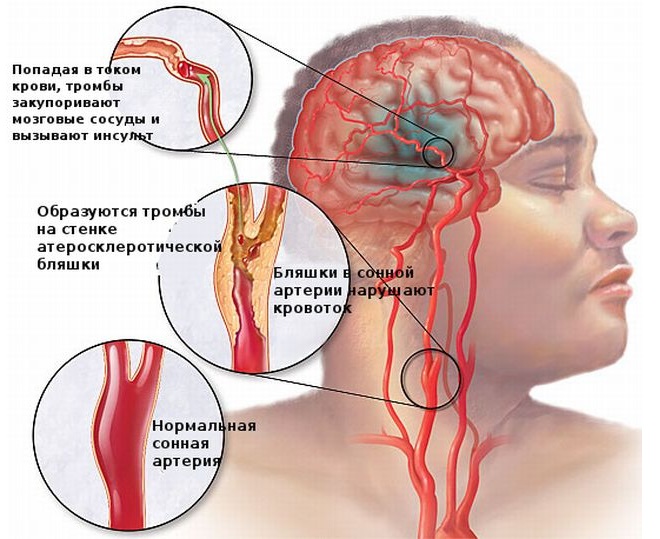
Ишемическим инсультом считается нарушение мозгового кровообращения, которое возникает из-за закупорки сосудов тромбами, в результате чего поступление крови к тому или иному отделу головного мозга затрудняется или совсем прекращается. Паталогическое состояние сопровождается размягчением участков мозговых тканей — инфарктом мозга.
Классификация
Есть несколько классификаций ишемического повреждения головного мозга в зависимости от разных аспектов и локализации зоны инфаркта. Они различаются:
Мнение эксперта
Автор: Георгий Романович Попов
Врач-невролог, кандидат медицинских наук
Ишемический инсульт возникает по причине временного нарушения проходимости кровеносных сосудов головного мозга в результате гипертонических приступов, атеросклероза. Это одно из патологических состояний, требующих немедленной госпитализации больного.
В соответствии с симптоматикой врачи быстро определяют тип заболевания:
Последствия ишемического инсульта всегда тяжелые. К основным из них относятся расстройства психики, нарушение чувствительности в мышцах конечностей, двигательной функции и речи, глотания, координации. До 10% пациентов после инсульта страдают от эпилепсии. Врачи Юсуповской клиники проводят быстрое обследование пациентов с подозрением на ишемический инсульт. На основании поставленного диагноза назначается комплексная терапия с применением современной аппаратуры, инновационных и традиционных методов.
Стадии ишемического инсульта
Всего врачи выделяют четыре стадии завершенного ишемического инсульта:
Причины и факторы развития опасного для жизни состояния
Факторы риска для сердечных и сосудистых заболеваний во многом схожи. Условно их можно разделить на внутренние и внешние.
Внутренними факторами считаются:
К внешним факторам риска относятся:
Симптомы ишемического инсульта
Самым явным и первым предвестником ишемического инсульта является резкое увеличение артериального давления. Дальнейшие симптомы ишемического инсульта развиваются очень быстро. Самые типичные симптомы ишемического мозгового инсульта:
Нарушения в опорно-двигательной системе сигнализируют о поражении головного мозга, которое случилось из-за закупорки мозговой артерии. Кроме типичных симптомов, у больного могут наблюдаться:
Однако нарушения речи и координации возникают стремительно. Именно по ним зачастую и диагностируют заболевание, лечение которого должно начаться моментально. Обязательно стоит знать симптомы ишемического инсульта сердца, так как последствия могут быть плачевны.
Диагностика и дифференциальная диагностика
Для правильного подбора лечебной тактики большое значение имеет ранняя диагностика
ишемического и геморрагического инсульта. Стоит учитывать, что точная клиническая диагностика характера заболевания возможна только в 70% случаев. Чтобы выявить наличие очагов геморрагического повреждения, проводится сбор анамнеза пациента, полный осмотр, анализ крови, кардиограмма, УЗИ сердца и экстракраниальных артерий, магнитно-резонансная томография, компьютерная диагностика и транскраниальная допплерография.
Догоспитальная диагностика
Догоспитальная диагностика занимает первое место в определении состояния пациента. В первую очередь оценивается состояние сосудов и сердца, дыхательные функции. При неврологическом осмотре доктор уточняет уровень сознания, проводит типическую диагностику очаговых поражений головного мозга.
Инструментальная диагностика
Во время острого периода ишемического инфаркта головного мозга проводится магнитно-резонансная томография, так как метод считается наиболее эффективным в плане ранней визуализации. На стандартной томограмме уже в первые сутки наблюдения становятся видимыми более 80% ишемических изменений.
При компьютерной томографии зону пониженной плотности можно обнаружить через 12-24 часа с момента развития заболевания. При меньшей давности болезнь обнаруживается менее чем в половине случаев. Лакунарные инфаркты и инфаркты в мозговом стволе часто не обнаруживаются на бесконтрастной компьютерной томографии даже на 3-5 сутки.
Дифференциальная диагностика различных видов инсульта
В медицине дифференциальная диагностика — это способ исключения заболевания, неподходящего по симптомам и факторам. При данном методе может потребоваться провести люмбальную пункцию. Проводится она только при отсутствии противопоказаний, таких как смещение срединных структур более чем на 5 мм. Их можно увидеть при помощи компьютерной томографии или магнитно-резонансной томографии. При ишемическом инсульте спинномозговая жидкость прозрачная, содержит нормальное количество белка и других клеточных элементов.
Лечение ишемического инсульта
При лечении ишемического инсульта необходимо действовать быстро и четко. При остром периоде заболевания пациента необходимо срочно госпитализировать.
Первая помощь больному
До прибытия специалистов скорой медицинской помощи необходимо:
Стоит запомнить, что при остром инсульте запрещается принимать любые сосудорасширяющие средства. Под их воздействием просветы сосудов в неповрежденных участках головного мозга становятся больше, в результате чего кровь стремится охватить все зоны, а в поврежденных начинается кислородное голодание.
Медикаментозная терапия
Лечение ишемического инсульта в первую очередь должно быть направлено на восстановление поврежденных участков головного мозга и защиту нервных клеток. Восстановление происходит при помощи такой группы препаратов, как нейропаранты. Здоровые нервные клетки защищаются нейропротекторами. Некоторые медикаменты объединяют в себе оба этих эффекта, поэтому их можно применять при комплексной терапии ишемического инсульта.
Помимо лечения нервных тканей, важно также уделить внимание тем болезням, которые способны спровоцировать заболевание повторно. Пациент должен пройти полный комплекс исследований, направленных на контроль опасных заболеваний.
Еще до госпитализации от врачей скорой помощи пациент получает базовую терапию, которая продолжается в приемном покое. Она необходима для стабилизации состояния больного и поддержки работоспособности систем, органов. Терапия включает в себя:
Специфическим лечением после ишемического инсульта является антикоагулянтная и тромболитическая терапия.
Препараты при ишемическом инсульте
Лечение заболевания основывается на препаратах, разжижающих кровь и растворяющих тромбы. Разжижение тромбов уменьшает уровень повреждения мозговой ткани при обширном инсульте, а также позволяет улучшить дальнейший прогноз относительно здоровья пациента. Проводить медикаментозную терапию имеет смысл в первые часы после приступа. Что принимать через год после ишемического инсульта, определяет лечащий врач.
Операция
В случае если ишемический инсульт сердца диагностирован, лечение может включать в себя даже оперативное вмешательство. Например:
Одним из самых распространенных способов уменьшить негативные последствия инсульта является тромболизис. При ангиографии медикамент вводится в место образования тромба. Таким образом закупорка исчезает, а нормальное кровообращение восстанавливается.
Дополнительно применяются лекарственные средства, которые многократно улучшают обменные процессы в головном мозге. Поэтому лечение ишемического инсульта проходит эффективнее и быстрее. Если заболевание диагностировано вовремя и больной получил своевременную медицинскую помощь, то присутствует высокий шанс, что необратимые повреждения головного мозга еще не произошли.
Особенности питания
Пациент, перенесший острый ишемический инсульт, очень слаб в первое время. Поэтому даже обычный прием пищи или питье требует огромных усилий. Примерно первые три недели пациента кормят в лежачем или полулежачем положении. Питание стоит начинать с протертых вязких каш или супов, овощных пюре. Затем рацион можно постепенно расширять.
Основные принципы питания пациента после инсульта:
Чтобы восстановление произошло быстрее, организм необходимо пополнять макро- и микроэлементами, витаминами. Рацион больного после перенесенной патологии должен состоять из:
Продукты, которые необходимо подвергать тепловой обработке, следует запекать или варить. Можно готовить на пару, но стоит отказаться от жареной пищи.
Запрещается употреблять супы, приготовленные на рыбном или мясном бульоне и содержащие бобовые продукты. Каши и овощи допускается заправлять растительным маслом.
Чтобы добавить блюду пикантности можно положить такие приправы, как:
Из сладостей допускается мармелад и галетное печенье. В рацион можно включить хлеб I и II сорта.
Реабилитация ишемического инсульта
Не все знают, что делать после ишемического инсульта. В период восстановления максимально важны первые три месяца после заболевания. Реабилитация обязательно должна быть комплексной. Она может включать в себя:
Массаж, мануальная терапия и пассивные нагрузки
Эти вспомогательные меры направлены преимущественно на восстановление опорно-двигательной системы и работы внутренних органов. Регулярные сеансы помогут купировать головные боли, головокружения и проблемы с желудочно-кишечным трактом.
Лечебно-оздоровительные упражнения
Лечебная физкультура эффективна при реабилитации больных и инвалидов, а также для профилактики повторного развития заболевания. Упражнения проводятся под контролем лечащего врача.
Физиотерапия
Физиотерапия подразумевает лечебное использование различных физических средств: движения, тепла, жидкости и т.д. Метод оказывает мягкое воздействие на организм, стимулируя восстановительные процессы. Благодаря совокупности приемов происходит расслабление зажатых мышц, восстановление подвижности позвонков и нормализация состояния межпозвоночных дисков.
Профилактика
Чтобы избежать повторных инсультов, следует вести здоровый образ жизни, ограничить содержание в рационе жирных и жареных продуктов. В целях профилактики рекомендуется применять антиаритмические препараты, а чтобы предупредить образование тромбов, назначается применение антикоагулянтов. Препараты может назначить только лечащий врач, самолечение в данном случае недопустимо.
Профилактика поможет свести риск возникновения заболевания к минимуму.
Лучше заранее знать все про ишемический инсульт, чтобы избежать его. Также важно хорошо изучить симптомы ишемического инсульта, чтобы вовремя начать лечение.
Церебральный инсульт
Инсульт – это наследственно обусловленное, острое нарушение мозгового кровообращения, в строго определенном участке мозга, приводящее к длительной гипоксии мозговой ткани, в зоне кровоснабжения соответствующего сосуда, что автоматически приводит к возникновению инфаркта мозгового вещества.
По характеру патологического процесса инсульты разделяются на геморрагические и ишемические. К геморрагическому инсульту относят кровоизлияние в вещество мозга (паренхиматозные) и под оболочки мозга (субарарахноидальные, субдуральные, эпидуральные), а также сочетанные формы – это субарахноидально-паренхиматозные или паренхиматозно-субарахноидальные, паренхиматозно-вентрикулярные и др. Ишемический инсульт подразделяется на тромботический, эмболический и нетромботический. К тромботическому и эмболическому относится церебральный инфаркт, развивающийся в следствии полной оклюзии экстра- или интракраниального сосуда, обусловленной тромбозом, эмболией, облитерацией сосуда атеросклеротической бляшкой.
Нетромботический инсульт возникает при отсутствии полной оклюзии сосуда, чаще в условиях атеросклеротического поражения, ангиоспастического состояния, извитости сосудов. Иногда встречаются инсульты с сочетанием ишемического и геморрагического очагов. Все вышеперечисленные формы возникновения инсультов являются наследственно обусловленными. Они распространяются в поколениях наследственно. В организме человека, несущего в генной информации запрограммированную команду о развитии инсульта, заблаговременно происходят соответствующие изменения: в полостях сосудов, в системе кровоснабжения, в изменениях свойств крови, в состояниях самих сосудов, которые с течением времени, приведут к развитию условий и механизмов необходимых для развития соответствующей формы инсульта.
Все эти условия и изменения происходившие в организме человека за долго до возникновения инсульта, по команде соответствующего гена, в один момент времени соединяются вместе и приводят, в соответствующем участке головного мозга, к возникновению очага нарушения мозгового кровоснабжения. В очаге нарушения мозгового кровообращения, при соответствующей длительности его существования, начинают происходить соответствующие необратимые изменения в веществе мозга. Этот строго запрограммированный механизм, при его развитии, в последующем приводит к возникновению соответствующих клинических проявлений развившегося острого инфаркта мозгового вещества. Клинические симптомы инфаркта мозга зависят от места локализации и величины возникшего очага, степени и глубины поражения мозгового вещества, длительности его ишемии.
Для геморрагических инсультов, в начале заболевания, характерно преобладание общемозговых симптомов над очаговыми.
Геморрагический инсульт возникает, как правило внезапно, обычно после волнения или сильного переутомления, вечером или днем. Начальные симптомы: головная боль, рвота, расстройство сознания, учащение дыхания, бради- или тахикардия, гемиплегия или гемипарез. Степень нарушения сознания бывает разной – кома, сопор, оглушение.
При развитии комы: сознание утрачено, реакция на раздражения отсутствует, глаза закрыты, взгляд безучастный, рот полуоткрыт, лицо гиперемированно, губы цыанотичны, дыхание периодическое, типа Чейна – Стокса с затрудненным вдохом или выдохом, пульс напряженный, замедленный, артериальное давление чаще повышено. Зрачки часто бывают изменены по величине (иногда расширен зрачок на стороне кровоизлияния), иногда отведение глаз в сторону (парез взора), опущение угла рта, отдувание щеки на стороне паралича (симптом паруса). На стороне противоположеной очагу, обнаруживаются симптомы гемиплегии: ротированная к наружи стопа, поднятая рука падает, как (плеть), выраженная гипотония мышц, снижение сухожильных рефлексов и кожных рефлексов, патологический рефлекс Бабинского.
Отмечаются менингеальные симптомы: рвота, расстройство глотания, задержка мочи или непроизвольное мочеиспусканиние. Обширные полушарные кровоизлияния иногда осложняются вторичным стволовым синдромом. Он проявляется прогрессирующими расстройствами дыхания, сердечной деятельности, сознания, глазодвигательными нарушениями, изменениями мышечного тонуса (периодические тонические спазмы с резким повышением тонуса в верхних и нижних конечностях) и децеребрационной регидности, вегетативными расстройствами.
При кровоизлиянии в мост отмечаются: миоз, парез взора в сторону очага (взор обращен в сторону парализованных конечностей). Раннее повышение мышечного тонуса (горметония, децеребрационная регидность) возникает при кровоизлияниях в оральные отделы ствола мозга.
Для кровоизлияние в мозжечок характерны симптомы: головокружение с ощущением вращения предметов, резкая боль в области затылка и шеи, рвота, миоз, симптом Гертвига –Мажанди (рассходящееся косоглазие в вертикальной плоскости) и синдром Парино (вертикальный парез взора, нарушение конвергенции и реакции зрачков на свет), нистагм, скандированная речь или дизартрия, отсутствие парезов конечностей, мышечная гипотония или атония, атаксия, ригидность шейных мышц.
Субарахноидальные кровоизлияния чаще возникают вследствие разрыва аневризмы сосудов основания мозга, реже – при гипертонической болезни, атеросклерозе сосудов головного мозга. Они иногда возникают в молодом возрасте. Заболевание начинается внезапно. Появляется головная боль (удар в затылок, чувство распространение в голове горячей жидкости), которая вначале может быть локальной (в области лба, затылка) затем становится разлитой. Нередко боль отмечается в шее, спине, ногах. Одновременно с головной болью возникают тошнота, рвота, часто кратковременные или длительные расстройства сознания, психомоторные возбуждения. Возможны эпилептические припадки.
Быстро развиваются менингеальные симптомы (ригидность шейных мышц, симптом Кернига). Очаговая симптоматика не определяется или выражена незначительно.
Ишемический инсульт может развиваться в любое время суток. Для него характерно преобладание очаговых симптомов над общемозговыми. Ишемический инсульт начинается с постепенного нарастания очаговых неврологических симптомов в течении нескольких часов, а иногда и в течении нескольких дней. Иногда может наблюдаться изменение степени выраженности очаговых симптомов, они то ослабляются, то снова усиливаются. У некоторых больных неврологические симптомы возникают почти мгновенно. Такая клиника характерна для эмболии.
Острое развитие ишемического инсульта может наблюдаться при тромбозе интракраниальной части внутренней сонной артерии или при острой закупорке крупной интрацеребральной артерии и проявляется сочетанием очаговых симптомов с выраженной общемозговой симптоматикой. Иногда ишемический инфаркт развивается медленно – в течении нескольких недель и даже месяцев. Очаговые симптомы определяются локализацией мозгового инфаркта. Инфаркты в системе внутренней сонной артерии. Внутренняя сонная артерия снабжает кровью большую часть полушарий большого мозга: кору лобной, теменной, височной областей, подкорковое белое вещество, подкорковые узлы, внутреннюю капсулу. Клинические проявления оклюзирующего поражения в начальном периоде чаще протекает в виде преходящих нарушений мозгового кровообращения (снижения зрения на один глаз и другие симптомы).
Нарушение мозгового кровообращения с развитием стойкого очагового синдрома имеет такие формы:
1) острая апоплексическая форма с внезапным началом;
2) подострая форма, развивающаяся медленно, в течении нескольких часов или дней;
3) хроническая псевдотуморозная форма, отличающаяся очень медленным (на протяжении дней и даже недель) нарастанием симптомов.
При интракраниальном тромбозе внутренней сонной артерии, наряду с гемиплегией и гемипестизией наблюдаются резковыраженные общемозговые симптомы: головная боль, рвота, различной степени нарушение сознания, психомоторное возбуждение, вторичный стволовой синдром.
Передняя мозговая артерия. Поверхностные ветви снабжают кровью медиальную поверхность лобной и теменной долей, парацентральную дольку, орбитальную поверхность лобной доли, наружную поверхность первой лобной извилины, большую часть мозолистого тела. Глубокие ветви кровоснабжают переднюю ножку внутренней капсулы, передние отделы головки хвостатого ядра, скорлупы, бледного шара, отчасти гипоталамическую область, эпендиму переднего рога бокового желудочка.
Клинический синдром при обширных инфарктах в бассейне передней мозговой артерии характеризуется спастическим параличом противоположных конечностей – проксимального отдела руки и дистального отдела ноги. Нередко наблюдается задержка или недержание мочи. Характерны хватательные рефлексы и симптомы орального автоматизма. При двухсторонних очагах отмечаются нарушения психики, снижение критики к своему состоянию, элементы антисоциального поведения, ослабление памяти. При левосторонних очагах возникает апраксия левой руки из-за поражения мозолистого тела.
При обширном корково – подкорковом инфаркте отмечается гемиплегия или гемипарез с преимущественным нарушением функции руки, расстройством всех видов чувствительности, гемианопсия. Инфаркт в доминантном полушарии приводит к афазии, нарушению счета, письма, чтения, праксиса.
Инфаркт в бассейне задних ветвей средней мозговой артерии проявляется так называемым теменно-височно-угловым синдромом – это гемианопсия, гемигипестезия с астереогнозом. Инфаркты в бассейне отдельных ветвей средней мозговой артерии протекают с более ограниченной симптоматикой: парез преимущественно нижней части лица и языка; при левосторонних очагах одновременно возникает моторная афазия.
Задняя мозговая артерия. Она снабжает кровью кору подлежащее белое вещество затылочно-теменной области, задние и медиальные отделы височной области. Глубокие ветви обеспечивают кровью значительную часть зрительного бугра, задний отдел гипоталамической области, зрительный венец и подбугорное ядро, утолщение мозолистого тела и часть среднего мозга. При инфаркте, в бассейне корковых ветвей задней мозговой артерии клинически наблюдается: гомонимная гемианопсия с сохранностью макулярного зрения или верхнеквадратная гемианопсия, реже – явления метаморфопсии и зрительной агнозии. При левосторонних инфарктах могут наблюдаться алексия и нерезко выраженная сенсорная афазия. Инфаркт в медиобазальных отделах высочной области, особенно при двустороннем поражении, вызывает выраженное нарушение памяти типа корсаковского синдрома и эмоционально-аффективные расстройства. При инфаркте в бассейне глубоких ветвей возникает синдром Дежерина-Русси: гемипестезия или гемианестезия, гиперпатия и дизестезия, таламические боли в противоположной половине тела, преходящий контралатеральный гемипарез, непостоянные: гемианопсия, гиперкинезы псевдоатетозного или хореатетозного характера, гемиатаксия, трофические и вегетативные нарушения.
Также возможны атаксия и интенционный тремор в контрлатеральных конечностях (верхний синдром красного ядра). Иногда в руке возникает гиперкинез хореатетозного типа. Может наблюдаться (таламическая) рука: предплечье согнуто и пронировано, кисть также находится в положении сгибания, пальцы слегка согнуты в пястно-фаланговых суставах, средние и концевые фаланги разогнуты.
Основная артерия. Дает ветви к мосту мозга, мозжечку и продолжается двумя задними мозговыми артериями. Острая оклюзия имеет симптомы поражения моста с расстройством сознания, вплоть до комы. Через несколько часов появляются двухсторонние параличи: лицевого, тройничного, отводящего, блокового и глазодвигательного нервов, псевдобульбарный синдром, параличи конечностей (геми-, пара- или тетраплегии), нарушения мышечного тонуса (децеребрационная ригидность сменяются гипо- и атонией), Иногда возникают мозжечковые симптомы, развивается «корковая слепота». Часто отмечаются двухсторонние патологические рефлексы, тризм. Наблюдаются вегетативно-висцеральные кризы, гипертермия, расстройство витальных функций, Исход не благоприятный.
Позвоночная артерия. Снабжает кровью продолговатый мозг, шейный отдел спинного мозга, мозжечек. Инфаркты имеют симптомы: вестибулярные (головокружение, нистагм), расстройства статики и координации движений, зрительные и глазодвигательные нарушения, дизартрия, реже наблюдаются выраженные двигательные и чувствительные нарушения. Иногда наблюдаются расстройства памяти по типу корсаковского синдрома различной продолжительности. Для закупорки интракраниального отдела позвоночной артерии характерно сочетание стойких альтернирующих синдромов поражения продолговатого мозга с преходящими симптомами оральных отделов мозгового ствола, затылочных и височных долях. Развиваются синдромы одностороннего поражения: Валенберга –Захарченко, Бабинского –Нажотта. При двухстороннем поражении позвоночной артерии возникает расстройство глотания фонации, дыхания и сердечной деятельности.
Артерии мозгового ствола. Кровоснабжение мозгового ствола осуществляется ветвями основной, позвоночной, и задней мозговой артериями. Инфаркты в области мозгового ствола являются результатом поражения артерий вертебрально-базилярной системы на различных уровнях. Для ишемических поражений мозгового ствола характерна разбросанность нескольких, обычно небольших, очагов инфаркта, что определяет большой полиморфизм клинических проявлений в разных случаях.
Если методика лечения будет применена во время начала процесса ишемии мозгового вещества, то зона инфаркта мозга будет минимальная, с минимальными клиническими проявлениями. Но, так как больной за соответствующей помощью обращается через несколько недель или месяцев после возникшего инфаркта мозга, то ставится задача только о возможности восстановления тех клеток головного мозга, в зоне очага поражения, которые еще возможно восстановить. Другими словами, с помощью соответствующей методики, борьба будет идти за те участки мозгового вещества, которые еще возможно восстановить. За счет этих, восстановленных участков головного мозга, в очаге поражения и будет идти уменьшение клинических симптомов заболевания, восстановление утраченных организмом человека функций.
Практика показывает, что восстановлению подлежат довольно значительные участки пораженного мозгового вещества, это подтверждается контрольными М. Р. Т. снимками головного мозга, и исчезновением многих симптомов заболевания, восстановлением довольно большого количества утраченных функций и движений в области туловища и конечностей, восстановлением речи и памяти. Практика применяемого лечения больных, после произошедшего инсульта в течении года, двух лет, трех лет, а иногда и пяти лет давала свои довольно существенные результаты. Эта методика лечения помогала восстанавливать утраченные функции и движения даже у больных перенесших несколько инсультов, где казалось это уже не возможно.
Результат лечения всегда лучше если, применяемая методика лечения, применяется своевременно и как можно раньше. Это дает возможность восстановить больше клеток головного мозга в участке мозгового вещества пораженном инсультом. Чем раньше начато применение соответствующей методики лечения, у больных с последствиями перенесенного инсульта, тем быстрее и лучше происходит восстановление утраченных функций и восстановление объема движений в конечностях.
Методика лечения применяется ежедневно, в течении нескольких месяцев. Как показывает практика применения этой методики, процесс восстановления утраченных функций и движений в конечностях и туловище, происходит постепенно, в начале лечения малозаметно. По мере длительности применяемого лечения происходит улучшение самочувствия больного человека, а также начинают появляться утраченные движения в конечностях и туловище. У больных в начале происходит уменьшение гипертонуса, они начинают двигаться при помощи посторонних, используя пораженную инсультом, половину туловища в начале как опору. Затем, по мере восстановления функций, больные начинают ходить на небольшие расстояния самостоятельно. В процессе лечения, объем активных движений еще увеличивается – это позволяет больному обслуживать себя самостоятельно. Чем меньше очаг инфаркта мозга и чем раньше и своевременно начато соответствующее лечение, тем выше эффективность его применения.