Субэндокардиальная ишемия на экг что это такое
Субэндокардиальное повреждение и ишемия миокарда могут вызвать увеличение амплитуды зубца Т. Образуется так называемый гигантский зубец Т. Этот изолированный признак резкого нарушения коронарного кровообращения очень кратковременный. Он регистрируется на ЭКГ иногда в течение всего нескольких десятков минут, иногда 3—4 ч. Если кровоснабжение миокарда улучшается, то зубец Т быстро снижается до нормы, если оно остается резко нарушенным, то на ЭКГ начинает смещаться вверх сегмент S—Т, так как область повреждения и ишемии выходит за пределы внутренних слоев стенки желудочков, а затем появляются изменения комплекса QRS, вызванные развивающимся некрозом.
Все изменения на ЭКГ, связанные с повреждением миокарда, непродолжительны, так как эта, по существу, парабиотически измененная ткань при дальнейшем ухудшении кровообращения в течение короткого времени (несколько часов, 1—8 сут) некротизируется, при улучшении же кровообращения восстанавливается нормальное состояние миокарда. В последнем случае на ЭКГ не регистрируется смещение сегмента S—Т.
Ишемия участков миокарда, расположенных в толще стенки или ближе к эпикарду желудочка (интрамуральный инфаркт), приводит к расстройству процессов обмена в мышце и к нарушению градиента концентрации ионов калия. В результате в области ишемии при инфаркте или без него происходят уменьшение электродвижущей силы и замедление угасания возбуждения. На ЭКГ это отражается изменениями формы, амплитуды и направления зубца Т. Последний в связи с развитием ишемии сначала уширяется и снижается, а затем становится отрицательным.
Для острого инфаркта миокарда характерно наличие отрицательного, симметричного, с заостренной вершиной зубца Т в отведениях с положительным электродом над областью поражения — «отрицательный коронарный зубец Т». В отведениях с противоположной инфаркту стороны сердца в острый период регистрируются «положительные коронарные» (остроконечные) зубцы Т.
Замедление угасания и уменьшение электродвижущей силы в этот период систолы в зоне ишемии приводят к уменьшению вектора Т пораженной области и отклонению суммарного вектора Т сердца в противоположную расположению очага инфаркта сторону. При этом зубец Т в отведениях с положительным электродом над инфарктом становится глубоким отрицательным, а в отведениях с противоположной стороны сердца — высоким положительным.
В заключение необходимо отметить, что для большого свежего инфаркта миокарда характерны следующие основные изменения зубцов и сегментов ЭКГ:
— в отведениях с положительным электродом над очагом поражения в связи с развитием некроза образуется глубокий и широкий зубец Q или глубоко расщепляется восходящее колено зубца R;
— уменьшается высота зубца R;
— вследствие нарушения электрической активности окружающих очаг некроза поврежденных и ишемизированных тканей происходят смещение сегмента S—Т вверх от изолинии и образование глубокого отрицательного зубца Т;
— в отведениях с положительным электродом, расположенным в противоположной по отношению к очагу инфаркта стороне сердца, увеличивается зубец R, сегмент S—Т смещается вниз от изолинии и зубец Т становится высоким, заостренным;
— наблюдается иа ЭКГ перегрузка предсердий.
Субэндокардиальная ишемия
Заболеваемость сердечно-сосудистой патологией стремительно растет, приобретая характер эпидемии. Также повышаются показатели смертности от данных проблем, что делает вопрос лечения и особенно профилактики важнейшим в современном обществе. Ишемическая болезнь сердца, как одно из проявлений атеросклероза сосудов, имеет несколько форм. Одна из них носит название субэндокардиальной ишемии. Какое же значение несет в себе замысловатый термин и что делать, если врач поставил такой диагноз?
Понятие «ишемия миокарда» и ее виды
Под ишемией подразумевается несоответствие потребности в кислороде органов или тканей к его поставкам, вследствие чего развивается гипоксия. Кислород к тканям вместе с кровью поставляют артериальные сосуды. Если их проходимость нарушается, приток крови и, соответственно, количество кислорода снижается. Если орган выполняет постоянную механическую работу, как миокард сердца, он нуждается в быстрой ликвидации ишемии, иначе в нем могут возникнуть необратимые изменения (некроз).
В строении стенки сердца выделяют три слоя:
Исходя из этого ишемия может быть локализована под наружным шаром стенки (субэпикардиально) миокарда, под внутренним (субэндокардиально) или проходить через всю стенку (трансмурально). Субэндокардиальные зоны имеют гораздо большую чувствительность к ишемии, чем другие, вследствие того, что коронарные артерии подходят к сердечной мышце со стороны эпикарда. Под эндокардом расположены артерии самого мелкого калибра. Поэтому субэпикардиальные слои кровоснабжаются более мощно, но и ишемия этих зон всегда более значима. Кроме этого, наружный и внутренний слои миокарда всегда подвергаются большему сдавливанию при сокращениях сердца, чем средние.
Субэндокардиальная ишемия имеет преходящий (транзиторный) характер и ограничена небольшим участком миокарда. Она вызывает появление отрицательного заряда кардиомиоцитов. Процесс формирования и распространения электрического импульса в сердце происходит, благодаря проводящей системе сердца. Во время прохождения этого импульса по миокарду в клетках происходят сложные биоэлектрические процессы:
Субэндокардиальная ишемия затрагивает процессы реполяризации без изменений деполяризации. Субэпикардиальная ишемия распространяется и на эндокард и на эпикард, охватывая более значительную площадь миокарда.
Причины
Основной причиной ишемии в субэндокардиальной зоне является атеросклероз коронарных сосудов, при котором в стенке артерий откладываются липиды. Формируются бляшки, которые суживают просвет. Кроме того, при колебаниях артериального давления, значительных физических нагрузках крышка такой бляшки может надорваться, вследствие чего возникают все условия для развития тромбоза. Это может привести к полной закупорке сосуда.
Еще одним механизмом развития субэндокардиального ишемического процесса может быть временный сосудистый спазм, возникающий при воздействии неблагоприятных факторов:
Большинство процессов в организме, которые способствуют ишемии миокарда, возникают из-за неправильного образа жизни:
Кроме атеросклеротического поражения коронарных артерий причиной субэндокардиальной ишемии может быть органическое поражение сосудов, которое развивается вследствие системных заболеваний соединительной ткани, сифилиса или другой сосудистой патологии.
Симптомы
Первым симптомом субэндокардиальной ишемии может быть неприятная тяжесть в грудной клетке за грудиной. Также может появляться боль в загрудинной области давящего, сжимающего или жгучего характера. Она иррадиирует в левую лопатку, левую руку, левую половину шеи и нижней челюсти. Продолжительность болевого приступа не превышает 15 минут. Провоцируется он физическими нагрузками или эмоциональными потрясениями.
Другие симптомы сниженного кровоснабжения субэндокардиальных зон сердечной мышцы:
Существуют также безболевые формы патологии, которые часто наблюдаются у больных сахарным диабетом, так как у них нарушена чувствительность из-за диабетической полинейропатии. Эта форма очень опасна, ведь ее сложно рано выявить. В данном случае следует обращать внимание на так называемые эквиваленты стенокардитической боли — внезапное появление одышки, резкой слабости или потливости.
Диагностика
Диагностировать субэндокардиальную ишемию миокарда можно на ЭКГ. При этом важно снять пленку во время приступа боли, так как в межприступном периоде изменений может не быть. Ввиду этого при типичных жалобах стенокардитического характера врач может назначить холтеровский мониторинг ЭКГ — фиксация суточной электрической активности сердца. Иногда назначают провокационные пробы (велоэргометрия или тредмил-тест) для регистрации скрытых форм болезни и установления степени тяжести стенокардии.
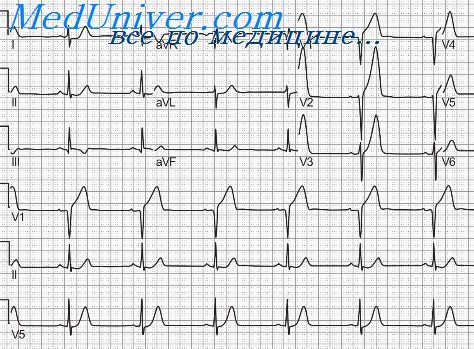
Субэндокардиальная ишемия на ЭКГ проявляется типичными изменениями зубца Т и сегмента ST, которые отображают процессы реполяризации. Субэндокардиальную ишемию следует отличать от субэндокардиального повреждения. При нем начинаются изменения сегмента ST в виде его депрессии. Если депрессия ST и появляется при ишемии, то она носит преходящий характер.
Исходя из того, какая стенка левого желудочка поражена, на пленке будет разная ЭКГ-картина.
При поражении передних отделов миокарда, которая часть будет ближе к грудной стенке и, соответственно, к электроду, в грудных отведениях будет высокий заостренный зубец Т, направлен вершиной выше изолинии.
Такой Т еще носит название «коронарный».
При поражении задних отделов левого желудочка, которые находятся дальше от грудной стенки и электрода, в грудных отведениях регистрируется позитивный со сниженной амплитудой зубец Т. Иногда он вовсе сглаживается.
Также наблюдается расширение зубца Т из-за замедления прохождения импульса по миокарду.
Лечение и профилактика
Лечение субэндокардиальной ишемии как проявления ишемической болезни сердца сводится к коррекции образа жизни, а также к медикаментозному лечению, которое включает:
При сопутствующей артериальной гипертензии обязательно назначается антигипертензивная терапия (ингибиторы АПФ, бета-блокаторы, сартаны). Эти средства, а также мочегонные показаны и при наличии сердечной недостаточности с целью достижения компенсации заболевания.
Больным желательно провести коронарографию с целью выявления мест органического стеноза артерий. Это поможет решить вопрос необходимости хирургического вмешательства, чтобы предотвратить развитие инфаркта миокарда.
Основными средствами профилактики ишемии сердечной мышцы являются:
Раннее выявление недостаточного питания миокарда может предотвратить серьезные осложнения атеросклероза (инфаркт, аритмии, сердечная недостаточность), которые приводят к инвалидизации больного и несут прямую угрозу его жизни.
Ишемическая болезнь сердца
Ишемия сердца (ИБС) — нарушение кровоснабжения сердечной мышцы, связанное с поражением коронарных артерий. Состояние протекает в острой и хронической форме, от чего зависит клиническая картина заболевания.
Для такого раздела медицины, как кардиология ишемическая болезнь сердца — давно изученное состояние, поэтому лечение не вызывает затруднений. Квалифицированный медицинский персонал “Клиники АВС” окажет лучшую медицинскую помощь, специалисты укажут, какие клинические рекомендации при ишемической болезни сердца следует соблюдать, чтобы не допустить обострения болезни.
Общие сведения
Здесь мы видим средние цены в клиниках, которые размещаются в районе указанных станций метро, но в соответствии с Федеральным законом «О Рекламе», мы не указываем названия клиник.
Причины и факторы риска
Также ИБС ишемическая болезнь сердца возникает на фоне тромбоэмболии или спазма коронарных артерий, которые зачастую развиваются на фоне атеросклероза.
Классификация
Симптомы ИБС
Клинические проявления во многом зависят от формы патологии. В целом хроническая ишемическая болезнь сердца отличается волнообразным протеканием: периодическое обострение и стихание симптоматики. Примерно треть пациентов не ощущают беспокоящих проявлений. Однако со временем патология прогрессирует и начинают беспокоить:
Если игнорировать симптомы ИБС, болезнь приобретает хроническую форму, при которой дополнительно возможна отечность ног.
Осложнения
Многие пациенты, которые страдают от ишемии, протекающей в легкой форме, со временем перестает воспринимать заболевание как угрозу, что очень зря. Вряд ли они догадываются, чем опасна ишемическая болезнь сердца. Патология склонна прогрессировать и без лечения приводит к тяжелым последствиям.
Хроническая ишемическая болезнь сердца вызывает инфаркт, при котором развивается отмирание тканей сердечной мышцы. Также болезнь грозит внезапной коронарной смертью, при которой происходит полная остановка сердца. Патология может спровоцировать ухудшение работы сердца и снижение его способности перекачивать кровь.
Диагностика
Диагностика включает комплекс мероприятий. Врач опрашивает пациента относительно беспокоящих симптомов и характера их протекания (с чем связаны обострения, как часто беспокоят), изучает анамнез (болел ли пациент ишемией ранее, проводилось ли лечение, какие хронические заболевания имеет и пр.).
Важное значение в диагностике патологии имеет ЭКГ. Методика позволяет обнаружить нарушения нормального функционирования сердца. ЭхоКГ помогает определить размеры органа, состояние клапанов, полостей, оценить сократительную способность, наличие акустических шумов. Иногда проводят эхокардиографию с физической нагрузкой. Метод позволяет выявить латентную форму ИБС.
Чтобы определить состояние сосудов назначается коронарография. Она помогает установить степень окклюзии, стеноза, проходимости сосудов. Визуализировать сердце в разных плоскостях позволяет МРТ.
Лечение ИБС
Терапия ИБС должна быть комплексной. Пациенту назначается немедикаментозное лечение с коррекцией образа жизни и питания. Больному следует уменьшить физическую активность, чтобы не повышать потребность миокарда в кислороде. Также необходима диета, которая улучшит показатели крови, снизит вероятность отложений на стенках сосудов и уменьшит нагрузку на сердечную мышцу. Пациенту нужно ограничить соль, жиры, быстрые углеводы. Важно следить за калорийностью потребляемой пищи.
Также может быть назначена лекарственная терапия: антиагреганты (повышают текучесть крови), бета-адреноблокаторы (для снижения частоты сокращений сердца) и гипохолестеринемические средства (снижают холестерин в крови). Если нет ограничений к применению, то могут назначить нитраты (для снижения болевого симптома), диуретики (для снижения АД, устранения отеков) и пр. Если терапевтический эффект отсутствует или недостаточно выражен, имеется высокий риск развития инфаркта при ишемической болезни сердца, то показана операция.
Процедуры, проводимые в лечении ИБС:
Прогноз ишемической болезни сердца и профилактика
ИБС имеет благоприятный прогноз ишемической болезни сердца при раннем обращении к врачу и своевременном лечении. Каждый случай индивидуален и зависит от степени поражения миокарда, первопричины патологии (сахарный диабет, расстройства жирового обмена и пр.). Иногда достаточно приема медикаментов, ЗОЖ и ПП. В иных ситуациях требуется операция. Важно чтобы клинические рекомендации при ишемической болезни сердца относительно образа жизни соблюдал каждый пациент: не курил, не употреблял спиртное, следил за весом, питанием, психологическим здоровьем, контролировал АД и при беспокоящих симптомах обращался к врачу.
Если вас беспокоят боли в сердце, вы находитесь в зоне риска развития патологии, то не откладывайте поход к врачу. Кардиологи “Клиники АВС” окажут профессиональную помощь в лечении ИБС и помогут установить первопричину патологии, чтобы сделать лечение максимально эффективным.
Ишемическая болезнь сердца (ИБС): причины, симптомы, лечение
Ишемическая болезнь сердца – хроническое или остро развивающееся заболевание, характеризующееся частичной или полной остановкой кровоснабжения сердечной мышцы.
Причиной этого явления служит спазм и тромбоз коронарных артерий, как правило, вследствие их атеросклеротических изменений.
Ишемия органа проявляется чаще всего приступообразной болью в груди – стенокардией, при резком и выраженном нарушении кровотока в сосудах развивается инфаркт миокарда.
Распространенность заболевания
В России ИБС страдает около 5,1-5,3% населения. При этом ишемическая болезнь сердца остается основной причиной смертности и инвалидизации населения. Во всем мире на долю смертей от патологий сердечно-сосудистой системы приходится треть диагностированных случаев. В России этот показатель выше и составляет 57%, из которых 29% – летальные исходы вследствие именно ишемии миокарда.
Страдают ишемией миокарда преимущественно лица старше 40 лет. В молодом и среднем возрасте ишемическую болезнь сердца чаще выявляют у мужчин, с повышением возраста соотношение заболевших выравнивается.
Факторы риска развития ишемии миокарда
Предрасполагающие к этому заболеванию факторы условно делятся на две группы – изменяемые и неизменяемые. При устранении или коррекции первых значительно уменьшается риск возникновения ишемической болезни сердца.
Симптомы и формы ИБС
Стенокардия
Состояние характеризуется приступами сдавливающей или жгучей боли за грудиной, которая появляется обычно при физическом и эмоциональном стрессе. Она может иррадиировать в левую руку, шею, плечо, нижнюю челюсть, подлопаточную область, верхнюю часть живота. За это стенокардию называют также «грудной жабой». Продолжительность боли обычно составляет несколько минут. В зависимости от стабильности течения заболевания выделяют стабильную и нестабильную формы стенокардии.
Первая возникает только после физической или психоэмоциональной нагрузки, при повышении артериального давления, тахикардии. По мере развития заболевания объем доступной человеку активности сокращается, и при четвертом классе патологии он уже не может совершать никакого движения без того, чтобы не развивались приступы загрудинной боли.
Нестабильная стенокардия может быть впервые возникшей – спустя месяц и меньше после появления симптомов, прогрессирующей и ранней постинфарктной. Для прогрессирующей стенокардии характерно снижение переносимой нагрузки, например – уменьшение расстояния, которое человек может пройти без появления симптомов.
Нестабильная стенокардия требует обследования и лечения в условиях больницы, высок риск инфаркта миокарда.
Инфаркт миокарда
Развивается остро. Вследствие продолжительного снижения кровотока или при его полном прекращении к отдельным участкам сердечной мышцы, происходит омертвение участка сердечной мышцы – некроз. Участок поражения может быть разных размеров в зависимости от диаметра пострадавшего сосуда, потому заболевание нередко называют крупноочаговым или мелкоочаговым инфарктом миокарда.
Болевые ощущения при этом состоянии интенсивные, давящего и сжимающего характера, нередки также приступы жгучей «кинжальной» боли. У многих больных она имеет типичную локализацию в загрудинной области, но может также захватывать и зону слева от грудины или распространиться на всю поверхность грудной клетки. При этом пациент испытывает «страх смерти», тоску, возникает чувство обреченности, может быть беспокоен и сильно возбужден.
Локализация болей при инфаркте миокарда может быть практически любой, например, иногда боли возникают даже в животе. Встречается и безболевая форма.
При мелкоочаговом поражении симптомы могут быть «смазаны», а диагностика по ЭКГ бывает затруднена.
Спонтанная ишемия «Принцметалла»
Постинфарктный кардиосклероз
Сердечная недостаточность
Нарушения ритма сердца
Безболевая ишемия миокарда
Внезапная сердечная смерть
Диагностика ишемической болезни сердца
Обычно заподозрить заболевание помогают жалобы и симптомы, характерные именно для ишемической болезни сердца. С целью подтверждения ишемии миокарда используют инструментальные и лабораторные методы диагностики.
Позитронно-эмиссионная томография (ПЭТ) применяется для диагностики жизнеспособных клеток сердечной мышцы. Используются радиофармпрепараты, по накоплению которых в клетках сердца выявляют жизнеспособные и некротизированные участки.
Среди инвазивных методик применяется коронарография – рентгенологическое исследование сосудов с помощью контрастного вещества.
Лечение ИБС
Лечение ишемической болезни сердца включает изменение образа жизни, прием медикаментов и в ряде случаев хирургическое вмешательство. Всем больным рекомендуется отказаться от пагубных привычек, проводить больше времени на свежем воздухе, снизить избыточную массу тела. В питании необходимо избегать продуктов с высоким содержанием жира, очень соленых и сладких блюд. Категорически запрещены курение, самовольное прекращение приема назначенных лекарственных препаратов. Все это может привести к резкому ухудшению состояния пациента.
Для купирования приступа стенокардии нужно немедленно прекратить физическую нагрузку, обеспечить доступ свежего воздуха и принять нитроглицерин под язык либо использовать нитрат в виде спрея.
При наличии сопутствующих заболеваний, особенно сахарного диабета и гипертонической болезни, требуется их лечение, достижение целевых уровней давления и глюкозы крови.
Меры по профилактике сердечно-сосудистой патологии
Чтобы избежать развития заболеваний сердца, нужно отказаться от курения и сократить употребление алкоголя.
Сильный стресс – также один из предрасполагающих факторов к возникновению ИБС. Стресс из жизни убрать невозможно, но можно правильно реагировать на него: человек эволюционно устроен так, что после любого стресса необходима мышечная работа. Поволновались или расстроились – после этого надо поприседать, пробежаться, пройтись – мышцы должны устать. При сильных волнениях может потребоваться использование успокоительных, для подбора которых нужно обратиться к врачу.
Полезны для профилактики ишемии регулярные занятия спортом с умеренной физической нагрузкой. Также нужно следить за своим весом и артериальным давлением. Всем лицам старше 40 лет необходимо ежегодно обследоваться – сдавать биохимический анализ крови для проверки уровня холестерина в крови, делать ЭКГ.
Бессимптомная ишемия миокарда
Несмотря на эти рекомендации, вопрос о целесообразности проведения рутинных скрининговых исследований у практически здоровых лиц с целью выявления ишемии миокарда остается дискуссионным. Это связано с тем, что у практически здоровых лиц ишемию миокарда нередко диагностируют во время нагрузочного теста только по изменению сегмента ST, но без сопутствующих болей в грудной клетке. Отсутствие симптоматики явилось основанием для предположения о том, что изменения сегмента ST во время теста с физической нагрузкой, не сопровождающиеся болями в грудной клетке, не всегда отражают ишемические изменения миокарда и могут быть источником ложноположительных данных. Подобные сомнения возникли вследствие неправильного отбора пациентов для стресс-теста, при котором большинство обследованных исходно имели низкую вероятность диагноза ИБС. В то же время при правильном отборе на исследование (лица с высокой вероятностью ИБС) безболевая депрессия сегмента ST при нагрузке позволяет выделить группу пациентов с высоким риском развития сердечно-сосудистых событий и кардиальной смерти.
Диагностика
Преходящая ишемия миокарда наиболее часто бывает субэндокардиальной. Эпизоды субэндокардиальной ишемии обычно диагностируют с помощью ЭКГ-мониторирования по горизонтальной или косонисходящей депрессии сегмента ST >1 мм на расстоянии 0,06-0,08 с от точки J продолжительностью не менее 1 минуты.
Отсутствие стенокардии во время ишемии миокарда в некоторых случаях можно объяснить незначительной продолжительностью и/или небольшой выраженностью ишемии. При значительной выраженности и продолжительности ишемии отсутствие болевого синдрома могут обусловливать несколько механизмов. Вероятно, причины отсутствия стенокардии различны: у пациентов с сочетанием болевых и безболевых приступов, у пациентов с преимущественно безболевыми приступами и у больных сахарным диабетом.
Сочетание эпизодов болевой и безболевой ишемии миокарда. Импульсы, проводимые по кардиальным афферентным нервным волокнам, модулируются в ганглиях сердца, ганглиях средостения и грудной клетки (афферентные волокна сердца, проходящие в симпатических нервах) или в ядрах tractus solitarius (афферентные волокна сердца, проходящие в парасимпатических нервах). Затем модуляция импульсов осуществляется в сером веществе головного мозга, расположенном около сильвиева водопровода, в гипоталамусе и таламусе. После этого импульсы билатерально подходят к различным участкам коры головного мозга, где и могут трансформироваться в болевые ощущения.
Реакция внутренних ганглиев сердца изменяется в возбуждающих и тормозящих синапсах. Местное воздействие на внутренние кардиальные нейроны ряда факторов (субстанция Р, брадикинин, окситоцин, ацетилхолин, никотин, аденозин и АТФ) приводит к изменению активности внутренних нейронов сердца. Установлено, что аппликация этих факторов на эпикардиальную поверхность сердца изменяет активность нейронов узловых ганглиев продолжительностью до 45 минут. Инфузия очень низких доз аденозина может уменьшить выраженность стенокардии, вызванной физической нагрузкой. Эти данные свидетельствуют о том, что восприятие ишемических болей в грудной клетке зависит не только от выработки сигналов, инициируемых ишемией миокарда, но и от модуляции их во внутренних ганглиях сердца, ганглиях средостения и грудной клетки.
Дальнейшее изменение импульсов, вызванных ишемией, может происходить в ЦНС на спинальном или супраспинальном уровне. Однако после достижения ЦНС афферентные импульсы проводятся в спиноталамическом тракте совместно с другими висцеральными и соматическими афферентными нервными импульсами. Маловероятно, что на этом уровне возможно избирательное подавление ишемических болей в грудной клетке, имеющих одинаковую продолжительность и выраженность. Таким образом, точный механизм отсутствия болевого синдрома у пациентов с сочетанием болевых и безболевых приступов ишемии остается неизвестным.
Отсутствие стенокардии у пациентов с БИМ. У лиц, которые никогда не испытывали ангинозных болей даже при развитии выраженной, продолжительной ишемии или у которых возникают преимущественно безболевые эпизоды, отсутствие болей может быть обусловлено психологическими факторами, стойко подавляющими восприятие боли. Это предположение подтверждается генерализованным нарушением восприятия боли. Действительно, пациенты с БИМ имеют более высокий порог и толерантность к болевым стимулам по сравнению с лицами с болевой ишемией. Эти данные подтверждаются при использовании следующих типов стимуляции: ишемия предплечья, холодовое воздействие, внутривенное введение аденозина, раздражение зубной пульпы и т.д. Изучение личностных особенностей пациентов с бессимптомной ишемией также выявляет более низкие показатели нервозности и возбудимости и более высокие показатели мужественности и меньшую предрасположенность к жалобам.
Существует предположение о роли эндогенных опиоидов в патогенезе БИМ. Известно три группы эндогенных опиоидов, происходящих от трех разных молекул-предшественников: 1) эндорфины, которые секретируются в основном гипофизом; 2) энкефалины, секретируемые надпочечниками; 3) динорфины, источник которых пока не известен. Эндогенные опиоиды действуют центрально, вызывая селективное подавление ноцицептивных нейронов. Вместе с тем, по данным позитронной эмиссионной томографии, у пациентов с БИМ по сравнению с пациентами со стенокардией оказалась значительно меньшей активация коры головного мозга во время ишемии миокарда.
Клиническая и прогностическая значимость БИМ при стабильном течении ИБС. Оценка суточного ритма эпизодов ишемии миокарда при стабильном течении ИБС выявляет пик их возникновения в утренние часы, особенно в течение первых часов после пробуждения и начала трудовой активности, то есть в период, которому соответствует максимальная симпатическая активация с соответствующим повышением потребности миокарда в кислороде и тонуса коронарных артерий. По данным амбулаторного ЭКГ-мониторирования (АЭКГМ), у пациентов со стабильным течением ИБС наличие бессимптомных эпизодов ишемии миокарда во время обычной повседневной активности может указывать на неблагоприятный прогноз. Так, при 24-часовом ЭКГ-мониторировании D.Tzivoni и соавт. среди 224 больных со стабильным течением ИБС после инфаркта миокарда у 33% выявили эпизоды безболевой ишемии миокарда. В течение 28-месячного наблюдения частота сердечно-сосудистых событий (смерть, повторный инфаркт, госпитализация по поводу стенокардии, баллонная ангиопластика или АКШ) составила 51% среди больных с эпизодами ишемии по сравнению с 12% среди пациентов без подобных изменений (p 60 минут за 24 часа повышало прогностическую ценность развития коронарных событий, включая процедуры реваскуляризации. A.Rebuzzi и соавт. при обследовании 102 больных с нестабильной стенокардией выявили, что при мультивариационном анализе преходящая ишемия миокарда по данным 24-часового ЭКГ-мониторирования оказалась наиболее сильным предиктором неблагоприятных кардиальных событий. Прогностическая ценность выявляемой при суточном мониторировании ЭКГ депрессии сегмента ST у больных с нестабильной стенокардией увеличивается при одновременном изучении частотных показателей вариабельности ритма сердца.
Подробный анализ особенностей ишемии миокарда у пациентов с острым коронарным синдромом был проведен в исследовании D.J.Patel и соавт. У 256 больных с нестабильной стенокардией или инфарктом миокарда без зубца Q проводилось 48-часовое ЭКГ-мониторирование на фоне максимальной медикаментозной терапии. В течение 10 629 часов мониторирования у 44 пациентов (17,2%) развилось 176 эпизодов преходящей ишемии. Средняя ЧСС в момент развития ишемии составляла 68 ударов в минуту, причем она во время бессимптомной ишемии миокарда достоверно не отличалась от пульса во время болевой ишемии. Более половины эпизодов ишемии миокарда развивалось без предшествующего повышения ЧСС.
Большая часть эпизодов ишемии (64%) развивалась в период с 22 часов до 8 часов. Время возникновения и характер эпизодов ишемии не различались у больных с инфарктом миокарда без зубца Q и нестабильной стенокардией, но при инфаркте миокарда эпизоды ишемии возникали чаще по сравнению с нестабильной стенокардией (27,3% и 15,1% соответственно) и были более длительными (в среднем 20 минут и 13,5 минуты соответственно, p