Смешанная малярия. В эндемичных по малярии районах встречается одновременное заражение несколькими видами плазмодиев. Это приводит к нетипичному течению болезни, затрудняет диагностику.
Такое разнообразие органных симптомов затрудняет диагностику, является причиной ошибочных диагнозов.
Профилактика малярии проводится путем приема антималярийных препаратов лицами, выезжающими в зоны, где распространена малярия и осуществляются мероприятия по защите от комаров. Прием препарата следует начать за неделю до выезда в очаг, продолжать весь период пребывания в очаге и в течение 4 нед после выезда из очага.
Для защиты от укусов комаров в местах, где распространена малярия, следует спать в комнатах, двери и окна которых затянуты сеткой, или спать под сетчатым пологом, желательно пропитанным инсектицидом.
Для персональной защиты также эффективны закрытая одежда и репелленты.
| Версия для печати | Версия для MS Word | Эпидемиологический надзор |

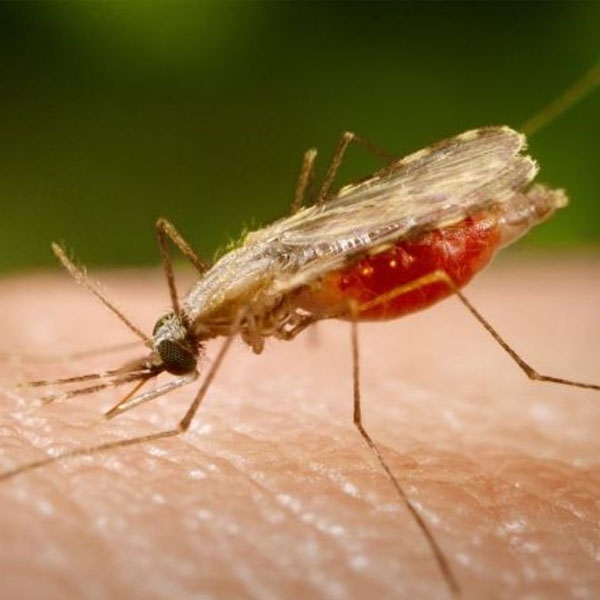
| (c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2021 г. Адрес: 629000, г. Салехард, ул. Титова, д. 10 Малярия: симптомы, диагностика, лечение, профилактикаМалярия относится к числу самых распространенных инфекций по всему миру. Особо восприимчивы к заболеванию дети до 5 лет и беременные женщины [1]. Заражение происходит через укус комара, который выполняет роль переносчика возбудителя – малярийных плазмодий. Наиболее опасной считается тропическая малярия, вызываемая паразитом Plasmodium falciparum. Для заболевания характерны периодическое повышение температуры, увеличение печени и селезенки, снижение уровня гемоглобина. Первые симптомы обычно выражены слабо, поэтому инфекция чаще всего диагностируется на поздней стадии, когда уже развилось тяжелое поражение. В связи с этим борьба с малярией основана на своевременном выявлении и эффективном лечении инфекции. Для профилактики применяют инсектициды для уничтожения переносчиков и вакцины против возбудителей. Как происходит заражениеУченым, изучающим малярию, не сразу удалось выяснить, что это за болезнь, и как происходит инфицирование. При тропической малярии, которую вызывает Plasmodium falciparum, зараженные эритроциты прилипают к внутренней оболочке кровеносных сосудов (эндотелию), что вызывает их закупорку и ишемию – нарушение работы или тяжелое повреждение тканей и органов из-за местного снижения кровообращения. Больше всего страдают головной мозг, легкие, почки и желудочно-кишечный тракт. Симптомы малярииПризнаки проявляются в основном через 10-14 дней после заражения. В условиях умеренного климата или при сильном иммунитете латентный период (без клинического проявления) занимает от одного до трех месяцев. Малярия может начинаться с общего недомогания – лихорадки, озноба, головной боли. Эти симптомы могут длиться несколько месяцев. По мере прогрессирования заболевания появляются боли в суставах, кровь в моче, желтуха, признаки ишемии (судороги, кома, кровоизлияния в глаза) и нарушения работы внутренних органов (почечная и печеночная недостаточность, нефрит, нефроз, увеличение печени и селезенки). У детей наблюдаются одышка, бледность или синюшность кожи, возбуждение на фоне сниженной физической активности, бессонница или частые пробуждения, судороги. Заражение плода приводит к самопроизвольному аборту, мертворождению, рождению детей со сниженным весом или с врожденной инфекцией. Диагностика малярииГлавная задача при сборе анамнеза и первичном осмотре пациента – распознать признаки инфекции, установить риск заражения и его источник. Лечение малярииПри подозрении на малярийную инфекцию терапию можно начать без подтверждения диагноза, если пациент проживает на территории с высоким риском заражения или вернулся из поездки в такую страну, а также в случае невозможности провести лабораторные исследования. После подтверждения диагноза лечение направлено на прерывание жизненного цикла паразита в организме, предотвращение тяжелых осложнений у пациента и смертельного исхода. Конкретный терапевтический подход зависит от выявленного возбудителя и стадии инфекции, а также индивидуальных особенностей пациента (хронические или сопутствующие заболевания, состояние иммунитета, у женщин наличие беременности, отсутствие ответа на антималярийные препараты). Для достижения максимального эффекта применяют комбинированную терапию. Основные лекарства от малярии включают производные артемизинина, хинин или его производное хлорхинин в сочетании с примахином. При четырехдневной малярии примахин не назначают из-за устойчивости ее возбудителя к этому препарату. Тяжелая тропическая малярия поддается лечению артесунатом, артеметером и хинином, а при их недоступности – хинидином для инъекций под контролем ЭКГ. Осложнения заболевания лечатся согласно общепринятым схемам. Для предотвращения рецидивов и при чувствительности возбудителя пациенту после выписки назначают длительный прием примахина. Профилактика малярииНа сегодняшний день существуют широкие возможности для путешествий, включая страны с повышенным риском заражения малярией. В поездки часто отправляются наиболее подверженные заболеванию категории людей: дети и беременные женщины. В связи с этим целесообразно обеспечить путешественникам консультацию у специалистов перед отъездом для повышения информированности населения. Кроме того, возможен самостоятельный прием препаратов из группы аминохинолинов, если планируется путешествие в страны с высокой заболеваемостью или в соседних районах были зарегистрированы случаи инфекции. В связи с частыми случаями фальсификации антималярийных препаратов рекомендуется покупать их заранее в достаточном количестве и брать с собой в дорогу. Перспективным направлением в борьбе против инфекции считается разработка прививки от малярии. Несмотря на то, что она не исключает риск заражения, ее применение значительно снижает заболеваемость. Вакцина RTS, S (Mosquirix) считается самой эффективной на сегодняшний день, сокращая вероятность заражения тропической малярией в среднем на 50% [3]. МалярияЧто такое малярияМалярия — это трансмиссивная (передающаяся через кровососущих насекомых) инфекция, ранее известная как «болотная лихорадка». Она протекает с периодическим сильным ознобом и повышением температуры, увеличением печени и селезенки, анемией, отличается рецидивирующим течением. Возбудитель болезни — малярийный плазмодий, его носителем является самка комара рода Anopheles. Малярийные плазмодии паразитируют в клетках печени и в эритроцитах, вызывают их значительное разрушение. Передача инфекции происходит при укусе малярийным комаром человека, зараженного малярией. Затем в кишечнике комара идет созревание плазмодиев и при укусе здорового человека зараженный комар впрыскивает ему паразитов. Те сначала попадают в печень, где растут и развиваются. Созревшие плазмодии проникают из печени в кровоток, где поражают эритроциты. Реже бывает заражение при переливании инфицированной крови, передача инфекции от матери ребенку в период беременности. Зафиксированы случаи инфицирования при использовании загрязненного кровью шприца или хирургического инструментария. Малярия распространена в странах с влажным тропическим и субтропическим климатом, но, в связи с развитым туризмом, ее все чаще находят и на территории Европы, в том числе в России. Пик заболеваемости приходится на осенне-летний период. По данным ВОЗ, в 2019 году заболело малярией 209 миллионов людей и умерли от болезни 409 тысяч. Симптомы малярииЧерез 1-4 недели после заражения возникают симптомы, которые имеют определенную цикличность — обострение сменяется улучшением состояния. Наиболее типичные признаки: последовательное появление озноба, жара и пота. Температура повышается до 40-41 градуса и держится 5-8 часов. После приступа резко падает температура, наступает сильная усталость и больной впадает в глубокий сон. Одновременно возможно появление: Из-за разрушения эритроцитов (гемолитическая анемия) на 2-3 неделю возникает желтуха с пожелтением кожи и склер глаз, а моча и кал не меняют окраску или темнеют. Малярийная инфекция без лечения смертельно опасна, особенно для детей и беременных женщин. Осложнения малярии: коматозное состояние, отек мозга, разрыв селезенки, почечная недостаточность, психические расстройства. Возбудители малярииУ человека малярию вызывают плазмодии 4 видов: Бесполый цикл развития происходит в организме человека, а основной (половой) в организме главного хозяина — самок комаров Anopheles. Комар кусает больного человека и в его организм с кровью попадают мужские и женские половые клетки плазмодиев. После оплодотворения и нескольких промежуточных циклов (зигота, ооциста) образуется спорозоит, попадающий в слюнные железы комара и передающийся здоровому человеку при укусе. В организме человека возбудитель малярии из крови переходит в печень и иммунные клетки (тканевые макрофаги), где плазмодии созревают до мерозоитов. Мерозоиты проникают в эритроциты, разрушают их, что и вызывает приступ лихорадки. После нескольких циклов созревания в эритроцитах образуются половые клетки. ДиагностикаПри постановке диагноза учитывают: Дополнительно рекомендуется общий анализ крови, ретикулоциты и биохимический с печеночными ферментами, билирубином). Больным проводят УЗИ органов брюшной полости, КТ головного мозга (по показаниям). Лечение малярииЛечение малярии проводится в стационаре (инфекционное отделение). Используют противомалярийные препараты в разных сочетаниях, так как малярийные плазмодии отличаются быстрым развитием привыкания к медикаментам. Больным показан постельный режим, обильное питье. Для очищения крови от токсинов применяется капельное внутривенное введение солевых растворов, а при необходимости — аппаратные методы (гемодиализ, гемосорбция). Виды малярииОсновные виды малярии — это трехдневная Вивакс, трехдневная Овале, четырехдневная и тропическая. Они отличаются возбудителями, продолжительностью скрытого (инкубационного периода), длительностью и тяжестью приступов. ПрофилактикаПрививка от малярии пока что проводится в очагах максимального распространения инфекции. Первая вакцина RTS,S появилась в 2019 году, она имеет сравнительно низкую эффективность (30-55%). Чаще используется химиопрофилактика, то есть здоровым людям, планирующим поездки в эпидемические очаги, дается лекарство, препятствующее проникновению малярийных плазмодиев в эритроциты. Вспомогательные методы профилактики: С каким видом малярийного плазмодия ассоциируется тяжелое течение малярии с развитием комыИсторические данные малярии Возбудителя малярии открыл и описал в 1880 p. A. Laveran. Роль комаров из рода Anopheles как переносчиков малярии установил в 1887 p. R. Ross. Открытие в маляриологии, которые были сделаны в XX в. (Синтез эффективных противомалярийных препаратов, инсектицидов и др.), исследования эпидемиологических особенностей болезни позволили разработать глобальную программу ликвидации малярии, принятой на VIII сессии ВОЗ в 1955 г. Проведенная работа позволила резко снизить заболеваемость в мире, однако в результате возникновения резистентности отдельных штаммов плазмодиев к специфическому лечение и переносчиков к инсектицидам активность основных очагов инвазии сохранилась, о чем свидетельствует увеличение заболеваемостью малярией в последние годы, а также рост завоза малярии в неэндемичных регионы. Этиология малярии Возбудители малярии относятся к типу Protozoa, классу Sporosoa, семьи Plasmodiidae, рода Plasmodium. Известно четыре вида малярийного плазмодия, которые способны вызывать малярию у людей: Спорогония Комары из рода Anopheles заражаются при сосании крови больного малярией или носителя плазмодиев. При этом в желудок комара попадают мужские и женские половые формы плазмодиев (микро-и макрогаметоциты), которые превращаются в зрелые микро-и макрогаметы. После слияния зрелых гамет (оплодотворение) образуется зигота, которая позже превращается в оокинет. Шизогония Шизогония происходит в организме человека и имеет две фазы: тканевую (пре-, или внеэритроцитарную) и эритроцитарную. Эритроцитарная шизогония. После окончания тканевой шизогонии мерозоиты поступают в кровь, проникают в эритроциты. При исследовании пораженных эритроцитов под микроскопом обнаруживают три стадии трансформации паразита: Эпидемиология малярии Источником инфекции при малярии являются больные или паразитоносители, в крови которых имеются половые формы малярийных плазмодиев (гамонты). Количество гамонты в крови резко возрастает во время рецидивов болезни, поэтому такие больные составляют большую эпидемиологическую опасность, чем больные с первичной малярией. Паразитоносительство, которое является основным источником болезни в межэпидемическом периоде, может провоцироваться неадекватным лечением или устойчивостью паразитов к этиотропным препаратам Восприимчивость к инфекции высокая, особенно у детей раннего возраста. К малярии относительно резистентны носители аномального гемоглобина-S (HbS). Сезонность в регионах умеренного и субтропического климата летне-осенняя, в странах с тропическим климатом случаи малярии регистрируются в течение года. Согласно рекомендациям ВОЗ, по этому индексу различают четыре типа ячеек малярии: После перенесенной малярии остается типоспецифический и нестойкий иммунитет. В эндемичных регионах вследствие частого повторного Инфицирование уровень коллективного иммунитета среди взрослого населения может быть высоким. Патогенез и патоморфология малярии В зависимости от способа заражения малярия протекает в виде спорозоитной или шизонтной инвазии. При укусе инфицированным комаром спорозоиты со слюной попадают в кровь, развивается спорозоитна инвазия. Она начинается с фазы тканевой шизогонии, соответствующей инкубационном периода болезни без заметных клинических проявлений. В отдельных случаях шизонтной инвазии (например, при гемотрансфузии, родов) в кровь попадают эритроцитарные формы плазмодия. Шизонтная малярия характеризуется сокращенным инкубационным периодом вследствие отсутствия преэритроцитарной стадии развития паразита. Вследствие неполноценности начального иммунитета в отдельных случаях в течение двух месяцев возможны ранние рецидивы болезни. При четырехдневной малярии часто развивается многолетнее паразитоносительство, которое на фоне ослабления иммунитета может вызывать отдаленные рецидивы болезни даже через десятки лет. Поздние рецидивы (через 1-2 года) при трехдневной и овале-малярии связаны с активацией «гипнозоиты» тканевой фазы шизогонии. При тропической малярии после окончания периода ранних рецидивов происходит радикальное освобождение организма от возбудител Патоморфологически обнаруживают значительные дистрофические изменения во внутренних органах. Печень и, особенно селезенка значительно увеличены, аспидно-серого цвета вследствие отложения пигмента, обнаруживаются очаги некроза. В почках, миокарде, надпочечниках и других органах обнаруживаются некробиотические изменения и кровоизлияния. Клиника малярии Трехдневная малярия Чаще встречается трехдневная малярия. Болезнь начинается остро с озноба и повышения температуры тела, лишь в отдельных случаях наблюдаются непродолжительное недомогание, слабость, головная боль. Характерна триада симптомов: лихорадка, анемия, спленомегалия. В первые 2-3 дня болезни лихорадка ремиттирующего или неправильного типа (инициальная лихорадка). Типичный приступ малярии в большинстве случаев начинается внезапно на 3-5-й день болезни и имеет три последовательные фазы: озноб, жар, пот. Чаще в первой половине дня появляется резкая (тряся) озноб, температура тела повышается, больной вынужден лечь в постель, не может согреться под одеялом. Наблюдается боль в голове и пояснице, тошнота, иногда рвота. Кожа бледная, «гусиная», конечности холодные, акроцианоз. Фаза озноба длится 1-2 часа, по окончании ее температура тела достигает 40-41 °С и удерживается на высоком уровне в течение 5-8 час. В настоящее время выявляется гиперемия лица, инъекция склер, сухость слизистых оболочек, язык обложен белым налетом. Тоны сердца приглушены, тахикардия. Через 6-8 ч от начала приступа температура тела резко снижается до нормального или субнормального уровня, наблюдается профузное потоотделение, состояние больного постепенно улучшается. Длительность приступа-от 2 до 14 час. В период апирексии самочувствие больных может быть удовлетворительным, они сохраняют работоспособность. Повторные приступы при трехдневной малярии возникают через день (на 3-й день). После первых приступов у больных появляется субиктеричнисть склер и кожи, увеличиваются селезенка и печень (спленогепатомегалия), которые приобретают плотную консистенцию. При исследовании крови обнаруживают уменьшение количества эритроцитов, гемоглобина, лейкопению с относительным лимфоцитозом, тромбоцитопения, увеличение СОЭ. При первичной малярии количество пароксизмов может достигать 10-14. Если течение благоприятное, с 6-8-го приступа температура тела при пароксизмах постепенно снижается, печень и селезенка сокращаются, картина крови нормализуется и больной постепенно выздоравливает. Тропическая малярия Озноб и потливость менее выражены, чем при других формах болезни, однако лихорадка является длительной (до 24 ч) и имеет неправильный характер. Состояние больных часто тяжелое, сознание омрачено, наблюдается интенсивная головная боль, рвота. Часто появляется боль в подложечной области, иногда понос (кал без патологических примесей). Периодичности приступов нет. Периоды апирексии выражены нечетко. Быстро увеличиваются селезенка и печень. Алгидная форма тропической малярии, которая встречается очень редко, с первых дней имеет течение с признаками инфекционно-токсического шока, тромбо-геморрагического синдрома на фоне нормальной или пониженной температуры тела. В неиммунных лиц, особенно на фоне иммунодефицита, тропическая малярия имеет злокачественное течение, являются причиной смерти у 96-98% всех летальных случаев от малярии. В случае доброкачественного течения болезнь длится около года. Четырехдневная малярия Инициальная лихорадка наблюдается реже, чем при трехдневной малярии. Приступы повторяются через 2 дня (на 4-й день). Возможны сдвоенные приступы (два дня подряд с последующей апирексии течение одного дня). Характерна длительная клиническая активность болезни, паразитемия не достигает высокого уровня, гепатоспленомегалия развивается медленнее. Лечение эффективно, однако без назначения адекватных этиотропных средств часто наблюдается субмикроскопическая паразитемия с возможностью отдаленных рецидивов. Описаны рецидивы четырехдневной малярии через 3О-40 лет после инфицирования. Овале-малярия Чаще, чем при других формах, приступы начинаются в вечернее и ночное время, инициальной лихорадки в большинстве случаев нет. Приступы повторяются через день (на 3-й день). Уровень паразитемии невысок. Течение легче, чем при других формах малярии, возможно спонтанное выздоровление после 3-5-го приступа лихорадки. Ранние и поздние рецидивы имеют доброкачественное течение, летальные исходы наблюдаются редко. Продолжительность болезни 1-2 года. Малярия у детей Малярия у беременных У беременных течение малярии тяжелое, с частым развитием анемии, желтухи, отеков, различных осложнений. Малярия отягощает течение беременности, при тропической форме способствует развитию эклампсии, гибели плода, росту летальности в 2 раза. Врожденная малярия Внутриутробное (через поврежденную плаценту) заражении плода в первой половине беременности может привести к выкидышу. В других случаях и при внутриутробном заражении во второй половине беременности дети часто рождаются недоношенными, с выраженными гипотрофией, анемией, гепатолиенальным синдромом, иногда желтухой. Приступы болезни часто протекают без лихорадки, характеризуются цианозом, судорогами, беспокойством, поносом, икотой. Если заражение происходит во время родов, болезнь начинается после инкубационного периода, течение ее такой, как и у детей до года. Осложнения малярии В тяжелых случаях возможно развитие малярийной комы, гемоглобинурийный лихорадки, разрыва селезенки. Малярийная кома развивается при злокачественных формах болезни, чаще при первичной тропической малярии. Сначала на фоне высокой температуры тела появляются невыносимая головная боль, многократная рвота. Быстро развивается нарушение сознания, которое проходит три последовательные фазы: Гемоглобинурийная лихорадка развивается вследствие внутрисосудистого гемолиза, чаще на фоне лечения больных тропической малярией хинином. Это осложнение начинается внезапно: резкий озноб, быстрое повышение температуры тела до 40-41 ° С. Вскоре моча приобретает темно-коричневый цвета, нарастает желтуха, появляются признаки острой недостаточности почек, гиперазотемия. Летальность высока. Больной погибает при проявлениях азотемической комы. Чаще гемоглобинурийная лихорадка развивается у лиц с генетически обусловленным дефицитом глюкозо-6-фосфатдегидрогеназы, что приводит к снижению резистентности эритроцитов. Разрыв селезенки происходит внезапно и характеризуется кинжальной болью в верхних отделах живота с распространением в левое плечо и лопатку. Наблюдается резкая бледность, холодный пот, тахикардия, нитевидный пульс, артериальное давление снижается. В брюшной полости появляется свободная жидкость. Если экстренное оперативное вмешательство не проводится, больные погибают от острой кровопотери на фоне гиповолемического шока. К другим возможным осложнениям относятся малярийный алгид, отек легких, ДВС-синдром, геморрагический синдром, острая почечная недостаточность и т.д. Прогноз при своевременном адекватном лечении благоприятный. Общая летальность составляет около 1% за счет тяжелых осложненных форм тропической малярии. Диагноз малярия Опорными симптомами клинической диагностики малярии является острое начало, приступообразная интермиттирующая лихорадка (с сильным ознобом, жаром, потливостью), которая повторяется через 48 или 72 ч, спленогепатомегалия, гемолитическая анемия. Важное значение имеет факт пребывания больного в эндемичных регионах в течение двух лет до начала болезни, учитываются данные по гемотрансфузии или парентерального вмешательства в течение последних 2-3 месяцев. Специфическая диагностика малярии Из лабораторных методов широкого применения приобрела микроскопия толстой капли и мазка крови. Микроскопическое исследование крови на малярию необходимо проводить не только у больных с подозрением на малярию, но и во всех с лихорадкой неясного генеза. Вспомогательное значение имеют серологические методы: РИГА, реакция флуоресцирующих антител (РФА), которые чаще применяются в ретроспективной диагностике малярии, а также с целью выявления паразитоносительства у доноров. Дифференциальная диагностика малярии Клиническое течение малярии часто может напоминать другие инфекционные и неинфекционные болезни (вследствие этого малярию называли «большой симулянткой»), поэтому дифференцировать ее следует с сепсисом, гриппом, лептоспирозом, висцеральным лейшманиозом, брюшным тифом, бруцеллезом, менингитом, болезнями крови, острым пиелонефритом, крупозной пневмонией. Применяют этиотропное лечение с целью: Гамонтотропным действием обладают хлоридин, примахин. При трехдневной, овале-и четырехдневной малярии гамонтотропное лечения не проводят, поскольку при этих формах малярии гамонты быстро исчезают из крови после прекращения эритроцитарной шизогонии. Профилактика малярии Больных выписывают из стационара после окончания курса этиотропного лечения при условии трехкратного отрицательного результата паразитоскопического исследование толстой капли и мазка крови. |