С каким расхождением симфиза делают кесарево
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, Москва
клиника акушерства и гинекологии им. В.Ф. Снегирева Первого Московского государственного медицинского университета им. И.М. Сеченова
Оценка степени тяжести дисфункции лонного сочленения и выбор метода родоразрешения
Журнал: Российский вестник акушера-гинеколога. 2011;11(3): 45-48
Серов В. Н., Ананьев Е. В. Оценка степени тяжести дисфункции лонного сочленения и выбор метода родоразрешения. Российский вестник акушера-гинеколога. 2011;11(3):45-48.
Serov V N, Anan’ev E V. The evaluation of the degree of symphysis pubis dysfunction and the choice of delivery method. Russian Bulletin of Obstetrician-Gynecologist. 2011;11(3):45-48.
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, Москва
Проведено обследование, изучено течение беременности и родов у 115 женщин с дисфункцией лонного сочленения (ДЛС). Контрольную группу составили 100 беременных с физиологическим течением беременности. В зависимости от клинических данных и результатов специальных исследований (УЗИ, рентгенопельвиметрия и магнитно-резонансная томография) выделены 3 степени тяжести ДЛС и определены методы родоразрешения.
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, Москва
клиника акушерства и гинекологии им. В.Ф. Снегирева Первого Московского государственного медицинского университета им. И.М. Сеченова
Во время беременности происходит умеренное размягчение сочленений таза и растяжение лонного сочленения (ЛС), что способствует благоприятному прохождению плода через костный таз. Однако указанные изменения могут переходить физиологические границы, приводя к чрезмерному расслаблению сочленений таза, что сопровождается появлением болевого синдрома и располагает к разрыву лобкового симфиза во время родов, особенно при механических воздействиях и оперативных вмешательствах.
Несмотря на достаточно четкое описание симптомов данного заболевания, до настоящего времени нет единой точки зрения на терминологию патологических изменений сочленений таза во время беременности. Так, в отечественной литературе (Л.В. Ванина, 1954; Л.С. Персианинов, 1964) используются такие термины, как «симфизит», «симфизиопатия», «расхождение» и «разрыв лонного сочленения» [3], тогда как зарубежные авторы предлагают использовать термин «дисфункция лонного сочленения» (ДЛС) [4, 5, 8, 14]. В МКБ-10 (2003) патологические изменения ЛС во время беременности не выделены в отдельную нозологическую единицу.
Число случаев дисфункции лонного сочленения варьирует от 0,12 до 56% [14, 16, 19]. Такие большие колебания частоты ДЛС можно объяснить отсутствием единой дефиниции этого патологического состояния, единых диагностических критериев, а также недостаточным вниманием к данной проблеме как пациенток, так и врачей.
Следует также отметить, что, согласно данным зарубежной литературы, до настоящего времени нет единого взгляда на этиологию и патогенез ДЛС.
В отечественной же литературе последних лет публикации по этой проблеме отсутствуют. Однозначным является лишь то, что эта патология связана с беременностью и исчезает после родов.
В литературе нет данных по диагностике степеней тяжести ДЛС, о выборе метода родоразрешения в зависимости от тяжести заболевания, о влиянии ДЛС на состояние плода и новорожденного.
Целью нашего исследования явились оценка степени тяжести ДЛС и выбор адекватного способа родоразрешения в интересах матери и плода.
Материал и методы
Обследованы 115 беременных с ДЛС (основная группа) и 100 беременных с физиологическим течением беременности (контрольная группа).
Были использованы клинико-лабораторные методы оценки болевого ощущения по 10-балльной шкале, провокационные тесты (Тренделенбург, Patrick и др.), УЗИ лонного сочленения, рентгенопельвиметрия (цифровая), магнитно-резонансная томография (МРТ).
Несомненный интерес представляют данные об осложнениях беременности у женщин основной группы. Наиболее частыми из них являются угроза прерывания беременности (44,3% против 17,0% в контрольной группе), истмико-цервикальная недостаточность (20,0% против 6,0%), многоплодная беременность (10,1% против 2,0%) и др.
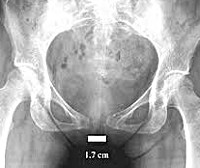
УЗИ проводили в положении пациентки лежа на спине, используя стандартный трансвагинальный конвексный датчик с рабочей частотой 3-3,5 МГц. Исследование начинали с изучения верхнего края ЛС, постепенно опускались по его ходу вниз. Замеры проводили в нескольких точках, в пределах четко видимых границ лобковых костей. В результате исследования устанавливали максимальный диастаз лобкового симфиза.
Рентгенологическое исследование после 38 нед беременности проводили с помощью малодозной цифровой рентгенографической установки сканирующего типа «Сибирь – Н». Съемки таза проводили в двух проекциях: переднезадней и левой боковой в вертикальном положении пациентки. Поверхностная экспозиционная доза для двух рентгенограмм составляла от 52 до 70 мР, при предельно допустимой 1Р. На прямом снимке измеряли поперечные размеры таза, ширину лонного сочленения, возможное смещение лобковых костей по вертикали, а также лобно-затылочный размер головки плода. На боковом снимке измеряли прямые размеры малого таза. Рентгенологическое исследование позволяет оценивать размеры таза, ширину, структуру лонного сочленения и прилегающих лобковых костей [1].
МРТ-исследование проводили на томографе с напряженностью поля 1 Т в горизонтальном положении пациентки на спине, реже в положении на боку.
На аксиальных томограммах измеряли поперечные размеры малого таза, ширину лобкового симфиза, его структуру и структуру прилегающих лобковых костей [1].
Результаты и обсуждение
Для постановки диагноза ДЛС учитывали клиническую картину, которая характеризуется многими симптомами, но основными являются расхождение ЛС и боли в области лобкового симфиза. Почти все беременные с ДЛС (91,3%) указывали на боль при пальпации ЛС и при перемене положения тела. Примерно у каждой десятой беременной с ДЛС наблюдались отек и набухание над лоном, «утиная походка», боль при билатеральном сдавлении таза, напряжении ягодичных и приводящих мышц, боль при пальпации связок таза во время влагалищного исследования. При выраженной клинической картине ДЛС часто наблюдали положительный симптом Тренделенбурга (19,1%), положительный признак Patrick (47,5%), положительный тест на невозможность активного поочередного подъема разогнутых ног (7,82%) и др.
Для установления диагноза ДЛС проводили дифференциальную диагностику с другими патологическими состояниями (диастаз лонного сочленения, остеит лонного сочленения, люмбаго, ишиас, грыжи межпозвоночного диска, паховая, бедренная грыжа) и с этой целью использовали ультразвуковое, рентгенологическое исследования и МРТ.
Для определения степени тяжести ДЛС, кроме выраженности болевого компонента, важно оценить величину расхождения лобковых костей, выраженность анатомических изменений в лонном сочленении и прилегающих лобковых костях.
У небеременных женщин по данным УЗИ ширина лонного сочленения равна 3,11±0,6 мм, по мере течения беременности она возрастает и при доношенной беременности составляет 5,22±0,54 мм, после родов (4-5-е сутки) составляет 4,5±0,9 мм.
Так как этиология и патогенез ДЛС окончательно не установлены, лечение не всегда эффективно. Известно, что данное заболевание связано с беременностью, а поэтому родоразрешение является лучшим методом терапии. Цель терапии сводится к снятию или уменьшению болей в лонном сочленении.
В I триместре беременности при болях в лонном сочленении обычно назначали парацетамол и поливитамины, но положительного эффекта часто не получали. Во II триместре беременности при лечении 30 беременных с ДЛС кроме парацетамола использовали препарат, содержащий в 1 таблетке 250 мг кальция, 50 МЕ витамина D3 и минералы (цинк, марганец, медь, бор), перорально, начиная с 2 таблеток 2 раза в день в течение 2 нед, с последующим приемом 1 таблетки 2 раза в день в течение всей беременности и периода лактации (профилактика рахита у детей). Эффект такого лечения в виде уменьшения или снятия боли в лонном сочленении был установлен только в 53,3%.
Заслуживают внимания данные Е.В. Мозговой и соавт. [2], которые после 20 нед беременности при ДЛС назначали этот препарат (20 пациенток) и его сочетание с ультрафиолетовым облучением (УФО) области лонного сочленения (30 пациенток). Лечение проводили под контролем показателей костного метаболизма и уровня витамина D в плазме крови. При использовании препарата, содержащего 250 мг кальция, 50 МЕ витамина D3 и минералы, боль в лонном сочленении уменьшилась у 55,0% беременных, а при сочетании с УФО (10 сеансов) жалобы на боль при пальпации симфиза сохранялись у 25% и полностью исчезли у 75%.
В литературе приводятся данные об успешном лечении ДЛС при использовании другого препарата, в 1 таблетке которого содержится 500 мг кальция и 400 МЕ витамина D3, в дозе по 1 таблетке в день в течение 2 нед (по показаниям курс лечения повторяли).
В III триместре беременности при ДЛС кроме парацетамола, препаратов кальция мы рекомендовали использовать поддерживающие тазовые пояса в сочетании с физическими упражнениями. На положительный эффект от ношения эластических и особенно ригидных тазовых поясов указывают J. Depledge и соавт. [7], H. Ostergaard и соавт. (1993) и др. N. Kvorning и соавт. [11], N. Hope-Allan и соавт. [9], B. Stuge и соавт. [18] для снятия болевого синдрома при ДЛС использовали акупунктуру и акупрессуру и ее сочетание с физическими упражнениями. J. O’Grady [13] с успехом использовал чрескожную электронейростимуляцию. J. Scicluna и соавт. [17] для снятия сильных болей проводили эпидуральную аналгезию.
Метод родоразрешения при ДЛС зависит от величины диастаза и выраженности болевого компонента, от особенностей структуры лонного сочленения, структуры лобковых костей, размеров таза, предполагаемой массы плода, предлежания и состояния плода, готовности родовых путей к родам, сопутствующей акушерской и экстрагенитальной патологии, от эффективности проводимого лечения.
При ДЛС средней степени тяжести роды per vias naturalis считали возможными, если имели место умеренный диастаз лонного сочленения (от 8,0 до 10,0 мм), умеренная болезненность в лонном сочленении (4-6 баллов) и отсутствие выраженных изменений структуры лонного сочленения и прилегающих лобковых костей при рентгенологическом или МРТ-исследовании, нормальные размеры таза, готовность родовых путей к родам, повторные роды, средние размеры плода, головное предлежание, отсутствие внутриутробного страдания плода и тяжелой акушерской и экстрагенитальной патологии. Роды проводили под кардиомониторным контролем. Во II периоде родов не использовали прием Mc Roberts (сгибание ног в тазобедренных и коленных суставах и разведение в стороны), прием Кристеллера.
При тяжелой степени ДЛС все 12 (10,43%) беременных были родоразрешены кесаревым сечением.
Высокий процент кесарева сечения у женщин с ДЛС во всей группе (66,74%) мы объясняем тяжелым контингентом беременных, поступающих в наше учреждение с различной акушерской и экстрагенитальной патологией. Даже в контрольной группе процент кесарева сечения тоже был высоким (41,0%) по той же причине. Кесарево сечение обычно проводили в плановом порядке в нижнем сегменте матки, поперечным разрезом под эпидуральной анестезией.
Частота осложнений в родах у женщин с ДЛС в виде несвоевременного излития вод, внутриутробного страдания плода, повышенной кровопотери в родах практически не отличалась от таковой у женщин без ДЛС.
Среди осложнений послеродового периода следует отметить гипогалактию, анемию, лохиометру, но значительных различий с подобными осложнениями у рожениц, не страдающих ДЛС, не выявлено. После родов боли в области лонного сочленения уменьшались и обычно исчезали через 5-6 дней. Если резкая боль появлялась сразу после родов или в ближайшие дни, то исключали травматическое повреждение лонного сочленения в процессе родов. Для уточнения диагноза использовали специальные методы исследования (УЗИ, МРТ, рентгенопельвиметрию).
Течение послеоперационного периода после кесарева сечения у женщин с ДЛС обычно было благоприятным. Среди осложнений послеоперационного периода отмечены анемия (15,7%), гипогалактия (3,94%). После абдоминального родоразрешения у женщин с ДЛС тяжелой степени выраженная боль, требующая медикаментозного обезболивания, наблюдалась в 5,26%. Боли в области ЛС исчезали к 4-5-м суткам после родоразрешения без специального лечения, хотя диастаз ЛС регистрировали при УЗИ.
Представляет интерес состояние детей при рождении и в периоде новорожденности у женщин основной и контрольной групп, родоразрешенных через естественные родовые пути и путем кесарева сечения. Всего у 115 беременных с ДЛС родились 118 детей, из них недоношенных 6 (5,08%).
В заключение следует отметить, что у беременных с ДЛС состояние плодов и новорожденных не отличается от такового у женщин контрольной группы.
Таким образом, проблема ДЛС далека от решения. На будущее необходима стандартизация терминологии и четкая дефиниция ДЛС, совершенствование методов ее диагностики. Необходимы дальнейшие исследования по выявлению этиологии и патогенеза ДЛС для профилактики и проведения этиотропного лечения, выбора рационального метода родоразрешения и ведения послеродового периода. Этиология ДЛС во время беременности точно не установлена. Полагают, что в возникновении этой патологии играют роль гормональные, метаболические (роль кальция), биохимические, иммунные изменения, анатомические особенности строения таза, дисфункция соединительной ткани и другие факторы. Среди возможных причин в литературе обсуждается роль релаксина [10], хотя не все авторы с этим согласны [12]. Не выявлено корреляционной связи между концентрацией прогестерона и эстрадиола в сыворотке крови беременных с наличием тазовой боли [10]. Установлена связь тазовой боли с увеличением содержания коллагена I, II и V типов и протеогликанов [10, 15].
Наиболее частыми жалобами при ДЛС являются боли в области симфиза, часто иррадиирующие в низ живота, спину, паховые области, промежность, бедро. Боль при ДЛС наиболее часто (62,6%) появляется в III триместре беременности. Ее появление можно объяснить растяжением ЛС, что ведет к раздражению нервных окончаний сочленения, нарушению крово- и лимфообращения (отеку), нарушению трофики тканей. Способствует появлению болей в ЛС и других сочленениях таза усиливающийся лордоз поясничного отдела позвоночника по мере увеличения срока беременности, что ведет к изменению статики и увеличению давления на ЛС, растягиваются сухожилия прямых и косых мышц живота в месте их прикрепления к лобковым костям, усиливается давление предлежащей части плода на тазовое кольцо. Определенную роль играет дефицит кальция и витамина D3 в лобковых костях, участвующих в формировании ЛС.
Кардинальным признаком ДЛС является диастаз ЛС. Особое внимание при постановке диагноза уделяют величине расхождения лобкового симфиза. Однако не всегда имеется прямая зависимость между степенью расхождения симфиза и тяжестью симптомов заболевания, что согласуется с данными литературы [6, 8].
Наличие боли в ЛС в отсутствие выраженного диастаза мы склонны объяснить патологическими изменениями в ткани лобковых костей в месте их соединения с хрящевой тканью ЛС, что видно при использовании МРТ.
Выводы
1. Основными критериями для постановки диагноза ДЛС являются боль в ЛС и его диастаз, подтвержденный данными УЗИ, рентгенопельвиметрии или МРТ.
2. Мы рекомендуем различать 3 степени тяжести ДЛС (легкая, средней тяжести и тяжелая), ибо от этого зависит метод родоразрешения и исход родов для матери и плода.
Симфизит ( Симфизиопатия беременных )
Симфизит — это патологические изменения тканей лонного симфиза при беременности, сопровождающиеся расхождением лобковых костей. Проявляется стреляющими или тянущими поверхностными болями над лобком, которые усиливаются при ходьбе, поворотах, других физических нагрузках, изменениями походки, невозможностью выполнения некоторых движений. Диагностируется при помощи УЗИ лобкового сочленения, рентгенографии тазовых костей. Для лечения используют препараты кальция, противовоспалительные и анальгезирующие средства. Выбирая способ родоразрешения, учитывают тяжесть расстройства. В большинстве случаев женщина способна родить самостоятельно, при наличии показаний проводят кесарево сечение.
МКБ-10
Общие сведения
Болезненность в районе лобка наблюдаются у 48-56% беременных, что связано с естественными механизмами подготовки тазового кольца к предстоящим родам. О симфизиопатии (симфизите) говорят при возникновении сильной боли и инструментально подтвержденном расхождении лонных костей более чем на 5 мм. Поскольку размягчение связок, укрепляющих лобковый симфиз, начинается на 6-7 месяце гестационного срока, клинические симптомы заболевания обычно возникают в третьем триместре беременности, реже — во втором, крайне редко — в первом, во время либо после родов. В исключительных случаях симфизит не связан с беременностью или родами, а является следствием травм, значительных физических и спортивных нагрузок.
Причины симфизита
Этиология симфизиопатии на сегодняшний день окончательно не установлена. Вероятно, воспалительные процессы в области лонного сочленения связаны с особенностями обменных процессов в организме женщины при беременности и после родов. В акушерства и гинекологии рассматриваются две теории, объясняющие ключевые причины возникновения симфизита:
Выявлен ряд предрасполагающих факторов, при наличии которых вероятность развития симфизита существенно возрастает. Заболевание часто выявляют у пациенток с наследственной патологией опорно-двигательной системы — синдромом Элерса-Данлоса, при котором наблюдается чрезмерная подвижность суставов, вызванная аномальным строением коллагена. В группу риска также входят многократно рожавшие женщины, пациентки с травмами таза и симфизитом в анамнезе, беременные, которые вынашивают крупный плод, ведут малоподвижный образ жизни, страдают хроническим пиелонефритом и другими урологическими заболеваниями, сопровождающимися повышенной экскрецией кальция с мочой.
Патогенез
При нормальном развитии беременности под влиянием релаксина связки, хрящевая ткань лобкового симфиза, других суставных сочленений таза разрыхляются, набухают. В результате расширяется тазовое кольцо — расстояния между суставными поверхностями увеличиваются, а сами суставы становятся более подвижными. При нормальной концентрации кальция эти процессы компенсируются достаточным тонусом мышц и адекватным ремоделированием костей.
Гиперпродукция релаксина вызывает избыточное расслабление связочного аппарата, при этом на фоне повышенной подвижности лонного сочленения нарушается локальная микроциркуляция, возникает отек, высвобождаются медиаторы воспаления, которые усиливают патологические процессы и снижают болевой порог рецепторов. Ситуация усугубляется дефицитом кальция, приводящим к возникновению нервно-мышечных нарушений, ослаблению соединительной ткани и повышению проницаемости клеточных мембран. Дополнительными патогенетическими звеньями, влияющим на развитие симфизита после родов, становится повышенная нагрузка на лобковый симфиз при изгнании ребенка из родовых путей и усиление гипокальциемии за счет высокого расхода кальция при секреции грудного молока.
Классификация
Систематизация форм симфизита, связанного с беременностью и родами, учитывает величину расхождения костей лонного сочленения. Выбор критерия классификации обусловлен прямой взаимосвязью клинической картины расстройства с расстоянием между костями, которые соединяет лобковый симфиз. На основании этого параметра акушеры-гинекологи различают 3 степени тяжести заболевания:
Симптомы симфизита
Основным проявлением заболевания является болевой синдром, возникающий во второй половине гестационного срока или после родов. Боль обычно ощущается как поверхностная и локализована в области лобка. Болезненность при симфизите усиливается в ночное время, во время секса, при попытках отвести бедро (развести ноги в стороны), надавливании рукой на лоно. Часто возникают тянущие или ноющие болевые ощущения в тазобедренных суставах и пояснице. Пациентка испытывает значительные сложности при выполнении некоторых движений — поднятии выпрямленных ног вверх из положения лежа на спине, ходьбе по ступенькам.
При выраженном симфизите возможна хромота, заметно изменяется характер походки, которая становится переваливающейся («утиной»). При ходьбе или пальпации лона иногда слышатся или осязаются треск, щелканье, «скрежет». Для уменьшения боли пациентка может принимать характерную «лягушачью позу»: ложась на спину, слегка сгибать ноги в коленях, поворачивать кнаружи и разводить бедра. О вероятном дефиците кальция, как причине заболевания, свидетельствуют быстрая утомляемость, ломкость ногтей, разрушение зубов, ночные судороги мышц голени, нарушение чувствительности, возникновение парестезий. Крайне редко при расхождении симфиза возникает незначительный субфебрилитет с повышением температуры до 37,3-37,4 °С.
Осложнения
Наиболее грозным последствием симфизита является симфиолиз — разрыв лобкового сочленения с полным повреждением связок, которые стабилизируют лонный симфиз, невозможностью ходить, поднимать ноги и даже стоять на них. Выраженный болевой синдром и двигательные нарушения ограничивают возможности женщины по уходу за собой, ребенком, ведению быта. Существенное снижение качества жизни может привести к возникновению эмоциональных расстройств — от угнетенности и плаксивости до глубокой ипохондрии и послеродовой депрессии. У 68-85% пациенток возникает симфизиопатия в следующих беременностях и родах.
Диагностика
Обычно типичная клиническая картина и возникновение заболевания в связи с гестацией позволяют быстро установить правильный диагноз. Для подтверждения симфизита применяют физикальные и инструментальные исследования, позволяющие подтвердить расхождение лобковых костей и уточнить степень расстройства. Наиболее информативными в диагностическом плане являются:
В сомнительных случаях расстройство приходится дифференцировать с острым циститом, лобковым остеитом и остеомиелитом, костной формой туберкулеза, другими остеопатиями тазовых костей, люмбаго, люмбоишиалгией, тромбозом бедренной вены, анкилозирующим спондилоартритом. Обычно пациентку осматривает ортопед-травматолог. При необходимости назначают консультации фтизиатра, невропатолога, уролога, флеболога.
Лечение симфизита
Выявление у женщины патологии лобкового симфиза является основанием для коррекции плана ведения беременности и более тщательного подхода к выбору метода родоразрешения. Для облегчения состояния пациентке рекомендована комплексная медикаментозная терапия, направленная на различные звенья патогенеза, которую дополняют физиотерапевтическими и другими немедикаментозными методами. Обычно беременной или роженице назначают:
Из физиотерапевтических методик лечения симфизита наиболее эффективна магнитотерапия области лобка. Для снижения нагрузки на тазовое кольцо женщине рекомендуют носить бандаж, укреплять мышцы таза, поясницы, бедер с помощью специального комплекса гимнастических упражнений, проявлять достаточную двигательную активность, соблюдать режим сна и отдыха.
При симфизите I степени, который диагностируется наиболее часто, возможны естественные роды. Расхождение симфиза на 1 см и более является показанием для проведения кесарева сечения. Оперативное родоразрешение также рекомендовано при выраженном болевом синдроме, вынашивании крупного плода, анатомически узком тазе. После родов женщинам с симфизитом II-III степени рекомендован 2-6-недельный постельный режим с тугим бинтованием таза и последующим ношением бандажа. Благодаря использованию специальных корсетов для удержания костей таза в определенном положении, строгий постельный режим удается сократить до 3-5 дней. Такие корсеты рекомендуется носить в течение 3-6 месяцев.
Прогноз и профилактика
Прогноз при симфизите зависит от степени его тяжести и своевременности коррекции. Клинические проявления практически полностью проходят к 4-6 месяцу послеродового периода, хотя некоторая болезненность в лобковой области может сохраняться до 1 года. С профилактической целью рекомендована диета с достаточным содержанием продуктов, богатых кальцием (молока, сметаны, творога, твердого сыра, гречки, бобовых, листовой зелени, орехов), прием витаминно-минеральных добавок, достаточная инсоляция и двигательная активность, выполнение упражнений для укрепления тазовых мышц.