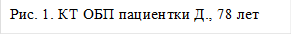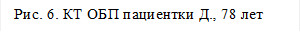Химиоэмболизация печени
Химиоэмболизация печени (называемая также трансартериальной химиоэмболизацией — ТАХЭ) — важная часть комплексного лечения рака, позволяющая приостановить рост раковой опухоли. В ходе процедуры сосуды, снабжающие кровью опухоль в печени, блокируются, в результате чего питание злокачественного образования прекращается. В результате опухоль уменьшается в размере или регрессирует. При этом химиопрепараты доставляются непосредственно к очагу патологии.
Преимущества химиоэмболизации печени
В отличие от традиционной внутривенной доставки цитостатиков, химиоэмболизация имеет ряд неоспоримых преимуществ, благодаря которым лечение оказывается более эффективным.
Методика используется не только при лечении первичного очага, активно применяется химиоэмболизация и при метастазах печени, в том числе множественных, при рецидиве после резекции печени, при больших размерах образования, когда другие методы невозможны.
В случае, если единственной возможностью избавления от опухоли является трансплантация, то химиоэмболизация позволяет продлить жизнь пациента, ожидающего процедуру. Хотя ТАХЭ относится к методам вспомогательного лечения, в сочетании с химиотерапией, облучением, радиочастотной абляцией или операцией, она позволяет увеличить продолжительность жизни пациентов. При неоперабельном раке ТАХЭ позволяет увеличить продолжительность жизни, 2/3 пациентов смогут прожить более 3-х лет.
Как проводится процедура
Для доставки препарата к очагу патологии, расположенному в печени, в бедренную артерию вводится катетер, с помощью которого в просвет сосуда, питающего опухоль, поступает химиопрепарат. Затем сосуд закрывается с помощью эмболизирующего средства, после чего начинается контролируемое высвобождение препарата непосредственно в опухоль. Длительность процедуры около 30 минут.
И выявление сосудов, питающих опухоль, и введение препарата осуществляется под контролем рентген-оборудования. Длительность процедуры около 30 минут. Манипуляции выполняются под седацией или кратковременной общей анестезией, поэтому по окончании вмешательства рекомендовано наблюдение в течение суток. Результат оценивается с помощью томографии с использованием контрастного вещества. Обследование назначается через 4 недели после химиоэмболизации. Отсутствие контраста в сосудах свидетельствует о разрушении опухоли. Через 1,5-2 месяца назначается контрольное обследование.
Виды химиоэмболизации
Противопоказания
Возможность проведения химиоэмболизации обговаривается в каждом конкретном случае, поскольку существует ряд противопоказаний. Химиоэмболизация не проводится, если диагностированы:
При имеющихся метастазах в других органах, при опухоли, размеры которой превышают 10 см, при сердечной или легочной недостаточности и других состояниях возможность химиоэмболизации решается индивидуально.
Где сделать химиоэмболизацию печени
Сегодня методика считается одной из эффективных в борьбе с раком как в качестве вспомогательного лечения, так и в виде самостоятельного метода терапии. Химиоэмболизация печени в Москве проводится в лишь в нескольких клиниках. Обращение в специализированную клинику, где используются высокотехнологичные методы лечения, имеется современное оборудование и врачи с многолетним опытом работы, прошедшие стажировку за рубежом, позволяет минимизировать риски при лечении рака, реабилитация проходит гораздо быстрее.
С каким интервалом проводится масляная химиоэмболизация печеночной артерии
Печень – паренхиматозный орган, наиболее часто поражаемый злокачественными новообразованиями. В структуре злокачественных новообразований печени выделяют две основные формы: первичный рак печени и метастатическое поражение. Метастатический рак печени встречается гораздо чаще первичного [4]. Среди всех первичных злокачественных новообразований печени частота ГЦР достигает 95%. ГЦР является существенной проблемой общественного здравоохранения, занимая 5-е место по распространенности, 3-е по числу летальных исходов среди злокачественных новообразований печени и 1-е место среди причин смерти у больных с циррозом печени [1].
Цирроз печени независимо от этиологии – основной фактор риска развития ГЦР. По статистике, ГЦР возникает у 3–5% больных циррозом печени, причем значительно чаще у мужчин. Нередки случаи гепатоцеллюлярной карциномы при алкогольном циррозе печени, гемохроматозе, аутоиммунном гепатите, наследственной недостаточности α1-антитрипсина, хронической HCV-инфекции, а также при некоторых редких наследственных заболеваниях (наследственная тирозинемия, нарушение обмена гликогена) [3].
Золотым стандартом лечения больных со злокачественными новообразованиями печени являются резекция печени и в более редких случаях трансплантация печени. Однако, к моменту диагностики радикальное удаление опухоли возможно лишь у 5-15 % больных. Вместе с тем, более чем у 70-90% пациентов после радикальной резекции в течение 3-5 лет развивается рецидив заболевания, из них повторную резекцию удается выполнить не более чем у 10% [5].
С целью улучшения отдаленных результатов лечения больных нерезектабельными опухолями печени в клиническую практику были внедрены рентгенэндоваскулярные методики. К ним относятся: химиоинфузия в печеночную артерию, химиоэмболизация и масляная ХЭПА, радиоэмболизация.
Питание опухолей печени на 90-95% осуществляется за счет артериальной крови, в то время как нормальная паренхима имеет двойное кровоснабжение: 70% из воротной вены и лишь 30% из печеночной артерии. Исходя из этого, окклюзия печеночной артерии, кровоснабжающей опухоль, приводит к ишемическому некрозу опухолевых клеток, оставляя сохранными здоровые гепатоциты [5].
ХЭПА микросферами основана на введении в артерии, питающие опухоль, эмболизата, состоящего из микросфер и адсорбированного на них химиопрепарата. Методика обладает следующими достоинствами: селективное воздействие на опухолевую ткань; время элиминации химиопрепарата с поверхности микросфер составляет от 1 недели до 2 месяцев в зависимости от размера микросфер; хемотоксичность практически отсутствует, так как концентрации химиопрепарата в системном кровотоке низкие, поэтому возможно одномоментное введение больших доз химиопрепарата; ишемия опухоли посредством микросфер, при этом можно регулировать ее глубину, подбирая размер микросфер [2].
Предлагаем вниманию читателей описание клинического случая ХЭПА микросферами у пациентки с неоперабельным ГЦР, проведенной в отделении рентгенохирургических методов диагностики и лечения Республиканского кардиологического диспансера г. Чебоксары.
У пациентки Д., 78 лет, в апреле 2017 года на ультразвуковом исследовании органов брюшной полости (УЗИ ОБП) было выявлено очаговое образование печени, с целью дообследования была направлена в Республиканский клинический онкологический диспансер г. Чебоксары.
Из сопутствующих заболеваний: хронический вирусный гепатит С, гипертоническая болезнь 2 ст., атеросклероз аорты, варикозная болезнь нижних конечностей.
Рентгенография легких: рентгенологических признаков онкопатологии легких не обнаружено.
Магнитно-резонансная томография головного мозга: МР-признаки кистозно-глиозных изменений в лобной доле справа. Очаги энцефаломаляции в лобно-теменных отделах с обеих сторон дисциркуляторного характера. Заместительная смешанная гидроцефалия на фоне атрофических изменений вещества головного мозга.
Компьютерная томография органов брюшной полости (КТ ОБП) от 19.08.2017: в правой доли печени определяется большое гиподенсное образование примерными размерами 123х57х95 мм без четких контуров, более четко выявляемое при контрастировании. Здесь же в печени определяется множество образований различных размеров до 24 мм (Рис.1).
УЗИ ОБП от 18.08.2017: Ультразвуковые признаки незначительного увеличения размеров печени на фоне диффузно-очаговых изменений (образование правой доли печени, множественные метастазы). Диффузные изменения паренхимы поджелудочной железы.
УЗИ щитовидной железы и периферических лимфатических узлов (ЛУ): Признаки очаговых образований обеих долей щитовидной железы. УЗ-патологии периферических ЛУ на момент осмотра не выявлено.
УЗИ органов малого таза: УЗ-образование в проекции левого яичника, свободная жидкость в позадиматочном пространстве.
Эзофагогастродуоденоскопия: Варикозное расширение вен пищевода 1 степени (в виде флебэктазии). Недостаточность кардии 2 степени. Дуодено-гастральный рефлюкс.
Колоноскопия: Дивертикулы сигмовидной кишики.
Эхокардиография: Атеросклеротические изменения стенок аорты с переходом на створки аортального клапана (АоК). Кальциноз АоК степени. Регургитация на АоК 0-1 степени. Увеличение массы миокарда левого желудочка.
Электрокардиография: Синусовый ритм 70 в минуту, нормальное положение электрической оси сердца.
Маммография: Сосудистые кальцинаты обеих молочных желез.
Гистологическое исследование от 21.08.2017: Гистологическая картина наиболее соответствует псевдожелезистому варианту гепатоцеллюлярной карциномы.
Биохимический анализ крови от 15.08.2017: С-реактивный белок – 25 мг/л, аланинаминотрансфераза- 12,5 ЕД/л, аспартатаминотрансфераза – 27,9 ЕД/л, щелочная фосфатаза- 156,6 Ед/л, гаммаглутамилтрансфераза – 88,8 Ед/л, билирубин прямой – 6,2 мкмоль/л, билирубин общий – 17,4 мкмоль/л, альбумин – 42,7 г/л, креатинин – 59,4 мкмоль/л, мочевина – 6,7 ммоль/л, общий белок – 77 г/л, глюкоза – 7,65 ммоль/л.
Антитела к НCV – положительные, HBsAg – не обнаружены.
После проведенных обследований был выставлен диагноз: ГЦР печени Т3aN0M0, стадия 3а. Пациентка была направлена на оперативное лечение: ХЭПА гепасферами с доксирубицином 50 мг сначала правой, затем левой печеночной артерии.
Через 6 недель выполнена химиоэмболизация левой печеночной артерии аналогичным способом.
Выполнена контрольная КТ ОБП от 05.12.17: В структуре печени сохраняются множественные диффузные гиподенсные очаги (№15-20), более в правой доле печени – с наличием массивного узла в С5, С6, С8 сегментах размерами 102х70 мм, округлой овальной формы (Рис.6).
Рентгенэндоваскулярная химиоэмболизация артерий печени является методом выбора лечения больных с неоперабельным ГЦР и характеризуется малой инвазивностью, высокой селективностью воздействия и низкой печеночной и системной токсичностью. Данный метод позволяет добиться стабилизации или регресса опухолевого процесса, а также улучшить показатели выживаемости пациентов с нерезектабельным первичным раком печени.
Химиоэмболизация метастазов в печени
Кратко о методе лечения
Смысл вмешательства заключается в подведении микрокатетера к сосуду, кровоснабжающему метастаз и введении через него специальных эмболов, блокирующих кровоток. Эти эмболы пропитаны химиопрепаратом, который локально действует именно на эту опухоль.
Химиоэмболизация может значительно увеличить продолжительность жизни у пациентов с метастазами и первичным раком печени. Лечение этим методом, при условии контроля и наблюдения является эффективным у 90% пациентов с данной патологией.
Преимущества лечения в ИСЦ
В нашей клинике методика химиоэмболизации метастазов в печени выполняется по направлению онколога опытными рентгеноэндоваскулярными хирургами. Операция планируется только после детального изучения сосудистого русла печени и опухоли на предварительном качественном МСКТ исследовании сосудов.
Наши специалисты выполняют полную блокаду кровотока в метастазе, применяя доступы к узлу со всех сторон, где подходят питающие сосуды. Для этого мы выполняем КТ в сосудистом режиме после проведения химиоэмболизации и выявляем остаточное русло опухолевого новообразования. После этого проводятся повторные катетеризации сосудов опухоли и процедуры ее эмболизации.
Показания и противопоказания к методу лечения
Химиоэмболизация подразделяется на 2 вида:
Подготовка к лечению
Для планирования вмешательства пациенту необходимо установить точный диагноз и получить направление от онколога на данный вид лечения. С целью диагностики необходимо выполнить общеклинические анализы крови и мочи, анализ крови на свертываемость и биохимический. Для планирования операции необходимо выполнить качественное МСКТ артерий печени.
За день до операции пациенту следует прибыть в клинику. Пах и предплечья должны быть побриты. Врач предупреждает о возможных осложнениях и индивидуальных реакциях организма, берет информированное согласие на вмешательство и насыщает микросферы лекарственным веществом. Перед операцией пациенту предложат не завтракать и введут успокоительные и обезболивающие препараты.
Обезболивание при лечении
Как проходит метод лечения
В рентгеноперационной пациента укроют стерильным бельем, хирургическая бригада оденется в стерильную одежду. Врач обработает место пункции растворами анестетиков так, чтобы пациент находился в сознании, адекватно отвечал на вопросы, но не чувствовал боли. После этого будет выполнена пункция (прокол) в бедренной артерии, через который хирург аккуратно проведен проводник и катетер (тонкую полую трубочку для введения контраста и микроэмболов). Катетер проводится под рентгенологическим контролем непосредственно в печеночную артерию. Чем глубже и ближе к опухоли удается завести инструмент, тем более избирательным является действие микроэмболов и цитостатиков на опухолевые клетки. После полного введения препарата катетер и проводник извлекаются, в области опухоли начинаются процессы некротизирования (омертвления) тканей. Операция обычно длиться не более двух часов. Пациент переводится в палату под наблюдение медицинского персонала. В послеоперационной палате необходимо провести 2-3 дня.Обычно, проведение курса лечения проходит без серьезных осложнений, побочными эффектами могут быть тошнота, рвота, боли в месте формирования некроза. Контроль результатов лечения и выявление новых коллатералей (дополнительных сосудов опухоли или метастаза) выполняется посредством КТ контрастирования через каждые 3 месяца в течение первого года.
Возможные осложнения при лечении
Побочные эффекты химиоэмболизации связаны с механизмом ее лечебного воздействая. Прекращение кровообращения в опухолевом узле приводит к его гибели с распадом. Продукты распада могут всасываться в кровь и вызывать интоксикацию. Клинически это может проявляться повышением температуры тела, общим недомоганием по типу простудного заболевания.
Гибель опухоли вызывает воспалительную реакцию окружающих тканей и брюшины, что сопровождается болевым синдромом умеренной выраженности. Обычно для его купирования достаточно обычных обезболивающих препаратов.
В ответ на введение химиотерапевтических препаратов развивается соответствующие химиотерапии осложнения. Это может быть тошнота, рвота, выпадение волос, снижение количества лейкоцитов в крови. Однако подобные осложнения развиваются значительно реже, так как химиопрепарат вводится локально.
Повышенная температура тела может наблюдаться в течение недели после прохождения процедуры. Вполне нормальным явлением, наблюдающимся на протяжении двух-трех недель, считается повышенная физическая слабость и снижение аппетита.
Наибольшую опасность представляет инфицирование печени и повреждение ее тканей. Риск развития опасных для жизни осложнений после химиоэмболизации не превышает 1%.
Прогноз после метода лечения
Как правило, пациенты, прошедшие через процедуру химиоэмболизации, покидают стационар сразу после нормализации состояния, проявляющейся снижением болей и прекращением тошноты. Обычно это происходит к концу первых-вторых суток после операции. Для стабилизации состояния после выписки им назначают противорвотные средства, анальгетики и антибиотики, помогающие предотвратить развитие инфекции.
В послеоперационном периоде необходимо обращать внимание на показатели функции печени (обязательно сдаются биохимические анализы через 3 дня после процедуры), почек. Если процедура прошла без серьезных осложнений, то можно планировать следующий этап в ближайшее время.
Программа наблюдения после метода лечения
Мы назначаем контрольное исследование МСКТ через 10 дней после проведенной процедуры, чтобы оценить динамику изменений в метастатическом очаге и его остаточное кровоснабжение. При сохранении кровообращения в узле через добавочные сосуды мы планируем следующий этап, позволяющий выключить эти источники кровоснабжения.
После достижения хорошего ангиографического и клинического результата мы выполняем МРТ или КТ печени через 6 месяцев, чтобы отследить поведение узлов в печени. Значительное их уменьшение или исчезновение говорит о правильности выбранного препарата и хирургического подхода. При появлении признаков возобновления роста мы выполняем дополнительные процедуры химиоэмболизации.
Подобный подход позволяет долгое время контролировать онкологический процесс и обеспечивает максимальную продолжительность жизни больным с запущенным раковым процессом.