Рука акушера симптом при каких заболеваниях
Рука при спазме находится в состоянии экстензии, предплечье согнуто в полуфлексии, а плечо в состоянии аддукции (симптом Труссо — рука акушера).
На нижних конечностях отмечается усиленная экстензия бедра и голени с флексией стопы и пальцев ног. В тяжелых случаях судороги могут захватить все мышцы лица, вызывая его искажение. Лицо принимает характерное выражение, лоб сморщен, губы сокращены и выпячены вперед. Мышцы глаз, языка, гортани, а также диафрагма тоже принимают участие в спастическом приступе. При судорогах мышц гортани, что чаще наблюдается у детей, наступают ларингоспазмы, с удушьем, цианозом, при длительном спазме появляется тяжелая асфиксия с потерей сознания, что может закончиться летальным исходом. Нередко у больных хроническим гипопаратиреозом возникают трофические расстройства: сухость кожи, ломкость костей, выпадение волос, катаракта, значительное похудание. Нередко у больных наблюдается тахикардия, аритмия, боли в области сердца сжимающего характера. На электрокардиограмме выявляется увеличение интервала Q—Т, что обусловлено гипокальциемней.
Постоянным симптомом гипопаратиреоза является нарушение минерального обмена — гнпокальциемия до 5—6 мг%, гиперфосфатемия до 7—10 мг%, гипокальциурия и гипофосфатурия. Нарушение функции органа зрения выражается в нарушении конвергенции, спазмах век, диплопии, нистагме и развитии катаракты. Во время приступа можно наблюдать сужение или расширение зрачков, замедленную их реакцию. При спазме межреберных мышц, мышц живота и диафрагмы наблюдается значительное расстройство дыхания.
Вегетативная нервная система находится в состоянии повышенной возбудимости со склонностью к вазомоторным явлениям.
Нарушения функции желудочно-кишечного тракта выражаются в усилении перистальтики, запорах, сменяющихся поносами, в повышении секреции желудочного сока. Нередко могут развиваться язвы желудка или двенадцатиперстной кишки.
По клиническому течению различают острую, хроническую и скрытую формы паратиреоидной тетании.
При острой форме тетании приступы часто повторяются, продолжаются длительное время, они могут возникнуть неожиданно.
Развитие тетании в острой форме после какой-либо травмы и струмэктомии говорит о полном или почти полном выключении функции околощитовидных желез. Острая форма тетании может закончиться выздоровлением или перейти в хроническую форму в зависимости от характера заболевания, лечения и т. д. Эта форма отличается менее тяжелым течением, приступы редки. В происхождении ее имеют значение провоцирующие моменты, перегревание или переохлаждение, физическая нагрузка, психические травмы, беременность, острые инфекции.
Наблюдаются сезонные обострения, заболевания весной и осенью. Нередко у больных хроническим гипопа-ратиреозом выражены трофические расстройства: сухость кожи, ломкость ногтей, выпадение волос и похудание. Изменения со стороны зубов сводятся к дефектам эмали; зубы легко ломаются и крошатся.
Разпознавание идиопатического скрыто протекающего гипопаратиреоза представляет известные трудности. Эта форма характеризуется отсутствием спонтанно наступающих приступов, которые могут возникать под влиянием различных провоцирующих факторов. Идиопатическая тетания чаще возникает в молодом возрасте, чаще заболевают мужчины, Наличие типичных для гипопаратиреоза изменений в кальциевом и фосфорном обмене дает основание относить идиопатическую тетанию к паратиреоидной форме, связанной с врожденной неполноценностью околощитовидных желез.
Жалобы больных со скрытой формой тетании связаны обычно с нарушениями сердечной деятельности: они жалуются на сердцебиение, загрудинные боли, чувство стеснения в груди, головные боли, обмороки, часто предъявляют жалобы на ползание мурашек в пальцах. Физикальные и рентгенологические исследования внутренних органов не обнаруживают изменений. Наиболее простой способ — это выявление симптома Хвостека, основанного на повышении возбудимости лицевого нерва при его механическом раздражении. В ответ на раздражение подергивается верхняя губа (Хвостек I), либо верхняя губа и нос (Хвостек II), либо присоединяется подергивание угла рта (Хвостек III).
Диагноз и дифференциальный диагноз. О возможности гипопаратиреоза необходимо думать в том случае, если у больных после частичного удаления щитовидной железы возникают признаки топических судорог. При постановке диагноза следует также дифференцировать тетанию от истерии и эпилепсии. У больных истерией и эпилепсией не обнаруживаются нарушения обмена кальция и фосфора.
Следует иметь в виду и гипогликемические судороги, при которых наблюдаются характерные признаки, чувство голода, слабость, бледность кожи. Вопрос решает исследование в крови уровня сахара и кальция.
Лечение гипопаратиреоза. При лечении приступа тетании необходимо внутривенно ввести 10 мл 10% хлористого кальция, 2—4 мл паратирсокрина внутримышечно.
Внутривенное введение 10% раствора хлористого кальция или 10% раствора глюконата кальция обычно быстро купирует приступ судорог при тетании, что очень важно при ларингоспазме, когда это является основным мероприятием во время оказания первой помощи.
В зависимости от длительности и частоты приступов инъекции хлористого кальция и паратиреокрипа рекомендуется проводить 2—3 раза в сутки под контролем уровня кальция в крови.
В межиристунном периоде назначают препараты кальция в виде 10% раствора хлористого кальция по одной столовой ложке 3 раза в день или глюконата кальция в таблетках по 3—4 таблетки в день. Одновременно назначают внутрь спиртовой раствор витамина D2 по 50 000—75 000 ME 2 раза в день.
В диете больных должно содеражаться большое количество кальция, в связи с чем рекомендуются молочные продукты.
Гипопаратиреоз (тетания)
Признаки
Приступу судорог обычно предшествуют чувство онемения, ползания мурашек в области верхней губы, пальцев рук и ног, похолодание конечностей, чувство скованности. Затем развиваются болезненные тонические и клонические судороги отдельных групп мышц: конечностей, лица, туловища. Судороги наблюдаются преимущественно в сгибательных мышцах, поэтому кисть руки принимает характерное положение «руки акушера».
При тетании сгибательных мышц нижних конечностей стопа сгибается внутрь, пальцы подгибаются к подошве («конская стопа»). Судороги лицевой мускулатуры сопровождаются тризмом, образованием «рыбьего рта».
Распространение судорог на мышцы шеи может вызвать ларингоспазм, сопровождающийся одышкой, цианозом, иногда асфиксией. Могут развиться пилороспазм с рвотой, тошнотой, ацидозом; спазмы мускулатуры кишечника, мочевого пузыря. Спазм венечных сосудов сердца сопровождается резкими болями в области сердца. Приступы тетании провоцируются различными раздражителями: болевыми, механическими, термическими, гипервентиляцией.
При длительном течении заболевания в межприступный период больных беспокоят потливость, ухудшение зрения из-за нарушения аккомодации, звон в ушах, снижение слуха. Развиваются гипокальциемическая катаракта, ломкость ногтей, ломкость зубов и кариес. Наблюдаются изменения психики: снижение интеллекта, нарушение памяти, неврозы.
Содержание кальция в крови снижено, особенно ионизированной его фракции; установлена зависимость между тяжестью тетании и степенью снижения уровня кальция в крови. Содержание фосфора в крови выше нормы, экскреция кальция и фосфора с мочой снижена. Уровень паратиреоидного гормона в крови снижен.
Описание
Удаление или повреждение околощитовидных желез во время операции, их поражение при инфекциях, интоксикациях, аутоиммунных нарушениях, снижение чувствительности тканей к действию паратгормона.
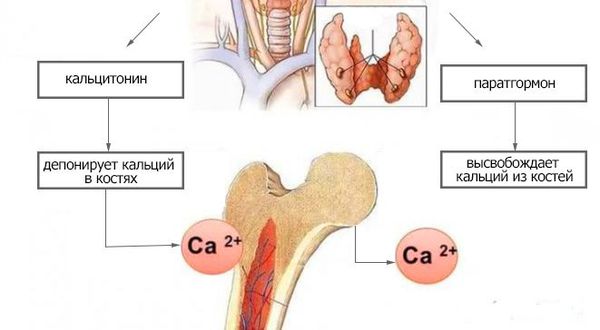
Недостаточное выделение паратгормона, приводящее к нарушениям кальциево-фосфорного гомеостаза (гипокальциемия и гиперфосфатемия). Повышается нервно-мышечная возбудимость, появляется склонность к развитию судорожного синдрома.
Лечение
Для предупреждения приступов назначают внутрь препараты кальция, препараты, улучшающие всасывание кальция в кишечнике, анаболические стероиды, диету, богатую кальцием (молоко, сыр, капуста, салат, редис, абрикосы, клубника, лимоны).
Что такое гипопаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ананьева А. Ш., эндокринолога со стажем в 4 года.
Определение болезни. Причины заболевания
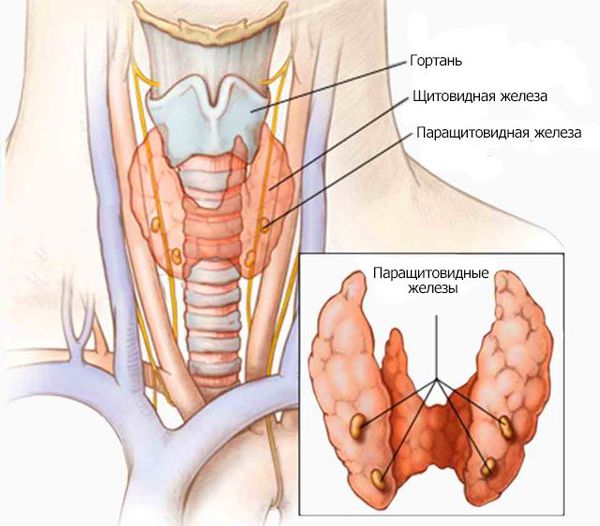
Гипопаратиреоз — это заболевание, возникающее из-за недостаточной секреции паращитовидными железами паратиреоидного гормона или нечувствительностью тканей организма к его действию. Патология сопровождается снижением содержания кальция в крови, что проявляется судорогами, болями в костях, мышцах и нарушениями сердечного ритма.
Гипокальциемия — стойкое снижение содержания общего кальция в крови ниже 2,2 ммоль/л, ионизированного кальция ниже 1,1 ммоль/л.
Наиболее частые причины гипопаратиреоза:
Симптомы гипопаратиреоза
К основным симптомам гипопаратиреоза относятся:
Кроме того, при заболевании отмечаются боли в костях, головные боли, снижение зрения и двоение в глазах.
Патогенез гипопаратиреоза
Концентрация внеклеточного кальция регулируется в узких пределах основными факторами:
Паращитовидные железы в зависимости от концентрации ионизированного кальция крови выделяют определённое количество паратиреоидного гормона. При низкой концентрации ионов кальция в крови секреция паратиреоидного гормона увеличивается. И наоборот, высокая концентрация кальция подавляет секрецию паратгормона. При первичном поражении паращитовидных желёз (операция, травма), в результате их недоразвития, при нарушении действия паратгормона или чувствительности к нему паратиреоидный гормон перестаёт регулировать фосфорно-кальциевый обмен. В результате возникает синдром гипокальциемии.
Классификация и стадии развития гипопаратиреоза
В зависимости от причин заболевания выделяют следующие виды гипопаратиреоза:
1. Повреждение паращитовидных желёз:
2. Снижение функции паращитовидных желёз:
3. Недоразвитие паращитовидных желёз (врождённый гипопаратиреоз):
Также существует ряд заболеваний, которые клинически имитируют гипопаратиреоз, но на самом деле представляют собой вторичный гиперпаратиреоз (гипокальциемия и высокий уровень ПТГ):
По течению выделяют:
Осложнения гипопаратиреоза
Диагностика гипопаратиреоза
Для постановки диагноза в первую очередь собирают анамнез болезни (историю заболевания) и осматривают пациента.
Врачу важно знать:
При осмотре пациента врач обращает внимание на следующие симптомы [3] :
Для подтверждения гипокальциемии проводят следующие исследования (не менее двух раз) [3] :
Для уточнения причин гипокальциемии:
Инструментальные методы для подтверждения гипокальциемии не требуются, их проводят для исключения других заболеваний и уточнения осложнений гипопаратиреоза [3] :
По результатам дополнительных методов исследования могут быть рекомендованы консультации других специалистов:
Лечение гипопаратиреоза
Немедикаментозное лечение:
Медикаментозное лечение — при хронической гипокальциемии основной задачей медикаментозного лечения является восстановление фосфорно-кальциевого баланса в организме. С этой целью назначают [3] [6] [10] :
Лечение гипокальциемии, вызванной дефицитом магния или сопровождающееся им, требует применения препаратов магния в сочетании с витамином Д и солями кальция.
Для лечения острой гипокальциемии необходимо уменьшить концентрацию кальция в крови ниже 1,9 ммоль/л:
Прогноз. Профилактика
Прогноз для жизни благоприятный. Чаще всего лечение осуществляется амбулаторно. Контроль и эффективность лечения оценивается по отсутствию клинических проявлений гипокальциемии (боли в костях, судорог, возбудимости), нормализации показателей фосфора и кальция.
При первичном назначении терапии, смене лекарственных препаратов или подборе доз необходим контроль кальция и фосфора. Для этого пациенту следует посещать эндокринолога один раз в 7-10 дней.
При налаженной стабильной терапии консультация эндокринолога необходима один раз в 3-6 месяцев. Наблюдение офтальмолога для контрольного осмотра проводят один раз в 6-12 месяцев.
Для компенсации заболевания требуется поддерживать уровень электролитов:
Профилактика гипопаратиреоза должна быть комплексной, она включает предупреждение:
Синдром Труссо: забытое прошлое или актуальное настоящее?
Кафедра акушерства и гинекологии медико-профилактического факультета Первого МГМУ им. И.М. Сеченова
Цель исследования. Провести систематический анализ данных, имеющихся в современной литературе, относительного современного взгляда на синдром Труссо.
Материал и методы. В обзор включены данные зарубежных и отечественных статей, найденных в e-Library и Pubmed по данной теме, опубликованных за последние 10 лет.
Результаты. Дано патогенетическое объяснение увеличения тромботического потенциала у онкологических больных, который лежит в основе опухолевого роста и метастазирования. Кроме непосредственно тромботических осложнений, описаны также геморрагические осложнения, являющиеся следствием системной коагулопатии, в том числе диссеминированное внутрисосудистое свертывание, тромботическая гемолитическая микроангиопатия и избыточный фибринолиз.
Заключение. В настоящее время любое проявление тромбогеморрагических осложнений у больных злокачественными новообразованиями можно классифицировать как паранеопластический синдром Труссо. В основе патофизиологии синдрома Труссо, кроме классической триады Вирхова, лежит гиперпродукция тканевого фактора, основного инициатора внешнего пути свертывания. При этом значительный выброс микрочастиц из опухолевых клеток, несущих тканевой фактор, имеет решающее значение не только для образования тромба, но и прогрессирования роста новообразования.
Арман Труссо (Armand Trousseau, 1801–1867) был первым, кто распознал связь между раком и тромботическими осложнениями [1]. Наряду с множеством открытых им симптомов в клинической гемостазиологии, его имя связывают с «феноменом Труссо» – тромбофлебитами («phlegmasia alba dolens») в связи со злокачественными новообразованиями. Он отмечал, что при раке кровь находится в особом состоянии, предрасполагающем к самопроизвольной коагуляции даже в отсутствии признаков воспаления. В его работе повторяющиеся тромботические эпизоды описаны как первые симптомы скрыто протекающего и не выявленного роста злокачественной опухоли, значительно опережающие клинические проявления новообразования, причем течение тромбофлебита в этих случаях имеет ряд особенностей – процесс склонен к мигрированию, протекает со слабо выраженной воспалительной реакцией, часты эмболии [2–5]. По иронии судьбы, обнаружив у себя тромбофлебит левой ноги в 1867 году, он предопределил прогноз своего заболевания.
Паранеопластический синдром – клинико-лабораторное проявление злокачественной опухоли, обусловленное не ее локальным или метастатическим ростом, а неспецифическими реакциями со стороны различных органов и систем или эктопической продукцией опухолью биологически активных веществ.
Выросший в последние 20 лет интерес онкогинекологов к взаимосвязи между тромбозом и раком имеет два направления:
Взаимосвязь между тромбозом и раком женских половых органов и молочных желез подтверждается рядом клинических признаков:
Клинически ВТЭ и рак имеют два основных проявления: с одной стороны тромбоз может быть единственным клиническим симптомом скрыто протекающего рака, с другой – у пациентов с выявленным раком на всех стадиях заболевания может развиться тромбоз [3, 7, 8]. В клинической онкологии тромботические осложнения относятся к наиболее часто встречающимся паранеопластическим синдромам и проявляются артериальными и венозными тромбозами, мигрирующим тромбофлебитом, эмболией легочной артерии, небактериальным тромбоэндокардитом, тромботической микроангиопатией.
Синдром Труссо – клинические проявления и современные диагностические возможности
Многие заболевания могут усугублять течение опухолевого процесса и дополнительно стимулировать систему гемостаза, что может приводить к тромбоэмболическим состояниям или коагулопатии потребления. К основным заболеваниям, в значительной степени ухудшающим прогноз течения злокачественного процесса женских половых органов и молочных желез и повышающим риск развития тромбогеморрагических осложнений относят:
Тромбозы обладают склонностью к затяжному течению, вероятно, из-за постоянного присутствия факторов риска тромбоза, которые по большей степени обусловлены наличием опухолевых масс. Характерно рецидивирующее течение тромбозов, в этом случае следует предположить наличие генетических форм тромбофилиии и АФС. В послеоперационном периоде следует опасаться тромбозов в связи с высокой частотой возникновения эмболии.
Часто тромбоз глубоких вен развивается в илеофеморальном сегменте, тогда как тромбозы глубоких вен голени реже, чем в половине случаев. Подобная закономерность связана с увеличением венозного давления в венах таза, снижением тонуса венозных стенок вследствие изменения гормонального фона, развитием стаза, зачастую компрессией.
Спазмофилия
Спазмофилия — заболевание детей раннего возраста, характеризующееся склонностью к тоническим и клонико-тоническим судорогам вследствие гипокальциемии.
Этиология и патогенез. Содержание кальция в сыворотке крови при рахите снижается в начальной фазе, при обострении и в результате терапии. В связи с падением уровня кальция значительно повышается возбудимость нервной системы, вплоть до судорожного синдрома. При недостаточной или избыточной лечебной дозе витамина D или при повышенной инсоляции в весенние месяцы в кости поступает больше кальция, чем всасывается в кишечнике. Всасывание кальция нарушается также при расстройствах пищеварения и кишечных инфекциях.
Клиническая картина. Латентная спазмофилия выявляется при исследовании симптомов Хвостека (постукивание пальцем в месте выхода п. facialis на скуловой дуге и в углу нижней челюсти вызывает быстрое сокращение лицевой мускулатуры), Труссо (сдавливание плеча манжеткой тонометра или пальцами вызывает спазм мускулатуры кисти — «рука акушера»), перонеального и ульнарного феноменов (отведение стопы при поколачивании в области головки малоберцовой кости, сгибание пальцев рук при постукивании в области наружного мыщелка локтя). Манифестная спазмофилия проявляется генерализованными тоническими и клоническими судорогами, карпопедальным спазмом («рука акушера» и эквиноварусное положение стопы), иногда ларингоспазмом приступообразно в виде легкого сужения голосовой щели или кратковременного, но полного ее закрытия.
Диагноз ставят на основании наличия у ребенка признаков рахита и симптомов повышенной нервно-мышечной возбудимости, а также выявления гипокальциемии, алколоза.
Дифференциальный диагноз проводят с гипопаратиреозом, почечной остеодистрофией, эпилепсией.
Лечение. При ларингоспазме эффективен свежий воздух, обрызгивание холодной водой, пары нашатырного спирта, похлопывания по телу, изменения положения тела. При латентной форме после определения уровня кальция медленно в/в вводят 10% раствор глюконата или хлорида кальция — 0,3–0,5 мл/кг. При клонических судорогах вводят седуксен (0,5% раствор — 0,1 мл/кг в/м), ГОМК (20% раствор — 0,5 мл/кг) в/в, сульфат магния (25% раствор — 0,2 мл/кг в/м); одновременно вводят 10% раствор хлорида кальция в/в. Затем назначают 10% раствор хлорида кальция по 1 чайной или десертной ложке или глюконат кальция по 2–3 г 3–4 раза в день. Через 2–3 дня приема препаратов кальция назначают противорахитичесткое лечение (см. Рахит).
Прогноз при своевременном лечении благоприятный.