Рука акушера при каких заболеваниях бывает
Рука при спазме находится в состоянии экстензии, предплечье согнуто в полуфлексии, а плечо в состоянии аддукции (симптом Труссо — рука акушера).
На нижних конечностях отмечается усиленная экстензия бедра и голени с флексией стопы и пальцев ног. В тяжелых случаях судороги могут захватить все мышцы лица, вызывая его искажение. Лицо принимает характерное выражение, лоб сморщен, губы сокращены и выпячены вперед. Мышцы глаз, языка, гортани, а также диафрагма тоже принимают участие в спастическом приступе. При судорогах мышц гортани, что чаще наблюдается у детей, наступают ларингоспазмы, с удушьем, цианозом, при длительном спазме появляется тяжелая асфиксия с потерей сознания, что может закончиться летальным исходом. Нередко у больных хроническим гипопаратиреозом возникают трофические расстройства: сухость кожи, ломкость костей, выпадение волос, катаракта, значительное похудание. Нередко у больных наблюдается тахикардия, аритмия, боли в области сердца сжимающего характера. На электрокардиограмме выявляется увеличение интервала Q—Т, что обусловлено гипокальциемней.
Постоянным симптомом гипопаратиреоза является нарушение минерального обмена — гнпокальциемия до 5—6 мг%, гиперфосфатемия до 7—10 мг%, гипокальциурия и гипофосфатурия. Нарушение функции органа зрения выражается в нарушении конвергенции, спазмах век, диплопии, нистагме и развитии катаракты. Во время приступа можно наблюдать сужение или расширение зрачков, замедленную их реакцию. При спазме межреберных мышц, мышц живота и диафрагмы наблюдается значительное расстройство дыхания.
Вегетативная нервная система находится в состоянии повышенной возбудимости со склонностью к вазомоторным явлениям.
Нарушения функции желудочно-кишечного тракта выражаются в усилении перистальтики, запорах, сменяющихся поносами, в повышении секреции желудочного сока. Нередко могут развиваться язвы желудка или двенадцатиперстной кишки.
По клиническому течению различают острую, хроническую и скрытую формы паратиреоидной тетании.
При острой форме тетании приступы часто повторяются, продолжаются длительное время, они могут возникнуть неожиданно.
Развитие тетании в острой форме после какой-либо травмы и струмэктомии говорит о полном или почти полном выключении функции околощитовидных желез. Острая форма тетании может закончиться выздоровлением или перейти в хроническую форму в зависимости от характера заболевания, лечения и т. д. Эта форма отличается менее тяжелым течением, приступы редки. В происхождении ее имеют значение провоцирующие моменты, перегревание или переохлаждение, физическая нагрузка, психические травмы, беременность, острые инфекции.
Наблюдаются сезонные обострения, заболевания весной и осенью. Нередко у больных хроническим гипопа-ратиреозом выражены трофические расстройства: сухость кожи, ломкость ногтей, выпадение волос и похудание. Изменения со стороны зубов сводятся к дефектам эмали; зубы легко ломаются и крошатся.
Разпознавание идиопатического скрыто протекающего гипопаратиреоза представляет известные трудности. Эта форма характеризуется отсутствием спонтанно наступающих приступов, которые могут возникать под влиянием различных провоцирующих факторов. Идиопатическая тетания чаще возникает в молодом возрасте, чаще заболевают мужчины, Наличие типичных для гипопаратиреоза изменений в кальциевом и фосфорном обмене дает основание относить идиопатическую тетанию к паратиреоидной форме, связанной с врожденной неполноценностью околощитовидных желез.
Жалобы больных со скрытой формой тетании связаны обычно с нарушениями сердечной деятельности: они жалуются на сердцебиение, загрудинные боли, чувство стеснения в груди, головные боли, обмороки, часто предъявляют жалобы на ползание мурашек в пальцах. Физикальные и рентгенологические исследования внутренних органов не обнаруживают изменений. Наиболее простой способ — это выявление симптома Хвостека, основанного на повышении возбудимости лицевого нерва при его механическом раздражении. В ответ на раздражение подергивается верхняя губа (Хвостек I), либо верхняя губа и нос (Хвостек II), либо присоединяется подергивание угла рта (Хвостек III).
Диагноз и дифференциальный диагноз. О возможности гипопаратиреоза необходимо думать в том случае, если у больных после частичного удаления щитовидной железы возникают признаки топических судорог. При постановке диагноза следует также дифференцировать тетанию от истерии и эпилепсии. У больных истерией и эпилепсией не обнаруживаются нарушения обмена кальция и фосфора.
Следует иметь в виду и гипогликемические судороги, при которых наблюдаются характерные признаки, чувство голода, слабость, бледность кожи. Вопрос решает исследование в крови уровня сахара и кальция.
Лечение гипопаратиреоза. При лечении приступа тетании необходимо внутривенно ввести 10 мл 10% хлористого кальция, 2—4 мл паратирсокрина внутримышечно.
Внутривенное введение 10% раствора хлористого кальция или 10% раствора глюконата кальция обычно быстро купирует приступ судорог при тетании, что очень важно при ларингоспазме, когда это является основным мероприятием во время оказания первой помощи.
В зависимости от длительности и частоты приступов инъекции хлористого кальция и паратиреокрипа рекомендуется проводить 2—3 раза в сутки под контролем уровня кальция в крови.
В межиристунном периоде назначают препараты кальция в виде 10% раствора хлористого кальция по одной столовой ложке 3 раза в день или глюконата кальция в таблетках по 3—4 таблетки в день. Одновременно назначают внутрь спиртовой раствор витамина D2 по 50 000—75 000 ME 2 раза в день.
В диете больных должно содеражаться большое количество кальция, в связи с чем рекомендуются молочные продукты.
Боковой (латеральный) амиотрофический склероз (и синдром БАС)
Боковой (латеральный) амиотрофический склероз (БАС) (также известен как болезнь моторных нейронов, Мотонейронная болезнь, болезнь Шарко, в англоязычных странах — болезнь Лу Герига) — прогрессирующее, неизлечимое дегенеративное заболевание центральной нервной системы, при котором происходит поражение как верхних (моторная кора головного мозга), так и нижних (передние рога спинного мозга и ядра черепно-мозговых нервов) двигательных нейронов, что приводит к параличам и последующей атрофии мышц.
Болезнь известна не так давно. Впервые описана Жан-Мартеном Шарко в 1869г. По статистике выявляется у 2-5 человек на 100 000 населения в год, что говорит о том, что данная патология относительно редко встречается. Всего в мире насчитывается около 70 тысяч больных боковым амиотрофическим склерозом. Обычно заболевание заявляет о себе у людей старше 50 лет.
Совсем недавно было высказано мнение, что случаи бокового амиотрофического склероза чаще регистрируются у высокоинтеллектуальных людей, профессионалов в своем деле, а также у спортсменов-атлетов, которые на протяжении всей жизни отличались крепким здоровьем.
Точная этиология БАС неизвестна.
Сущность болезни заключается в дегенерации двигательных нейронов, т.е. под воздействием ряда причин запускается процесс разрушения нервных клеток, ответственных за сокращения мышц. Этот процесс затрагивает нейроны коры больших полушарий, ядер головного мозга и нейроны передних рогов спинного мозга. Двигательные нейроны погибают, а их функции никто больше не выполняет. Нервные импульсы к мышечным клеткам больше не поступают. И мышцы слабеют, развиваются парезы и параличи, атрофия мышечной ткани.
Если в основе бокового амиотрофического склероза лежит мутация в гене супероксиддисмутазы-1, то процесс выглядит примерно следующим образом. Мутантная супероксиддисмутаза-1 накапливается в митохондриях двигательных нейронов (в энергетических станциях клетки). Это «мешает» нормальному внутриклеточному транспорту белковых образований. Белки соединятся друг с другом, как бы слипаются, и это запускает процесс дегенерации клетки.
Если причиной становится избыток глутамата, то механизм запуска разрушения двигательных нейронов выглядит так: глутамат открывает каналы в мембране нейронов для кальция. Кальций устремляется внутрь клеток. Избыток кальция, в свою очередь, активирует внутриклеточные ферменты. Ферменты как бы «переваривают» структуры нервных клеток, при этом образуется большое количество свободных радикалов. И эти свободные радикалы повреждают нейроны, постепенно приводя к их полному разрушению.
Предполагается, что роль других факторов в развитии БАС также заключается в запуске свободнорадикального окисления.
Классификация БАС, формы:
Общими симптомами, характерными для любой из форм бокового амиотрофического склероза, являются:
Начальные проявления заболевания:
•слабость в дистальных отделах рук, неловкость при выполнении тонких движений пальцами, похудание в кистях и фасцикуляции (мышечные подергивания)
•реже заболевание дебютирует слабостью в проксимальных отделах рук и плечевом поясе, атрофиями в мышцах ног в сочетании с нижним спастическим парапарезом
•возможно также начало заболевания с бульбарных расстройств – дизартрии и дисфагии (25% случаев)
•крампи (болезненные сокращения, спазмы мышц), нередко генерализованные, встречаются практически у всех больных БАС, и нередко являются первым признаком заболевания
Для БАС в большинстве случаев характерна асимметричность симптоматики.
При этой форме заболевания возможно два варианта:
Также может дебютировать двумя способами:
В руках по мере прогрессирования болезни формируется парез с атрофическими изменениями, повышением рефлексов, повышением тонуса и патологическими стопными признаками. Аналогичные изменения возникают и в ногах, но несколько позже.
Это разновидность бокового амиотрофического склероза, когда заболевание протекает с преимущественным поражением центрального мотонейрона. При этом во всех мышцах туловища и конечностей формируются парезы с повышением мышечного тонуса, патологическими симптомами.
Бульбарная и высокая формы БАС являются прогностически неблагоприятными. Больные с таким началом заболевания имеют меньшую продолжительность жизни по сравнению с шейно-грудной и пояснично-крестцовой формами. Какими бы ни были первые проявления заболевания, оно неуклонно прогрессируют.
Парезы в различных конечностях приводят к нарушению способности самостоятельно передвигаться, обслуживать себя. Вовлечение в процесс дыхательной мускулатуры приводит вначале к появлению одышки при физической нагрузке, затем одышка беспокоит уже в покое, появляются эпизоды острой нехватки воздуха. В терминальных стадиях самостоятельное дыхание просто невозможно, больным требуется постоянная искусственная вентиляция легких.
Продолжительность жизни больного БАС составляет по разным данным от 2 до 12 лет, однако более 90% больных умирают в течение 5 лет от момента постановки диагноза. В терминальную стадию болезни больные полностью прикованы к постели, дыхание поддерживается с помощью аппарата искусственной вентиляции легких. Причиной гибели таких больных может стать остановка дыхания, присоединение осложнений в виде пневмонии, тромбоэмболии, инфицирования пролежней с генерализацией инфекции.
Среди параклинических исследований наиболее существенное диагностическое значение имеет электромиография. Выявляется распространенное поражение клеток передних рогов (даже в клинически сохранных мышцах) с фибрилляциями, фасцикуляциями, позитивными волнами, изменениями потенциалов двигательных единиц (увеличивается их амплитуда и длительность) при нормальной скорости проведения возбуждения по волокнам чувствительных нервов. Содержание КФК в плазме может быть незначительно повышено
Боковой амиотрофический склероз нужно заподозрить:
•при развитии слабости и атрофий, а возможно и фасцикуляций (мышечных подергиваний) в мышцах кисти
•при похудания мышц тенара одной из кистей с развитием слабости аддукции (приведения) и оппозиции большого пальца (обычно асимметрично)
•при этом наблюдается затруднение при схватывании большим и указательным пальцами, затруднения при подбирании мелких предметов, при застегивании пуговиц, при письме
•при развитии слабости в проксимальных отделах рук и плечевом поясе, атрофий в мышцах ног в сочетании с нижним спастическим парапарезом
•при развитии у пациента дизартрии (нарушений речи) и дисфагии (нарушений глотания)
•при появлении у пациента крампи (болезненных мышечных сокращений)
Диагностические критерии БАС:
Критерии подтверждения БАС:
Диагноз БАС подьверждается:
Дифференциальный диагноз БАС (синдромы похожие на БАС):
•Спондилогенная шейная миелопатия.
•Опухоли краниовертебральной области и спинного мозга.
•Краниовертебральные аномалии.
•Сирингомиелия.
•Подострая комбинированная дегенерация спинного мозга при недостаточности витамина В12.
•Семейный спастический парапарез Штрюмпеля.
•Прогрессирующие спинальные амиотрофии.
•Постполиомиелитический синдром.
•Интоксикации свинцом, ртутью, марганцем.
•Недостаточность гексозаминидазы типа А у взрослых при ганглиозидозе GM2.
•Диабетическая амиотрофия.
•Мультифокальная моторная невропатия с блоками проведения.
•Болезнь Крейцтфельдта-Якоба.
•Паранеопластический синдром, в частности при лимфогранулематозе и злокачественной лимфоме.
•Синдром БАС при парапротеинемии.
•Аксональная нейропатия при болезни Лайма (Лайм-боррелиозе).
•Синдром Гийена-Барре.
•Миастения.
•Рассеянный склероз
•Эндокринопатии (тиреотоксикоз, гиперпаратиреоз, диабетическая амиотрофия).
•Доброкачественные фасцикуляции, т.е. фасцикуляции, продолжающиеся годами без признаков поражения двигательной системы.
•Нейроинфекции (полиомиелит, бруцеллез, эпидемический энцефалит, клещевой энцефалит, нейросифилис, болезнь Лайма).
•Первичный боковой склероз.
Диагностические исследования при синдроме БАС.
Для уточнения диагноза и проведения дифференциального диагноза при синдроме БАС рекомендутся следующее обследование больного:
Анализ крови (СОЭ, гематологические и биохимические исследования)
Рентгенография органов грудной клетки
Исследование функций щитовидной железы
Определение содержания витамина В12 и фолиевой кислоты в крови
Креатинкиназа в сыворотке
МРТ головного мозга и при необходимости, спинного мозга
Эффективного лечения заболевания не существует. Единственный препарат, ингибитор высвобождения глутамата рилузол (Рилутек), отодвигает летальный исход на 2 – 4 месяца. Его назначают по 50 мг два раза в день.
Основу лечения составляет симптоматическая терапия:
•Физическая активность. Пациент должен по мере своих возможностей поддерживать физическую активность По мере прогрессирования заболевания возникает необходимость в кресле-каталке и других специальных приспособлениях.
•Диета. Дисфагия создаёт опасность попадания пищи в дыхательные пути • Иногда возникает необходимость в питании через зонд или в гастростомии.
•Применение ортопедических приспособлений: шейного воротника, различных шин, устройств для захвата предметов.
•При крампи (болезненным мышечных спазмах): карбамазепин (Финлепсин, Тегретол) и/или витамин Е, а также препараты магния, верапамил (Изоптин).
•При спастичности: баклофен (Баклосан), Сирдалуд, а также клоназепам.
•При слюнотечении атропин, или гиосцин (Бускопан).
•При невозможности приема пищи вследствие нарушения глотания накладывают гастростому или вводят назогастральный зонд. Раннее проведение чрезкожной эндоскопической гастростомии продлевает жизнь пациентов в среднем на 6 месяцев.
•Церебролизин в высоких дозах (10-30 мл в/в капельно 10 дней повторными курсами). Существует ряд небольших исследований, показывающих нейропротективную эффективность церебролизина при БАС.
•Антидепрессанты: Серталин или Паксил или Амитриптилин (часть больных БАС предпочитает именно его как раз из-за побочных действий – он вызывает сухость во рту, соответственно уменьшает гиперсаливацию (слюнотечение), часто мучающую больных БАС).
•При появлении дыхательных нарушений: искусственная вентиляция легких в условиях стационаров, как правило, не проводится, но некоторые больные приобретают портативные приборы ИВЛ и проводят ИВЛ в домашних условиях.
•Ведутся разработки к применению гормона роста, нейротрофических факторов при БАС.
•Последнее время активно ведутся разработки лечения стволовыми клетками. Этот метод обещает быть перспективным, но все же пока находится на стадии научных экспериментов.
•Боковой амиотрофический склероз является фатальным заболеванием. Средняя продолжительность жизни больных БАС 3 – 5 лет, тем не менее, 30% больных живут 5 лет, а около 10 – 20% живут более 10 лет от начала заболевания.
•Неблагоприятные прогностические признаки – пожилой возраст и бульбарные нарушения (после появления последних больные живут не более 1 – 3 лет).
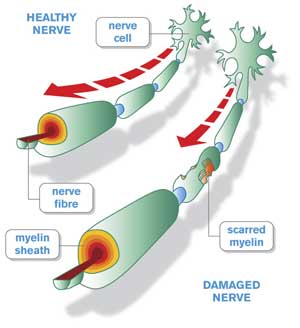
Симптомы
Симптомы синдрома Гийена-Барре могут включать в себя:
Большинство пациентов с синдромом Гийена-Барре начинают испытывать выраженную слабость в течение четырех недель после появления симптомов. В некоторых случаях, симптомы могут прогрессировать очень быстро, вызывая полный паралич ног, рук и дыхательных мышц в течение нескольких часов. Поэтому с учетом возможного быстрого прогрессирования заболевания необходимо обязательно обратиться к врачу при наличии следующих симптомов:
Синдром Гийена-Барре является серьезным заболеванием, которое требует немедленной госпитализации из-за возможного быстрого прогрессирования. Чем раньше начато соответствующее лечение, тем выше шансы на хороший результат.
Причины
Точная причина синдрома Гийена-Барре неизвестна. Примерно в 60 процентах случаев синдрому предшествует инфекция дыхательных путей или желудочно-кишечного тракта. Недавно проведенная операция беременность вакцинация также были связаны с синдромом Гийена-Барре. Но ученые не могут пока объяснить, почему инфекции у одних людей приводят к развитию синдрома, а у других нет. Тем более много случаев возникновения этого синдрома без каких-либо триггеров.
Факторы риска
Синдром Гийена-Барре может возникнуть в любой возрастной группе, но наиболее подвержены взрослые пациенты молодого и пожилого возраста.
Синдром Гийена-Барре может быть вызван:
Осложнения
Синдром Гийена-Барре оказывает влияние на нервы и может вызвать эффект домино на другие системы в организме, такие как дыхание и сердечнососудистая деятельность. Осложнения Синдрома Гийена-Барре включают в себя:
Тяжелая, ранняя симптоматика при синдроме Гийена-Барре значительно увеличивает риск серьезных долгосрочных осложнений. В редких случаях возможно наступление смерти от осложнений, таких как респираторный дистресс-синдром и острая сердечно-сосудистая недостаточность.
Диагностика
Нередко синдром Гийена-Барре бывает трудно диагностировать на ранних стадиях. Его симптомы, аналогичны другим неврологическим расстройствам и могут варьировать у разных людей.
Лечение
И хотя некоторым пациентам требуются месяцы или даже годы для выздоровления в большинстве случаев синдром Гийена-Барре протекает в определенные сроки:
Специфического лечения синдрома Гийена-Барре нет, только симптоматическое. Но два вида лечения значительно ускоряют восстановление и уменьшают тяжесть синдрома Гийена-Барре:
Эти процедуры являются одинаково эффективными. Нецелесообразно одновременное использование этих методов.
ЛФК. Для восстановления физической активности необходимо активное применение лечебной физкультуры, что позволяет быстрее вернуться к нормальной физической активности. Нередко на начальных этапах выздоровления требуется инвалидная коляска или ходунки.
Эмоциональные нарушения могут быть очень сильными при синдроме Гийена-Барре. Связано это с определенным периодом нарушения двигательных функций и страхом остаться обездвиженным. В таких случаях требуется помощь психотерапевта.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Синдром Труссо: забытое прошлое или актуальное настоящее?
Кафедра акушерства и гинекологии медико-профилактического факультета Первого МГМУ им. И.М. Сеченова
Цель исследования. Провести систематический анализ данных, имеющихся в современной литературе, относительного современного взгляда на синдром Труссо.
Материал и методы. В обзор включены данные зарубежных и отечественных статей, найденных в e-Library и Pubmed по данной теме, опубликованных за последние 10 лет.
Результаты. Дано патогенетическое объяснение увеличения тромботического потенциала у онкологических больных, который лежит в основе опухолевого роста и метастазирования. Кроме непосредственно тромботических осложнений, описаны также геморрагические осложнения, являющиеся следствием системной коагулопатии, в том числе диссеминированное внутрисосудистое свертывание, тромботическая гемолитическая микроангиопатия и избыточный фибринолиз.
Заключение. В настоящее время любое проявление тромбогеморрагических осложнений у больных злокачественными новообразованиями можно классифицировать как паранеопластический синдром Труссо. В основе патофизиологии синдрома Труссо, кроме классической триады Вирхова, лежит гиперпродукция тканевого фактора, основного инициатора внешнего пути свертывания. При этом значительный выброс микрочастиц из опухолевых клеток, несущих тканевой фактор, имеет решающее значение не только для образования тромба, но и прогрессирования роста новообразования.
Арман Труссо (Armand Trousseau, 1801–1867) был первым, кто распознал связь между раком и тромботическими осложнениями [1]. Наряду с множеством открытых им симптомов в клинической гемостазиологии, его имя связывают с «феноменом Труссо» – тромбофлебитами («phlegmasia alba dolens») в связи со злокачественными новообразованиями. Он отмечал, что при раке кровь находится в особом состоянии, предрасполагающем к самопроизвольной коагуляции даже в отсутствии признаков воспаления. В его работе повторяющиеся тромботические эпизоды описаны как первые симптомы скрыто протекающего и не выявленного роста злокачественной опухоли, значительно опережающие клинические проявления новообразования, причем течение тромбофлебита в этих случаях имеет ряд особенностей – процесс склонен к мигрированию, протекает со слабо выраженной воспалительной реакцией, часты эмболии [2–5]. По иронии судьбы, обнаружив у себя тромбофлебит левой ноги в 1867 году, он предопределил прогноз своего заболевания.
Паранеопластический синдром – клинико-лабораторное проявление злокачественной опухоли, обусловленное не ее локальным или метастатическим ростом, а неспецифическими реакциями со стороны различных органов и систем или эктопической продукцией опухолью биологически активных веществ.
Выросший в последние 20 лет интерес онкогинекологов к взаимосвязи между тромбозом и раком имеет два направления:
Взаимосвязь между тромбозом и раком женских половых органов и молочных желез подтверждается рядом клинических признаков:
Клинически ВТЭ и рак имеют два основных проявления: с одной стороны тромбоз может быть единственным клиническим симптомом скрыто протекающего рака, с другой – у пациентов с выявленным раком на всех стадиях заболевания может развиться тромбоз [3, 7, 8]. В клинической онкологии тромботические осложнения относятся к наиболее часто встречающимся паранеопластическим синдромам и проявляются артериальными и венозными тромбозами, мигрирующим тромбофлебитом, эмболией легочной артерии, небактериальным тромбоэндокардитом, тромботической микроангиопатией.
Синдром Труссо – клинические проявления и современные диагностические возможности
Многие заболевания могут усугублять течение опухолевого процесса и дополнительно стимулировать систему гемостаза, что может приводить к тромбоэмболическим состояниям или коагулопатии потребления. К основным заболеваниям, в значительной степени ухудшающим прогноз течения злокачественного процесса женских половых органов и молочных желез и повышающим риск развития тромбогеморрагических осложнений относят:
Тромбозы обладают склонностью к затяжному течению, вероятно, из-за постоянного присутствия факторов риска тромбоза, которые по большей степени обусловлены наличием опухолевых масс. Характерно рецидивирующее течение тромбозов, в этом случае следует предположить наличие генетических форм тромбофилиии и АФС. В послеоперационном периоде следует опасаться тромбозов в связи с высокой частотой возникновения эмболии.
Часто тромбоз глубоких вен развивается в илеофеморальном сегменте, тогда как тромбозы глубоких вен голени реже, чем в половине случаев. Подобная закономерность связана с увеличением венозного давления в венах таза, снижением тонуса венозных стенок вследствие изменения гормонального фона, развитием стаза, зачастую компрессией.