РПП: как лечить расстройства пищевого поведения
Как помочь себе и близким при расстройствах пищевого поведения? Ищем ответы с помощью нутрициолога.
Материал прокомментировала Эльмира Гереева, психолог, нутрициолог, консультант по коррекции веса и пищевого поведения, руководитель учебного департамента «Школы эмоционального интеллекта»
Что такое РПП
Расстройство пищевого поведения (РПП) — гораздо более серьезная проблема, чем просто нездоровые привычки в питании. Это состояние, требующее психологического и медицинского вмешательства; неспособность контролировать правильное и своевременное употребление пищи.
В Соединенных Штатах у 20 млн женщин и 10 млн мужчин разных возрастов врачи фиксировали расстройство пищевого поведения [1]. В России официальной статистики заболевания нет, но по некоторым данным только в Москве от РПП страдают не меньше 5% женщин [2]. Хотя расстройствам пищевого поведения подвержены люди любого пола и возраста, чаще всего проблемы возникают у подростков и женщин. Фактически до 13% молодых людей сталкивались с хотя бы одним расстройством пищевого поведения к 20 годам [3].
Симптомы РПП
В тяжелых случаях расстройства пищевого поведения могут вызвать серьезные последствия для здоровья и даже привести к летальному исходу, если их не лечить. У людей с РПП могут быть самые разные симптомы. Тем не менее большинство из них включают строгое ограничение еды, пищевые переедания или «очищающее» поведение, такое как искусственно вызванная рвота и чрезмерная физическая нагрузка как «наказание» за съеденную пищу.
Окончательный диагноз поставит только врач, рассмотрев проблему комплексно. Обратите внимание на следующие симптомы:
Виды РПП
Иногда расстройство имеет признаки сразу несколько заболеваний, но стандартная классификация включает в себя следующие виды РПП:
Анорексия
Отказ от еды даже при ощущении голода, строгие ограничения, искажение образа внешности — убежденность в том, что нужно худеть, несмотря на то, что индекс массы тела уже значительно ниже нормы. Начальные стадии анорексии поддаются амбулаторному лечению, но серьезные случаи, когда человек уже не может есть самостоятельно и нарушается обмен веществ, требуют наблюдения в стационаре.
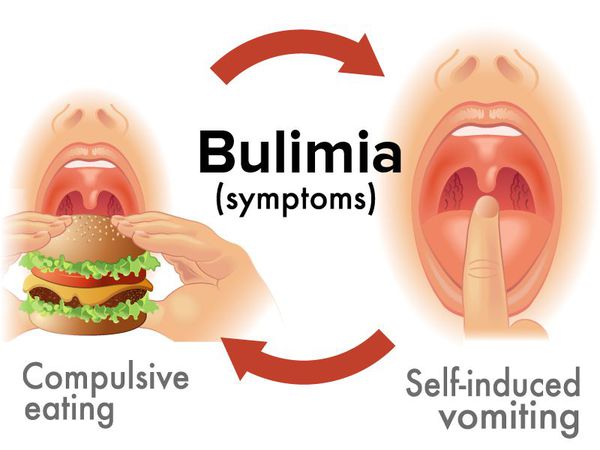
Булимия
РПП, при котором пациент испытывает сильные приступы голода, которые ведут к неконтролируемому перееданию. Так как человек боится набрать лишние килограммы, он специально вызывает рвоту либо прибегает к другим очистительным процедурам. Начальной булимии часто способствуют тревога и депрессия, в дальнейшем пациент уже осознанно планирует переедания и последующие процедуры.
Компульсивное переедание
Избыточное питание без дальнейшего провоцирования очищения организма. Ограничения в еде отсутствуют, человек часто заедает стресс или плохое настроение, также переживает по поводу внешнего вида и цифр на весах. Пациенты, страдающие этим видом РПП, часто имеют лишний вес.
Атипичные пищевые расстройства
Атипичная нервная анорексия включает в себя все признаки расстройства, но без потери веса. Атипичная нервная булимия — приступообразная, с эпизодами ремиссии без лечения. Атипичное переедание может случаться не постоянно, а периодами, например только ночью.
Существуют и другие, не столь ярко выраженные отклонения. Например, орторексия — навязчивое желание питаться правильно, только здоровыми продуктами. Или пикацизм — желание есть что-то, что обычно в пищу не употребляют: штукатурку, камни, землю, мел или бумагу.
Причины расстройств пищевого поведения
РПП могут быть вызваны множеством факторов. Один из них — генетика. Исследования близнецов, разлученных при рождении и усыновленных разными семьями, показали, что РПП могут быть наследственными. Если у одного близнеца развивается расстройство пищевого поведения, вероятность его развития у другого составляет в среднем 50% [4]. Другая причина — особенности характера и психики. Невротизм, перфекционизм и импульсивность — три черты личности, нередко связанные с высоким риском развития расстройства пищевого поведения.
Немаловажную (а во многих случаях и основную) роль играет социальное давление: тренды на худобу, воздействие средств массовой информации, культивирующих подобные идеалы. Некоторые расстройства пищевого поведения практически отсутствуют в культурах, где стройные тела не считаются эталоном [5].
Врачи также предположили, что различия в структуре мозга также могут играть роль в развитии РПП. Факторами считают уровни серотонина и дофамина, передающих информацию в мозг [7], [8]. Кроме того, может иметь значение сфера деятельности человека. Так, РПП встречается у 12% танцоров, для которых стройное тело — важная составляющая работы [9].
Как избавиться от РПП
Эльмира Гереева, психолог, нутрициолог, консультант по коррекции веса и пищевого поведения
«Расстройство пищевого поведения –– это не просто “проблемы с едой”. Стоит признать, что от РПП действительно умирают. И по большей части не от самого РПП, а от сочетанных последствий. Если мы посмотрим на стационары, куда попадают люди с диагнозом, например, анорексия, то самая важная их составляющая –– реанимация. За счет того, что люди, страдающие от этого диагноза, очень редко самостоятельно обращаются к специалистам, в больнице они оказываются по причине госпитализации на скорой медицинской помощи. А еще, если учитывать возрастной срез, –– после медицинского осмотра в школах, колледжах и высших учебных заведениях.
РПП –– это миграционное расстройство, которое сочетается с другими видами заболеваний. Например, в один период жизни человек может страдать от компульсивного переедания, которое потом медленно перетекает в булимию. И все это может сопровождаться депрессией и каким-нибудь ОКР. Если говорить про анорексию, то болеть ею слишком долго не получится. Организм быстро сдастся от сильного истощения.
Для лечения РПП нужен не один врач; пациент нуждается в коллегии специалистов, поэтому лучше обращаться в профилирующие клиники. В Москве это ЦИРПП и Клиника расстройств пищевого поведения ПКБ № 1 им. Алексеева. Нужны врачи — диетолог, кардиолог, эндокринолог, гастроэнтеролог, психиатр и психолог. Конечно же, все зависит от общей клинической картины. После того как будет понятно, что жизни человека ничего не угрожает, можно обращаться к психологам и продолжать работу.
Расстройство пищевого поведения на 58–80% обусловлено генетически, как цвет глаз. Это определенная структура головного мозга. Можем ли мы изменить цвет глаз без какого-то вмешательства? Нет. Но адаптироваться и с ним жить –– вполне. У специалиста, который корректирует РПП, нет цели изменить особенность человека — перед ним стоит более важная и реалистичная задача: научить пациента жить с такой особенностью.
Самое важное в коррекции РПП –– восстановить паттерн питания вне зависимости от вида, будь то анорексия или компульсивное переедание. Насколько долго корректируется РПП, зависит от тяжести и клинической картины. После того как паттерн питания восстановлен, решаются сопряженные актуальные проблемы, ведь РПП часто идет в одну ногу с другими расстройствами, и игнорировать их также не следует.
Самое важное –– понять, по какой причине человек оказался в этой точке, в какой момент он перестал допускать в своей жизни такие цифры на весах и почему для него это стало так важно».
Как избежать расстройства пищевого поведения
Помимо распространенных симптомов, у человека, страдающего РПП, отмечаются другие проблемы:
Не паникуйте, если заметили один или даже несколько из перечисленных признаков у себя и близких. Всегда есть смысл проконсультироваться с врачом, потому что одни и те же симптомы могут указывать на различные заболевания. Обратите внимание на образ жизни человека, если подозреваете расстройство пищевого поведения. Попробуйте поговорить с ним об этом, предложить отстроить правильный рацион и, при необходимости, обратиться к специалисту.
Не говорите о себе «у меня лишний вес — и это нормально»: подобный монолог может только навредить. Когда человек переживает из-за проблем с собственным образом тела, ему сложно сосредоточиться на чем-то другом. «Может возникнуть соблазн вмешаться с обнадеживающими комментариями или комплиментами, связанными с внешностью, — говорит Харриет Фрю, консультант, специализирующийся на расстройствах пищевого поведения. — Может показаться естественным говорить такие вещи, как “Не глупи!” или “Нет, ты красивая!” Однако маловероятно, что это окажет большое влияние. Негативные мысли могут казаться в большей степени правдивыми».
Отрицательный образ тела часто связан не с ним самим, а, например, с плохим настроением. День не задался, и вот подруга уже зацикливается на ненависти к своим бедрам. Конфликт, стресс на работе могут вызвать чувство вины и подавленности, и эти эмоции бессознательно проецируются на себя и свое тело. Поощряйте откровенные разговоры с близкими, делитесь переживаниями, расспрашивайте о самочувствии и желаниях.
Советы эксперта
Эльмира Гереева, психолог, нутрициолог, консультант по коррекции веса и пищевого поведения, руководитель учебного департамента «Школы эмоционального интеллекта»
Семья и близкое окружение имеют колоссальную важность при коррекции РПП. Предложите помощь таким образом, чтобы близкий не отказался от нее: не следует пугать, угрожать и манипулировать. Нужно дать понять: есть проблема, вы неравнодушны и готовы помочь ее решить. Предложить помощь специалистов и указать на их важность. Как не стоит самостоятельно лечить зубы, игнорируя стоматолога, так же и в случае с РПП — стоит довериться врачам. Специалисты помогут работать в нужном направлении, если человек нуждается в помощи.
Безусловно, расстройства пищевого поведения можно определить по внешним признакам, но не всегда. На начальных стадиях они редко заметны, к тому же о них не принято говорить. Если человек с булимией обращается к гастроэнтерологу по причине сбоя ЖКТ, вряд ли он скажет, что у него булимия. Если человек с компульсивным перееданием обращается к эндокринологу, то он не говорит про свои приступы неконтролируемого аппетита, а указывает просто на наличие лишнего веса. Если замечаете у себя признаки РПП, не нужно ждать — необходимо как можно скорее обратиться к специалисту.
При всей тяжести РПП страшно не само расстройство, а отсутствие лечения. Большая часть негативных исходов связана именно с тем, что люди не успевали вовремя обратиться за помощью. Не нужно тянуть, это не приговор, а всего лишь особенность, с которой реально «договориться» и научиться жить.
Расстройства пищевого поведения: что это такое и чем они опасны?
Informburo.kz провёл исследование о расстройствах пищевого поведения и рассказывает о его итогах.
Худоба до выпирающих костей, спортзал и диеты как единственный смысл жизни или неконтролируемые набеги на холодильник в сознании общества укрепились как выбор людей и показатель силы воли. Это не кажется проблемой: истощённые просто должны начать есть, а те, кто хочет быть стройным, – перестать объедаться. Выход кажется логичным, если не знать, что эти люди больны расстройствами пищевого поведения. Мифов и непонимания о расстройствах пищевого поведения встречается много, и они способствуют росту количества заболевших. Informburo.kz рассказывает, что это такое на самом деле и в чём опасность таких расстройств.
Что такое РПП?
Расстройства пищевого поведения (РПП) – это группа синдромов с нарушением приёма пищи, которые считаются психическими расстройствами. Видов этих расстройств много, но самые известные – это анорексия, булимия и компульсивное или психогенное переедание. Кроме того, эти расстройства могут проявляться совместно или сменять друг друга в течение жизни человека.
Анорексия – психопатологический страх ожирения и дряблости фигуры, который становится навязчивой идеей. Под влиянием этой навязчивой идеи люди теряют вес, причём устанавливают для себя слишком низкий предел – это происходит из-за искажённого восприятия собственного тела. Вес становится меньше физиологической нормы, появляются сопутствующие заболевания: гормональные, нарушения обмена веществ и работы органов.
Булимия – расстройство с приступами переедания и выраженной тревожностью в контроле веса. У больных вырабатывается свой стиль питания и переедания: когда после приема пищи вызывается рвота или используются слабительные и мочегонные средства. Булимия часто проявляется у пациентов после того, как анорексия переходит в ремиссию.
Компульсивное или психогенное переедание – расстройство, которое проявляется как переедание. Над приёмом пищи теряется контроль: люди съедают большое количество пищи без чувства голода, во время выраженного стресса или просто за короткий промежуток времени. Приступы компульсивного переедания сопровождаются или сменяются чувством вины, одиночества, стыда, тревожностью и отвращением к себе.
Точной статистики о заболеваемости РПП нет: комплексно лечить эти заболевания начали не так давно, и обращаются к специалистам по этому поводу немногие. Чтобы оценить, насколько распространены эти заболевания, Informburo.kz провело анонимный опрос. В опросе участвовали 237 человек, столкнувшихся с РПП. Большая часть опрошенных (42%) испытали анорексию, ещё 17% – булимию, 21% – комбинацию анорексии и булимии. Потерей аппетита страдали 6%, компульсивным перееданием – 4%. Сменяющимися приступами анорексии, булимии и переедания – 4%, всем перечисленным сразу – 6%.
Кто болеет РПП?
Анорексию и булимию называют женскими болезнями, потому что болеют этим расстройством преимущественно девушки-подростки и молодые женщины, у мужчин они встречаются редко. Опрос Informburo.kz показал такое же распределение: 97% заболевших РПП – женского пола.
При этом подавляющее большинство (80,2%) заболело РПП в возрасте от 10 до 18 лет. От 18 до 25 лет было 16% опрошенных. Старше 25 лет было совсем незначительное количество опрошенных.
Почему РПП это опасно?
Кроме того, некоторые проблемы со здоровьем из-за РПП остаются навсегда. От истощения страдает весь организм. Желудок зачастую «встаёт» и не может переваривать пищу. Если больные применяли мочегонные и слабительные средства, особенно антидепрессанты типа флуоксетина, то отказывают почки, печень, сердце. Крошатся и выпадают зубы.
Другая опасность в том, что неизвестно, можно ли полностью вылечить РПП. Многие добиваются длительной ремиссии, но потом какие-то события становятся триггером, который запускает всё по новой. Уменьшение количества приступов – уже большой успех в борьбе с РПП.
Из-за чего начинается РПП?
Заболевшие РПП рассказали Informburo.kz, что послужило причинами начала их расстройств. Истории самые разные, но подавляющее большинство говорит об унижениях одноклассниками, друзьями и семьёй, а также о стереотипах в обществе: » стандартах» красоты на фотографиях в инстаграме, популярности худобы, романтизации психических расстройств. Но некоторые истории действительно страшные:
Как определить, что у вас или близких может быть РПП
Со стороны можно заметить, если поведение человека изменилось. Отказ от пищи или чрезмерное ее употребление, фанатичное сжигание калорий – повод задуматься, все ли в порядке.
Ещё один способ – проверить индекс массы тела (ИМТ). Это важно, если заметили, что человек стремительно теряет или набирает вес. Методик для определения ИМТ множество, но самой простой и наиболее точной считается показатель Кетле. Он считается по формуле:
Например, масса человека = 70 кг, рост = 168 см. Индекс массы тела в этом случае считается так:
ИМТ = 70 : (1,68 × 1,68) = 24,8
Теперь ИМТ нужно сверить с таблицей значений:
В нашем примере ИМТ входит в значение нормы. Здесь также важно учитывать, что вес индивидуален и зависит от многих показателей: костной системы, развития мышечной системы, пола, состояния внутренних органов. Но если проверить, как изменился ИМТ у человека, то можно понять, стоит ли бить тревогу. Особенно если это произошло резко.
Что такое расстройство пищевого поведения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рахманов В. А., психиатра со стажем в 17 лет.
Определение болезни. Причины заболевания
Расстройство пищевого поведения (РПП) — это психическое заболевание, негативно влияющее на физическое и психическое здоровье человека, которое характеризуется ненормальным потреблением пищи.
РПП включает в себя нижеследующие подтипы:
При этом важно понимать, что ожирение не относится к РПП.
У людей с расстройством пищевого поведения часто встречаются тревожные расстройства, депрессия и химические зависимости.
Причины РПП во многом не ясны. Биологический и социальный факторы играют свои роли предположительно в равной степени.
Культурная идеализация худобы и стройности определённо вносит свой вклад в этиологию некоторых подтипов заболевания. О последнем утверждении говорит тот факт, что в развитых странах такое расстройство, как НБ, практически не диагностировалось до конца 1970 годов. [24]
Известно, что в США 20 миллионов женщин и 10 миллионов мужчин имели не менее одного эпизода РПП за свою жизнь.
Также известно, что расстройство поражает около 12% профессиональных танцоров. [3] Некоторые подтипы расстройства, такие как пикацизм и мерицизм, встречаются чаще у лиц с интеллектуальными нарушениями. [1]
В одном уточняющем британском исследовании показано, что проблемы питания у детей взаимосвязаны с РПП матери. Достоверной этиологической связи между поведением матерей в семье и развитием психических нарушений у детей выявлено не было. Однако, полагается, что успешное устранение проблем с питанием у детей должно включать работу специалистов по организации питания в семье и по улучшению качества отношений “мать-ребёнок” (снижение требовательности и конфликтности). [11]
Симптомы расстройства пищевого поведения
Неспецифическими физическими симптомами РПП являются слабость, утомляемость, чувствительность к холоду, редукция роста волос на лице у мужчин, нарушение эрекции, снижение либидо, потеря веса, задержка роста (у подростков). [29]
Охриплость голоса также может быть симптомом РПП (в том числе и маскированного). Голосовые связки поражаются вследствие гастроинтестинального рефлюкса — заброса желудочного содержимого в пищевод и глотку. Пациенты, которые регулярно вызывают у себя рвоту, часто страдают от проявлений рефлюкса.
Другие возможные проявления РПП — хроническая сухость во рту, глоссит (воспаление языка), паротит (воспаление околоушной железы), и артроз височно-нижнечелюстного сустава. [25]
Симптомы отдельных подтипов РПП
Нервная анорексия определяется тремя ключевыми признаками:
Нервной булимии свойствены следующие симптомы:
Переедание характеризуется:
Другие специфические подтипы РПП включают в себя атипичную НА и НБ, а также атипичное переедание. Эти расстройства отличаются отсутствием полной клинической картины аналогичных заболеваний:
Мышечная дисморфия предполагает:
МД возникает преимущественно у мужчин, особенно у тех, кто вовлечён в профессиональный спорт, где масса тела и его размеры являются важным соревновательным фактором. Однако в этом случае есть некая рациональная причина возникновения желания быть более мускулистым или иметь минимальное количество подкожного жира. По причине возникновения МД связана с нервной анорексией.
Пикацизм проявляется наличием аппетита к веществам, которые не являются пищей (например, потребление мела, льда, штукатурки, волос, металлов, камней, почвы, бумаги, стекла и фекалий). Это заболевание связано с другими состояниями и психическими расстройствами: посттравматическое стрессовое расстройство, семейная дисфункция, чувство брошенности у детей, беременность. [26]
Критериями пикацизма по DSM-4TR являются:
Данный вид расстройства может быть опасным для жизни и здоровья: заболевание может привести к хроническим интоксикациям, влияющим на физическое и умственное развитие детей, развитию острой хирургической патологии, глистной инвазии. Пикацизм чаще всего встречается у маленьких детей, беременных женщин и людей с нарушением развития, например при заболеваниях аутистического спектра. Любопытно, что пикацизм наблюдается у млекопитающих, в частности у собак.
Мерицизм — нарушение моторики желудка, сопровождающееся непроизвольной регургитацией пищи в ротовую полость с последующим пережёвыванием и повторным проглатыванием. Как правило, этот процесс зациклен и сопровождается внешне заметным сокращением мышц живота.
Данное расстройство редко возникает во взрослом и пожилом возрасте. Чаще оно встречается у детей грудного возраста («патологическое срыгивание»). В тяжёлых случаях может приводить к стремительной потере массы тела младенца, описаны случаи смерти. Причины грудничкового мерицизма не ясны. Считается, что провоцирующим фактором может быть недостаточный уход, крайняя эмоциональная отстранённость родителей.
Кроме младенцев расстройство диагностируется так же у детей раннего возраста и людей с когнитивными нарушениями. По данным исследований у последних распространённость достигает 10% и представляет собой серьёзную клиническую проблему.
В отличие от типичной рвоты, при мерицизме редко наблюдается тошнота, изжога, запах изо рта или боли в животе.
Регургитация (срыгивание) описывается пациентами как лёгкая и непринуждённая. У непереваренной пищи нет горького вкуса и запаха желудочного сока или желчи. Симптомы могут проявляться в любой момент приёма пищи и до двух часов после него. Процесс, как правило, завершается, когда пищевой комок становится кислым.
Неспецифические симптомы мерицизма:
Эти симптомы не связаны с эпизодами срыгивания и могут появляться в любое время.
Избегание/ограничение потребления пищи характерна следующая клиническая картина:
Психогенная (нервная) рвота встречается в качестве симптома тревожного расстройства, панического расстройства, депрессивного эпизода, посттравматической стрессовой реакции и ряда других расстройств. Опосредуется физиологическими особенностями пациентов и, как правило, не представляет диагностических трудностей, так как рассматривается в контексте основного заболевания. В качестве примера можно привести одно- или двукратную рвоту на пике панической атаки или в момент иного дистресса.
Так как НА, НБ и переедание являются наиболее изученными подтипами РПП, далее речь пойдёт преимущественно об этих заболеваниях.
Патогенез расстройства пищевого поведения
Социальные влияния
В современной европейской культуре идеальными характеристиками женской фигуры являются стройность и гибкость. В результате этого большинство молодых женщин США и Европы придерживаются какой-либо диеты, надеясь таким образом контролировать вес и улучшить фигуру. Неудивительно, что НБ наибольшим образом распространена именно среди женской части населения: ею страдают преимущественно женщины европеоидной расы среднего и выше среднего социального класса. Они соблюдают диету, так как хотят соответствовать идеологии своего социального слоя и формальным признакам «высокого положения» в социуме.
Любопытно, что противоположную тенденцию демонстрирует латиноамериканская и афроамериканская часть женской популяции, где именно пышные формы в сочетании со спортивным телосложением являются критерием превосходства и привлекательности.
Возможно, что глобализация и смешение культурных представлений о фигуре приведут в скором времени к некоторым изменениям критериев женской привлекательности. Так, наряду с рекламой и пропагандой стройности существует практически противоположные запросы в пластической хирургии (например, увеличение размеров ягодиц у женщин). Взаимопроникновение культурных представлений, обилие визуальных данных наряду с упрощением обмена мнениями в социальных сетях с большой долей вероятности изменят специфику и распространённость РПП. [12] [16] [31]
Диета
Желание быть стройной заставляет соблюдать диету. Диета в данном случае — строгое, нездоровое ограничение количества и, зачастую, качества потребляемой пищи. Наблюдения специалистов показывают, что после периодов диетических ограничений наступает своеобразный «откат»: возникает склонность к перееданию. Часто смену фаз «диета – переедание» вызывают стрессовые факторы (конфликты, ссоры, измены, разводы, увольнения и т.д.) Достоверные исследования показывают, что молодые женщины, уже соблюдающие диету, имеют больше шансов заболеть РПП. В частности, в одном британском исследовании было показано, что девочки–школьницы, сидевшие на диете, в 8 раз чаще страдали РПП.
Однако, соблюдение диеты не является фактором риска для переедания. Как уже отмечалось ранее, женщины, страдающие этой проблемой, намного реже соблюдают диету.
Несмотря на то, что существует достоверная связь между соблюдением диеты и возникновением расстройства, одной лишь диеты явно недостаточно для возникновения заболевания. Очевидно, что необходимо взаимодействие нескольких факторов. Одно из исследований факторов риска показало, что РПП наиболее часто развивается у женщин, склонных к ожирению и психическим расстройствам. В частности, расстройство личности эмоционально неустойчивое нередко сопровождается дисморфофобией (излишнее стремление к идеальности) и является параметром, прогнозирующим РПП. Существует мнение, что жёсткая диета является вариантом самоповреждающего поведения при этом личностном нарушении. «Зацикленность» на еде или её отсутствии отвлекает пациентов от переживания тяжёлой «эмоциональной боли», а тревога по поводу «несовершенства» собственной фигуры играет примерно ту же роль.
Каким же образом соблюдение диеты может способствовать развитию РПП у женщин?
Практика психотерапии показывает, что такие пациенты склонны непомерно завышать социальные стандарты по отношению к самим себе и страдают перфекционизмом. На уровне мышления эти нереалистичные стандарты буквально отгораживают женщин от полноценного общения с другими людьми. Получить объективную обратную связь от окружающих становится практически невозможно. В подобных условиях женщины, склонные придерживаться диеты, легко теряют контроль над эмоциями. Следом идёт когнитивная реакция по типу «всё или ничего». Этот феномен был назван «эффектом нарушения воздержания». Благодаря ему такие пациенты полностью перестают себя контролировать. Как результат они отказываются от возможности регулировать приём пищи и, в лучшем случае, переедают.
Неоднократные нарушения диеты, хаотичный приём пищи разрушают условно-рефлекторные связи организма, которые в норме регулируют нормальное питание. Например, резкое прекращение приёма пищи в связи со срочным намерением похудеть, без внимания к чувству насыщения, помноженное на отсутствие регулярности в питании, может отключить условные реакции насыщения, что, в свою очередь, вызовет приступ переедания.
Соблюдение диеты приводит и к нейрогуморальным последствиям. Так, даже краткосрочная диета может привести к серотониновой дисфункции в головном мозге. Серотонин — важнейший нейромедиатор, регулятор настроения и пищевого поведения. Его сниженный уровень связан с РПП (интересен факт, что недостаток серотонина в связи с диетой наблюдается только у женщин). В итоге формируется взаимное усиление двух предрасполагающих факторов: женщины чаще соблюдают диету из-за давления культуры и при этом существенно становятся уязвимыми к негативным последствиям даже умеренной диеты в связи с особенностью своей биологии. [5] [18]
Семейные факторы
РПП встречается у ближайших родственников пациентов. Распространённость НБ среди родственников пациентов, страдающих данным заболеванием, почти в 4 раза выше, чем у родственников здоровых людей контрольной группы. НА в 12 раз чаще встречается у родственников пациентов с НБ. Эта взаимозависимость доказывает наличие некой общей семейной предрасположенности. У родителей пациентов с РПП достоверно чаще выявляется ожирение и злоупотребление алкоголем. Показано, что появление НБ связано с избыточным критицизмом со стороны родителей пациентов. Чаще это выражается в виде нелицеприятных высказываний в отношении массы тела, фигуры или пищевых привычек девочек. [5]
Генетические факторы
Результаты известных на данный момент близнецовых исследований противоречивы. Некоторые отчёты демонстрируют до 30%, а иногда до 83% влияния наследственности на формирование РПП. Однако считать данные результаты достоверными нельзя в связи с малым размером группы испытуемых и сложностью описания фенотипа РПП. При этом полностью исключить наследственность РПП невозможно. Поэтому в интересах лечения заболевания следует считать, что генетика – это фактор, влияние которого должно быть и может быть сведено к минимуму. [9]
Классификация и стадии развития расстройства пищевого поведения
Согласно отечественной (МКБ-10) и зарубежной (DSM-V) классификациям, а также основываясь на российском клиническом опыте РПП подразделяют на следующие подтипы:
1. Нервная анорексия:
4. Мышечная дисморфия;
7. Избегание/ограничение приёма пищи;
8. Другие специфические подтипы;
9. Психогенная рвота.
Степени тяжести расстройства
Осложнения расстройства пищевого поведения
Симптомы осложнений различны и зависят от подтипа РПП, а также от степени тяжести заболевания. [28] К возможным осложнениям относятся:
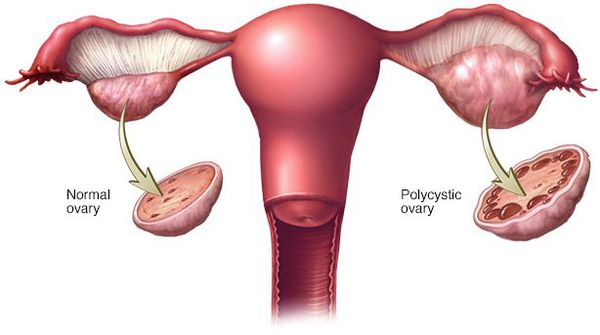
Синдром поликистоза яичников (СПЯ) — наиболее частое расстройство, которое поражает женщин с РПП. Несмотря на то, что данная патология, как правило, связана с ожирением, она может возникнуть и у человека с нормальной массой тела. Согласно исследованиям, СПЯ часто появляется при переедании и булимии. [19]
Диагностика расстройства пищевого поведения
Как правило, диагноз ставится врачом-психиатром на основании тщательно собранного анамнеза. Это утверждение в равной степени касается как распространённых, так и редко встречающихся форм РПП.
Лабораторная диагностика при подозрении на РПП не проводится. Однако в определении подтипа нарушения пищевого поведения могут помочь различные опросники, анкеты, тесты. Для того, чтобы установить наличие возможных осложнений, может потребоваться анализ крови или запись электрокардиограммы.
Стоит отметить, что мышечная дисморфия сложно поддаётся диагностике, так как осведомлённость медицинского персонала о таком диагнозе крайне низка, а люди, страдающие этим расстройством, имеют очень здоровый и благополучный внешний вид. [4]
Лечение расстройства пищевого поведения
При расстройствах пищевого поведения применяется комплексное лечение — психотерапевтические методики в сочетании с назначением психотропных препаратов и симптоматической терапией осложнений.
Фармакотерапия
Лечение антидепрессантами при НБ ранее было основано на предположении, что РПП является проявлением депрессивного эпизода. И хотя данная точка зрения впоследствии была опровергнута, факты говорят сами за себя: антидепрессанты доказывают свою эффективность в плацебо-контролируемых исследованиях.
СИОЗС (селективные ингибиторы обратного захвата серотонина), в частности флуоксетин, гораздо эффективнее помогают бороться с перееданием и НБ по сравнению с таблетированным плацебо. И хотя трициклические антидепрессанты также показали свою эффективность при лечении этих заболеваний, они всё же являются неосновными (запасными) средствами лечения. Это связано с более высокой токсичностью данных препаратов по сравнению с СИОЗС.
Однако есть неутешительные данные, согласно которым у большинства пациентов после отмены антидепрессантов возникают рецидивы заболевания. Поэтому при лечении РПП принято использовать комплексный подход, включающий в себя несколько видов психотерапии и двух- и трёхэтапное лекарственное сопровождение.
При НА показал свою эффективность атипичный нейролептик оланзапин. Он не только способствует набору веса, но и снижает уровень навязчивых идей, связанных с приёмом пищи и очищением ЖКТ. [5] Пищевые добавки с препаратом цинка также являются достаточно действенными средствами при РПП. [8]
Психотерапия
Методом выбора при лечении РПП является адаптированный вариант когнитивно-поведенческой терапии (КПТ). [30] Данный способ основывается на отслеживании негативных мыслей пациента, связанных с РПП, борьбе с ними и замене на конструктивное и положительное восприятие.
Так как человек нередко сталкивается с требованиями культуры «быть стройным», некоторые женщины начинают придавать избыточное значение массе собственного тела и фигуре. Как правило, начинается все с жёсткой диеты, не учитывающей последствий ограничения в еде. В результате многократно возрастает уязвимость к эмоциональным перепадам, импульсивности. За этим следуют приступы переедания, а всевозможные способы опорожнения ЖКТ являются попытками скомпенсировать последствия импульсивного переедания.
Очищение ЖКТ снижает тревожность по поводу потенциальной прибавки в массе тела и лишает чувства насыщения, которое регулирует приём пищи. Переедание, а вслед за этим очищение ЖКТ вызывает стрессовую реакцию, которая увеличивает самокритику, что, в свою очередь, провоцирует дальнейшее ограничение себя в еде и следующего за ним переедания.
После неоднократного повторения такого цикла переедание становится фактором, отвлекающим от источников стресса. Таким образом, по принципу негативного подкрепления, переедание «фундаментализирует» этот патологический круг. [5] Для того, чтобы прервать его, необходимо помочь пациенту осознать зависимость самооценки от фигуры, размеров тела и/или веса. Для этого необходимо отслеживать мысли, возникающие при потреблении пищи, а также ситуации, провоцирующие негативные привычки в питании.
Стоит отметить, что метод КПТ весьма эффективен при лечении такого РПП, как избегания приёма пищи. [14]
К другим методам психотерапии, используемым вместо или совместно с КПТ:
Лечение таких редких подтипов РПП, как пикацизм, мерицизм и психогенная рвота, заключаются, по большей части в следующем:
Госпитализация в психиатрический стационар
Применяется, в тяжёлых случаях, например при НА. Как правило, поводом становится отсутствие возможности выстроить полноценные терапевтические отношения с родственниками пациента и\или физическое истощение больного.
Прогноз. Профилактика
Оценка прогнозов, особенно в долгосрочной перспективе, достаточно сложна. Это связано, в первую очередь, со слабой унификацией критериев выздоровления. Считается, что для НА, НБ и переедания полная ремиссия на фоне лечения происходит с вероятностью 50-85%. Вероятность частичного выздоровления ещё выше. [6]
Так или иначе, для некоторых пациентов проблема приёма пищи остаётся таковой на всю оставшуюся жизнь.
Уровень смертности при НА — 5,4 на 1000 человек в год. Примерно 1,3 доли смерти связаны с суицидом. Смертность при НБ составляет 2 человека на 1000 людей в год. [2]
Профилактика РПП направлена на обеспечение здорового роста и развития детей и подростков. Также к профилактическим мерам можно отнести раннее выявление расстройства пищевого поведения, так как, безусловно, излечимость на ранних стадиях существенно высока В современном мире дети в возрасте от 5 до 7 лет уже воспринимают культурные сообщения, касающиеся тела и диеты. Поэтому профилактикой можно считать грамотное освещение этой темы, коррекция неверных представлений и недопонимания.
Нижеследующие аспекты можно обсуждать как с маленькими детьми, так и с подростками: