Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
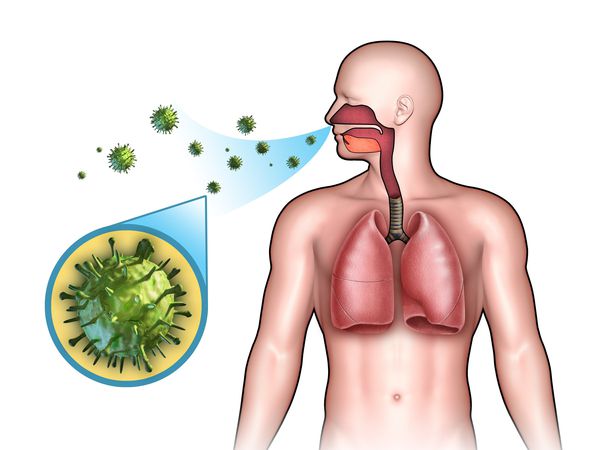
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
Эпидемиология
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
Дополнительными синдромами могут быть:
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Патогенез острых респираторных заболеваний (ОРЗ)
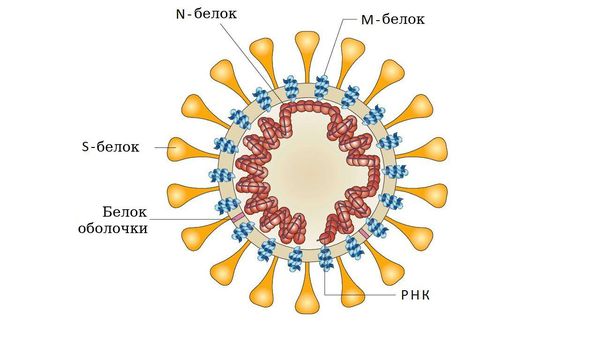
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей. Первым этапом колонизации человеческого организма является прикрепление инфекционного агента к поверхности клеток, имеющих специфические рецепторы для каждого вида возбудителя. Эта функция, как правило, выполняется одним из поверхностных белков оболочки патогена:
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
По вовлечению отдельных частей дыхательной системы:
По клинической форме:
По течению:
По степени тяжести:
По длительности течения:
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Один из важнейших компонентов в лечении ОРЗ — благоприятный микроклимат в помещении: воздух должен быть прохладным (18-20 °С) и влажным (влажность воздуха — 60-65 %). Больной не должен быть закутан в меховые одеяла (особенно при повышенной температуре тела), лучше всего надеть тёплую пижаму.
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии («Арбидол», «Кагоцел», «Изопринозин», «Амиксин», «Полиоксидоний» и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
Прогноз. Профилактика
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Респираторные заболевания это какие заболевания
Почувствовав недомогание, повышение температуры и боль в горле, многие люди обращаются в поликлинику. И на вопрос: «Что у меня, доктор»? – могут услышать ответ: ОРВИ, ОРИ или ОРЗ. Многие задумываются: а это один и тот же диагноз? Ведь симптомы заболевания, в большинстве случаев, одинаковые. Тогда почему в одном случае врач назначает противовирусные препараты, во втором – антибиотики, а в третьем – обычную обработку горла? И что можно принимать во всех этих случаях, чтобы реже болеть простудными заболеваниями? Разбираемся вместе.
Что такое ОРВИ, ОРИ и ОРЗ
Когда выше вероятность «подхватить» простуду?
Почему при простуде часто болит горло?
Роль фитопрепарата Тонзилгон Н при ОРЗ
Что важно знать про Тонзилгон Н
Как принимать Тонзилгон Н
Что такое ОРВИ, ОРИ и ОРЗ?
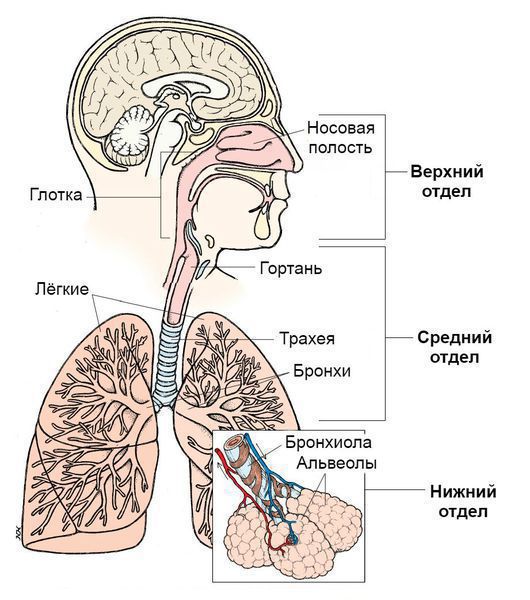
ОРЗ (острое респираторное заболевание) – это состояние, вызванное инфекционно-воспалительным процессом в дыхательных путях, возникающим по самым различным причинам. Самые частые – это переохлаждение, аллергия, присоединение инфекции и снижение иммунитета на фоне стрессов, недостатка витаминов, недолеченных хронических заболеваний и неблагоприятных экологических факторов. Различные ОРЗ имеют похожие механизмы развития и много общих симптомов. По локализации ОРЗ принято разделять на заболевания верхних и нижних отделов дыхательных путей. Важно отметить, что диагноз «ОРЗ» часто ставится в том случае, если у человека не известна точная природа заболевания дыхательной системы.
К инфекционным болезням верхних отделов дыхательных путей относят ринит, ринофарингит, фарингит, риносинусит и синусит, тонзиллит, отит, эпиглоттит. Трахеит, бронхит и пневмония являются заболеваниями нижних отделов респираторного тракта. Ларингит занимает промежуточное положение. Все эти заболевания могут быть вызваны вирусами, бактериями, грибками и паразитами. Поэтому они объединяются общим термином «ОРИ», или «острая респираторная инфекция».
Ну, а название «ОРВИ», или «острая респираторная вирусная инфекция», говорит само за себя. Оно означает, что причиной заболевания являются вирусы, и только вирусы. По совокупности симптомов опытный специалист может отличить не только характер заболевания, но и предполагаемого возбудителя. Еще больше проясняют картину методы лабораторной диагностики. Отсюда и «разные» диагнозы при на первый взгляд сходных симптомах. Нужно отметить, что чаще всего причиной (90% случаев) воспаления в дыхательных путях всё же является именно инфекция.
Когда выше вероятность «подхватить» простуду?
Ежегодно с приходом изменчивой осенней и холодной зимней погоды нас атакуют более 200 видов вирусов: коронавирусы, аденовирусы, вирусы гриппа, парагриппа и др. При сниженном иммунитете каждый вирус может стать «проводником» бактериальной инфекции. Ощутимый всплеск простудных заболеваний отмечается также весной. Почему так происходит?
Максимальная распространенность ОРИ в осенне-весенние, а также зимние месяцы чаще всего связана с переохлаждением, которое способствует развитию этих заболеваний. Группами высокого риска являются дети, люди преклонного возраста, беременные женщины, люди с хроническими болезнями сердца и лёгких.
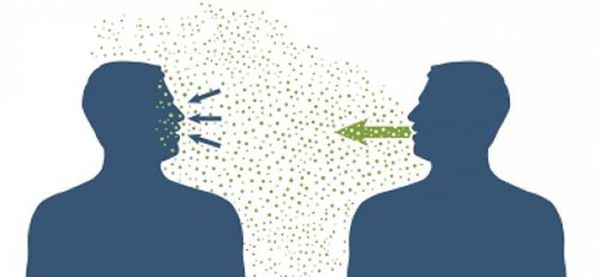
Источником инфекции является заболевший человек. Передача инфекции происходит воздушно-капельным путем, а также через загрязненные руки или предметы, на которых находятся возбудители респираторных инфекций. Поэтому если в коллективе или семье кто-то один простыл, остальным тоже стоит поберечься.
Почему при простуде часто болит горло?
Этот симптом чаще всего появляется в связи с поражением слизистой оболочки ротоглотки различными вирусами и бактериями. Именно слизистая оболочка дыхательных путей и горла является «входными воротами» для болезнетворных агентов. Под воздействием вирусов и бактерий происходит поражение слизистой оболочки полости носа и выделение большого количества слизи, которая из полости носа стекает по задней стенке глотки и вызывает кашель, развивая и поддерживая местное воспаление. Слизистая оболочка горла отекает, краснеет, становится болезненной. Першение в горле возникает также из-за воспаления слизистой оболочки глотки и ее пересыхания при затруднении носового дыхания и дыхании через рот. Поэтому к жалобам на боль в горле нужно относиться серьёзно и не пускать заболевание на самотёк.
В настоящее время в программах лечения ОРЗ, сопровождающихся болью и першением в горле, большое внимание уделяется аптечным фитопрепаратам, разработанным на основе современных технологий. Хорошим выбором является «Тонзилгон® Н» (производство Бионорика, Германия). Тонзилгон Н является комбинированным препаратом растительного происхождения, в состав которого входят: экстракты ромашки, алтея, хвоща, коры дуба, одуванчика лекарственного, тысячелистника и листьев грецкого ореха. В комплексе эти травы обладают иммуномодулирующим, противовоспалительным и антисептическим действием. Применение препарата также возможно, как дополнение к терапии противовирусными или антибактериальными средствами.
Роль фитопрепарата Тонзилгон Н при ОРЗ
Дети и подростки болеют ОРЗ в 4-5 раз чаще, чем взрослые. Это объясняется возрастным несовершенством иммунитета и особенностями анатомии и физиологии ребёнка. По мнению многих медицинских специалистов, нестабильную работу иммунной системы, характерную для детей и подростков, можно выровнять с помощью курсового приёма специально разработанных фитопрепаратов. К числу таких препаратов как раз и относится «Тонзилгон Н». Учитывая, что Тонзилгон Н выступает как иммунокорректор с одной стороны и антисептик – с другой, он очень эффективен в лечении острых и при обострении хронических заболеваний верхних дыхательных путей. Он снижает тяжесть ОРЗ и частоту обострений хронического тонзиллофарингита.
Учитывая все свойства препарата Тонзилгон Н, его можно рекомендовать как в качестве самостоятельного лечения респираторных заболеваний верхних дыхательных путей, острого тонзиллофарингита, обострения хронического тонзиллита и фарингита у детей и взрослых, так и в составе комплексной терапии. Его лечебное и профилактическое воздействие на слизистую оболочку горла может быть полезным с целью предупреждения осложнений острых вирусных инфекций, особенно в непростых условиях пандемии COVID-19.
Что важно знать про Тонзилгон Н?
Тонзилгон H обеспечивает комплексное воздействие на слизистую оболочку верхних дыхательных путей. Благодаря сбалансированному растительному составу он хорошо переносится. Тонзилгон Н применяется в лечении ОРЗ, сопровождающихся першением и болью в горле, затруднением глотания, кашлем. Препарат удобен для применения. Он выпускается в двух лекарственных формах: в виде водно-спиртового экстракта (капли для приема внутрь) и таблеток, покрытых оболочкой. Тонзилгон Н в каплях показан детям с 2-х лет, а в таблетках – с 6-ти лет. Обе формы препарата можно принимать и взрослым. Важно, что содержание спирта в растворе составляет от 16 до 19,5% об., (в одной капле препарата содержится примерно 0,008 г чистого этилового спирта), что не является значимым в пересчете на массу тела ребенка и не превышает содержание спирта в одном пакете кефира. Поэтому и с этой точки зрения препарат безопасен для детей. Тонзилгон Н – препарат №1 по назначениям педиатров среди всех продуктов компании «Бионорика». Он входит в ТОП-10 самых продаваемых растительных препаратов в России. Тонзилгон Н уже более 50 лет успешно применяется в Германии, 20 лет – в России и 18 лет – в Беларуси.
Как принимать Тонзилгон Н?
Применение Тонзилгона Н снижает вероятность осложнений ОРЗ и развития повторных простудных заболеваний. Препарат хорошо себя зарекомендовал и в лечении осложнившихся ОРВИ. Тонзилгон Н играет важную роль при лечении часто болеющих детей, посещающих дошкольные и школьные учреждения. Очень актуально его применение в осенне-весенний период, когда риск простудных заболеваний возрастает. Схема приёма препарата:
Как принимать детям
Как принимать взрослым
Противопоказаны детям до 2-х лет!
Дети от 2 до 5 лет – в острый период заболевания по 10 капель 5-6 раз в день, после уменьшения выраженности симптомов – по 10 капель 3 раза в день;
Дети от 6 до 11 лет – в острый период заболевания по 15 капель 5-6 раз в день, после уменьшения выраженности симптомов – по 15 капель 3 раза в день;
Дети старше 12 лет – в острый период заболевания по 25 капель 5-6 раз в день, после уменьшения выраженности симптомов – по 25 капель 3 раза в день.
В острый период заболевания по 25 капель 5-6 раз в день, после уменьшения выраженности симптомов – по 25 капель 3 раза в день.
Противопоказаны детям до 6-ти лет!
Дети от 6 до 11 лет – в острый период заболевания по 1 таблетке 5-6 раз в день, после уменьшения выраженности симптомов – по 1 таблетке 3 раза в день;
Дети старше 12 лет – в острый период заболевания по 2 таблетки 5-6 раз в день, после уменьшения выраженности симптомов – по 2 таблетке 3 раза в день.
В острый период заболевания по 2 таблетки 5-6 раз в день, после уменьшения выраженности симптомов – по 2 таблетке 3 раза в день.
Тонзилгон Н – это отличное средство от боли в горле и першения, которое к тому же позволяет предупредить осложнения при ОРЗ. Возьмите, чтобы не разболеться!
1. О. И. Пикуза, Е. В. Генералова, И. И. Закиров. Фитотерапия в реабилитации подростков с рекуррентными респираторными заболеваниями. «Медицинский альманах» №3, 2008
2. ОРВИ у детей в период сложной эпидемиологической ситуации. Интервью с профессором кафедры оториноларингологии медицинского института РУДН, руководителю центра оториноларингологии «Он-клиник», д.м.н., Ириной Михайловной Кириченко. «Медицинский совет» №18, 2020
3. С. О. Ключников, О. В. Зайцева, И. М. Османов, А. И. Крапивкин, Е. С. Кешишян, О. В.Блинова, О. В. Быстрова. Острые респираторные заболевания у детей. Пособие для врачей. «Российский вестник перинатологии и педиатрии», приложение №3, 2008
4. А. С. Милакова, В. В. Трубников. Научный руководитель – д.м.н. В.С. Леднева, к.м.н. Е.Д. Черток. Выбор терапии острых респираторных заболеваний у детей в амбулаторных условиях. «Russian pediatric journal» (Russian journal) № 22(5), 2019
5. Острые респираторные инфекции и грипп. Профилактика.
6. О. А. Малявко. ОРИ. Что это такое?
7. Инструкция по медицинскому применению Тонзилгон Н для специалистов
Респираторные заболевания это какие заболевания
Возбудители острых респираторных инфекций попадают в дыхательные пути при вдыхании мельчайших капель, содержащих вирусные или бактериальные частицы.
Источники инфекции – заболевшие или носители инфекций.
Возбудители острых респираторных инфекций, в основном, вирусы, бактерии. Определить природу инфекции и назначить адекватное лечение может только врач.
Знать причину инфекции важно для предупреждения различных осложнений, порой опасных для жизни.
Наибольшую опасность для жизни по частоте осложнений представляет вирус гриппа, но стоит помнить, что для людей с иммунодефицитными состояниями, а также новорожденных детей, беременных женщин и пожилых людей опасность может представлять даже безобидная инфекция.
Грипп – начинается внезапно, температура тела, как правило, высокая, осложнения развиваются часто и быстро, в некоторых случаях молниеносно. Среди осложнений чаще всего выявляются пневмония, отит, миокардит и перикардит.
Все эти осложнения опасны для жизни и требуют немедленного лечения.
Респираторно-синцитиальный вирус (Human orthopneumovirus) вызывает инфекции легких и дыхательных путей. Большинство детей хотя бы один раз были заражены вирусом к 2 годам. Респираторно-синцитиальный вирус также может инфицировать взрослых.
Симптомы заболевания у взрослых, а также детей обычно легкие и имитируют простуду, но в некоторых случаях инфицирование этим вирусом может вызвать тяжелую инфекцию. В группе риска недоношенные дети, пожилые люди, новорожденные и взрослые с заболеваниями сердца и легких, а также с иммунодефицитными состояниями.
Метапневмовирус (Human metapneumovirus) вызывает инфицирование верхних дыхательных путей у людей всех возрастов, но чаще всего встречается у детей, особенно в возрасте до 5 лет.
Симптомы включают насморк, заложенность носа, кашель, боль в горле, головную боль и лихорадку. У очень небольшого числа людей может появиться одышка.
В большинстве случаев симптомы проходят самостоятельно через несколько дней.
Риску развития пневмонии после этой инфекции, особенно подвержены лица старше 75 лет или с ослабленной иммунной системой.
Риновирусная инфекция
Часто как осложнение риновирусной инфекции развиваются ангины, отиты и инфекции пазух носа. Также риновирусы могут вызывать пневмонию и бронхиолит.
Осложнения риновирусной инфекции, как правило, возникают среди ослабленных лиц, особенно у пациентов с астмой, младенцев, пожилых пациентов и пациентов с ослабленным иммунитетом. В большинстве случаев риновирусная инфекция запускает обострение хронических заболеваний.
Аденовирусная инфекция (Adenoviridae) — группа острых вирусных заболеваний, проявляющихся поражением слизистых оболочек дыхательных путей, глаз, кишечника и лимфоидной ткани преимущественно у детей и лиц молодого возраста.
Дети чаще болеют аденовирусной инфекцией, чем взрослые. Большинство детей переболеют, по крайней мере, одним типом аденовирусной инфекции к тому времени, когда им исполнится 10 лет.
Аденовирусная инфекция быстро распространяется среди детей, дети часто касаются руками лица, берут пальцы в рот, игрушки.
Взрослый может заразиться во время смены подгузника ребенку. Также инфицирование аденовирусной инфекцией возможно при употреблении пищи, приготовленной кем-то, кто не вымыл руки после посещения туалета, или, плавая в воде бассейна, который плохо обрабатывается.
Аденовирусная инфекция обычно протекает без осложнений, симптомы проходят через несколько дней. Но клиническая картина может быть более серьезной у людей со слабой иммунной системой, особенно у детей.
Среди вирусных инфекций, вызывающих респираторные инфекции также выделяют коронавирусную, бокавирусную инфекцию. Все перечисленные вирусные инфекции имеют схожую клиническую картину и риск развития осложнений среди ослабленных лиц.
Среди бактериальных возбудителей острых респираторных инфекций особую эпидемическую опасность представляют следующие:
Бактерии вызывают заболевание, повреждая слизистую оболочку дыхательных путей, включая горло, дыхательные пути и легкие.
Места повышенного риска инфицирования:
Симптомы пневмококковой инфекции зависят от локализации возбудителя. Симптомы могут включать лихорадку, кашель, одышку, боль в груди, скованность шеи, спутанность сознания и дезориентацию, чувствительность к свету, боль в суставах, озноб, боль в ушах, бессонницу и раздражительность. В тяжелых случаях пневмококковая инфекция может привести к потере слуха, повреждению мозга и летальному исходу.
Большему риску инфицирования подвержены путешественники, при посещении стран, где пневмококковая вакцина не используется регулярно.
Некоторые люди чаще заболевают пневмококковой инфекцией. Это взрослые в возрасте 65 лет и старше и дети младше 2 лет. Люди с заболеваниями, которые ослабляют иммунную систему, такие как диабет, болезни сердца, заболевания легких и ВИЧ / СПИД, а также лица, которые курят или страдают астмой, также подвергаются повышенному риску заболеть пневмококковой инфекцией.
Гемофильная инфекция характеризуется поражением
центральной нервной системы;
развитием гнойных очагов в различных органах.
В детском возрасте гемофильная инфекция протекает часто с поражением верхних дыхательных путей, нервной системы, у взрослых чаще встречается пневмония, вызванная гемофильной палочкой.
Летальность вследствие гнойного менингита достигает 16-20% (даже при своевременной диагностике и правильном лечении!).
Профилактика острых респираторных заболеваний
Наиболее эффективным методом профилактики является специфическая профилактика, а именно введение вакцин.
Путем вакцинации возможно предупреждение пневмококковой, гемофильной инфекций, а также гриппа.
Вакцинация проводится в соответствии с Приказом Министерства здравоохранения РФ от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»
Вакцинация против гемофильной инфекции:
Первая вакцинация детей групп риска проводится в возрасте 3 месяцев, вторая в 4,5 месяцев, третья – 6 месяцев. Ревакцинация проводится детям в возрасте 18 месяцев.
Вакцинация против гриппа проводится ежегодно в предэпидемический период.
Неспецифическая профилактика заключается в соблюдении правил личной гигиены, а также в соблюдении принципов здорового образа жизни.
Принципы здорового образа жизни:
достаточная физическая активность соответствующая возрастной группе
отсутствие вредных привычек
Для профилактики респираторных инфекций в период подъема заболеваемости целесообразно использовать барьерные средства предотвращения инфекций, а именно медицинские маски или респираторы.
В очагах инфекции необходимо проводить дезинфекционные мероприятия – влажную уборку с дезраствором.
Заболевший должен быть изолирован, контакты с заболевшим должны быть сведены к минимуму.
Правила личной гигиены
Регулярное мытье рук, особенно после посещения общественных мест, поездок в общественном транспорте, перед приемом пищи.
При кашле или чихании важно прикрывать рот и нос одноразовой салфеткой (после чего она должна быть выброшена) или рукавом (не руками).
Важно избегать близких контактов, таких как поцелуи, объятия или совместное использование посудой и полотенцами с больными людьми.
Во избежание распространения инфекции, в случае инфицирования – вызовите врача и оставайтесь дома!