РИВАНОЛ® – sos-средство для помощи коже на все случаи жизни!
Поделиться:
На правах рекламы
РИВАНОЛ® – новая линейка отечественных средств для решения широкого спектра кожных проблем: от восстановления кожи до решения эстетических проблем лишних волос.
РИВАНОЛ® – раствор для ухода за кожей (0.1%) универсальный помощник в домашней аптечке
У Риванола нет ничего инновационного, состав давно проверенный, поскольку основной компонент – этакридин лактат – используется в немецких и других европейских средствах, таких как RIVANOL и хорошо зарекомендовал себя в домашней аптечке как средство на все случаи жизни. Aethacridini lactas (этакридина лактат) – под этим сложным названием скрывается мощный восстановитель и регенератор клеток. Теперь и в России есть свое средство на его основе для кожи всех типов.
Кожные проблемы
Ежедневно кожа подвергается различному агрессивному воздействию внешней среды и нуждается не только в увлажнении, питании и очищении.
Риванол именно то средство, которое можно первоначально наносить на кожу после травмирующей эпиляции, механических повреждений после депиляции, чрезмерного нахождения на солнце, трещин после мороза или стресса, а так же при наличии шелушений, зуда или иных кожных высыпаний и раздражений.
Что делает Риванол?
Риванол наносят сразу после возникновения нежелательного воздействия на кожу, именно поэтому он считается sos-средством, оперативно начинающим работать на коже. Вам не нужно применять его неделями, чтобы увидеть улучшения на коже, результат заметен за пару дней. После использования вы можете как протереть необходимый участок кожи смоченным в растворе Риванол ватным тампоном или ватной палочкой, так и воспользоваться Риванолом-спреем.
Нюанс
Риванол имеет желтый оттенок, старайтесь избегать его попадания на светлые ткани. Если все-таки произошло нежелательное окрашивание, то долька лимона или лимонная кислота помогут удалить желтое пятно с ткани.
Желтый цвет Риванола возникает за счет основного ингредиента, который и несет весь этот положительный эффект и глубоко проникает в кожу. Если другие косметические средства легко смываются после посещения бассейна или водных процедур, то Риванол настолько хорошо держится в коже, что работает даже когда вы купаетесь в море. Именно поэтому существует Риванол в виде порошка (1-граммовый водонепроницаемый пакетик), который удобно брать в поездки на море или поход, достаточно просто развести в кипяченой (не горячей) воде. Еще одной особенностью является то, что Риванол не боится влажности, и климатические особенности не мешают ему работать там, где другие средства просто закупоривают поры.
Ничего лишнего
Раствор Риванола для ухода за кожей – это 0,1% этакридин лактат и дистиллированная вода. Этакридина лактат в составе Риванола имеет маркировку EP (Европейская фармакопея) – это свидетельствует о соответствии стандартам европейской фармакопеи.
Надо понимать одно, простая формула средства – залог того, что ваша кожа и тело не будет подвержено закупориванию пор, обострению акне, провоцировать другие виды высыпаний и зуд. Риванол не содержит синтетические масла (добавки из нефтехимии).
Именно поэтому Риванол подходит для всех видов кожи, не вызывая во время нанесения неприятных ощущений или ощущения стянутости.
Риванол 1% для решения эстетических проблем чрезмерной растительности
В ходе применения раствора 1% этакридина лактата (риванола) было замечено его воздействие на волосы. За пару недель ежедневного нанесения, этакридин разрушает состав волоса и его подкожный корень. Начинается процесс блокировки развития фолликула в фазе анагена (роста волоса), тем самым постепенно утончается волос до полного исчезновения. Зачастую темный волос можно просто обесцветить до мягкого светлого пушка, будто он выгорел на солнце. Особенно это подходит для тех, кому противопоказана эпиляция другими методами.
Риванол для замедления роста волос прекрасно применяется в сочетании с используемым вами способом эпиляции. Неважно, используете вы воск, фотоэпиляцию или лазер поcле процедуры, поскольку Риванол 1%:
Как применять Риванол – решать вам, в любом случае, что бы ни испытывала ваша кожа, ей нужен не только декоративный уход, но и простой и надежный помощник, которым может стать этот желтый раствор, по ощущениям напоминающий простую воду.
Как бороться с покраснениями на лице при помощи крема?
Последнее обновление: 21.02.2021
Содержание статьи
Покраснение кожи (гиперемия) способно доставлять человеку существенный психологический дискомфорт – особенно в том случае, если красные пятна возникают на лице и открытых участках тела. Избавиться от этой проблемы помогают специальные наружные средства – кремы от покраснений на лице и теле.
Причины появления покраснений на лице и теле
Состояния, вызывающие покраснение кожных покровов, делятся на физиологически обусловленные и патологические. В первом случае речь идет о нормальных состояниях, не свидетельствующих о том или ином заболевании. Во втором же случае покраснение кожи может быть признаком патологического процесса.
Среди физиологически обусловленных предпосылок к покраснению кожи выделяют:
Среди причин патологической гиперемии кожных покровов можно выделить следующее:
Что лучше: мазь или крем от покраснений на лице?
Выбор наружного средства для устранения покраснений должен основываться на причинах появления гиперемии и наличии сопутствующих симптомов. Например, если эритема вызвана воспалительным процессом, затрагивающим глубинные слои кожи, рекомендуется использовать мазь. Она обеспечивает более глубокое проникновение активных компонентов в кожу. Это же относится и к обработке чрезмерно сухих, покрасневших участков кожи. Однако если покраснение кожи сопровождается наличием мокнущих ран, применение мазей не рекомендуется.
Крем от покраснений кожи обычно используется в тех случаях, когда нужно чтобы средство максимально быстро впиталось и не оставляло на кожных покровах липкой или жирной пленки. Обычно для нанесения на лицо используется именно крем.
Как выбрать крем от покраснений кожи на лице?
При выборе наружного средства от покраснений кожи обратите внимание на его состав, наличие в нем потенциальных аллергенов, консервантов, красителей, отдушек, парабенов, дату изготовления и срок годности. Лучше всего покупать крем от покраснений на лице в аптеке или в специализированных магазинах.
Крем от покраснений на лице и теле: список популярных компонентов
Состав средств, предназначенных для борьбы с краснотой на носу, щеках, шее и других участках тела, может варьироваться. Среди распространенных компонентов выделяют:
Крем от покраснений на лице и теле Ла-Кри
В зависимости от типа и состояния кожи, вы можете выбрать подходящее средство Ла-Кри:
Клинические исследования
Эффективность, безопасность и переносимость продукции «Ла-Кри» клинически доказана. Средства рекомендованы союзом педиатров России. В ходе клинических исследований специалистам удалось зафиксировать впечатляющие результаты.
Доказано, что крем «Ла-Кри» для сухой кожи:
Кроме того, клинически доказано, что крем ««Ла-Кри» для чувствительной кожи:
Крем для раздраженной кожи
Бывают ситуации, когда коже требуется экстренная помощь и особый уход. В ассортименте марки La Roche-Posay есть средства на такой случай, и мы с удовольствием посвящаем им эту статью.
Мария Невская Дерматолог
Что значит «раздражение кожи»
Даже если ваша кожа не отличается чувствительностью и вас нельзя упрекнуть в легкомыслии по части ухода за собой, никто не застрахован от экстремальных случаев:
ожогов (бытовых и солнечных);
расчесывания кожи вследствие зуда, например, из-за укуса насекомых;
Крем от раздражений лучше всегда иметь под рукой. © Getty Images
По большому счету, средство, помогающее заживлению кожи, должно быть в каждом доме. И вы поступите правильно, если не будете ждать экстренной ситуации и запасетесь им заранее. Где найти крем на все случаи жизни и как его выбрать, мы подскажем.
Особенности крема для раздраженной кожи
Есть целый ряд свойств, необходимых для крема быстрого реагирования.
Первое, что страдает во время раздражения кожи — гидролипидная мантия, первая линия обороны эпидермиса, отвечающая за местный иммунитет и выполняющая барьерную функцию. Задача крема — как можно скорее ее восстановить, чтобы остановить негативную реакцию.
Поврежденная кожа быстро теряет влагу и не может полноценно функционировать.
Необходимо снять неприятные ощущения с помощью успокаивающих ингредиентов.
Корень «cica» (аббревиатура от «centella asiatica», в переводе — «центелла азиатская») в названии косметического средства намекает на заживляющие свойства. И в портфолио марки La Roche-Posay есть целая гамма подобных мультивосстанавливающих продуктов — Cicaplast B5.
Состав крема от раздражения кожи
Основу всех средств серии Cicaplast B5 составляют компоненты, известные успокаивающим, заживляющим, восстанавливающим действием:
термальная вода La Roche-Posay;
Линия Cicaplast от La Roche-Posay
Эта восстанавливающая линия представлена тремя средствами с разной текстурой и вариативными свойствами. Изучаем и прислушиваемся к мнению пользователей.
Cicaplast Baume B5
Когда-то в семьях средством на все случаи жизни (по меньшей мере, когда речь шла о проблемах с кожей) был старый добрый детский крем. Пожалуй, сегодня его современным и более продвинутым аналогом можно назвать этот мультивосстанавливающий бальзам.
Для наглядности на коробочке изображено, кому и когда пригодится это средство для всей семьи, которое можно применять с первых дней жизни. К базовому составу (см. выше) добавлено масло карите для смягчения и питания кожи.
Бальзам точно пригодится — особенно, если в доме есть маленькие дети. Он поможет справиться с такими неприятностями, как:
ожоги (разумеется, не те, что требуют госпитализации).
Cicaplast Baume B5, SPF 50
В это «переиздание» бальзама были добавлены солнцезащитные фильтры и специальные компоненты (прокерад), предотвращающие темные пятна. Это делает его применение особенно уместным в летнее время, поскольку после разного рода повреждений кожа в большей степени склонна к гиперпигментации под влиянием ультрафиолета.
Но будьте внимательны: бальзам не является эквивалентом солнцезащитного крема и не стоит его использовать в этой роли, отправляясь на пляж.
Очищающий гель Cicaplast B5
Чувствительной коже требуется особенно бережное очищение. Средство с пенящейся текстурой и физиологическим pH подходит и для детей, и для взрослых, страдающих от повышенной сухости кожи. Его можно использовать как для лица, так и для тела.
Восстанавливающий комплекс Cicaplast B5 (пантенол + термальная вода + мадекассосид + медь + цинк + марганец) обогащен глицерином для интенсивного увлажнения. Не содержит мыла и парабенов.
Деликатно устраняет загрязнения, интенсивно увлажняет и успокаивает кожу, снижает неприятные ощущения. Используется один-два раза в день. Выдавите гель на ладонь и разотрите до образования пены, нанесите ее легкими движениями на кожу лица или тела и смойте большим количеством воды.
Выгодные наборы в La Roche-Posay!

Косметичка и миниатюра в подарок при покупке Mineral89 Probiotic
Болезни кожи при сахарном диабете
Тяжелые метаболические нарушения, лежащие в основе патогенеза сахарного диабета (СД), приводят к изменениям почти во всех органах и тканях организма, в том числе и в коже. Этиология кожных поражений
Тяжелые метаболические нарушения, лежащие в основе патогенеза сахарного диабета (СД), приводят к изменениям почти во всех органах и тканях организма, в том числе и в коже. Этиология кожных поражений при СД, безусловно, связана с нарушением углеводного обмена и накоплением соответствующих продуктов нарушенного метаболизма, что приводит к структурным изменениям в дерме, эпидермисе, фолликулах и потовых железах. В сочетании с диабетической полинейропатией, микро- и макроангиопатиями, нарушением местного и общего иммунитета это приводит к появлению различных видов сыпи, пигментных пятен, изъязвлений, а также к гнойно-септическим осложнениям.
Кожа больных СД подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают омозолелости, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются за счет подногтевого гиперкератоза. Диффузное выпадение волос может быть симптомом плохо контролируемого диабета.
Часто дерматологические проявления могут выступать в качестве «сигнальных признаков» СД: зуд кожи, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии).
В настоящее время описано более 30 видов дерматозов, которые либо предшествуют СД, либо развиваются на фоне манифестного заболевания. Условно их можно разделить на 3 группы:
Как правило, диабетические поражения кожи имеют длительное и упорное течение с частыми обострениями и трудно поддаются лечению.
Диабетическая дерматопатия. Наиболее частое поражение при диабете выражается в появлении на передней поверхности голеней симметричных красновато-коричневых папул диаметром 5–12 мм, которые затем превращаются в пигментированные атрофические пятна (чаще выявляется у мужчин с большой длительностью СД). Субъективные симптомы отсутствуют, течение длительное, могут исчезать самостоятельно в течение 1–2 лет. Патогенез связан с диабетической микроангиопатией. Специфическое лечение дерматопатии не проводится.
Диабетический пузырь. Относится к редким поражениям кожи при СД. Пузыри возникают внезапно, без покраснения, на пальцах рук и ног, а также на стопе. Размеры варьируют от нескольких миллиметров до нескольких сантиметров. Пузырная жидкость прозрачна, иногда геморрагична и всегда стерильна. В большинстве случаев пузыри заживают без рубцевания через 2–4 нед симптоматического лечения.
Рубеоз. В детском и юношеском возрасте у больных инсулинозависимым СД на коже лба, щек (реже — подбородка) наблюдается гиперемия в виде небольшого румянца, что иногда сочетается с поредением бровей.
Диабетическая эритема. Протекает по типу эфемерных эритематозных пятен, которые наблюдаются в основном у мужчин старше 40 лет, страдающих диабетом в течение непродолжительного времени. Эти пятна характеризуются крупными размерами, резкими границами, округлыми очертаниями и насыщенной розово-красной окраской. Локализуются в основном на открытых кожных покровах — лице, шее, тыле кисти. Субъективные ощущения либо отсутствуют, либо больные жалуются на легкое покалывание. Пятна отличаются весьма непродолжительным сроком существования (2–3 дня), исчезают самопроизвольно.
Acanthosis nigricans. Характеризуется ворсинчатыми гиперпигментированными разрастаниями, преимущественно в складках шеи и подмышечной впадине. Больные жалуются на «грязную кожу», которую невозможно отмыть. На самых выступающих точках суставов пальцев иногда также имеются мелкие папулы. В основе патогенеза лежит выработка печенью инсулиноподобных факторов роста, которые вступают в связь с эпидермальными рецепторами и вызывают утолщение эпидермиса и гиперкератоз.
Диабетическая ксантома. Развивается на фоне гиперлипидемии, причем основную роль играет увеличение содержания в крови триглицеридов. Желтоватые бляшки локализуются преимущественно на сгибательных поверхностях конечностей, на груди, лице, шее и состоят из скопления триглицеридов и гистиоцитов.
Липоидный некробиоз. Относительно редкий хронический дерматоз, характеризующийся очаговой дезорганизацией и липидной дистрофией коллагена.
Инсулинозависимый СД является наиболее частой причиной липоидного некробиоза и встречается у 1–4% таких больных. Кожные проявления могут быть первыми — и долгое время единственными — проявлениями диабета. Полагают, что у 18–20% больных липоидный некробиоз может возникнуть за 1–10 лет до развития типичных симптомов диабета, у 25–32% больных развивается одновременно с этим заболеванием, однако у большинства (55–60%) СД предшествует поражению кожи. Прямой зависимости выраженности клинических проявлений липоидного некробиоза от тяжести течения диабета не существует.
Заболевание может возникнуть в любом возрасте, однако чаще ему подвержены лица от 15 до 40 лет (преимущественно женщины). Протекает на фоне инсулинзависимого диабета и характеризуется крупными единичными очагами поражения на коже голеней. Заболевание обычно начинается с появления небольших синюшно-розовых пятен или гладких плоских узелков округлых или неправильных очертаний, склонных к периферическому росту с последующим формированием четко отграниченных, вытянутых по длине овальных или полициклических индуративно-атрофических бляшек. Их центральная часть (желтовато-коричневого цвета) слегка западает, а краевая часть (синюшно-красная) несколько возвышается. Бляшки имеют гладкую поверхность, иногда шелушащуюся по периферии. Постепенно центральная часть бляшек атрофируется, на ней появляются телеангиоэктазии, легкая гиперпигментация, иногда изъязвления. Субъективных ощущений, как правило, нет. Боль возникает при изъязвлении.
Внешний вид очагов настолько характерен, что обычно дополнительных исследований не требуется. При атипичных формах проводят дифференциальный диагноз с кольцевидной гранулемой, саркоидозом, ксантоматозом.
Эффективного лечения в настоящее время нет. Применяются средства, нормализующие липидный обмен (Липостабил, Клофибрат, Бензафлавин); улучшающие микроциркуляцию (Курантил, Трентал, Теоникол). Показаны такие препараты, как Аевит, Дипромоний, Никотинамид, Ангиотрофин. Эффективно внутриочаговое введение кортикостероидов, инсулина, Гепарина. Наружно: аппликации 25–30% раствора Димексида, нанесение Троксевазиновой, Гепариновой мазей, наложение окклюзивных повязок с фторсодержащими кортикостероидными мазями. Физиотерапия: фонофорез гидрокортизона, электрофорез Аевита, Трентала. Лазеротерапия: при изъязвлении иногда прибегают к оперативному вмешательству (удалению очагов с последующей кожной пластикой).
Зудящие дерматозы (зуд кожи, нейродермит). Часто являются первыми признаками диабета. Не наблюдается прямой зависимости между тяжестью СД и интенсивностью зуда. Наоборот: замечено, что наиболее сильный и упорный зуд наблюдается при скрытой и легкой формах диабета. У большинства пациентов кожный зуд предшествует развитию не только поражения кожи при СД, но и самому установлению диагноза (от 2 мес до 7 лет). Реже зуд развивается уже на фоне установленного и леченого СД.
Преимущественной локализацией являются складки живота, паховые, межъягодичная, локтевые. Поражения часто односторонние.
Грибковые поражения кожи. Наиболее часто развивается кандидоз, обычно вызываемый Candida albicans. Чаще встречается в пожилом возрасте и у тучных пациентов с преимущественной локализацией очагов в области гениталий и крупных складок кожи, межпальцевых складок, слизистых оболочек (вульвовагинит, баланопастит, ангулярный хейлит). Кандидомикоз может играет роль «сигнального симптома» СД.
Кандидоз любой локализации начинается с сильного и упорного зуда, в дальнейшем к нему присоединяются объективные признаки заболевания. Сначала в глубине складки появляется белесоватая полоска мацерированного рогового слоя, формируются поверхностные трещины и эрозии. Поверхность эрозий — влажная, блестящая, синюшно-красного цвета, окаймленная белым ободком. Вокруг основного очага появляются «отсевы», представленные мелкими поверхностными пузырьками и пустулами. Вскрываясь, эти элементы превращаются в эрозии, также склонные к росту и слиянию. Диагноз подтверждается при микроскопическом или культуральном исследовании.
Для местного лечения применяются проверенные временем, простые и доступные средства — спиртовые или водные (последние лучше для крупных складок) растворы анилиновых красителей: метиленовой синьки (2–3%), бриллиантовой зелени (1%), а также жидкость Кастеллани, мази и пасты, содержащие 10% борной кислоты. Из местных антимикотиков можно использовать практически любые в виде 1–2% кремов, мазей, растворов. Наружные средства применяют до полного разрешения кожных очагов, а затем еще в течение одной недели. Из системных антимикотиков применяются флуконазол, итраконазол или кетоконазол. Флуконазол назначают по 150 мг/сут однократно, при торпидном течении, по 150 мг/сут 1 раз в неделю в течение 2–3 нед. Итраконазол назначают по 100 мг/сут в течение 2 нед или по 400 мг/сут в течение 7 дней. Кетоконазол назначают по 200 мг/сут в течение 1–2 нед. Целесообразность назначения системных антимикотиков определяется эффективностью, предшествующей терапии, мотивацией пациента, желающего как можно скорее избавиться от проявлений болезни, а также доступностью препаратов.
Инфекционные заболевания. Бактериальные поражения кожи встречаются у больных СД значительно чаще, чем в популяции и трудно поддаются лечению. Диабетические язвы стопы являются наиболее грозным осложнением и могут приводить к ампутации конечности и даже летальному исходу.
В заключение следует отметить, что поражения кожи при диабете являются на сегодняшний день распространенными состояниями, достаточно часто встречающимися в клинической практике. Лечение их имеет определенные трудности и должно начинаться с эффективного контроля за уровнем сахара в крови и отработкой адекватной схемы приема антидиабетических препаратов. Без коррекции углеводного обмена у этой группы пациентов все лечебные мероприятия малоэффективны.
Литература
И. Б. Мерцалова, кандидат медицинских наук
РМАПО, Москва
Атопический дерматит, или нейродермит
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
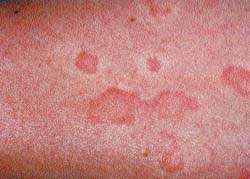 |
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дерматит подразделяют на ограниченный и диффузный. Для атопического дерматита ограниченного характера типичная область локализации – затылок, задняя поверхность шеи, локтевые и подколенные сгибы, предплечья, внутренняя поверхность бедер. При ограниченном атопическом дерматите бывает один-два, реже несколько очагов поражения. Заболевание сопровождается сухими высыпаниями, мокнутие не характерно.
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.
При выписке даны рекомендации: