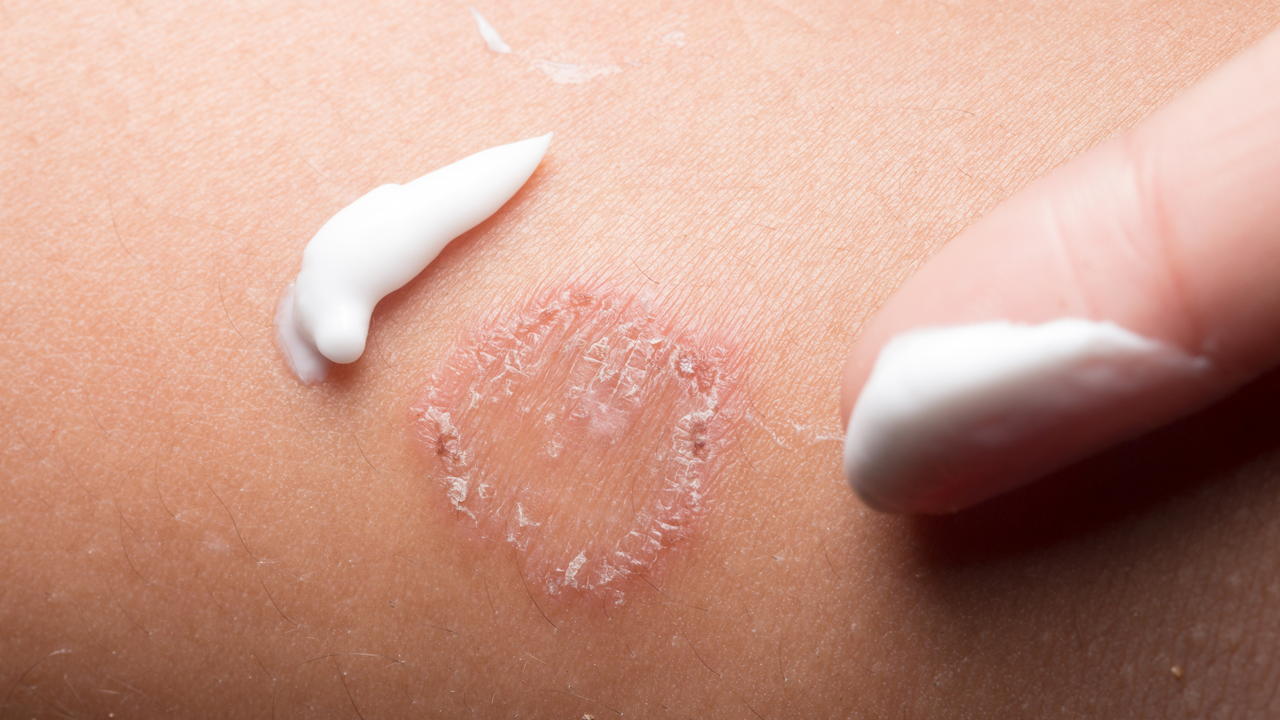
Зуд кожи
Общие сведения
Расчёсывание приводит к усилению зуда, покраснению и воспалению кожи. В места повреждений может проникать инфекция, что вызывает гнойничковые заболевания кожи.
Причины возникновения зуда
Как ни странно, патофизиология кожного зуда очень сложна. Зуд является результатом каскада гуморальных и нервно-рефлекторных реакций, который может быть запущен различными факторами.
Наиболее распространенные причины локального зуда:
Зуд половых органов наблюдается преимущественно у женщин. Причиной этому служат обильные бели, кандидоз, трихомониаз, раздражающее действие мочи при сахарном диабете, подагре, воспалительные заболевания половых органов, сексуальные неврозы, в отдельных случаях у девочек – острицы.
К причинам генерализованного зуда относят:
Лечение
Как мы уже говорил, зуд является не самостоятельным заболеванием, а симптомом. Именно поэтому при наличии кожного зуда врач, сначала проводит тщательную диагностику (она может включать разнообразные исследования в зависимости от клинических проявлений и конкретной ситуации), а затем назначает лечение.
Для ослабления чувства зуда можно использовать следующие местные средства:
Антигистаминные препараты для приема внутрь и мази, содержащие глюкокортикостероиды, не следует применять до консультации с врачом.
Избегайте воздействия тепла, ярких солнечных лучей, физических нагрузок. Носите просторную хлопковую одежду.
Кожный зуд

Зуд относится к самым распространенным дерматологическим жалобам, причем он может проявляться не только у больных дерматозами, но и при широком спектре заболеваний общего характера.
.jpg)
Зуд является одной из форм кожного анализатора, близкой к другим видам кожного чувства (прикосновение, боль). В отличие от боли, вызывающей рефлекс «отстранения, избегания», при зуде возникает рефлекс «обработки». Почесывание, трение, разминание, согревание, щипание зудящих участков приводит к моментальному, но не длительному удовлетворению. Это обусловлено тем, что в процессе расчесывания в нервных окончаниях моделируются более сильные импульсы, которые подавляют проведение более слабых зудовых сигналов от пораженных участков. Сильный зуд облегчается только путем тяжелых самоповреждений, приводящих к замещению ощущения зуда чувством боли. Если зуд существует длительно, то в коре головного мозга формируется очаг патологического возбуждения и зуд из защитной реакции превращается в стандартную реакцию кожи на различные внешние и внутренние раздражители. В то же время, в ответ на длительное расчесывание, изменяется и состояние периферических нервных рецепторов, что приводит к снижению порога восприятия зуда. Таким образом, формируется «порочный круг», наличие которого и объясняет трудности терапии зуда.
Зуд вызывается механической, термической, электрической или химической стимуляцией безмиелиновых нервных волокон, свободные нервные окончания которых лежат на границе эпидермиса и дермы. Возбуждаются они либо непосредственно, либо опосредованно, путем освобождения различных медиаторов (гистамин, серотонин, протеазы, нейропептиды и др.).
Физиологический зуд возникает в ответ на раздражители окружающей среды (ползанье насекомых, трение, изменение температуры и др.) и исчезает после устранения причины. Патологический зуд обусловлен изменениями в коже или во всем организме и вызывает сильную потребность избавиться от зуда путем расчесывания или другими способами.
Зуд может быть симптомом различных дерматозов (чесотка, педикулез, атопический дерматит, аллергический дерматит, экзема, микозы, псориаз, красный плоский лишай и др.) или возникать на неизмененной коже при заболеваниях внутренних органов. Эндогенные причины кожного зуда весьма разнообразны:
Если причину зуда, даже при тщательном обследовании, выявить не удается, то его определяют как зуд неясного генеза (pruritus sine materia).
Для верной оценки зуда необходимо тщательно собрать анамнез и расспросить больного. Следует обратить внимание на следующие характеристики зуда: время возникновения, провоцирующие факторы, интенсивность, течение, локализацию, характер.
Интенсивность зуда может быть различной — от слабой до весьма выраженной. Для более объективной оценки следует уточнить: мешает ли зуд засыпанию; просыпается ли пациент от зуда; мешает ли зуд выполнению повседневной работы. Зуд, приводящий к нарушению сна, расценивается как тяжелый.
Ограниченный зуд кожи какой-то одной анатомической области, как правило, вызывается местными причинами. Наличие распространенного и симметричного зуда наводит на мысль о внутренней его природе.
Ощущение зуда может быть «глубоким» или «поверхностным», может носить оттенок жжения, покалывания (например, для герпетиформного дерматита характерен жгучий зуд, особенно волосистой части головы). Зуд — парастезия — это чувство покалывания, слабого жжения, ползанья мурашек и т. д., развивается при повышенной болевой чувствительности кожи и уменьшается при поглаживании или легком давлении на очаг зуда. Биопсирующий зуд приводит к глубоким повреждениям кожи.
В результате длительного зуда и расчесов возникают экскориации, пигментация, рубцы, лихенизация, пиодермия. Свободный край ногтевых пластинок стачивается, ногти выглядят как полированные. Для постановки диагноза кожного зуда объективные признаки не обязательны.
Особенности зуда при синдромах разного происхождения
Холестатический (печеночный) зуд — один из самых мучительных и постоянных симптомов хронического холестаза. Встречается у 100% больных с первичным билиарным циррозом печени и почти у 50% является поводом для обращения к врачу. Чаще предшествует всем остальным симптомам цирроза. Обычно генерализованный, более выражен на конечностях, бедрах, животе, а при механической желтухе — на ладонях, подошвах, межпальцевых складках рук и ног, под тесной одеждой.
Уремический зуд, при хронической почечной недостаточности, может быть локальным или диффузным, более выражен на коже шеи, плечевого пояса, конечностей, гениталий, в носу. Интенсивный, усиливается в ночное время или сразу после диализа, а также в летние месяцы.
Диабетический зуд чаще возникает в аногенитальной области, слуховых проходах, у части больных носит диффузный характер.
Гипертиреоидный зуд наблюдается у 4–10% больных с тиреотоксикозом, диффузный, неяркий, непостоянный.
Гипотиреоидный зуд вызван сухостью кожи, генерализованный, иногда очень интенсивный, вплоть до экскориаций.
Климактерический зуд наблюдается преимущественно в аногенитальной области, в подмышечных складках, на груди, языке, небе, нередко имеет пароксизмальное течение.
Зуд при гематологических и лимфопролиферативных заболеваниях. Генерализованный или локальный: болезнь Ходжкина — над лимфоузлами, аногенитальный — при железодефицитной анемии, при полицетемии — на голове, шее, конечностях. При полицетемии колющий, жгучий, аквогенный зуд может на несколько лет предшествовать заболеванию.
Паранеопластический зуд иногда проявляется за несколько лет до манифестации заболевания. Может быть локальным или генерализованным, различной интенсивности. Для некоторых форм рака наблюдается специфическая локализация зуда: при раке простаты — зуд мошонки и промежности; при раке шейки матки — зуд влагалища; при раке прямой кишки — перианальной области; при опухоли мозга, инфильтрирующей дно IV желудочка, — зуд в области ноздрей.
Психогенный зуд часто связан с депрессией, тревогой. Для него характерно: отсутствие кожных изменений, распространенный или ограничен какой-либо символической, значимой для больного зоной, усиливается при стрессовых ситуациях, конфликтах, сон, как правило, не нарушается, пациенты часто описывают свои ощущения причудливо, преувеличенно. Зуд облегчается при приеме седативных или противозудных препаратов, значительно хуже купируется наружными средствами. Наличие глубоких экскориаций, самоповреждений причудливой формы, паразитофобии скорее указывает на наличие психоза, а не невроза. Заключение о психогенной причине зуда возможно лишь после исключения кожных и системных заболеваний.
Сенильный зуд встречается почти у 50% лиц старше 70 лет, чаще у мужчин и протекает в виде ночных приступов. Причинами старческого зуда являются главным образом эндокринные расстройства, атеросклероз, сухость кожи. Сенильный зуд — диагноз исключения, для его постановки надо отвергнуть другую причину зуда.
Локализованный зуд
Зуд ануса — крайне мучительное страдание, наблюдается почти исключительно у мужчин, особенно после 40 лет. Часто осложняется появлением болезненных трещин, стрептококковой или кандидозной опрелостью, образованием фурункулов, гидраденита. Причины: неопрятность, геморрой, глистная инвазия (энтеробиоз), сахарный диабет, запоры, проктит, простатит, везикулит, кишечный дисбактериоз.
Генитальный зуд. Встречается у женщин после 45 лет в области наружных половых органов, реже — во влагалище. Зуд мучительный, сопровождается появлением экскориаций и дисхромии кожи. Причины: бели, урогенитальные инфекции, эндокринные расстройства (климакс), воспалительные заболевания половых органов, сексуальные неврозы. У девочек генитальный зуд наблюдается при энтеробиозе.
Зуд волосистой части головы часто является проявлением себорейного дерматита или псориаза, также может быть признаком сахарного диабета. На волосистой части головы обычно наблюдаются экскориации и кровянистые корки, а также импетигинозные элементы в результате присоединения вторичной инфекции.
Зуд ушных раковин и наружных слуховых проходов может наблюдаться при экземе, себорейном и атопическом дерматите, псориазе.
Зуд век может возникать при воздействии летучих раздражителей, при аллергическом дерматите на косметические средства, а также в результате паразитирования клеща Demodex в волосяных фолликулах ресниц.
Зуд носа может быть проявлением поллиноза, а также при кишечных гельминтозах у детей.
Зуд пальцев наблюдается при экземе, чесотке, инвазии птичьих клещей.
Зуд кожи нижних конечностей может быть обусловлен варикозным расширением вен, варикозной экземой, сухостью кожи.
Диагностика
Диагностика кожного зуда требует особого внимания, так как он может предшествовать проявлению тяжелых заболеваний. На первом этапе проводится физикальное обследование с углубленным изучением состояния кожи и при наличии кожных проявлений — углубленное дерматологическое исследование. Каждый пациент, страдающий от зуда, должен проверятся на дерматозоонозы. В тех случаях, когда зуд невозможно связать с каким-либо дерматозом, следует искать другие причины. Скрининговое обследование пациента, страдающего зудом, должно включать:
На втором этапе проводятся дополнительные лабораторные, УЗИ, рентгенологические, эндоскопические, гистологические исследования, исходя из целесообразности.
Пациенты с зудом неясного происхождения должны периодически подвергаться повторному обследованию, так как заболевание, вызывающее зуд, может проявиться позднее.
Лечение
Наиболее эффективное лечение зуда — это лечение заболевания, вызвавшего его. К сожалению, это не всегда возможно, поэтому в таких случаях назначается симптоматическая терапия. Общая терапия включает в себя использование седативных средств, антигистаминные препараты, стабилизаторы мембран тучных клеток (кетотифен), гипосенсибилизирующие средства (препараты кальция и тиосульфат натрия), секвестранты и энтеросорбенты, салицилаты. Применяется широкий спектр физиотерапевтических методов: электросон, индуктотермия надпочечников, контрастный душ, серные и радоновые ванны, морские купания. Большую роль в лечении зуда играет наружная терапия, но большинство местных препаратов действуют кратковременно. Назначают их в виде присыпок, спиртовых и водных растворов, взбалтываемых смесей, паст, мазей. При сухой коже более подходят противозудные средства на основе мазей, масел. Противозудным действием обладают: кортикостероидные мази, 5–10% анестезин, 1–2% фенол, 5–10% раствор Димедрола, вода со столовым уксусом (3 ст. л. уксуса на 1 стакан воды), лимонный сок, настой ромашки (10–20 цветков на 1 стакан воды) и др.
Также при зуде любого генеза необходимо устранить провокационные факторы, такие как сухость кожи, контакт с раздражающими веществами, обезжиривание кожи (грубое, щелочное мыло), употребление определенных продуктов (алкоголь, специи), а также температурные перепады окружающей среды.
В заключение хочется подчеркнуть, что, несмотря на широкий спектр терапевтических методов и средств, лечение зуда остается сложной задачей.
Литература
И. Б. Мерцалова, кандидат медицинских наук
Средства от атопического дерматита
Атопический дерматит (АД) у детей является одним из наиболее распространенных заболеваний детей раннего возраста. Данное заболевание представляет собой аллергическое воспаление кожи, которое характеризуется зудом, а также частыми рецидивами и возрастными особенностями сыпи на коже. Как правило, дерматит появляется в раннем возрасте, при отсутствии лечения продолжает свое прогрессирование в более старшем возрасте, что значительно ухудшает качество жизни пациентов и их родных.
Распространенность атопического дерматита у детей
Исследования показывают значительный рост распространенности атопического дерматита у детей в РФ.
Также комитетом экспертов по астме и аллергии Европейского бюро ВОЗ была разработана и утверждена еще одна программа – GA2LEN. GA2LEN ( Global Allergy and Asthma European Network ) исследовало частоту встречаемости аллергической патологии среди подростков в возрасте от 15 до 18 лет. Согласно исследованию, наличие симптомов АД встречалось у 33 % подростков, распространенность АД по данным анкет – у 10%, подтвержденный диагноз – у 7% детей подросткового периода. У девочек в 1,5 раза больше, чем у мальчиков.
Причины и симптомы атопического дерматита у детей
Лечение атопического дерматита у детей
В данной статье мы уделим большое внимание именно лечению данного недуга, а также расскажем об основных особенностях применения лекарственных средств у малышей с атопическим дерматитом.
Основой лечения является наружная терапия с использованием различных лекарственных средств. Целью наружной (местной) терапии является полное устранение воспалительных изменений, зуда, а также восстановление водно-липидного слоя кожи. В качестве таких средств используются местные глюкокортикостероиды (гормоны), ингибиторы кальциневрина, эмоленты. Особое внимание уделим эмолентам. Эмоленты представляют собой средства лечебной косметики, которые ухаживают за кожей и предотвращают сухость кожи. В ряде случаев назначается и системная терапия. Под системной терапией подразумевается использование средств, которые применяют внутрь. Наиболее часто в качестве системной терапии используют антигистаминные средства.
Ниже рассмотрим наиболее распространенные средства для лечения АД у детей.
Целью местной терапии атопического дерматита является полное устранение воспалительных изменений и зуда.
Гормоны
В качестве гормонов используют местные глюкокортикостероиды (МГК). Они являются наиболее сильными препаратами в начале заболевания, что позволяет в кратчайшие сроки добиться устранения симптомов данного заболевания. Длительность использования данных препаратов не должна превышать двух недель. По возможности, использование МГК должно быть коротким.
Что должны помнить родители при использовании данных средств:
Местные гормоны существуют различных классов, что зависит от силы их действия. Наиболее распространенными МГК являются: целестодерм, элоком, локоид, дермовейт, кутивейт.
Ингибиторы кальциневрина (ИК)
Особенностью данных средств является отсутствие осложнений, свойственных гормонам. Они могут использоваться вместе с гормонами. После устранения симптомов, МГК можно заменить на ИК, что позволит избежать развития осложнений. Наиболее распространены два лекарства из этой группы: пимекролимус и такролимус. Пимекролимус используется при легкой степени тяжести заболевания, тогда как такролимус используется в тяжелых случаях.
Эмоленты
Как было сказано выше, эмоленты представляют собой средства, которые позволяют восстановить водно-липидный слой кожи. Тем самым они устраняют сухость и способствуют снижению зуда кожи. Используются как при обострении, так и в стадии ремиссии. Как правило, препараты используют несколько раз в сутки – утром и вечером. При отсутствии эффекта, возможно применение до 4-6 раз в день, иногда до 10 раз в сутки. Возможность более частого использования данных препаратов объясняется минимальностью побочных эффектов.
Эмоленты представляют собой средства, которые позволяют восстановить водно-липидный слой кожи.
Эмоленты выпускаются в виде лосьонов, термальной воды, кремов и мазей. Использование той или иной лекарственной формы зависит от стадии болезни. При остром процессе, если есть мокнутие, используют подсушивающие средства (термальная вода, лосьоны). Если нет мокнутия, то возможно использование масел для ванны. После купания нужно нанести крем-эмолент. Даже когда заболевание отступает, очень важно продолжать наносить эмоленты на кожу после купания. Если перестать следить за кожей, то заболевание может обостриться снова.
Ниже перечислим основные средства лечебной косметики, рекомендованные союзом педиатров России:
Помимо местного лечения, используются также и иные средства. Предпочтение отдается антигистаминным препаратам. Среди них используют: цетиризин, левоцетиризин, дезлоратадин, лоратадин, фексофенадин, рупатадин, эбастин.
Атопический дерматит является заболеванием, которое хорошо поддается лечению. В связи со значительным ростом данной патологии, у родителей должна быть повышенная настороженность в плане развития данного недуга у ребенка. Очень важно придерживаться рекомендаций лечащего врача, соблюдать диету и режим, использовать только те препараты, которые имеют доказательный характер. Не занимайтесь самолечением с применением народных средств, при возникновении симптомов заболевания обращайтесь к педиатру.
Холодовая крапивница: особенности диагностики и лечения
Холодовая крапивница (ХК) — одна из форм физической крапивницы, которая характеризуется быстрым появлением волдырей и/или отека Квинке в результате воздействия холода (точнее, внезапного падения температуры, например, после контакта с холодной водой, дожд
Холодовая крапивница (ХК) — одна из форм физической крапивницы, которая характеризуется быстрым появлением волдырей и/или отека Квинке в результате воздействия холода (точнее, внезапного падения температуры, например, после контакта с холодной водой, дождем, снегом, приема холодных напитков/продуктов и т. п.) у чувствительных лиц.
С момента описания ХК, сделанного впервые в 1864 г. Bourdon, до сих пор нет точных объяснений этому феномену.
В 2009 г. совместная экспертная группа европейских аллергологов-иммунологов и дерматологов опубликовала руководство, в котором даны определение физической и холинергической крапивниц, а также рекомендации по проведению провокационных проб для подтверждения этих диагнозов (таблица) [1]. Ученые отдельно выделили холинергическую форму крапивницы в связи с тем, что при ней симптомы появляются вследствие повышения температуры тела, а не из-за воздействия на кожу экзогенных физических факторов, как это имеет место в целом при физической крапивнице.
В этом документе отсутствует другая классификация ХК, которая встречается в научной литературе. Так, ученые выделяют два основных типа ХК: 1) приобретенную — первичную (синоним — холодовая контактная крапивница) и вторичную; 2) наследственную (семейную) ХК [2–4]. Кроме того, описано 9 различных подтипов приобретенной ХК: в виде немедленной и замедленной реакций; локализованной холодовой крапивницы, а также генерализованных (системных) проявлений и т. п.
ХК классифицируют также в зависимости от ответа на холодовую пробу (техника ее проведения: приложить кубик льда к предплечью на 4 мин, оценить эффект через 10 мин по появлению реакции кожи в виде волдыря или отека): если проба положительная, то это первичная или вторичная ХК в зависимости от этиологии; если проба атипичная (замедленная или реакция возникла в другом месте) или отрицательная при наличии у больного клинических симптомов — это атипичная приобретенная крапивница.
Чаще всего у больных встречается первичная или идиопатическая приобретенная ХК; наследственную форму ХК диагностируют уже у детей в раннем возрасте (встречается крайне редко). Приобретенной ХК страдают в основном женщины в возрасте старше 25–30 лет, хотя, по данным нескольких исследований, симптомы болезни могут появиться у детей и подростков, иногда в сочетании с другими видами крапивницы (например, с уртикарным дермографизмом).
Наследственная ХК (или семейный холодовой аутовоспалительный синдром) является одним из вариантов так называемого криопиринассоциированного периодического синдрома (Cryopyrin Assotiated Periodic Syndromes — CAPS), к которому относят также синдром Майкла–Уэлса и хронический младенческий нервно-кожно-артикулярный синдром/младенческое мультисистемное воспалительное заболевание (Chronic Infantile Onset Neurologic Cutneous Articular/Neonatal Onset Multisystem Inflammatory Disease — CINCA/NOMID) [5–7]. В 2009 г. американские ученые описали новое наследственное заболевание — семейную атипичную ХК [8].
Этиопатогенез ХК не до конца ясен. У большинства больных болезнь является идиопатической. В литературе есть сообщения о возможной связи возникновения ХК с инфекциями (сифилис, инфекционный мононуклеоз), злокачественными новообразованиями, аутоиммунными болезнями, системным васкулитом, приемом лекарств и т. п. В 2004 г. испанские педиатры описали клинический случай тяжелой персистирующей ХК, возникшей у ребенка через несколько месяцев после перенесенного инфекционного мононуклеоза [2].
Приобретенную ХК связывают также с первичной или вторичной криоглобулинемией, которую обнаруживают у больных с лимфопролиферативными болезнями, гепатитом С. Вторичная ХК может встречаться при сывороточной болезни, гемофилии; описаны случаи возникновения ХК после приема некоторых лекарственных препаратов (столбнячная сыворотка, оральные контрацептивы, гризеофульвин, и др.), а также укуса перепончатокрылых насекомых. В 2008 г. в журнале Allergy Ducommun и соавт. описали так называемую локальную ХК, которая возникла у пациента, проходившего курс аллерген-специфической иммунотерапии пыльцевыми аллергенами (препарат Фосталь): на второй год терапии аллерговакциной в месте ее инъекции после воздействия холода (холодный душ, холодный воздух) у больного появлялись зуд и гиперемия кожи [9]. Холодовая проба со льдом была резко положительной на той руке, где вводили вакцину, слабо положительной — на противоположной и отрицательной — на предплечье и нижних конечностях. Пациенту курс аллерген-специфической иммунотерапии (АСИТ) был продолжен на фоне антигистаминного препарата. Есть описания случаев возникновения локальной ХК после постановки кожных проб [9].
В патофизиологии крапивницы вообще и ХК в частности, гистамину и тучным клеткам (как наиболее важным эффекторным клеткам, продуцирующим его) придают главное значение. Повышение уровня гистамина в крови и биоптате кожи у больных ХК было показано во многих исследованиях. Однако концентрация гистамина в крови различных пациентов ХК сильно варьирует: есть наблюдения, свидетельствующие о слабом клиническом эффекте антигистаминных препаратов при низком уровне гистамина [10]. Возможно, тучные клетки активируются нейропептидами. Низкий уровень лейкотриена С4, выявляемый у большинства больных ХК, по мнению Nuutinen Р. и соавт., объясняет неэффективность модификатора лейкотриеновых рецепторов — монтелукаста — в их лечении [10].
Есть единичные публикации, касающиеся роли других посредников (в частности, PGD2, лейкотриена Е4, хемотаксических факторов, фактора активации тромбоцитов, TNF-альфа, IL-3 и т. п.) в возникновении ХК.
Патогенез семейного холодового аутовоспалительного синдрома связывают с изменениями белка криопирина (из-за мутации гена CIAS1), который активирует каспазу 1, что приводит к высвобождению IL-1 и секреции воспалительных цитокинов IL-6, TNF-альфа и т. п. [5–7]. Высокая терапевтическая эффективность антагониста рецептора IL-1 — препарата Анакинра в предотвращении холодиндуцированных симптомов (что документировано клиническими и иммуногистохимическими данными) подтверждает тот факт, что IL-1 играет центральную роль при этом аутовоспалительном синдроме [6, 7].
Частота выявляемой атопии у больных ХК не отличается от показателей в общей популяции; нет также различий среди атопиков по тяжести или длительности клинических симптомов ХК.
Итак, ХК — гетерогенный синдром. Рассмотрим ее клинические проявления.
Клиника
У пациентов ХК уже через несколько минут после контакта с холодной водой/ледяным воздухом появляются жжение, зуд, эритема, волдырь и/или отек кожи. Как правило, эти симптомы появляются в основном на лице, руках; часто достигают максимума во время отогревания охлажденных участков тела и исчезают в течение 30–60 минут. Иногда ХК может сопровождаться постоянными уртикарными высыпаниями, которые появляются обычно через несколько минут после воздействия холода, но сохраняются в течение недели и дольше. Еще один вариант ХК — возникновение уртикарных высыпаний в другом месте — вокруг охлажденного участка кожи, а не там, где кожа подверглась воздействию холода, — так называемая рефлекторная ХК [2–4]. У некоторых больных после приема холодной пищи или напитков могут возникнуть отеки губ, языка и глотки.
У больных выявляют также нарушения сердечно-сосудистой и респираторной систем; могут иметь место гастроинтестинальные симптомы (абдоминальная боль, диарея).
Чем выраженнее клинические симптомы, тем тяжелее протекает ХК. Несомненно, тяжесть клинических проявлений ХК зависит от площади охлаждения и охлаждающего фактора. Так, у очень чувствительных к холоду лиц охлаждение значительной поверхности тела может вызвать анафилактоидную реакцию: синкопе, тошноту, рвоту, головокружение, одышку, тахикардию, снижение артериального давления и т. п. Описаны случаи летальных исходов, вызванных воздействием холода (например, после погружения такого больного в воду и т. п.).
При локальной ХК волдырь и/или ангиоотек затрагивают только ограниченную поверхность кожи после воздействия холода.
Холодовая эритема сопровождается болью и эритемой участка кожи, подвергшейся охлаждению, без развития типичных волдырей и зуда; проба со льдом при этом дает положительный результат.
Семейная ХК передается по аутосомно-доминантному типу. Как описывают в своей статье Федоров Е. С. и соавт., все три аутовоспалительных синдрома из группы CAPS (семейный холодовой аутовоспалительный синдром, синдром Майкла–Уэлса и хронический младенческий нервно-кожно-артикулярный синдром/младенческое мультисистемное воспалительное заболевание — CINCA/NOMID) характеризуются ранним началом (как правило, на первом году жизни), рецидивирующими эпизодами лихорадки, сыпью по типу крапивницы, широким спектром поражения суставов от артралгий до рецидивирующего и персистирующего артрита при тяжелых вариантах, а также (для синдрома Майкла–Уэлса и CINCA/NOMID) поражением центральной и периферической нервной системы [5].
Так, синдром Майкла–Уэлса — генерализованная воспалительная реакция на холодный воздух/сырую, влажную погоду — характеризуется появлением зудящих высыпаний диаметром 0,2–3 см, которые сохраняются 5–24 ч; полиатртрита (суставной синдром может быть представлен от коротких случаев артралгий до рецидивов артрита крупных суставов); конъюнктивита; повышением температуры (не всегда), лейкоцитов и уровня С-реактивного белка в крови; позже у таких больных может развиться амилоидоз почек [5, 7]. В крови нет криоглобулинов и холодовых агглютининов; у некоторых таких пациентов провокационная проба со льдом/холодной водой может быть отрицательная, тогда как после воздействия холодного воздуха у них появляются высыпания и зуд кожи. Гистологически обнаруживают вазодилятацию, инфильтрацию ткани нейтрофилами, моноцитами и макрофагами (как и при других типах крапивниц). Кроме того, синдром Майкла–Уэлса характеризуется прогрессированием нейросенсорной тугоухости у больных. Возможно, некоторые пациенты с амилоидозм почек и нейросенсорной тугоухостью имеют неточные диагнозы в связи с латентным течением аутовоспалительного синдрома. Также атаки при синдроме Майкла–Уэлса могут провоцироваться, наоборот, воздействием высоких температур, стрессом, интенсивной физической нагрузкой. Обычно болезнь начинается в детском возрасте, но описаны случаи и у взрослых [5].
Семейный холодовой аутовоспалительный синдром/семейную ХК практически всегда диагностируют у детей в возрасте первых 6 месяцев жизни по таким кардинальным признакам, как повышение температуры, крапивница, артралгии, которые возникают через 1–2 ч после воздействия холода, достигают пика через 6–8 ч и исчезают спустя 24 ч. Кроме того, атаки могут сопровождаться конъюнктивитом, потливостью, сонливостью, головной болью, мучительной жаждой и тошнотой [6, 7]. Важно заметить, что даже легкое воздействие холода (проветривание комнаты) может спровоцировать приступ. Обострения болезни чаще встречаются в холодное время года.
Случаи холодового аутовоспалительного синдрома/семейной ХК, как правило, имеют место в анамнезе у ближайших родственников. Дифференциальный диагноз проводят с идиопатической ХК, для которой не характерно повышение СОЭ и С-реактивного белка.
Новый вариант атипичной семейной ХК, который отличается от приобретенной ХК и семейного холодового аутовоспалительного синдрома, был описан недавно Gandhi C. и соавт. у членов нескольких семей: у таких больных с раннего детства отмечались зуд, эритема и уртикарные высыпания на коже после воздействия холода; в некоторых случаях в анамнезе также присутствовали ангиоотек, судороги, обморок [8]. Симптомы болезни провоцировали такие триггеры, как холодный атмосферный воздух (100% случаев), водные процедуры (92%), прием холодной пищи или напитков. В образцах биоптатов кожи была выявлена инфильтрация тучными клетками, которые после провокации холодом быстро дегранулировались. Этот новый синдром — так называемая семейная атипичная ХК — отличается от приобретенной ХК и семейного холодового аутовоспалительного синдрома отсутствием лихорадки, озноба и других системных симптомов, а также вовлечения суставов. Требуют дальнейшей оценки патогенетические и генетические особенности этой нозологии.
Описаны случаи анафилаксии, индуцированной физической нагрузкой, на холоде (игра в футбол или езда на велосипеде в зимнее время). В таких случаях у больных необходимо исключить холинергическую крапивницу, вызванную воздействием холодовых факторов (при этом физические упражнения в теплом помещении не вызывают рецидива крапивницы, а холодовая проба отрицательная).
Диагностика
Клинический диагноз ХК следует подтвердить проведением провокационной пробы со льдом. Для этого лед помещают в тонкий полиэтиленовый мешок, чтобы предотвратить прямой контакт кожи с водой и избежать путаницы с аквагенной крапивницей в случае положительной пробы. Кубик льда прикладывают к предплечью и наблюдают за реакцией (время оценки реакции — через 10 мин) (рис. 1). У больных с очень высокой чувствительностью к холоду реакция может возникнуть уже через 30 с, у других при положительном анамнезе болезни она может быть более замедленной (например, отмечаться через 20 мин). Проба считается положительной, если на месте аппликации льда у больного появляется пальпируемый и хорошо видимый волдырь, эритема, которые в большинстве случаев сопровождаются жжением и зудом кожи.
Использование других провокационных тестов (пребывание в холодной комнате (4 °C) без одежды в течение 10–20 мин; модифицированный холодовой тест с погружением предплечья в холодную воду (4 °С) на 10 мин и т. п.) в настоящее время эксперты не рекомендуют из-за высокой вероятности развития у таких больных системных проявлений ХК [1]. Вместо них экспертная группа предложила двухэтапный подход в проведении провокационного холодового теста: если у пациента холодовая проба со льдом положительная, пациенту определяют пороговую температуру, при которой у него возникает кожная реакция. С этой целью ученые рекомендуют использовать так называемый TempTest — это устройство в настоящее время одобрено для исследовательских целей и проходит утверждение в качестве медицинского прибора для диагностики крапивниц в клиниках. Прибор позволяет проверить реакцию кожи на воздействие 32 различных температур одновременно (между 4–35 ± 0,1 °С), что поможет больному в получении важной информации о пороговом показателе температуры, представляющем риск развития болезни (рис. 2) [1, 11]. При этом время, необходимое для индукции положительной реакции, представляет прогностическую значимость: есть обратно пропорциональная связь между временем, необходимым для реагирования на холод определенной температуры, и тяжестью симптомов болезни. Некоторые исследования показывают, что тяжелые системные реакции чаще встречаются у пациентов, если у них положительная холодовая проба возникала через три минуты после прикладывания кусочка льда.
Также больным ХК назначают общий анализ крови, биохимию крови (исследуют функции печени, почек, белковую фракцию), определяют ревматоидный фактор, уровни сывороточных иммуноглобулинов, C3, C4, фибриногена, криопреципитинов, холодовых агглютининов, а также антитела к вирусам Эпштейна–Барр, гепатита С, В, хламидиям и т. п.
Лечение
Больным ХК прежде всего рекомендуют не переохлаждаться, умываться теплой водой, носить теплую одежду (из хлопка или льна) и головной убор, не употреблять холодную пищу и питье [4]. Таким пациентам запрещено купаться в море, заниматься физической нагрузкой на холоде. Перед выходом из дома больные ХК должны наносить на открытые части тела (лицо, руки, губы) специальные средства, защищающие кожу от воздействия холода (детям с первых дней жизни и взрослым — Колд-крем и Барьедерм («Урьяж»); только детям в возрасте до 14 лет — Колд-крем («Мустела») и т. п.).
Так, Барьедерм содержит смягчающие и защитные вещества, которые позволяют противостоять агрессии, независимо от типа: климатической (ветер, мороз), химической (детергенты) и т. п. Два полимера — пирролидон и фосфорилхолин — оказывают действие на двух уровнях рогового слоя: на поверхности и на глубине до 10 µm. Кроме того, входящая в состав Барьедерма термальная вода Урьяж обладает такими свойствами, как увлажняющее (аналогия с минеральными солями гидролипидной пленки); успокаивающее: богатство кальцием (подавляет освобождение гистамина); фильмогенное и заживляющее (Si, Cu, Zn). Барьедерм наносят на кожу за 5–10 мин до выхода из дома или контакта с водой: равномерно, не массировать, не добиваться полного впитывания (обновлять частоту нанесения в зависимости от обстоятельств). Барьедерм для губ — предназначен для защиты губ от агрессивных факторов окружающей среды. Оригинальное действие препарата проявляется в обеспечении поверхностной изоляции, восстановлении слизистой оболочки губ и длительным успокаивающим эффектом.
Клиническая эффективность антигистаминных препаратов при ХК очень вариабельна, хотя они занимают основное место в ее лечении. Несомненно, больным следует назначать антигистаминные препараты второго поколения (дезлоратадин, цетиризин, фексофенадин, левоцетиризин) в течение 3–4 недель. Недавно ученые из Германии предложили лечить больных приобретенной ХК дезлоратадином в дозе 20 мг (при отсутствии терапевтического ответа на 5 мг) [3]. Описаны случаи успешного эффекта от приема кетотифена, сочетания Н1- и Н2-блокаторов, доксепина и т. п. Эффективность антагонистов лейкотриенов может также варьировать у различных больных ХК. Однако сочетанный прием монтелукаста и цетиризина в исследовании Nuutinen Р. et al. не сопровождался дополнительным эффектом в торможении размера волдыря у больных ХК [10]. Описаны случаи успешной терапии больных ХК с помощью анти-IgE препарата — омализумаба (Ксолар) [12]. Лечение антивирусным препаратом интерферон-бета больного с ХК и гепатитом С привело к полному исчезновению клинических симптомов холодовой аллергии и криоглобулинов [13].
Случаи внезапных жизнеугрожающих эпизодов анафилактоидных реакций на холод требуют безотлагательного введения больному адреналина (несомненно, идеальным является в таких случаях аутоинъектор адреналина, который, к сожалению, до сих пор не зарегистрирован в России).
Лечение больных с семейной ХК также включает меры по предупреждению воздействия холода и назначение нестероидных противовоспалительных препаратов во время атак, использование высокодозовой терапии глюкортикоидами. Однако такая терапия не меняет течение и прогноз аутовоспалительного синдрома. Лишь с появлением биологического препарата Анакинра (его вводят ежедневно подкожно в дозе 1 мг/кг) связывают высокий терапевтический эффект при аутовоспалительном синдроме [5, 7].
Заключение
Есть сообщения о том, что ХК со временем, возможно, исчезнет у большинства больных. Вместе с тем в литературе мало научных исследований, касающихся этиопатогенеза вторичной холодовой аллергии, в частности, ассоциированной с инфекциями. Требует детального изучения также терапевтический подход к этой проблеме. В доступной российской печати мы не встретили описаний случаев семейной холодовой крапивницы — в чем здесь проблема: в отсутствии, к счастью, этой тяжелой патологии у наших больных или в нашем недостаточном знании о ХК.
Литература
Д. Ш. Мачарадзе, доктор медицинских наук, профессор