Растет косточка на ноге – почему и что делать?
Вальгусная деформация стопы (Hallux valgus) — одна из самых распространенных ортопедических патологий. Она проявляется ростом «косточки» на стопе у основания большого пальца. Этот дефект встречается у 60% взрослых, реже — у детей. Женщины страдают от вальгусной деформации в 10 раз чаще, чем мужчины. В чем причины Hallux valgus и что делать с шишкой на стопе? Рассказывают наши специалисты.
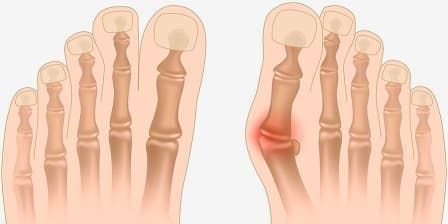
Вальгусная деформация — особая форма поперечного плоскостопия, для которой характерно искривление большого пальца ноги. Искривление приводит к изменению формы передней части стопы: она расширяется и разворачивается наружу. Рост костного нароста провоцируется отклонением большого пальца от других.
Причины образования косточки на стопе
Вальгусный дефект развивается медленно. Минусов в этом больше, чем плюсов: болезнь сложно поймать на ранних стадиях. Сначала становится неудобной привычная обувь, потом начинают болеть стопы. Главный симптом Hallux valgus — отклонение большого пальца кнаружи с образование костяного нароста у основания — тоже проявляется постепенно. Где первопричина?
Самый значительный процент среди больных вальгусной деформацией составляют женщины старше 30 лет. Еще не догадались почему? Верно, все дело в обуви. Если вы день за днем носите обувь на высоком каблуке и/или с узким носком, то шансы на образование косточки у вас высоки.
Кроме того, причинами заболевания может быть:
Что делать, если растет косточка на стопе?
Проблемы у обладателей злосчастной косточки не только косметические. Больные часто жалуются, что им сложно подобрать обувь, что ноги быстро устают при ходьбе. Кроме того, вальгусная деформация стоп часто сопровождается такими неприятностями, как образование болезненных мозолей и натоптышей. Вывод? Что-то делать надо обязательно.
Сразу скажем, ответ на вопрос вроде «Можно ли вылечить косточку на ноге йодом?» отрицательный. Это касается и других домашних средств, они могут только на время уменьшить болезненные ощущения.
Первый шаг — визит к врачу-ортопеду. Он проведет необходимую диагностику и назначит лечение, которое может быть консервативным или оперативным. Сегодня в арсенале медиков есть достаточно средств, которые позволяют обойтись без операции. Хирургическое вмешательство необходимо только в совсем запущенных случаях.
Лечение вальгусного дефекта длительное и непростое. Заключается оно в подборе правильных ортопедических стелек, назначении физиотерапии, противовоспалительных и обезболивающих препаратов, сеансах массажа. Кроме того, врач порекомендует комплекс лечебной физкультуры. Чтобы терапия быстрее привела к результатам, желательно обратиться в клинику на ранних стадиях заболевания.
Что может сделать сам пациент?
От пациента тоже многое зависит. Хорошей поддержкой лечению станет:
Эти меры хороши и для профилактики вальгусной деформации. Еще одна полезность напоследок: на состоянии стоп хорошо сказывается хождение босиком по гальке, песку, неровным поверхностям.
Получить профессиональную помощь при вальгусной деформации стопы можно в нашем медицинском центре. Приходите, в диагностике и лечении косточки на ноге мы используем современные методы с доказанной эффективностью!
К какому врачу обратиться при подагре
Довести себя до критического состояния способны только те, кто медиков боится больше, чем жуткой боли и приводящего к инвалидности заболевания. Причем, совершенно напрасно: врачи научились хорошо помогать больным с «капканом для ног», как много веков назад назвал эту болезнь отец медицины – Гиппократ. Какой врач нужен при лечении подагры – вопрос актуальный.
Симптомы подагры
Чтобы не доводить патологию до приступа, необходимо присмотреться к своим суставам и прислушаться к общему самочувствию. Задолго до воспаления будут наблюдаться:
Какой врач лечит подагру на ногах?

Методика лечения подагры

Понятно, к какому врачу обратиться, если человек подозревает у себя подагру. Но какой бы специалист не был в штате клиники, он обязательно акцентирует внимание на необходимости корректировки режима питания. Известно, что пурины оседают в суставах из-за употребления животного белка и алкоголя. Диета состоит в том, чтобы максимально уменьшить их количество в меню. Пациенту придется перейти на растительно-молочную пищу, исключить алкоголь, шоколад, консервацию.
Только единым фронтом: лечением медикаментозным и физиотерапевтическим, диетой и физкультурой можно улучшить здоровье атакованного подагрой пациента. Цены на лечение могут разниться в зивисимости от того, какие препараты и методы физиотерапии будут назначены.
Что делать, если косточка на ноге болит и растет?
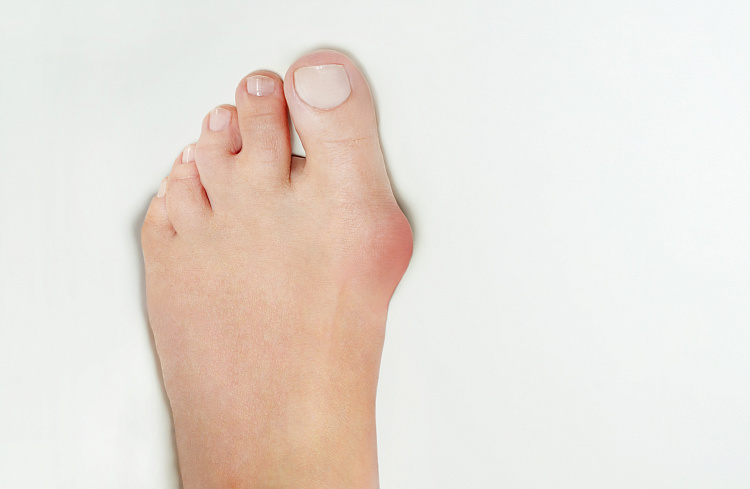
Патологическая деформация стопы, проявляющаяся образованием болезненной шишки или выпирающей косточки возле большого пальца, широко распространена, особенно среди женщин старше 30 лет. Врачи называют такую патологию вальгусной деформацией стопы.
При этом заболевании большой палец искривляется и оказывает давление на другие пальцы стопы, деформируя и их. Стопа подвергается поперечному распластыванию, а ткани плюснефалангового сустава большого пальца разрастаются, образуя болезненную шишку.
Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.
Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.
Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.
Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.
Заболевания по направлению Вальгусная деформация первого пальца стопы
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Кто подвержен заболеванию?
Заболевание, как правило, носит наследственный характер, но неудобная и тесная обувь также может способствовать появлению деформации. Чрезмерная нагрузка на стопу ведет к нарастанию деформации, при этом происходит захождение второго пальца на первый. Возникают, так называемые, «косточки».
В нашу Клинику с данной проблемой чаще всего обращаются женщины старше 30 лет. Основные причины:
Сначала выпирающие косточки кажутся косметическим дефектом, со временем появляется боль, нарушается двигательная способность стопы, как вытекающие последствия развивается артроз коленного и тазобедренного сустава, остеохондроз и прочие патологии связанные с опорно-двигательным аппаратом. В зависимости от тяжести деформации, для лечения используют различные методики хирургических вмешательств. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Постановка диагноза
Прежде чем назначить лечение наши специалисты проводят тщательную диагностику пациента, в ходе этой диагностики выявляется этиология (происхождение болезни) и степень тяжести. Существуют международные стандарты по которым все ортопеды-травматологи классифицируют патологию по одним и тем же принципам, а именно:
Значение данной классификации заключается в том, что лечение патологии невозможно без воздействия на причину. Операция избавит пациента от деформации и приведет к нормальному образу жизни. А воздействие на этиологию заболевания поможет избежать нового появления деформации.
В зависимости от степени тяжести, вальгусная деформация может быть:
От степени тяжести заболевания зависит метод лечения пациента.
Когда стоит обратиться к врачу?
Стоит обратиться на консультацию, если вы обнаружили следующие проявления:
Наш ведущий травматолог-ортопед Акулаев Антон Андреевич может уже на первом приёме определить комплекс типичных нарушений, поставить клинический диагноз и назначить дополнительные обследования для его подтверждения. Дополнительные методы, которые позволяют провести дифференциальную диагностику и уточнить диагноз:
Можно ли вылечить данную патологию?
Да, можно. Всё зависит от тяжести заболевания. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Консервативная терапия включает в себя:
Оперативное вмешательство необходимо, если консервативные меры оказались неэффективными, а также присутствует выраженный болевой синдром. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Решать вопрос об оперативном лечении следует лишь в том случае, если все проводимые консервативные мероприятия окажутся неэффективными, особенно если речь идет о пациентах пожилого возраста.
Оперативное лечение вальгусной деформации
Рекомендовано в том случае, если консервативные меры оказываются неэффективными, а также присутствует выраженный болевой синдром. Наличие только косметического дефекта не является показанием к хирургическому вмешательству. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Лечение hallux valgus (вальгусной деформации первого пальца стопы, «косточки» на ноге). При незначительной деформации движения в плюсне-фаланговом суставе в полном объеме, безболезненны. На этой стадии заболевания улучшению способствует смена обуви на более удобную, использование ортопедических стелек. Хирургическое лечение показано лишь при наличии болевого синдрома.
Простое удаление «косточки» при оперативном лечении, как правило, не достаточно. Необходимо выполнение корригирующей остеотомии плюсневой кости как при средней и тяжелой степени выраженности деформации.
Подготовка к операции
Пациент проходит общую подготовку: проходит консультацию различных специалистов, санацию и устранение возможных противопоказаний.
Противопоказаниями к операции являются:
Врач контролирует общие анализы и показатели жизнедеятельности, которые определяют готовность пациента к оперативному лечению.
После операции пациенту накладывается эластичная тугая повязка, которая ограничивает движения. Постепенно разрабатывается программа реабилитации, во время которой восполняется объем движения и пациент возвращается к привычной активности. Лечащий врач рекомендует, в какой период можно вновь выполнять нагрузки на ногу. Также, рекомендуется ношение специальной обуви и супинаторов.
После операции
Дозированная нагрузка на ногу возможна уже со следующего дня после операции. Несмотря на это, в первые две недели послеоперационного периода рекомендуется использовать дополнительную опору для передвижения (трость) для лучшего и скорейшего заживления послеоперационной раны. Полное восстановление опорной функции нижней конечности происходит к 4-6 недели после операции.
Рекомендации по профилактике Hallux Valgus от наших докторов
Существуют определённые профилактические меры, принимая которые можно избежать или остановить прогрессирование возникновения «шишки на стопе».
Обратившись за помощью Вы получите:
Наросты на пальцах стоп (косточки, шишки) причины, способы диагностики и лечения
Наросты на пальцах стоп — области, в которых происходит смещение плюсневой кости. В нормальном физиологическом положении плюсневые кости должны находиться параллельно друг другу, а когда они меняют угол наклона, появляются неэстетичные выпирания — шишки. Степень визуальной выраженности деформации и интенсивности симптомов зависит от того, насколько сильно отклонилась кость. По этому признаку выделяют 4 стадии патологии:
I — смещение не достигает 20 градусов, дискомфорт отсутствует;
II — смещение приближается к градусам, ноги ноют после долгой ходьбы;
III — отклонение составляет не более 50 градусов, при ходьбе часто возникает боль, трудно подобрать обувь;
IV — кость отклоняется более чем на 50 градусов, происходит деформация стопы и других пальцев, болевой синдром сохраняется даже в состоянии покоя.
В группу риска развития проблемы входят спортсмены, женщины, которые постоянно носят неудобную обувь, люди со стоячей работой. Чтобы не допустить постоянной боли и деформации стопы из-за шишек, важно своевременно обратиться ортопеду и пройти назначенный курс лечения.
Причины появления шишек на пальцах ног
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 09 Ноября 2021 года
Содержание статьи
Типы наростов на пальцах стоп
В зависимости от локализации шишек и характера деформации структур ступни, выделяют следующие виды наростов:
При вальгусной деформации
При патологии происходит искривление плюсне-фалангового сустава первого пальца, при котором происходит постепенная деформация и отклонение других пальцев стопы. Патология хорошо заметна визуально даже на ранних стадиях. её можно выявить по характерной шишке на большом пальце, который отклоняется кнаружи.
При деформации Тейлора, гигроме и артрозе
Если косточка выпирает на мизинце, пациенту диагностируют деформацию Тейлора — заболевание, которое поражает фаланги пятого пальца и сопровождается варусной деформацией. Из-за заболевания сам палец отклоняется внутрь, а сустав — наружу.
Шишки на пальцах ног могут образоваться также из-за дегенеративных изменений сочленений. В таких случаях развиваются остеофиты, которые чаще всего локализуются на своде стопы. Проблему провоцируют бурситы и артриты.
При гигроме появляются неболезненные шишки, которые могут доставлять дискомфорт только из-за больших размеров. Они могут локализоваться на тыльной стороне ступни, а также под коленями и в области голеностопа.
При подагре, бурсите, полиартрите
Для бурсита характерно размещение шишек на ногах сверху пальцев и под ними. Если наросты локализуются на всех фалангах, кроме мизинца и большого пальца, пациенту диагностируют полиартрит мелких суставов. В различных участках ступни могут образоваться шишки невоспалительного характера — подагрические тофусы. Они появляются из-за отложений солей мочевой кислоты.
Методы диагностики
Чтобы обнаружить наросты на ногах, оценить их размеры и локализацию, врач проводит медицинский осмотр. Для определения причин появления шишек специалист проводит пациента на лабораторные анализы и аппаратную диагностику. В клинике ЦМРТ врачи ставят диагнозы при помощи следующих видов инструментальных исследований: