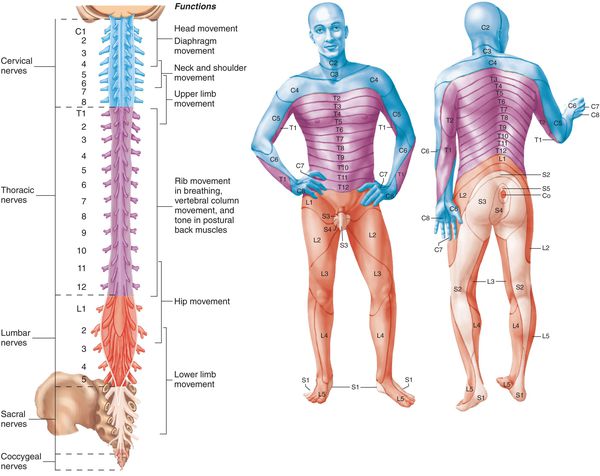
Радикулит
Одной из распространенных патологий позвоночника у людей старше 40 лет является радикулит (радикулопатия). По статистике, от него страдает каждый восьмой житель планеты. Это заболевание заключается в повреждении нервных волокон, отходящих от спинного мозга. Причиной этого явления зачастую является остеохондроз. Реже — травмы, грыжи и другие деформации позвоночника. Чтобы узнать, почему появился радикулит, обратитесь к неврологу.
Как проявляется радикулит?
Пациенты, которые жалуются на радикулит, всегда обращаются с жалобами на сильную боль. Она имеет острый характер и охватывает не только область защемления нерва, но также всю зону иннервации. Радикулит проявляется по-разному, в зависимости от того, какой тип заболевания у пациента наблюдается. Исходя из локации и поврежденного сегмента, различается характер неприятных ощущений. Боль при этом может возникать как при движении, так и в состоянии покоя.
Основные виды радикулита
Исходя из месторасположения повреждения нервных волокон, различают несколько видов радикулита. Таким образом, специалисты выделяют:
Заболевание, вне зависимости от вида, может быть острым или хроническим. Последняя форма возникает из-за игнорирования патологии или отсутствия эффективного лечения.
Симптомы радикулита
Пациенты, страдающие от радикулита, сталкиваются с различными неприятными проявлениями в течение болезни. Это может быть слабость, покалывание или онемение в конечностях, снижение чувствительности. Нередко на фоне заболевания появляется общее недомогание. Основным симптомом радикулита является боль, которая различается в зависимости от вида болезни:
Иногда боль на время прекращается. Однако это не говорит о том, что заболевание прошло само по себе. Впоследствии симптомы возобновляются с еще большей интенсивностью.
Почему может появиться радикулит?
Самой главной причиной (95 % случаев) развития заболевания является невылеченный остеохондроз позвоночника. Радикулит также возникает в связи со:
Защемление нервных волокон нередко происходит в связи с опухолевыми поражениями спинного мозга, а также при наличии новообразования рядом с позвоночником. К развитию радикулита также приводит:
Чтобы определить, что действительно стало причиной появления заболевания, следует обратиться к врачу-неврологу для прохождения обследования.
Острый радикулит: что делать?
Прежде всего, при появлении симптомов радикулита следует соблюдать покой и максимально ограничить физическую активность. Также необходимо отказаться от любых нагрузок. При первой же возможности важно обратиться за медицинской помощью. Нельзя проводить терапию самостоятельно. Невылеченный или неправильно вылеченный острый радикулит достаточно быстро переходит в хроническую форму.
К какому врачу обратиться с приступом радикулита?
При появлении первых признаков радикулита необходимо записаться на прием к специалисту. Чем раньше будет проведено обследование, тем больше шансов на полное излечение. Врач, к которому следует обратиться с приступом радикулита — невролог. Он проводит первичный осмотр и обследование, после чего может направить к:
Диагностика радикулита
Обследование, направленное на выявление причины боли в позвоночнике при подозрении на радикулит, начинается с осмотра и сбора анамнеза. Для постановки диагноза очень важно знать, какие симптомы наблюдаются у пациента, когда они впервые появились. Также врач учитывает наличие каких-либо хронических или острых патологий у больного. После проведения осмотра назначаются анализы и дополнительные исследования. При радикулите пациенту может быть показана одна из следующих процедур:
В обязательном порядке больной направляется на анализы крови и мочи. Это необходимо для того, чтобы определить общее состояние организма.
Лечение радикулита
Терапия, которая назначается специалистом, зависит от степени выраженности симптомов, а также нарушений, наблюдающихся у пациента. Чаще всего для лечения заболевания используют консервативные методы, такие как:
Пройти обследование и получить максимально эффективное лечение радикулита вы можете, если обратитесь в Кунцевский центр («Открытая клиника») в Москве. Здесь практикуют опытные специалисты, которые проведут необходимые исследования и назначат комплексную терапию. Записаться на прием вы можете в любое удобное для вас время.
| Наименование услуги | Время процедуры | Стоимость, руб. |
|---|---|---|
| Прием врача-невролога первичный | 30 минут | 1700 |
| Прием врача-невролога повторный | 30 минут | 1400 |
Запись в Пресненский центр: +7 (495) 266-30-55
Адрес: М. 1905 года, ул. 1905 года, д. 7 стр. 1
Радикулит поясничного отдела

Что такое поясничный радикулит
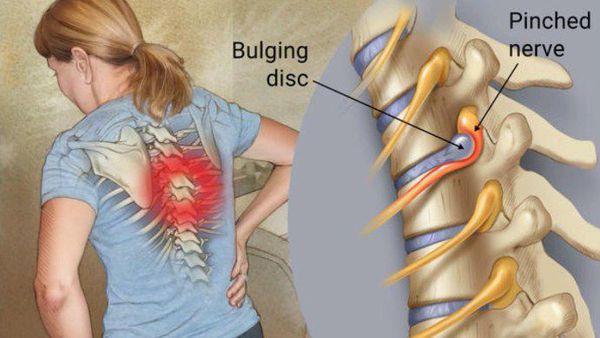
Поясничным радикулитом называется корешковая стадия поясничного остеохондроза. При патологии происходит образование выпячиваний внутри межпозвонковых дисков. Эти образования могут быть протрузиями, или грыжами. Во время давления грыжи на нервный корешок возникает радикулит.
Когда межпозвонковые диски «выпадают», возникает резкая внезапная боль. Пациенты, страдающие от продолжительных поясничных болей ранее (во время течения некорешковой стадии поясничного остеохондроза), чувствуют сильные боли в пояснице, под влиянием провоцирующих факторов.
Существует четыре степени дискогенного пояснично-крестцового радикулита. По тяжести и выраженности симптоматики он может быть:
Резко выраженный болевой синдром характеризуется постоянными болями в пояснице, возникающими даже в спокойном состоянии. При движениях они усиливаются. Пациентам тяжело передвигаться самостоятельно, и чаще всего, находясь в постели, они занимают вынужденное положение тела, оно помогает уменьшать боли. Повышается артериальное давление, расширяются зрачки, появляется слезотечение и учащается пульс.
Выраженный болевой синдром уменьшается в состоянии покоя. Вегетативные нарушения при этом незначительные, или не проявляются. Пациенты не теряют возможности передвигаться, но присутствуют болевые ощущения в пояснице, отдающие в ноги.
Умеренно выраженный синдром характеризуется отсутствием боли в пояснице при спокойном состоянии, но она появляется при движениях, но возможность передвижения относительно нарушена.
Слабовыраженный или невыраженный синдром поясничные боли, или боли в ноге практически отсутствуют и появляются только при резких движениях.
Причины
Среди главных причин появления поясничного радикулита:
наличие у пациента наследственных заболеваний;
малоподвижный образ жизни;
избыточные нагрузки на позвоночник;
патологическая деформация суставов и костей;
патологии внутренних органов;
нарушение обмена веществ;
ослабленный мышечный корсет;
неправильное питание с избыточным количеством соли.
Симптомы
Раздражение нервного корешка вызывает разные болевые ощущения, различающиеся по характеру и силе. Боль подразделяется на:

Пациент принимает вынужденную позу в постели, ложась, как правило, на здоровый бок, стараясь подтянуть как можно ближе к животу согнутую ногу и обхватить ее при помощи рук. Если болевые ощущения перешли одновременно на две ноги, то пациенты, в большинстве случаев, занимают положение лежа на спине и сгибают обе ноги в коленях. Это называется симптомом подкладной подушки. Боль не дает человеку лежать на животе, а находясь в вертикальном положении, пациент сгибается на одну, как правило, здоровую сторону. Также типичным является симптом «треноги», когда человек упирается в положении сидя на сиденье стула, или колени. Таким образом происходит разгрузка поясницы. Среди признаков заболевания:
Измененная походка, скованные, неуверенные движения.
Непроизвольное сгибание коленных суставов.
Сниженная чувствительность в области воспаления.
Покалывание, жжение в области мягких тканях рядом с поражением.
Ослабленные мускульные волокна.
Усиление бол по ночам.
Сбои в работе ЖКТ, мочеполовой и сердечно-сосудистых систем.
К какому врачу обратиться
Радикулит лечится врачом-невропатологом. Обратите внимание: при осложнениях, травмах, межпозвоночных грыжах или дискогенной природе заболевания, может потребоваться консультация узконаправленных специалистов:
Диагностика радикулита
Для постановки диагноза проводится медицинское обследования и следующие диагностические процедуры:
Сначала врач уточняет симптоматику, определяет интенсивность и характер боли, их продолжительность, устанавливает нарушения чувствительности.
Далее проводится физическое обследование для установления амплитуды движений и мышечной силы.
Неврологическое обследование проверяет рефлекторные реакции больного, устанавливает, насколько чувствительны и активны разные части тела.
Рентген – показывает, где возникли дегенеративные процессы.
МРТ копчика – точно определяет, степень компрессионного давления на нервные корешки.
ЭМГ – позволяет визуально понять насколько повреждены нервные волокна.
Лечение с помощью мануальной терапии
Мануальная терапия оказывает воздействие на мягкие ткани позвоночника, устраняет последствия ущемления спинномозговых корешков, корректирует расположение тел позвонков по отношению к друг другу. Активизируются внутренние ресурсы организма для борьбы с заболеванием. Пациент снова получает возможность полноценно жить, ходить и двигаться. Замедляется поражение межпозвонковых дисков. Мануальная терапия похожа на массаж, но воздействие направленно на конкретную область. В сочетании с массажем и гимнастикой она формирует крепкий мышечный корсет.
Важность лечебной физкультуры
Лечебная физкультура при поясничном радикулите:
Улучшает кровообращение, уменьшает застойные явления в позвоночнике и тканях возле него.
Создает мышечный корсет, увеличивает зазор между позвонками, в результате не сдавливается нервный корешок, улучшает питание нервных окончаний.
Восстанавливает работу тканей, улучшает двигательные функции и уменьшает боль.
Оздоравливает позвоночник, уменьшает риск возникновения заболеваний, связанных ч его работой.
Обратите внимание: нельзя заниматься при выраженных резких болях. Обращаясь в наш центр, вы получите качественную диагностику с помощью современного оборудования для проведения УЗИ и МРТ, а новый оборудованный зал для лечебной физкультуры закрепит результат лечения.
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем
Пояснично-крестцовый радикулит: симптомы, методы лечения
Пояснично-крестцовый радикулит – это воспаление нервных корешков, отходящих от спинного мозга на уровне поясницы и крестца (radix по-гречески – «корешок»). Основные причины пояснично-крестцового радикулита – дистрофические изменения позвоночных структур при остеохондрозе.

Спровоцировать такое заболевание могут врожденные дефекты (сакрализация), инфекционные поражения (туберкулез, грипп), а также травмы и переохлаждение. Иногда оно развивается как осложнение менингита и энцефалита.
Пояснично-крестцовый радикулит: симптомы
Ведущий симптом – боль разной интенсивности. Она бывает ноющей и хронической, а бывает жгучей и резкой. Иногда болевой приступ застает человека внезапно, при попытке разогнуть спину, но сделать это до конца не удается, и новые попытки только усиливают боль.
Приступ может начаться после переохлаждения, тяжелого физического труда или долгого пребывания в одной позе. Болевой синдром нередко отдает в ногу. В тяжелых случаях нарушается функция тазовых органов.
Механизм развития
Позвоночник формируют позвонки, разделенные межпозвоночными дисками. Посередине находится позвоночный канал со спинным мозгом внутри: по разные стороны от него отходят спинномозговые нервы.

Одни из них отвечают за двигательные функции, другие – за чувствительность. Все они проходят через фораминальные отверстия и иннервируют разные участки тела и внутренние органы.
Если тот или иной нерв сдавливают патологические структуры, возникает целый набор двигательных и чувствительных нарушений, которые и являются типичными признаками радикулита.
К какому врачу обращаться
Диагностикой и лечением радикулита занимаются неврологи, при необходимости привлекаются другие узкие специалисты – вертебрологи, травматологи-ортопеды, нейрохирурги. Комплексная терапия может проводиться с участием мануального, физио- и рефлексотерапевта.

Как распознать пояснично-крестцовый радикулит
При подозрении на защемление нервного корешка врач направит на рентген, который выполняется в прямой и боковой проекции. С его помощью выявляются межпозвоночные грыжи, вывихи, переломы, дефекты и смещения позвонков.
С целью исключения дегенеративных нарушений в позвоночнике делают спондилограмму. Для подтверждения инфекционной природы воспаления показана люмбальная пункция, по результатам которой определяются такие патологии, как менингит и энцефалит.
Диагностика может включать МРТ, КТ позвоночника, миелографию, лабораторные анализы крови.
Лечение
Комплекс лечебных мероприятий зависит от выраженности симптоматики и причины болезни. В лечении применяются как медикаментозные, так и немедикаментозные средства. В тяжелых случаях прибегают к хирургическому вмешательству.
Медикаментозное лечение
Для снятия острой боли, воспаления и мышечных спазмов назначаются нестероидные противовоспалительные средства НПВС. Это препараты на основе диклофенака, нимесулида, ибупрофена, мелоксикама.
Выбор лекарственной формы зависит от интенсивности симптомов: сильные боли устраняют с помощью внутримышечных уколов, умеренный болевой синдром поддается купированию таблетками. В остром периоде дополнительно могут применяться местные средства – мази, гели и кремы.
Препаратами второго выбора являются стероиды – Гидрокортизон, Дексаметазон, Дипроспан. Они обладают мощным противовоспалительным эффектом.
Если НПВС с гормонами неэффективны, то выполняют лечебные блокады с Лидокаином и Новокаином.

Расслабить спазмированные мышцы помогают спазмолитики и миорелаксанты (Мидокалм). При наличии отечности назначают диуретики и сульфат магния. Отекшие ткани оказывают дополнительное давление на нерв, поэтому вывод излишков жидкости значительно облегчает состояние.
Для усиления действия анальгетиков и нормализации работы нервной системы добавляются успокоительные средства. Лечение радикулита поясничного отдела включает также витамины группы В, которые улучшают нервную проводимость. Наиболее часто используются Мильгамма и Нейромультивит.
Если болезнь имеет неинфекционное происхождение, то могут назначаться мази с согревающим эффектом – на основе скипидара, змеиного и пчелиного ядов, камфары. Они снимают боль благодаря местно-раздражающему действию.
Немедикаментозное лечение
Немедикаментозные методы применяют после ослабления острых симптомов, когда сильной боли уже нет. Их задача – укрепление мышечного корсета, улучшение кровоснабжения пояснично-крестцового отдела и стимуляция процессов восстановления. Ускорить выздоровление помогают:

Хирургическое лечение
К операции прибегают в случае невозможности консервативного устранения компрессии нервного корешка. В ходе хирургического вмешательства врач иссекает часть диска, если причиной радикулита стала грыжа, или увеличивает фораминальное отверстие для выхода нерва.
При необходимости позвоночный столб фиксируется металлическими конструкциями. Выбор метода осуществляется индивидуально.
Профилактика
Профилактические меры для предотвращения радикулита несложные:
Врачи нашего центра уже много лет работают с пациентами, страдающими радикулитом. При своевременном обращении прогноз всегда благоприятный. У нас вы получите полноценное лечение, начиная с осмотра и диагностики, и заканчивая советами по коррекции образа жизни.
Записывайтесь на прием по телефону +375 29 628 85 82
Кроме высокопрофессионального и качественного лечения нашими специалистами разработан комплекс реабилитационных мероприятий и рекомендаций, позволяющих пациентам вернуться к здоровому образу жизни.
Радикулит
Что такое радикулит?
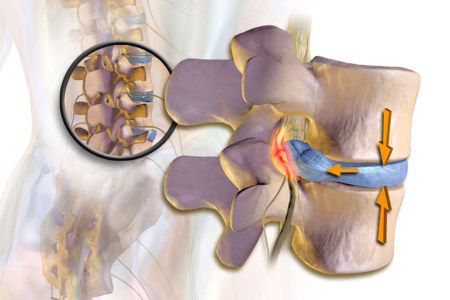
Радикулит – это патология периферического отдела нервной системы, при котором ущемляются участки нервных волокон, отходящие от спинного мозга (нервные корешки).
Радикулит – это вторичная патология, которая развивается вследствие сдавления нервного корешка. Предрасполагает к этому изменение морфологии позвоночного столба вследствие травм, дегенеративного процесса и т.д.
Наиболее типичные симптомы радикулита – это болевые ощущения по ходу нервных стволов, чувствительные расстройства, иногда моторные нарушения. Как правило, первые признаки заболевания появляются остро после воздействия фактора-агрессора (неудачного поворота туловищем, травмы и т.д.). Однако в большинстве случаев патология переходит в хронический процесс, для которого характерны бессимптомные периоды и период обострения с яркими проявлениями, нарушающими привычный образ жизни.
Симптомы радикулита
С прогрессированием патологического процесса изменяется клиническая картина – появляются типичные симптомы:
Наиболее распространен пояснично-крестцовый радикулит, в связи с тем, что именно этот отдел позвоночника испытывает наибольшую нагрузку. При этой форме заболевания боли локализуются в области крестца, поясницы и ягодиц. Боль отдает в нижнюю конечность, становится сильнее при поднятии ноги.
Пояснично-крестцовый радикулит с преобладающим поражением седалищного нерва называется ишиасом. В этом случае боль распространяется по ходу вовлеченного нерва и имеет типичную локализацию – ягодичная область, задне-наружная поверхность голени и бедра, пятка.
Шейный радикулит проявляется болью в области затылка и шеи. Усиливается при поворотах головы, кашле и чихании. Появляется защитная поза, когда человек вынужден наклонять голову назад, тем самым уменьшая спазм околопозвоночных мышц. Нередко шейному радикулиту сопутствуют симптомы ишемии головного мозга. Поэтому пациента могут беспокоить головокружение, головная боль и шум в ушах.
При воспалении плечевого сплетения боли локализованы в затылочной и межлопаточной области, а также в плече. Усиливаются при подъеме верхней конечности.
Грудной отдел позвоночного столба характеризуется крайне ограниченной подвижностью. По этой причине радикулит этого отдела является казуистикой. В тех редких случаях, когда развивается воспаление грудных корешков, наблюдаются боли, которые усиливаются вдохе-выдохе и кашле.
Причины радикулита
Самая частая причина радикулита – остеохондроз, при котором межпозвонковые диски утрачивают свою эластичность и начинают под тяжестью своего веса сдавливать нервные корешки.
Предрасполагают к формированию остеохондроза следующие состояния:
Что такое радикулит (радикулопатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., мануального терапевта со стажем в 13 лет.
Определение болезни. Причины заболевания
Радикулит — это термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной радикулита является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
Факторы риска
Болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или сдавления. Это может возникать при спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. А также при инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис).
Выражения «радикулит шейный», «радикулит поясничный» и другие широко употребляется среди пациентов, на разных интернет-сайтах, встречаются в профессиональной медицинской литературе и, к сожалению, нередко используются медицинскими работниками для обозначения различных болевых синдромов в верхних, нижних конечностях и области позвоночника.
В случае разнообразных поражений нервного корешка или нервного волокна в любой анатомической области в настоящее время в международных научных медицинских сообществах (EFNS, IASP, ICF, WHO и др.) принято использовать термин «радикулопатия» (radiculopathy; лат. radicula — корешок + греч. рathos — страдание, болезнь). По МКБ-10 радикулит (радикулопатию) кодируют как M54.1.
Симптомы радикулита
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
Признаки радикулита
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулита относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение). [5] [8] [10]
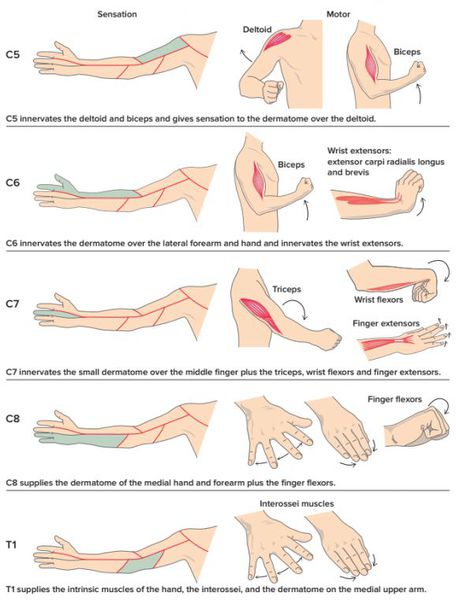
Симптомы корешкового синдрома шейного отдела
Симптомы корешкового синдрома грудного отдела
Симптомы корешкового синдрома поясничного отдела
Патогенез радикулита
Основной механизм возникновения радикулопатии — механическое сдавление нервного корешка. Это может возникать в результате травм, а также в связи с воздействием вертебральных (позвоночных) структур при выраженном спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. Частой локализацией поражения в этих случаях является экстрадуральный отдел нервного корешка. [8]
При инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис) чаще страдают интрадуральные участки корешков (менингорадикулиты). [10]
Если диск патологически изменён, то в любой момент движения может возникнуть сжатие нервного корешка. Для того, чтобы устранить сдавление, в повреждённом участке организма включаются компенсаторные механизмы: окружающие ткани отекают, фиксируются мышечные волокна. Происходящая иммобилизация сдавленного нервного корешка с возникающим болевым симптомом не позволяет больному двигаться с прежней интенсивностью, снижая нагрузку на травмированный участок позвоночника.
Классификация и стадии развития радикулита
По уровню возникновения радикулопатии различают:
По причине возникновения радикулопатии бывают:
По механизму возникновения:
По топографическому расположению (указывается конкретный нервный корешок (слева или справа) и его цифровое и анатомическое название в зависимости от уровня расположения):
Стадии радикулопатии
Общепризнанной и универсальной классификации стадий развития радикулопатии не существует, потому что нет единственной причины развития синдрома. Например, при инфекционном воспалении (истинном радикулите) описывают стадии воспаления. При компрессии корешка грыжей межпозвонкового диска или его секвестром (фрагментом разрушенного диска) — стадии, присущие процессу сдавления корешка.
Тем не менее, в течении радикулопатии можно выделить:
В некоторых источниках выделяют неврологическую и невротическую стадии. Врачи такую классификацию не используют.
Осложнения радикулита
Осложнения радикулопатии при отсутствии правильного лечения могут проявляться в виде нарушения двигательных и чувствительных функций в иннервируемой области или конечности, вплоть до полного отсутствия чувствительности (анестезия) и движений (плегия) в случае необратимого поражения нервного волокна. [8] [10]
Диагностика радикулита
Когда следует обратиться к врачу
Невролога следует посетить как можно скорее:
Подготовка к посещению врача
При посещении невролога следует:
Сбор жалоб
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический [8] [10] и вертеброневрологический [4] [7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие. [2]
Неврологический осмотр при радикулите
Методика полного неврологического осмотра:
Компьютерная томография
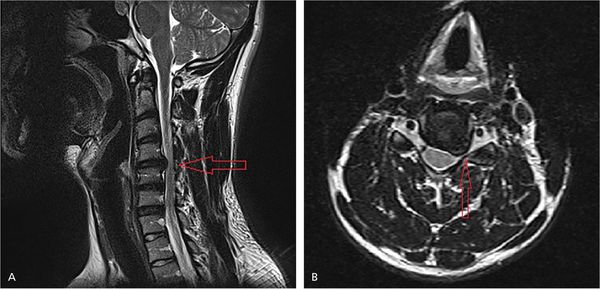
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ). Метод позволяет выяснить причину радикулопатии: с его помощью можно увидеть сам нервный корешок и структуры, которые его окружают.
ЯМРТ и МРТ — это один и тот же метод диагностики. В его основе лежат принципы ядерно-магнитного резонанса (ЯМР). Однако метод распространился под названием магнитно-резонансной томографии (МРТ), а не ядерно-магнитной резонансной томографии (ЯМРТ).
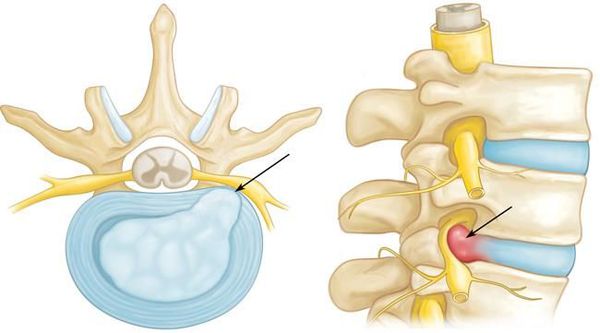
На рисунке А (вид сбоку) стрелкой указана локализация грыжи межпозвонкового диска на уровне шейных С4-С5 позвонков. Грыжа выступает в позвоночный канал и смещает или сдавливает спинной мозг. На рисунке В (вид сверху) стрелкой отмечена та же грыжа, которая выступает влево и сдавливает нервный корешок.
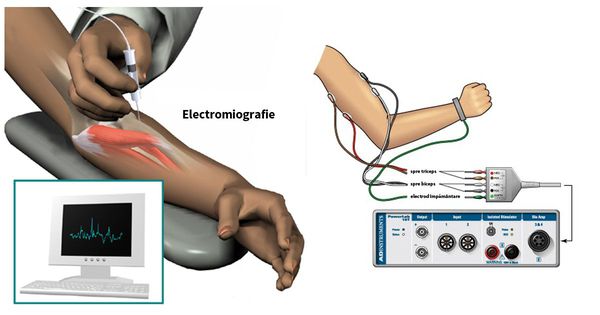
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы). [1]
При наличии противопоказаний к проведению МРТ можно использовать КТ. Противопоказаниями могут быть установленный кардиостимулятор, инсулиновая помпа или массивный ферромагнитный имплант. Однако с помощью КТ лучше визуализируются не мягкие ткани, к которым относят нервные корешки, а костные структуры.
Рентгенография
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Рентгенография сильно проигрывает МРТ в точности диагностики.
Лечение радикулита
Первая помощь. Ограничение движения
Необходимо исключить или уменьшить влияние фактора, который привёл к развитию корешкового синдрома: асимметричной позы, поднятия тяжестей и т. п.
До проведения неврологического осмотра следует воздерживаться от физических нагрузок. Требуется покой и обезболивание: при отсутствии противопоказаний можно принять ибупрофен.
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка. [3] [5] [6] [9]
Хирургическое лечение
При нестабильности позвонков, массивной межпозвонковой грыже, деструкции позвонка и других сложных случаях может потребоваться консультация нейрохирурга и операция. Вид вмешательства определяет врач, оценив симптомы, эффективность консервативной терапии и данные МРТ.
Медикаментозное лечение острой боли при радикулите
Для уменьшения боли при радикулопатии применяют широкий спектр препаратов. В первую очередь — нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах, гелях и мазях.
Существуют лекарственные формы с доставкой действующего вещества через кожу, например обезболивающие пластыри с лидокаином.
При упорной нейропатической боли и неэффективности НПВС используют противоэпилептические препараты с обезболивающим эффектом, например габапентин и прегабалин.
При недостаточной эффективности консервативной терапии применяют гормональные средства, которые вводят в околокорешковое пространство: дексаметазон и бетаметазон.
Лечение при хроническом болевом синдроме
При хронизации боли врач может рекомендовать приём противоэпилептических средств и антидепрессантов, которые обладают обезболивающим эффектом. При исчерпанных возможностях устранения боли возможна нейрохирургическая операция: установка противоболевого стимулятора, морфиновой помпы или пересечение корешка.
Особенности лечения при беременности
При беременности, в особенности в третьем триместре, многие лекарства нельзя применять. Врачи, как правило, назначают местные препараты и нелекарственные методы: лечебную гимнастику и ношение корсетов.
Домашние средства лечения
Домашнее лечение корешкового синдрома возможно только после исчерпывающей консультации врача. Доктор порекомендует упражнения для самостоятельных занятий. При необходимости врач объяснит, как носить корсет, и при запросе от пациента расскажет, как применять домашние физиотерапевтические приборы.
Лечение радикулита народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Их применение может быть опасным для здоровья и жизни пациента.
Прогноз. Профилактика
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Профилактика радикулита: