Обзор эффективных мазей от псориаза: какая самая безопасная
Регулярная обработка мазью – один из обязательных методов лечения псориаза на руках, ногах, лице и других частях тела. Жирная текстура таких наружных средств позволяет активным компонентам долго сохраняться на коже, что делает их более эффективными, чем кремы и гели.
В список мазей от псориаза входят два основных вида средств:
Гормональные мази от псориаза
В качестве активных компонентов гормональных мазей выступают глюкокортикостероиды – гормоны, способные подавлять активность иммунной системы и уменьшать воспаление. Чаще всего в таких мазях присутствуют следующие компоненты:
Единственным плюсом гормональных мазей считают быстрое появление результатов. Минусов же гораздо больше, и к ним относятся:
Дерматологи не рекомендуют применение гормональных мазей при поражении более 20% кожного покрова. Также не стоит наносить их на участки чувствительной кожи: в области шеи, складок кожи, лица, места опрелостей. Без назначения врача такие препараты использовать нельзя, даже если они продаются без рецептов. Из-за бесконтрольного применения может нарушиться работа надпочечников, что поведет за собой серьезные проблемы и заболевания.
Негормональные мази от псориаза
В меру эффективными и одновременно недорогими мазями от псориаза считают негормональные средства. К их преимуществам в сравнении с гормональными можно отнести:
Но даже при всех плюсах назвать негормональные мази от псориаза действительно эффективными нельзя. В отличие от гормональных, они оказывают гораздо более слабое действие. Их эффект проявляется не так быстро, поэтому их назначают только при легких проявлениях псориаза. Еще их считают более безопасными для лечения псориаза у детей.
Негормональные мази устраняют шелушение, отечность, зуд, снимают воспаление и раздражение. Кроме того, несмотря на более безопасный состав, применение таких средств не исключает развитие аллергической реакции, если у человека есть непереносимость того или иного компонента.
В зависимости от оказываемого действие все негормональные мази делятся на несколько категорий:
В качестве вспомогательных негормональных средств при псориазе используют увлажняющие мази. Но они лишь помогают устранить ощущение сухости и стянутости кожи.
Особенности негормональных мазей
Салициловая мази от псориаза – одна из самых недорогих, но нужно учитывать, что ее действия при таком серьезном заболевании часто недостаточно. Они показывают хорошие отшелушивающий, смягчающий и антисептический эффекты, но, как и у других негормональных мазей, они проявляются не менее чем через 2 недели, а иногда и позже.
То же можно сказать про применение мази на основе солидола от псориаза. Кроме того, это очень специфические средства, которые имеют резкий запах. Он может оставаться на мебели и одежде, и его очень трудно отстирать.
Среди перечисленных мазей нет тех, относительно применения которых проводились бы клинические испытания. Это говорит, что их эффективность подтверждается лишь опытом некоторых пользователей. Клинические же испытания проводились только относительно таких препаратов:
Это говорит о том, что их применение действительно может принести пользу. Но у Пимекролимуса при бесконтрольном использовании есть риск присоединения инфекции, а Кальципотриол нельзя применять при поражении более 30% поверхности кожи, поскольку это может привести к гиперкальциемии.
Единственным максимально безопасным средством остается пиритион цинка. Таким образом, отвечая на вопрос, какая мазь лучше от псориаза, можно сказать, что Цинокап. Но это не отменяет того, что ее эффект все равно слабее, чем у гормональных средств.
Какую же мазь выбрать
Решать, какой мазью лечить псориаз, должен только профессиональный дерматолог. Его задача – выбрать самый безопасный и одновременно эффективный препарат. В клинике «ПсорМак» уже более 25 лет практикуют лечение мазью против псориаза, изготавливаемой по авторской рецептуре. В составе нет гормональных компонентов, что обеспечивает средству следующие преимущества:
Но наши специалисты понимают, что даже самая эффективная мазь для лечения псориаза должна подходить пациенту. Поэтому перед назначением мы обязательно проводим полную диагностику.

Кроме того, в лечении псориаза важен комплексный подход. В связи с этим наши дерматологи разрабатывают для пациента индивидуальную диету, а при необходимости дают направление на иглорефлексотерапию и психотерапию. Если вы хотите добиться длительного рецидива и перестать ежедневно бороться с неприятными симптомами, запишитесь на консультацию в «ПсорМак», и мы подберем для вас индивидуальную схему лечения.
Лечение псориаза на руках
Автор: 
Редактор: 
Дата публикации: 25.09.2018
Дата обновления: 08.06.2020
Очень часто проявления псориаза на коже рук носят локальный характер, не распространяясь на окружающие ткани. При таком течении многие больные не обращают на сыпь внимания и не спешат на консультацию к врачу. А зря, ведь при наличии провоцирующих факторов «пожар» может вспыхнуть мгновенно в виде тяжелых осложнений, лечить которые далеко не так просто, как единичные псориатические бляшки. О том, как и чем лечить псориаз на руках, хорошо знают врачи московской клиники Парамита. Из этой статьи можно узнать, как лечат это заболевание на начальной стадии и при тяжелом течении.
Почему начинается псориаз на руках
Псориаз на руках в виде единичных дежурных бляшек – это только с виду местный патологический процесс. На самом деле даже 1 – 2 элемента сыпи говорят о наличии хронического воспалительного кожного заболевания. Все тайны этой болезни медицине еще не удалось разгадать. Абсолютно точно причины псориаза не выявлены. Известно только, что в основе патологического процесса лежат отягощенная наследственность и нарушения иммунитета.
В настоящее время идет выявление и изучение генов, ответственных за наследственную передачу предрасположенности к псориазу, в том числе и на руках. Под воздействием генов происходит изменение обмена веществ и уменьшение содержания ферментов, разрушающих вещества, участвующие в воспалительных реакциях.
Происходит также нарушение иммунитета, что приводит к многократному ускорению деления клеток поверхностных слоев кожи. Клетки не успевают созревать, когда новые, лежащие под ними клетки выталкивают их на поверхность. Это еще одна причина псориаза на руках.
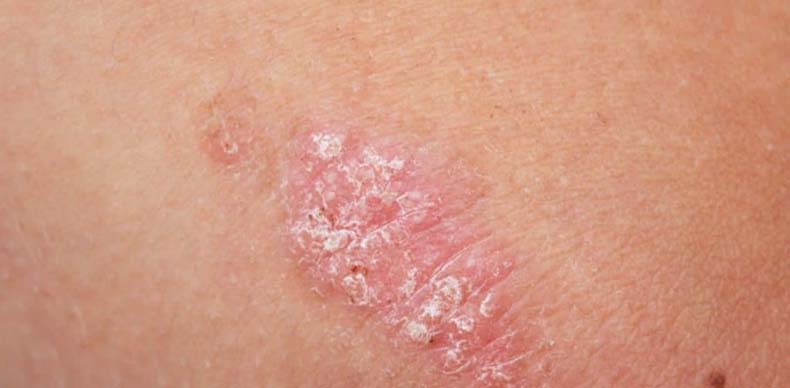
Такие изменения приводят к тому, что появляются характерные симптомы заболевания. Как выглядит псориаз на руках? Вначале на руках, иногда на других частях тела, появляется шелушащееся пятно, которое быстро превращается в папулу с приподнятым воспалительным основанием. Папулы разрастаются, сливаются, образуя огромные бляшки.
Но не у всех генетически предрасположенных людей развивается болезнь. Причина заключается в отсутствии воздействия (или незначительном воздействии) провоцирующих факторов. Если избегать действия этих факторов, то можно никогда не заболеть даже при наличии псориаза у обоих родителей.
Факторы, провоцирующие начало псориаза на руках
Факторы, которые способствуют развитию псориаза рук, делятся на общие и местные. К общим факторам относятся:
Красные пятна на коже после стресса
Диагностика кожных заболевания
Очень часто псориаз на руках провоцируют следующие местные факторы:
Симптомы псориаза на руках
Заболевание может начинаться и протекать по-разному в зависимости от формы. Симптомы псориаза на руках также могут быть разными.
Вульгарная форма
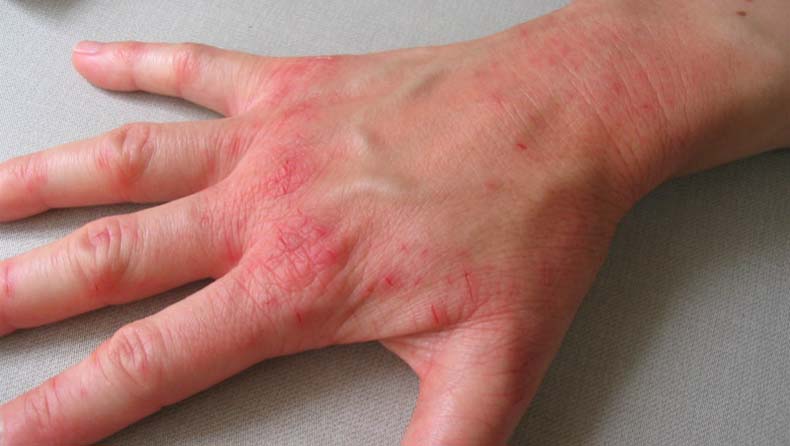
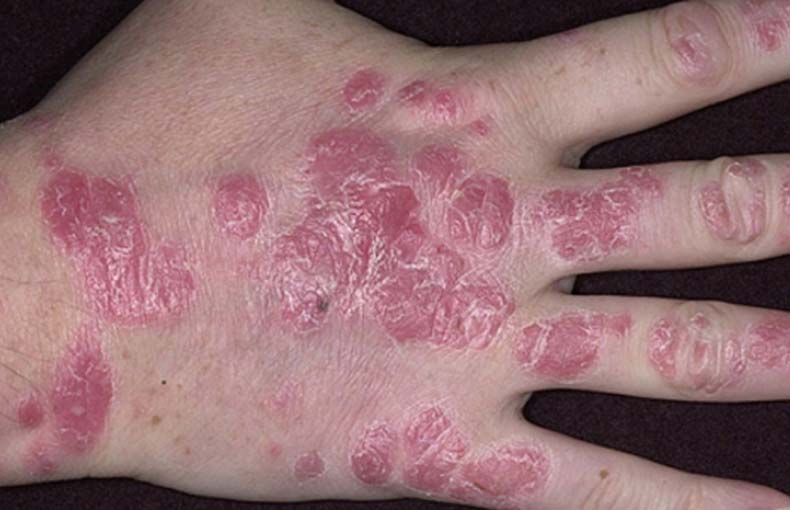
Это самая распространенная форма. На руках обычно поражается кожа разгибательной области суставов, а также предплечий, запястий, тыла кистей рук, пальцев. В области локтей характерно появление с обеих сторон так называемых дежурных бляшек, которые могут годами находиться в одном и том же состоянии, не прогрессируя. На тыле кистей рук болезнь прогрессирует чаще, так как кожа на этих участках постоянно подвергается различным воздействиям. Часто появляется псориаз на пальцах рук. В случае поражения мизинцев и больших пальцев усиливается риск травмирования псориатических элементов.
Первые признаки псориаза на руках – появление одного или нескольких шелушащихся пятен, которые быстро превращаются в папулы с приподнятым воспалительным основанием. Если поскрести сверху такую папулу, то появляется ряд характерных симптомов:
Эти симптомы являются отличительной особенностью псориатической сыпи. В дальнейшем первичные симптомы болезни могут прогрессировать, при этом папулы увеличиваются в размерах, сливаются между собой и образуют крупные бляшки, появляются новые элементы. Возможно поражение ногтей. Со временем прогрессирование останавливается, после чего наступает процесс восстановления: сыпь медленно бледнеет и исчезает.
Экссудативная форма
Эта форма болезни встречается реже. Поражается обычно кожа на тыле кистей. Часто этот вид псориаза захватывает и пальцы рук. Характерно появление отечности, экссудата на поверхности элементов сыпи, сильного зуда и постоянного ощущения дискомфорта. В результате чешуйки склеиваются с образованием серовато-желтоватых корочек на поверхности папул на коже кистей и пальцев рук. При этом шелушение не очень заметно, но усиливается риск присоединения бактериальной инфекции. Как выглядит экссудативный псориаз на кистях рук, можно увидеть на фото:
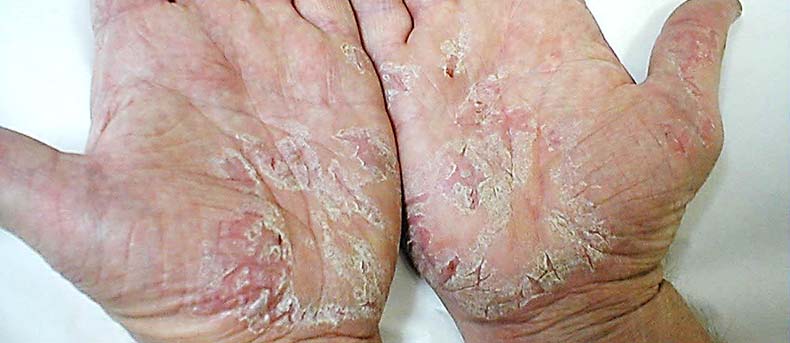
Ладонная форма
Псориаз на ладонях может протекать в виде бляшечно-веерообразной, роговой и пустулезной формы.
Бляшечно-веерообразная форма характеризуется образованием на начальной стадии элементов сыпи в виде шелушащихся папул, сливающихся в крупные бляшки. Высыпания локализуются в основном на ладонях и пальцах рук. Часто рецидивирует и с трудом поддается лечению. Причиной этого является постоянное воздействие различных внешних факторов. Поражается кожа между пальцами рук. Они краснеют, отекают, покрываются трещинами и чешуйками. Часто такие высыпания переходят на кончики пальцев и ногтевые пластины.
Роговая форма проявляется сухостью кожи, утолщением ее на ладонях, появлением трещин и сухих мозолей.
Псориаз на ладонях рук может иметь вид пустул. Это так называемый пустулезный псориаз Барбера. На поверхности ладоней появляются гнойные пузыри, которые могут сливаться между собой, образуя гнойные озера. Содержимое пустул при этом стерильно. Фото:
Методы лечения псориаза на руках
Чем лечить псориаз на руках? Эта проблема встает сразу после постановки диагноза. Специалисты рекомендуют проводить комплексное лечение, которое включает в себя:
Рекомендации по образу жизни
Больным псориазом с локализацией на руках необходимо:
Лекарственная терапия
При легком течении псориаз на руках лечится местно, с применением различных наружных средств и процедур. Назначают:
Если симптомы псориаза на руках не уходят, заболевание прогрессирует, приходится назначать общую терапию. Она должна проводиться в условиях стационара:
Уникальные методики лечения псориаза на руках
Московская клиника Парамита является лидером в лечении такой сложной формы заболевания, как псориаз на руках. Опытные специалисты, прошедшие всю необходимую подготовку по лечению этой болезни стараются индивидуально подходить к лечению каждого больного, используя наиболее эффективные методы.
Дерматологи клиники назначают комплексную терапию с учетом возраста, общего состояния больного, наличия у него тех или иных сопутствующих заболеваний, а также характера течения псориаза. В результате такого подхода больной получает необходимое лечение псориаза в Москве без побочных эффектов, которое позволяет ему надолго избавиться от симптомов заболевания.
Пациенты вновь и вновь возвращаются в клинику для поддерживающего противорецидивного лечения и годами живут без обострений. В отзывах они отмечают высокий профессионализм и внимательное отношение врачей.
Псориаз на ладонях какая мазь лучше
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Дифференциальная диагностика и принципы терапии ладонно-подошвенных форм псориаза. Клиническая лекция
Журнал: Клиническая дерматология и венерология. 2010;8(5): 113-119
Третьякова Н. Н. Дифференциальная диагностика и принципы терапии ладонно-подошвенных форм псориаза. Клиническая лекция. Клиническая дерматология и венерология. 2010;8(5):113-119.
Tret’iakova N N. Differential diagnostics and principles of therapy of palmoplantar forms of psoriasis. A clinical lecture. Klinicheskaya Dermatologiya i Venerologiya. 2010;8(5):113-119.
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
В лекции рассмотрены основные клинические проявления ладонно-подошвенных форм псориаза, дифференциальная диагностика и принципы терапии.
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
На прием к дерматологу часто обращаются пациенты с жалобами на утолщение, покраснение, сухость, шелушение кожи ладоней и подошв, болезненные трещины. Подобная картина ладонно-подошвенных поражений может наблюдаться при ряде заболеваний, что требует от врача проведения тщательной дифференциальной диагностики. Следует учитывать, что поражения кожи ладоней и подошв чаще всего являются фрагментом общего поражения кожи, а иногда и слизистых оболочек. Это обусловливает необходимость общего осмотра пациента и соблюдения всех правил постановки дерматологического диагноза: тщательный сбор анамнеза, общий осмотр всего кожного покрова и видимых слизистых оболочек, определение высыпных элементов, сравнение их с таковыми в зоне ладоней и подошв; пальпация лимфатических узлов. При затруднении в визуальном определении первичных высыпных элементов необходимо применять методы дополнительного клинического исследования (пальпация, диаскопия, послойное поскабливание, симптомы зонда и пр.) и лабораторной диагностики, в том числе гистологического исследования биоптатов пораженной кожи.
Эритематосквамозные поражения ладонно-подошвенной зоны чаще всего наблюдаются при псориазе, микозах, хронической экземе, папулезном сифилиде, кератодермиях.
Данная форма встречается часто. Высыпания на ладонях и подошвах могут быть фрагментом общей распространенной клинической картины псориаза. В таких случаях диагноз, как правило, не вызывает затруднений. Однако у ряда больных псориаз может дебютировать на ладонях и подошвах, многие годы избирательно рецидивируя только в этих локализациях. В последнее время ладонно-подошвенный псориаз стал часто впервые дебютировать у женщин в климактерический период и в менопаузе, клинически напоминая приобретенную кератодермию.
Выделяют 3 основные клинические формы ладонно-подошвенного псориаза [1, 2]:
— так называемая роговая, или «псориатические мозоли»;
Типичная форма ладонно-подошвенного псориаза проявляется четко отграниченными плотными, плоскими (почти не выступающими над поверхностью), эритематосквамозными папулами от лентикулярного до бляшечного размера. Поверхность высыпаний покрыта обильными серебристо-белыми чешуйками, которые, в отличие от других локализаций псориаза, отделяются с трудом. При поскабливании псориатическая триада определяется с трудом. Это объясняется физиологическими особенностями кожи ладонно-подошвенной зоны — выраженным утолщением эпидермиса за счет физиологического гиперкератоза.
При этой форме псориаза высыпания часто захватывают краевые участки ладоней и подошв, где легко получить псориатическую триаду и провести диагностическую биопсию.
Выраженные инфильтрация и кератоз высыпаний приводят к болезненным глубоким трещинам кожи ладоней и подошв, снижению трудоспособности и общего качества жизни. Ладонно-подошвенные трещины могут инфицироваться, создавая условия для рецидивирующих рожистых воспалений (рис. 1). 
«Роговая» форма ладонно-подошвенного псориаза характеризуется преобладанием очагов округлых кератозов без выраженной эритемы. Очаги плотные на ощупь, скудно шелушатся, имеют желтоватый цвет, покрыты плотной роговой массой. Очаги могут быть разнообразного размера от лентикулярных папул до крупных бляшек. Лентикулярно-нумулярные очаги клинически могут напоминать омозолелости («псориатические мозоли») и папулезное поражение ладоней и подошв при вторичном сифилисе. Иногда можно наблюдать слияние крупных «роговых» псориатических папул, захватывающих всю площадь ладоней и подошв, что клинически может напоминать сквамозно-гиперкератотическую форму микоза, а также кератодермию (рис. 2). 
Везикулезно-пустулезная форма ладонно-подошвенного псориаза (тип Барбера) встречается относительно редко. Может проявляться как единичными везикуло-пустулами на фоне размытой эритемы, так и типичными псориатическими папулами и бляшками, на поверхности которых располагаются множественные напряженные поверхностные пустулы диаметром 1—2 мм. Пустулы могут сливаться в более крупные полостные элементы (так называемые гнойные озера). Как правило, высыпания симметричны. На ладонях поражается тенор, гипотенор, кончики пальцев с захватом зоны околоногтевого ложа (весьма сходно с клиникой акродерматита Hallopeau). Одиночные крупные очаги поражения кожи ладоней и подошв могут напоминать бактерид Эндрюса (Andrews) (рис. 3). 
При микробиологическом и вирусологическом исследовании содержимого пустул при ладонно-подошвенном псориазе, акродерматите Галлопо и бактериде Эндрюса никакая микрофлора не выявляется. Пустулы стерильны [3—5].
Гистологическая картина пустулезного псориаза и акродерматита Галлопо идентична: в эпидермисе наблюдаются паракератоз, выраженный акантоз, в верхних участках шиповатого слоя — субкорнеальные спонгиоформные пустулы Когои, в дерме — воспалительный инфильтрат с большим количеством нейтрофилов.
Дифференциальная диагностика ладонно-подошвенного псориаза
Дифференциальный диагноз проводится с клинически сходными псориазиформными состояниями.
Сквамозно-гиперкератотические формы микоза стоп и ладоней. Как правило, при этой форме микоза отсутствует интенсивное воспаление. В клинической картине преобладает гиперкератоз, обильное диффузное шелушение ладоней и подошв. Трещины чаще всего наблюдаются по краю пяток. Часто наблюдается изменение формы и цвета ногтевых пластинок, краевой или тотальный онихолизис, в других случаях — гипертрофия ногтевых пластинок вплоть до онихогрифоза. В отличие от похожих псориатических изменений ногтей, отсутствуют телеангиэктазии ногтевого ложа и просвечивающие через участки неповрежденного ногтя вокруг локальных зон пожелтения и деформации («масляное пятно»). При поражении боковых поверхностей стопы процесс приобретает эритематосквамозный характер и может имитировать псориаз (рис. 4). 
Для подтверждения диагноза микоза следует провести микроскопическое и культуральное исследование кожных чешуек. Однако необходимо помнить, что в зоне подошв могут быть типичные и атипичные формы ладонно-подошвенного псориаза, сочетающиеся с микозом [4]. В таких случаях идентификация псориаза затруднена, особенно если у больного отсутствуют другие клинические проявления псориаза. В таких случаях целесообразна полноценная противогрибковая терапия наружными и системными антимикотическими средствами. В случае исходного микоза клиническая картина должна разрешиться. Если возбудитель микоза ликвидирован (доказано микроскопически и культурально), а эритематосквамозные изменения кожи и поражения ногтей остались, следует предполагать псориаз.
Экзема кистей и стоп. Экзема кистей, как правило, встречается у пациентов с атопическим статусом. Может протекать остро и хронически. В острой стадии на тыле кистей и стоп высыпания носят типичный экзематозный характер: на фоне отечной эритемы возникают мелкие везикулы, сопровождающиеся зудом. При расчесывании формируются множественные точечные эрозии с обильным серозным экссудатом (так называемые колодцы Дивержи). При хронизации процесса клиническая картина меняется: нарастают инфильтрация, шелушение пораженных участков кожи. На фоне лихенизации могут быть трещины. Клинически микровезикулы не заметны. Описанная клиническая картина может напоминать диффузное или папулезно-бляшечное поражение кожи при псориазе. Однако при поскабливании в подострых случаях можно наблюдать симптом точечной экссудации, симптомы псориатической триады отсутствуют. Очень важно проанализировать анамнез, выяснить предшествующее наличие яркой эритемы, отека и мелких пузырьков (рис. 5). 
Дисгидротическая форма экземы формируется на ладонных и подошвах чаще у лиц с выраженным дисбалансом вегетативной нервной системы (повышенное потоотделение, стойкий красный дермографизм, сосудистая лабильность) и при атопии [4]. Начало болезни большинство пациентов связывают с тяжелым стрессом. Клинической особенностью этой формы экземы являются крупные (5—6 мм) полостные элементы, похожие на пузыри. В действительности они представляют собой слившиеся многокамерные спонгиотические везикулы. Гиперемия и отечность клинически не выражены. Все это объясняется толстым роговым слоем на ладонях и подошвах. Больных беспокоит интенсивный зуд, иногда «дергающие» боли. Полостные элементы сохраняются долго, самостоятельно не вскрываются (толстая покрышка) (рис. 6). 
Поражение постепенно распространяется на кожу боковых поверхностей пальцев и на тыл кистей и стоп. В этой локализации экзематозные высыпания приобретают типичный характер: отечная эритема, микровезикулы, эрозии, корочки. Вторичное нагноение многокамерных везикул лодонно-подошвенной зоны клинически может напоминать пустулезный псориаз ладоней и подошв, а также амикробные пустулезы. Клиническими отличиями вторичного нагноения экзематозных везикул являются острое начало, нарастание болезненности, появление лимфангита и регионарного лимфаденита, повышение температуры тела. В гнойном содержимом выявляется разнообразная микробная флора.
Амикробные пустулезы. В эту группу входят заболевания, клинически сходные с везикуло-пустулезным псориазом ладоней и подошв [1, 2, 5].
Хронический акродерматит Галлопо большинство авторов рассматривают как вариант течения везикуло-пустулезного ладонно-подошвенного псориаза (тип Барбер). Однако некоторые считают это заболевание самостоятельным. Этиология неизвестна. Клинически выделяют 3 формы этого дерматоза: пустулезную, везикулезную и эритематосквамозную. Заболевание может начинаться в любом возрасте. Болеют чаще мужчины. Высыпания дебютируют на концевых фалангах пальцев рук, реже ног, постепенно распространяясь на другие участки кожи ладоней и подошв. В редких случаях процесс может принимать генерализованный характер. Ногтевые валики резко гиперемированы, отечны, инфильтрированы. Из-под них выделяется гной. В дальнейшем на коже всей поверхности ногтевой фаланги появляются пустулы или везикулы, постепенно полостные элементы могут подсыхать, покрываться корко-чешуйками. Пальцы деформированы, концевые фаланги резко увеличены в размерах. Пальцы находятся в полусогнутом состоянии.
Гистологическая картина идентична таковой при пустулезном псориазе. Субкорнеальные пустулы Когои стерильны. Дифференциальным признаком является возникновение атрофии кожи после разрешения очагов поражения.
Пустулезный бактерид ладоней и подошв Эндрюса, по мнению большинства авторов, является самостоятельным хроническим заболеванием кожи, обусловленным наличием в организме фокальной инфекции и развитием на нее аллергии. Процесс начинается в центре ладоней и подошв, постепенно распространяясь вплоть до захвата боковых поверхностей. Первые высыпания могут быть монолатеральными, постепенно становясь симметричными. Характерна синхронность ремиссий и обострений заболевания во всех очагах. Первичными высыпаниями являются везикулы и пустулы. Нередко между пустулами отчетливо заметны точечные геморрагические пятнышки. Характерны интенсивный зуд и болезненность очагов. При затихании процесса очаги покрываются плотными чешуйками.
Гистологически в эпидермисе обнаруживаются глубокие пустулы, содержащие полинуклеарные лейкоциты и дегенерированные эпителиальные клетки. Вне пустул воспалительный инфильтрат отсутствует.
Санация очагов хронической инфекции, как правило, приводит к регрессу бактерида.
Псориазиформный сифилид ладоней и подошв. Представляет собой клиническую разновидность вторичного папулезного сифилида [6]. Может иметь несколько вариантов:
а) лентикулярный — плоские папулы величиной с чечевицу, желтовато-красного (медного) цвета, плотной консистенции, шелушение начинается с центра, постепенно оставляя бордюр отслоившегося рогового слоя по краю (воротничок Биетта);
б) кольцевидный — папулезные элементы располагаются в виде колец и дуг;
в) роговой — крупные папулы и бляшки чаще на своде стоп покрыты роговыми наслоениями в виде омозолелостей с трещинами и периферической зоной инфильтрата.
Общий клинический осмотр больного, выявление других признаков вторичного сифилиса и результаты серодиагностики позволяют поставить диагноз.
Кератодермия климактерическая. Чаще диагностируется у женщин в возрасте 45—55 лет, значительно реже может наблюдаться у мужчин в возрасте около 60 лет. Заболевание является фрагментом климактерического синдрома [5] (рис. 7). 
В клинически сомнительных случаях следует проводить диагностическую биопсию. При гистологическом исследовании биоптата выявляют гиперкератоз и незначительный паракератоз. Акантоз, микроабсцессы и пустулы Когои отсутствуют. В дерме отмечаются инфильтрат из лимфоцитов, умеренное расширение капилляров, дегенерация коллагеновых и эластических волокон.
Принципы терапии ладонно-подошвенного псориаза
Подбор наиболее эффективной и безопасной терапии для больного с ладонно-подошвенными формами псориаза зависит от множества факторов, которые условно можно подразделить на объективные и субъективные.
К объективным факторам можно отнести клиническую форму ладно-подошвенного псориаза, ее тяжесть, распространенность, соматический статус больного.
Субъективные факторы врач также должен принимать во внимание: пол, возраст, род занятий, особенности психики, интеллект, мотивация к лечению, социальные обстоятельства.
В арсенале врача есть выбор средств и методов системной и наружной терапии псориаза. К сожалению, ни один из методов не приводит к радикальному излечению больного, так как методы корректируют отдельные фрагменты патогенеза псориаза. Этиотропная терапия в настоящее время не разработана.
Традиционно терапию псориаза начинают с медикаментозной несупрессивной терапии (гипосенсибилизирующие и детоксицирующие средства).
В системной терапии применяют фотохимиотерапию: Ре-ПУВА-терапию (Ретиноиды + ПУВА) и ПУВА-терапию (системная и местная). Широко применяют фототерапию (УФО спектра Б, естественная инсоляция). Фотохимиотерапия и даже обычная инсоляция имеют ряд противопоказаний и дают побочные эффекты [3].
Ввиду того что ладонно-подошвенный псориаз чаще всего является ограниченной формой болезни, возникает в климактерический период у пациентов с соматическими заболеваниями, желательно выбирать эффективную, но не токсичную наружную терапию. По нашему опыту, наиболее выраженный терапевтический эффект дает сочетанное наружное применение топических ГКС и разрешающих средств.
По европейским классификациям выделяют 7 классов топических ГКС (см. таблицу) 
Физиологические особенности кожи ладонно-подошвенной зоны, прежде всего толщина рогового слоя, позволяют использовать топические ГКС средней силы и сильные. Препаратом выбора могут служить мометазона фуроат 0,1% мазь (мазь элоком), мометазона фуроат 0,1% с салициловой кислотой 5% (мазь элоком-С), а также крем элоком. Приоритет выбора этих средств объясняется их высокой терапевтической активностью в сочетании с безопасностью (низкий коэффициент резорбции). Схема лечения определяется клинической формой ладонно-подошвенного псориаза.
Так, при типичной и роговой форме поражения, особенно при наличии трещин, целесообразно начинать терапию с индифферентных ожиривающих мазей в сочетании с теплыми ванночками. В течение 2—3 дней трещины заживают, размягчаются роговые наслоения. Затем больному рекомендуют ежевечерние теплые ванночки для ладоней и подошв, после которых однократно в сутки наносить мазь элоком или элоком-С. Последнее средство предпочтительнее, так как содержащаяся в мази салициловая кислота действует как слабый кератолитик, очищая поверхность бляшек от роговых наслоений, и способствует всасыванию мази. Подобную терапию следует проводить 10—15 дней. Если у больного очаги имеют выраженный инфильтрат, следует добавить к наружной терапии проверенные временем разрешающие средства в виде дегтя. В нашей стране для этих целей традиционно применяется древесный деготь (березовой или сосновый), за рубежом — составы с каменноугольным дегтем. Последний считается более активным, но обладает более выраженными канцерогенными свойствами.
Древесный деготь содержит фенол, толуол, ксилол, смолы. Препараты дегтя оказывают антимитотическое, кератопластическое, противовоспалительное, дезинфицирующее действие, в высоких концентрациях и в чистом виде — местно-раздражающее действие. Следует помнить, что деготь является фотосенсибилизатором, т.е. повышает чувствительность кожи к ультрафиолетовым лучам.
Однако резкий специфический запах, темный цвет ограничивают применение дегтя в дерматологической практике. Его не следует назначать на лицо, в области складок, а также при прогрессирующей стадии псориаза, прогрессирующей эритродермии, пустулезном псориазе, тяжелых формах акне, при патологии почек.
При лечении типичной и роговой формы ладонно-подошвенного псориаза в стационарной стадии целесообразно чередовать через день аппликации чистого дегтя на 15 мин (поместив конечность в теплую ванночку, а затем смыть) и на другой день — мази элоком или элоком-С. Обычно через 2 нед высыпания разрешаются. В дальнейшем больному рекомендуют еще 2—3 нед применять наружную индифферентную ожиривающую терапию.
При лечении везикуло-пустулезной формы ладонно-подошвенного псориаза мы рекомендуем назначать только топические ГКС в виде крема элоком (в прогрессирующей стадии). В стационарной стадии допустимо применение мазевых форм с сильнодействующими ГКС (мазь элоком). Выбор этих препаратов обусловлен их высокой эффективностью и минимальной резорбцией с поверхности кожи. Курсы терапии в течение месяца не приводят к атрофии кожи.
Данная схема наружного лечения ладонно-подошвенного псориаза доступна для самостоятельного лечения больного дома, эффективно разрешает высыпания за 20—25 дней, может повторяться несколько раз в год. Мы рекомендуем ее пациентам, у которых нежелательно (в силу разных факторов) применять активную общую терапию.