Супинация/пронация, скорость бега и утомление
Нечаев В.И.
врач-ортопед высшей категории
руководитель медицинского отдела ООО «ПОСТУПЬ»
С точки зрения биомеханики, стопа – это начальное и конечное звено двигательной цепи, звено, во многом определяющее эффективность наших мышечных усилий при передвижении. Великий Артур Лидьярд писал: «Дайте мне молодого бегуна, толкающегося прямо вперёд, и я сделаю из него чемпиона». В беге скорость и, в конечном счёте, выносливость во многом определяются эффективностью отталкивания: насколько точно вперёд направлен вектор толчкового усилия со стороны стопы.
Эта «скучная» биомеханика
Детально описывать биомеханику стопы – неблагодарное дело: хотя эти знания необходимы всем спортсменам, тренерам, спортивным врачам, но читать будут только особо любознательные единицы. Итак, имеются два основных, противоположных по направлению, движения стопы: супинация и пронация. Эти естественные движения во многом предопределяют рессорные и толчковые свойства стопы. В норме во время одного бегового шага положение супинации стопа принимает дважды: 1 – в момент касания грунта и 2 – в заключительном периоде отталкивания пальцами. Движение супинации сопровождается поворотом (ротацией) тыла стопы кнаружи, подъёмом продольного свода, укорочением стопы, «замыканием» её суставов. Всё это приводит к формированию из структур стопы «жёсткого рычага». Определённая степень жёсткости необходима стопе для принятия на себя веса тела в первый момент постановки ноги на грунт, а также для обеспечения эффективного отталкивания и придания телу чётко направленного движения вперёд. В то же время, слишком сильная супинация стопы в момент приземления резко ограничивает её рессорные возможности, порождает бег с избыточными вертикальными колебаниями тела (неэкономичный, «гарцующий» бег). Такая техника бега несёт свой набор патологий.
Но особенно чревата последствиями избыточная пронация. При пронации стопа вращается кнутри, становится более плоской, длинной и более гибкой (мобильной). Движение пронации обеспечивает сглаживание удара при постановке стопы на опорную поверхность (рессорная функция), а в период полного контакта – возможность приспособления к неровностям грунта (балансировочная функция).
Шаговый цикл включает в себя события, происходящие между касанием пяткой опоры и отрывом пальцев от грунта. В норме стопа приходит в соприкосновение с опорой в слегка супинированном положении, касаясь грунта наружно-задним (латеральным) краем пятки. Затем, по мере переноса веса тела на ногу и увеличения площади контакта пятки, задний отдел стопы слегка пронируется (пятка наклоняется кнутри).
При этом пиковая нагрузка смещается через центр пятки на её внутренне-передний отдел (см. позиции 1-2 на рисунке, зелёная зона). Движение пронации продолжается вплоть до полного контакта подошвенной поверхности стопы с плоскостью опоры. При этом площадь опоры увеличивается, а задний и средний отделы стопы слегка поворачиваются кнутри. В результате внутренний продольный свод, принимая на себя нагрузку, опускается и максимально уплощается, как бы «рессорит» (см. позицию 2 на рисунке, зелёная зона).
Таким образом, перераспределяя вес тела с наружного на внутренний отдел стопы, движение пронации сглаживает пиковую нагрузку, возникающую при приземлении, и тем самым обеспечивает естественную рессорную функцию стопы. Одновременно пронация способствует адаптации стопы к возможным неровностям грунта.
После достижения полного контакта подошвенной поверхности стопы с опорой тело бегуна проходит над стопой. Стопа в это время начинает движение супинации (ресупинироваться) и тем самым готовиться к отталкиванию. К концу периода опоры стопа должна успеть вернуться из положения пронации в нейтральную позицию (положение динамического равновесия между пронацией и супинацией).
С отрывом пятки начинается период отталкивания, сопровождающийся дальнейшей супинацией стопы. При этом стопа укорачивается, её суставы «замыкаются», образуя «жёсткий рычаг» для совершения отталкивания и продвижения тела вперёд. Такова последовательность событий в норме.
Однако, если стопа при опоре излишне пронируется и не успевает вернуться в нейтральное положение до момента отрыва пятки (см. позиции 2-3 на рисунке, красная штриховка), то движение ресупинации продолжается и в периоде отталкивания (см. позиции 3-4 на рисунке, красная штриховка). Эта затянутая по глубине и времени пронация не позволяет сформировать из структур стопы и всей толчковой ноги «жёсткого рычага», что резко снижает эффективность отталкивания и приводит к быстрому росту утомления. Следовательно, пронация стопы в её нормально объёме – это «безусловно, хорошо», но гиперпронация – «безусловно, плохо».
Гиперпронация – кто виноват и как с этим бороться?
Главной мышцей, контролирующей, контролирующей объём пронации и обеспечивающей поддержание оптимальной высоты медиального продольного свода во все фазы шагового цикла, является задняя большеберцовая мышца. Располагаясь глубоко под икроножным мышечным комплексом, эта мышца крепится к верхним 2/3 внутреннего (медиального) гребня большеберцовой кости. Именно здесь проецируются боли при хронической перегрузке данной мышцы (периостопатия гребня большеберцовой кости). Толстое сухожилие мышцы спускается с голени на стопу и поддерживает снизу ладьевидную кость – «замковый камень» медиального продольного свода.
Кроме этого, задняя большеберцовая мышца имеет многочисленные сухожильные прикрепления практически ко всем костям предплюсны, а также к основаниям трёх первых плюсневых костей. Сухожилие этой мышцы напоминает руку с множеством пальцев, которые тянутся под стопой, поддерживая её своды и связывая вместе кости предплюсны (Т. Майерс. Анатомические поезда, 2007).
В начале периода опоры эта мощная мышца работает «на растяжение» (в эксцентрическом режиме), вытормаживая скорость и глубину естественной пронации. Затем, сокращаясь и поднимая своды, она во многом предопределяет эффективность всего процесса отталкивания. Любое «проседание» ладьевидной кости или наклон кнутри пяточной кости (вальгусная позиция пяток) натягивает сухожилие данной мышцы и рефлекторно вызывает её функциональное ослабление. «Кошачья» мягкость приземления и мощность отталкивания обязаны именно задней большеберцовой мышце. Эта же замечательная мышца обеспечивает «подкрутку» мяча при ударе по воротам. Она же через мышечно-фасциальные цепи («анатомические поезда») связывает стопу с мышцами височно-нижнечелюстного сустава. Поэтому отсутствие коренных зубов («пятёрки», «семёрки» и, особенно, «шестёрки»), некорректные стоматологические вмешательства, нарушения прикуса и т.п. приводят к рефлекторному ослаблению задней большеберцовой мышцы, что, в свою очередь, может ухудшать технику бега и высоту прыжка. С другой стороны, уплощение сводов стопы может нарушать прикус, ограничивать подвижность шейного отдела, способствовать возникновению головных болей. В целом, благодаря этим связям, стискивание зубов на финише не способствует результату.
Избыточная пронация стопы (например, при уплощении сводов, повышенной гибкости, плоско-вальгусной или «псевдополой» стопе, а также – как последствие небольших подвывихов голеностопного сустава и других суставов стопы) уже исходно проявляется характерными особенностями техники бега/ходьбы спортсмена. У «счастливых» обладателей гиперпронации стопа как бы излишне «прилипает» к дорожке. При развитии утомления картина резко усугубляется: появляется подгибание колена, ещё большая пронация и «застаивание» на опорной ноге, избыточные боковые колебания корпуса (вектор толчкового усилия меняет направление на касательное к линии передвижения). В этой ситуации для поддержания необходимой скорости передвижения атлет будет вынужден подключать добавочные мышечные группы и, соответственно, ещё более утомляться.
Один из ведущих специалистов мира в области спортивной медицины Дэвид Лиф*(США) недавно рассказывал автору этих строк, как он смотрит телерепортажи с престижных марафонов: «Когда до финиша 5-6 км и в «головке» остаётся только несколько человек, я смотрю, кто из спортсменов как опирается на стопу: как только свод стопы начинает «сваливаться» в гиперпронацию (вниз и кнутри), так метров через 600-800 этот бегун «вываливается» из группы». Дело в том, что появление гиперпронации стопы выдаёт крайнюю степень утомления мышц спортсмена и одновременно делает его бег крайне неэкономичным, что и забирает последние силы атлета. Кстати, в своей клинике Дэвид Лиф в целях реабилитации и профилактики повреждений активно использует индивидуальные ортезы стопы – стельки, очень похожие на наши Формтотикс. Он лечит спортивные травмы без таблеток и шприцев, руками, Глубочайшие знания анатомии, неврологии и физиологии движений позволяют ему творить волшебство, в считанные минуты убирая проблемы, мучавшие спортсменов месяцами.
Следует сказать, что движения супинации/пронации не ограничиваются только стопой и голенью. Через вилку голеностопного сустава эти движения передаются на колено, бедро, таз и поясницу. Так, в период опоры в норме колено должно слегка отклоняться к средней линии тела. Однако, при гиперпронации стопы происходит выраженное отклонение колена опорной ноги кнутри с избыточной внутренней ротацией бедра и значительным увеличением угла Q. В результате, в период опоры боковые мышцы (абдукторы бедра и таза) вынуждены вначале «вытормаживать» эту чрезмерную внутреннюю ротацию, а в период отталкивания – затрачивать дополнительные усилия по «выравниванию» колена, спрямлению осей голени и бедра в попытке направить усилия отталкивания прямо вперёд.
Кроме того, такое избыточное отклонение колена кнутри, к средней линии тела, ведёт к чрезмерному смещению коленной чашечки кнаружи и прижатию её к наружному мыщелку бедра. Эта ситуация лежит в основе формирования «колена бегуна» – истиранию (эрозии) хряща коленной чашечки (хондромаляции пателлы), очень широко распространённой стойкой патологии колена. По данным литературы, боли «где-то под коленной чашечкой» – это наиболее частая проблема для бегунов со стажем.
У меня был друг по марафонской сборной Володя Липатов. Замечательный парень, душа компании (светлая ему память). Вместе мы протопали не одну тысячу километров. Его уплощённые гиперпронированные стопы, соответствующие особенности техники бега и постоянные проблемы ног могли бы служить яркой иллюстрацией к этому разделу. Показав как-то в молодости результат порядка 2:17, что было очень прилично для середины 70-ых, всю остальную карьеру бегуна-марафонца он мучился с ногами. В тренировках у него постоянно что-то побаливало: то стопы, то ахиллы, то голени, а во время соревнований постоянно «забивались» бёдра. «Доктор, до 15-го несло, а потом бёдра налились, и всё… Здоровья вагон, а бежать не могу, ноги прилипают к асфальту!» По мере утомления он «подседал» на ноге, появлялась «утиная походка» – вперевалочку: его начинало качать из стороны в сторону, корпус и плечи «заваливались» в сторону опорной ноги. Естественно, что при такой энергоёмкой технике передвижения поддержание прежней скорости бега требовало от спортсмена титанических волевых усилий. Терпеть Вова умел, но, как писал в те годы В. Высоцкий, «воля волей, когда сил невпроворот…» Эти особенности работы стопы и техники бега Липатова и приводили его к постоянным неудачам в стартах.
Таким образом, атлеты с выраженной гиперсупинацией и, особенно, гиперпронацией стоп – это, как правило, люди с высоким риском постоянных повреждений и формированием стойких болевых синдромов. Карьера таких спортсменов чаще всего не слишком успешна. Часто ли встречаются такие нарушения биомеханики стоп у легкоатлетов? Достаточно, как минимум у 2/3 профи, обращавшихся к автору этих строк по поводу хронических болей в ногах и пояснице, в той или иной мере имелась избыточная пронация стоп.
Эффективные индивидуальные стельки призваны, видимо, в первую очередь, ограничивать скоростьи глубину избыточной пронации (мягко «вытормаживать», не нарушая движения пронации как такового).
Обеспечивая нормализацию биомеханики всей нижней конечности, таза и поясницы, такая умная стелька должна направлять усилия отталкивания «прямо вперёд», к рекордам и победам.
*Д. Лиф – основоположник спортивного направления в прикладной кинезиологии и хиропрактике. Принимал активное участие в подготовке более 30 медалистов Олимпийских Игр, 3 года был спортивным врачом английской национальной Футбольной лиги, 4 года – врачом итальянской футбольной команды «Интер».
ЭФФЕКТИВНАЯ ПОМОЩЬ:
Лечение плечевого сустава
Плечо – это сложный сустав, составленный из четырех анатомических образований, движения которых в сумме обеспечивают его обширную подвижность. В течение развития стабильностью пожертвовали в пользу подвижности.
В плечевом суставе возможны три направления движения: сгибание и разгибание в сагитальной плоскости, отведение и приведение во фронтальной плоскости, а также наружняя и внутренняя ротации.
Повреждения вращательной манжеты
К повреждению сухожилий вращательной манжеты могут приводить несколько причин:
Дегенеративные изменения связаны с нарушением кровообращения сухожилий вращательной манжеты, процессом старения и износом тканей, а также с качественными изменениями коллагеновых волокон в составе сухожилий.
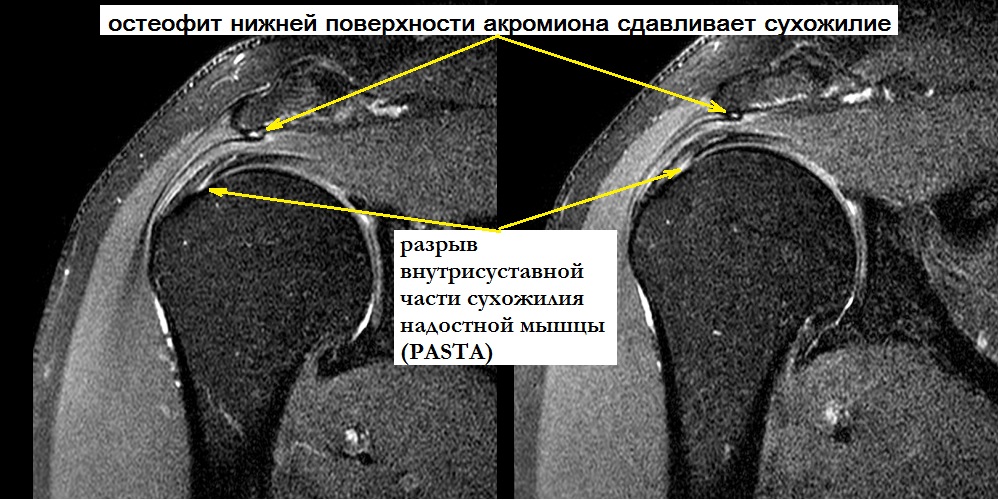
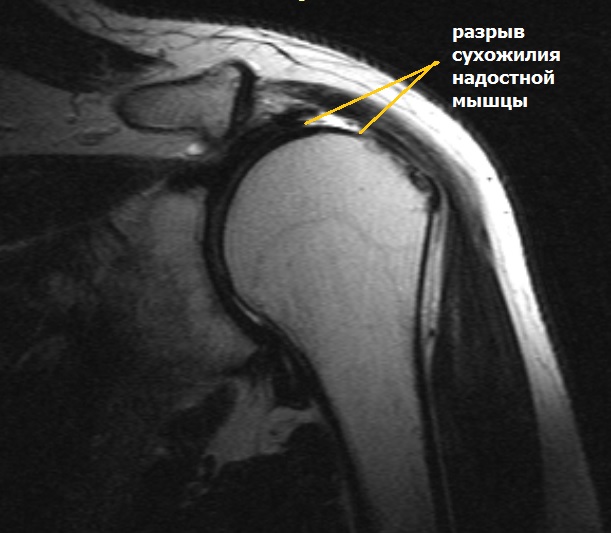
Сужение пространства между акромионом и головкой плечевой кости (импинджмент-синдром) возникает на фоне особого строения акромиального отростка или после получения травмы. Сухожилие надостной мышцы, проходящее в данном пространстве, попадает как бы в тиски и постепенно сдавливается.
Характерными травмами являются падение на область плечевого сустава или на вытянутую вперед руку, резкое поднятие тяжести, резкое отведение руки в сторону.
Частые микротравмы области плечевого сустава возникают у людей тяжелого физического труда и бросающих атлетов. К типичным профессиям можно отнести и тех, у кого работа связана с длительным положением руки на уровне 90 0 и выше. Это, к примеру, парикмахеры, стоматологи, электрики, плотники, маляры.
Симптомы разрыва вращательной манжеты.
Во время осмотра можно выявить снижение силы мышц травмированной конечности. Болевые ощущения ограничивают объем движений в плечевом суставе и приводят к развитию контрактуры (тугоподвижности).
Частичные повреждения сухожилий вращательной манжеты могут быть со стороны суставной поверхности, со стороны акромиона или внутри сухожилия. Лечение целесообразно начать с консервативных методов. Основная задача – устранить причину возникновения патологического процесса и купировать воспаление. Пациенту необходимо снизить свои физические нагрузки. Врачом назначаются противовоспалительные препараты, физиотерапия, лечебная физкультура. При отсутствии подтверждения полнослойного разрыва возможно введение субакромиально кортикостероидных препаратов с целью обезболивания и уменьшения воспаления.
В последнее время большое внимание уделяется возможности регенерации тканей. Как современный альтернативный метод безоперационного укрепления мягкотканных структур плеча применяется внутрисуставное введение обогащенной тромбоцитами плазмы (PRP) в комбинации с ударно-волновой терапией (УВТ). Консервативное лечение также рассматривается в качестве подготовительного этапа перед хирургическим вмешательством.
Полнослойный разрыв может затрагивать как одно сухожилие, так и несколько. Массивные повреждения вращательной манжеты в ряде случаев характеризуются, как невосстановимые и требуют открытых операций с целью пластического замещения дефектов сухожилия или перемещения других мышц в зону разрыва.
Биодеградируемые импланты Титановые импланты
Для основной массы разрывов применяются современные технологии артроскопического шва. Артроскопия выполняется под эндотрахеальным наркозом, который может сочетаться с проводниковой анестезией нервов плечевого сплетения. На операционном столе уже под анестезией пациент укладывается в положение «пляжного кресла». Артроскопическое вмешательство подразумевает выполнение 4-5 проколов по 5мм по периметру плечевого сустава, в который вводится камера и микрохирургические инструменты. С их помощью производится декомпрессия сухожилия, очистка и расширение субаромиального пространства. Шов сухожилия выполняется после установки в головку плечевой кости специальных винтов (якорей) с прикрепленными к ним нерассасывающимися нитями. За счет нитей сухожилия прошиваются и фиксируются в головке плечевой кости.
Наилучшие результаты оперативного лечения разрыва вращательной манжеты прослеживаются в сроки до 3 месяцев с момента травмы.
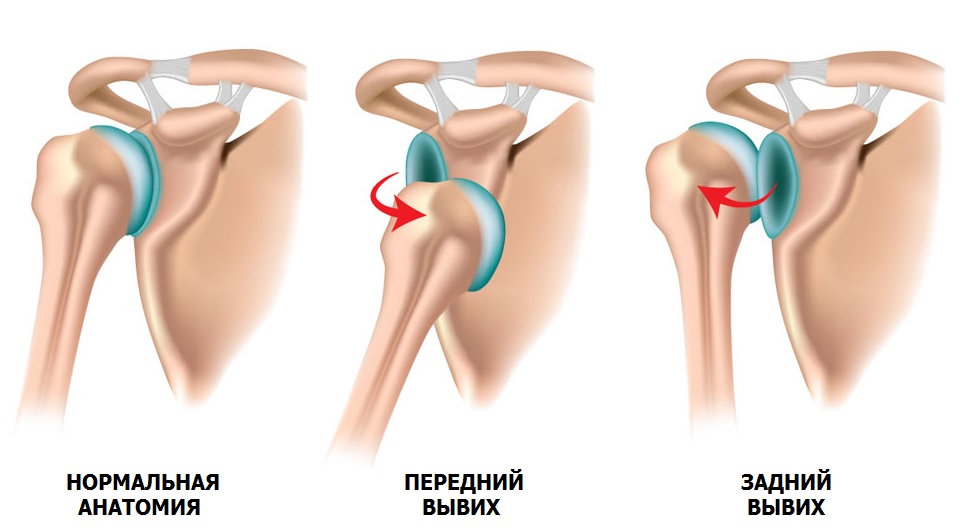
Привычный вывих плеча
Одно из ошибочных утверждений, что вывих лучше, чем перелом. Последствия первичного вывиха могут быть достаточно серьезными и приводить к повторению травмы.
Предрасположенностью к вывиху является дисплазия – врожденное нарушение развития соединительной ткани, при котором суставы обладают повышенной подвижностью (гипермобильность).
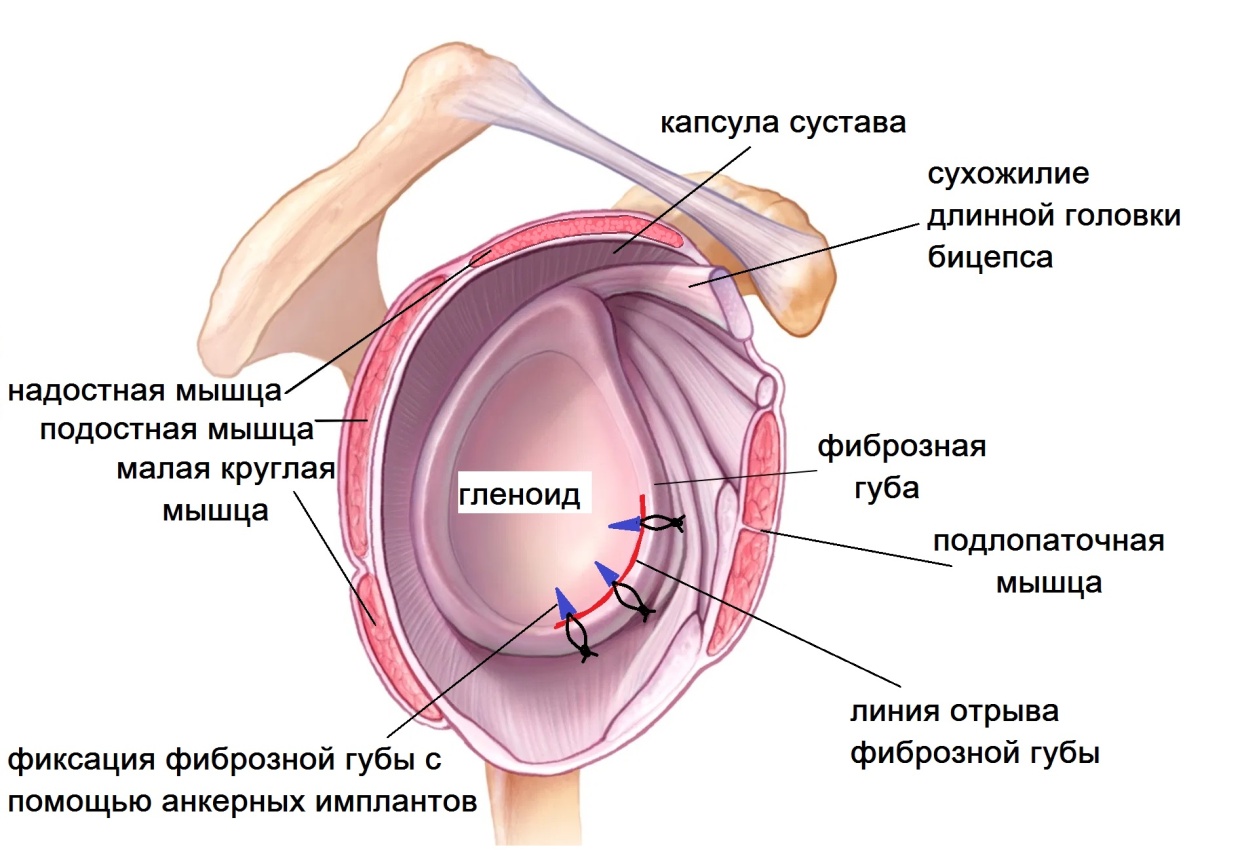
Во время вывиха происходит резкое перемещение головки плечевой кости, как будто выходит из сустава. В результате повреждаются удерживающие элементы: фиброзная губа и связки. С увеличением количества вывихов, смещение происходит с меньшим сопротивлением. Мягко-тканные структуры не оказывают должной поддержки суставу и постепенно начинают повреждаться соприкасающиеся кости, которые при этом стираются. Нестабильность плечевого сустава со временем прогрессирует и вывихи могут происходить даже во сне.
Основным методом восстановления стабильности плечевого сустава считается хирургическое лечение. Наиболее щадящей методикой является артроскопия (операция Банкарта). При неповрежденной костной ткани и наличие фиброзной губы хорошего качества выполняется рефиксация фиброзной губы с помощью специальных якорных рассасывающихся имплантов. Вся операция производится через 3-4 прокола кожи по 5-6 мм. Через первый прокол в полость сустава вводится камера и изображение передается на монитор. Сустав осматривается изнутри, находится разрыв фиброзной губы. Через другие проколы она мобилизуется специальными мини-инструментами, поверхность лопатки зачищается от рубцов. В лопатке рассверливаются каналы и в них вводятся якорные (анкерные) фиксаторы и закрепляются в кости. Нитями из этих имплантов фиброзная губа прошивается и притягивается к зачищенной поверхности лопатки. Стабилизация мягко-тканных структур, таким образом, восстанавливает утраченную при вывихе анатомию. Для приживления фиброзной губы требуется время, поэтому после операции рука повещается в мягкую поддерживающую повязку сроком на 4 недели.
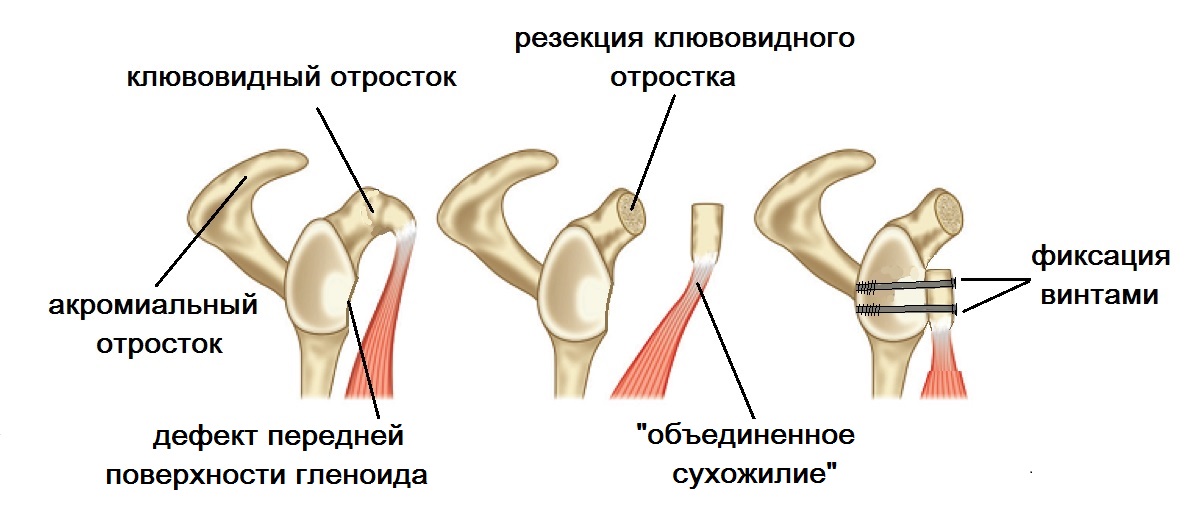
Операция Латарже
При нестабильности плечевого сустава на фоне дефицита костной ткани лопатки рекомендована транспозиция клювовидного отростка лопатки – операция Латарже.
Операция также применяется при плохом состоянии связочного аппарата плечевого сустава, повторении вывиха после операции Банкарта, отсутствии фиброзной губы. Во время операции отсекается фрагмент клювовидного отростка (2х1см). С прикрепленными к нему мышцами он переносится сквозь подлопаточную мышцу на переднюю поверхность суставной впадины лопатки (гленоид). После подготовки и правильного расположения он фиксируется 2 винтами.
Операция обеспечивает восстановление костного дефекта гленоида за счет переноса клювовидного отростка и поддерживающий эффект из-за перемещенных мышц ближе к головке плечевой кости.
Восстановление и возврат к прежним нагрузкам возможно уже через 3 месяца после операции.
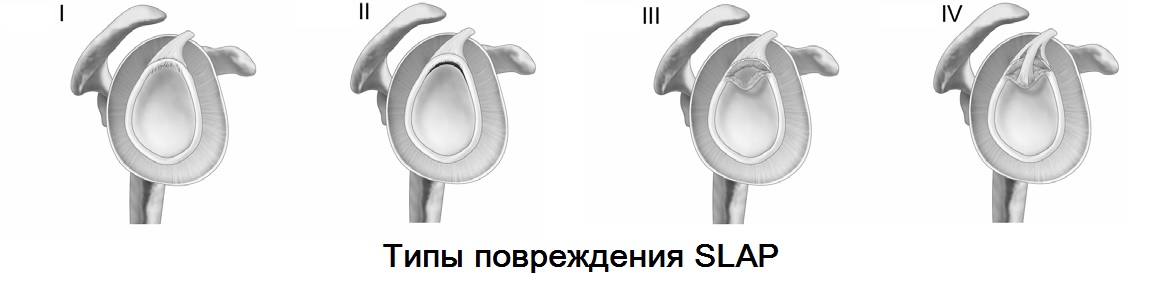
Повреждение SLAP
Установление диагноза SLAP – повреждения до недавнего времени представляло большую сложность. С развитием МРТ диагностики и совершенствования артроскопических технологий данная патология стала обязательной в практике плечевой хирургии.
SLAP (superior labrum anterior posterior) характеризуется отрывом фиброзной губы от гленоида в верхнем ее сегменте с распространением кпереди и кзади. В данной локализации от фиброзной губы начинается сухожилие длинной головки бицепса, что является основным вектором тяги во время травмы.
Консервативное лечение редко приводит к полноценному восстановлению, т.к. возврат к специфическим нагрузкам провоцирует повторение болей и прогрессирование разрыва.
Однако у пациентов без тяжелых физических и спортивных нагрузок комплексная терапия надолго избавляет от болевого синдрома. В первую очередь обеспечивается покой для плечевого сустава путем фиксации руки на поддерживающей повязке. Назначаются противовоспалительные нестероидные препараты. Для уменьшения воспалительной реакции и уменьшения боли обязательно используется физиотерапевтические процедуры, такие как фонофорез с лекарственными препаратами, лазер высокой интенсивности (HILT), ударно-волновая терапия (УВТ), массаж, тейпирование. Стимулирование регенерации достигается за счет приема хондропротекторов и внутрисуставного введения обогащенной тромбоцитами плазмы (PRP). После снятия воспаления и завершения этапа покоя важным фактором восстановления функции будет правильная реабилитация под контролем врача лечебной физкультуры.
Артроскопическая фиксация фиброзной губы по аналогии с привычным вывихом плеча является наиболее рациональным методом лечения, т.к. обеспечивает точное восстановление анатомических структур. Малотравматичная операция сокращает время реабилитации. Под контролем камеры в суставную впадину лопатки устанавливают анкерные фиксаторы и с помощью нерассасывающихся нитей фиброзная губа возвращается на свое место.
Патология сухожилия длинной головки бицепса
Патология сухожилия длинной головки двуглавой мышцы плеча (бицепса) часто сопровождает другие состояния, такие как: SLAP-повреждение, импиджмент-синдром, разрывы сухожилия надостной и подлопаточной мышц. Однако, даже изолированное нарушение целостности сухожилия бицепса может приводить к нарушению функции верхней конечности и требует хирургического лечения.
Двуглавая мышца человека состоит из длинной головки, фиксирующейся к верхнему сегменту суставной поверхности лопатки и короткой головки, которая крепится к клювовидному отростку лопатки. Основную нагрузку на себе несет короткая головка, а длинная – придает характерный контур руке. При полном разрыве сухожилия длинной головки бицепса возникает характерная клиническая картина. Длинная головка опускается вниз, в результате деформируется контур плеча. Данный симптом назван в честь знаменитого мультяшного героя Popeye (Попай) из-за сходства с руками моряка.
Стойкий болевой синдром поддерживается частичным повреждением целостности сухожилия, развитием хронического тендинита, нестабильности сухожилия в межбугорковой борозде. Пациенту трудно совершать ротационные движения в плечевом суставе, отжиматься и подтягиваться. Болевые ощущения, локализованные в переднем отделе сустава, зачастую сопровождаются щелчками.
Лечение начинается с консервативных методов по аналогии с повреждениями SLAP. Для быстрого снятия воспаления нередко применяется лечебная блокада. В область сухожилия
Производится инъекция раствора анестетика с Дипроспаном под контролем УЗИ. Эффект достигается достаточно быстро, однако с целью предотвращения рецидива необходимо соблюдение лечебного режима и физиотерапевтическое лечение.
При неэффективности консервативного лечения ставится вопрос о хирургическом вмешательстве. Развитие технологий не оставило места в данном вопросе открытой хирургии – все манипуляции производятся под контролем артроскопа через проколы.
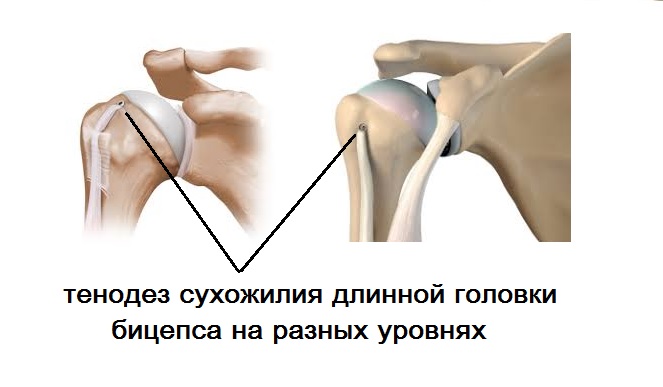
Используемые методики разнообразны и комбинируются в процессе операции: дебридмент сухожилия (т.е. его шлифовка и окружающих тканей), коррекция сопутствующей патологии, субакромиальная декомпрессия. Молодым активным пациентам, спортсменам рекомендуется выполнение тенодеза сухожилия длинной головки бицепса. Производится данная манипуляция на разных уровнях межбугорковой борозды с применением артроскопических имплантов. После фиксации к головке плечевой кости внутрисуставная часть сухожилия иссекается. Для пациентов пожилого возраста методом выбора является тенотомия – отсечение сухожилия от места прикрепления к лопатке. Это более простой способ, но не менее эффективный. Однако в послеоперационном периоде может развиться симптом Попая, о чем обязательно пациент предупреждается заранее.
При полноценном разрыве у молодого пациента в первую очередь стоит думать о хирургическом лечении. Суть операции в выделении оторванного сухожилия и фиксации его к передней поверхности головки плечевой кости (тенодез) в межбугорковой борозде. Выполнить операцию можно как артроскопически, так и с помощью разреза.
Проблемы восстановления после вывихов плечевого сустава:
Не дай Бог, конечно, повредить себе не только плечо, но и любую другую часть тела. Очень больно, когда просто мышцы простужаешь, а о травме и говорить нечего.
Прочитал статью и понял, что плечевой сустав это очень сложная штуковина и оно имеет огромный функционал, а травма сустава может вести к различным проблемам для всего организма! Частой травмой плеча является вывих, предрасположенностью к вывиху является дисплазия – врожденное нарушение развития соединительной ткани. Статья очень интересная и познавательная! Я много нового узнал из неё!
Какой сложный сустав. Без знаний анатомии не разобраться. Скажите пожалуйста, в отсутствие явных травм в прошлом, какова причина «щелчка» в плечевых суставах, после того как лежишь на правом или левом боку соответственно?
Я мучилась болью в плече почти год, травмы вроде не было. Ходила на консультацию к хирургу, сделали снимок и назначили уколы в сустав. Было очень страшно, но все обошлось и теперь боли не мучают. Хотя лечение было без операции, но поняла что суставы надо беречь и прислушиваться к словам знающих людей.
30.08.2021г. фанис гафиятулли
С интересом прочитал статью, оказывается плечо и сустав очень сложная форма организма, и судя какие могут быть последствия, очень не хотелось бы вообще в жизни повреждений. А так конечно если что то беспокоит то лучше обращаться к специалистам. Молодцы что на такие темы вопросы и ответы затрагиваете.
Я и не знала что вывих оказывается может различаться по типам, очень подробно и понятно написана статья. Я даже понятия не имела, что нужно делать при подозрении на вывих и как можно оказать первую помощь пострадавшему, а это же очень важно. Теперь буду знать, ведь у меня подрастают два сыночка, и они очень активные. Ну как говорится предупрежден, значит вооружен!
Комментариев 7, Страницы 1
ООО «СПОРТМЕДКОНСАЛТ»
Тамазян
Вартан Олегович
травматолог-ортопед
Дизайн и создание сайта
дизайн-студия Website-it

.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)