Какой врач лечит вросший ноготь?
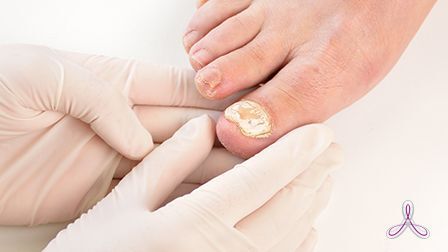
Думается, для начала нужно перечислить первые симптомы вросшего ногтя. Среди самых распространенных симптомов указываю следующие:
Болевые ощущения под ногтем.
Воспалительные процессы в тканях.
Покраснение в области ногтя.
Постоянная пульсирующая боль.
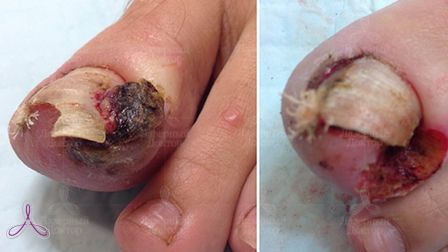
Кровяные и гнойные выделения.
Существует несколько основных способов лечения такой патологии, как вросший ноготь. Какой врач будет заниматься удалением, зависит от выбранного метода:
Хирургический. Соответственно, врач, проводящий процедуру, — хирург. Суть ее заключается в полном или частичном удалении ногтя. Как правило, процедура болезненна, поэтому применяется анестезия. После сеанса существует риск возникновения рецидива.
Лазерный. Врач, проводящий процедуру — лазеротерапевт. Сегодня лазерное удаление считается одним из самых оптимальных способов лечения вросшего ногтя. Процедура позволяет гарантировать, что на обработанном месте ноготь заново не врастет. Кроме того, лазерный луч дополнительно уничтожает бактерии и грибок, что говорит о безопасности метода.
Консервативный. Обычно эту процедуру проводит подолог (врач, специализирующийся на стопах). В ряде случаях для пациента изготавливается специальный брекет (иногда устанавливается универсальная пластина), которая корректирует направление роста ногтя и устраняет деформацию ногтевой пластины. Как правило, это длительная методика (до полугода). В зависимости от установленного приспособления, могут потребоваться периодические посещения подолога для замены или коррекции пластины. 
Как видно, лазерный метод во многом эффективнее хирургического и консервативного способов лечения. Поэтому при подозрении на вросший ноготь лучше обратиться именно к лазеротерапевту для гарантийного избавления от ногтевой пластины (или ее части).
Удаление вросшего ногтя лазером проводится под местной анестезией и практически не сопровождается дискомфортными ощущениями для пациента. Во время сеанса лазерный луч создает тоннель в тканях, через который и воздействует на ноготь, как бы выпаривая его. Мощность настраивается так, что лазер не затрагивает здоровые ткани, но полностью удаляет вросший ноготь. Врач-лазеротерапевт при этом, конечно, должен иметь соответствующие квалификацию и опыт. Стоит отметить, что в клинике «Лазерный Доктор» все врачи имеют необходимое образование и наработали опыт для проведения данной процедуры.
Вросший ноготь – причины, симптомы, способы лечения, профилактика
Что такое вросший ноготь?
При этом заболевании происходит врастание ногтевой пластинки в околоногтевой валик. Чаще всего поражению подвергается большой палец ноги. Заболевание начинается с какого-либо «провоцирующего» момента – травмы при педикюре, ушибе, ношении узкой обуви и др. Возникает отек валика, он плотнее прижимается к ногтевой пластинке и немного травмируется ей (возникает ссадина, микротрещина). Это, в свою очередь, вызывает усиление отека, появление боли. Почти сразу присоединяется инфекция – в ранку внедряются микроорганизмы. Воспалительные явления постепенно прогрессируют – в области околоногтевого валика появляется покраснение, нарастают боль и отек. Между ногтем и валиком начинает выделяться гной, позднее там же появляются гипергрануляции (т.н. «дикое мясо»). До присоединения инфекции врастание ногтя еще может остановить лечение в домашних условиях – оно будет описано ниже. При нагноении, а особенно при появлении «дикого мяса» консервативное лечение всегда неэффективно, оно может приносить лишь кратковременное уменьшение симптомов. Радикально может помочь только хирургическое вмешательство.
Причины врастания – почему это происходит
Чаще всего вросший ноготь (синоним – онихокриптоз) является итогом совокупности нескольких причин.
Непосредственной причиной вросшего ногтя может стать как один из предрасполагающих факторов, так и их сочетание.
Симптомы
Диагностика вросшего ногтя обычно не представляет сложностей. Основной симптом – боль в области околоногтевого валика, сначала при надавливании, а затем и в покое. Быстро присоединяются отек и покраснение. Между валиком и ногтем вскоре начинает выделяться гной. Покраснение нарастает, на фоне применения различных средств может временно уменьшаться, но почти всегда процесс приобретает хронический характер и может длиться месяцами. Для хронизации заболевания характерно появление гипергрануляций («дикого мяса»). В очень редких и запущенных случаях возможен переход воспаления на кость фаланги – остеомиелит.
В общем состоянии пациента изменений обычно не наблюдается. В анализе крови возможно небольшое увеличение количества лейкоцитов при остром воспалении и повышение СОЭ. При длительном врастании необходимо выполнение рентенографии пальца для исключения вовлечения в процесс кости фаланги – остеомиелита.
Методы лечения
Лечение вросшего ногтя на большом пальце ноги проводится разными методами. Основным и самым надежным методом является хирургическое вмешательство. Операция на больших пальцах проводится амбулаторно, госпитализация не требуется. Существует несколько модификаций операций, в т.ч. с применением радиоволны и лазера. Какую именно операцию выполнить данному пациенту, решает врач, в зависимости от конкретной ситуации.
Анестезия при операциях на вросшем ногте всегда проводниковая – в основание пальца с двух сторон под кожу вводится небольшое количество анестетика, после чего необходимо подождать 5 – 10 минут, и наступает полная анестезия пальца. При этом виде анестезии операция совершенно безболезненна в 100% случаев.
Рассмотрим основные виды операций. Все они решают вопрос, как убрать вросший ноготь на ноге.
Краевая резекция ногтевой пластинки с применением радиоволны или лазера.
Этот метод является наиболее распространенным, малотравматичным и надежным, заключается в удалении врастающего края ногтя (1 – 2 мм), обработки фрагмента ростковой зоны радиоволной или лазером, удалении гнойных тканей по краю околоногтевого валика. Следует отметить, что принципиальной разницы между радиоволновым и лазерным воздействием нет, оба этих прибора обеспечивают надежное разрушение нужного фрагмента ростковой зоны при минимальном повреждении соседних тканей.
Преимущества метода
Недостатки метода
При отсутствии в распоряжении хирурга радиоволнового или лазерного прибора выскабливание фрагмента ростковой зоны можно произвести при помощи хирургического инструмента (ложка Фолькмана), но это уменьшает надежность результата.
Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
Метод однозначно показан пациентам с избыточным околоногтевым валиком. Если оставить такой валик, то при всех остальных видах операций он все равно будет являться причиной рецидива. Относительное показание – многократные рецидивы после других вмешательств.
Техника операции: выполняется обычная краевая резекция с применением радиоволны или лазера, которая дополняется клиновидым иссечением околоногтевого валика с закрытием дефекта швами. Швы снимают на 7 – 8 сутки, после чего наступает выздоровление. Рецидивы после операции Шмидена крайне редки.
Преимущества метода
Недостатки метода
Полное удаление ногтевой пластины
В настоящее время этот метод практически не применяется в связи с высокой травматичностью, длительным заживлением раны и отрастанием ногтя, высокой вероятностью рецидива. Применение его возможно в исключительных случаях, по рекомендации дерматолога (миколога), когда ноготь сильно поражен грибком и почти полностью отслоен от ложа, т.е. сохранять его не имеет смысла, а лучше удалить полностью.
Другие методы лечения
Самостоятельное лечение в домашних условиях и народными средствами
Такое лечение допустимо лишь в самых начальных проявлениях врастания, когда имеется лишь небольшая болезненность и отек валика. При нагноении, а тем более, при появлении «дикого мяса», лечение в домашних условиях неэффективно, может принести временное облегчение, но все симптомы вскоре вернутся. В этих случаях нужна операция.
Из «домашних» методов можно порекомендовать полуспиртовые повязки с мазью «левомеколь». На область воспаления накладывают полоску мази «левомеколь», после чего палец оборачивают марлевой салфеткой, пропитанной водкой и фиксируют ее обычным бинтом. Время ношения повязки – до полного высыхания. Можно накладывать два раза в день – утром и на ночь. Если в течение 2-3 дней симптомы не исчезли – нужно обратиться к врачу, который установит, как лечить правильно данное состояние.
Следует предостеречь от использования таких методов, как применение алоэ, чистотела. Эти средства, как и многие похожие на них могут вызывать сильное местное раздражение тканей, и, тем самым, вызвать прогрессирование воспаления. К тому же не исключена аллергическая реакция. Мазь Вишневского создает благоприятные условия для развития микрофлоры, поэтому также не рекомендуется к применению.
Практика показывает, что чаще всего после длительного применения всевозможных «домашних» и «народных» методов, пациенты все равно попадают на операцию, но уже в более «запущенном» состоянии.
Консервативные методы лечения
В основном применяются при неосложненном вросшем ногте, когда нет выраженного нагноения, стойкой инвазии ногтевой пластинки в ткани околоногтевого валика. Известно множество методов консервативного лечения – тампонада, наложение корректирующих устройств (пластиковых металлических, клеящихся на ноготь, в виде одно- и двухсторонних скоб и др.). Во многих случаях лечение всеми этими методами бывает довольно эффективно. Есть и недостатки. К основным из них можно отнести следующие:
Методы профилактики
Для профилактики вросшего ногтя нужно соблюдать несколько правил, которые в большинстве случаев помогают избежать проблем.
Во-первых, нужно носить удобную обувь не с узким носком, каблук дожжен быть высотой не более 4 см.
Во-вторых, необходимо правильно подстригать ноготь – край ногтя должен «выйти» из валика, и только потом можно его закруглять. Таким образом, на валик будет приходиться давление не «угла», а «плоскости», что уменьшит вероятность врастания.
В-третьих, при наличии плоскостопия нужно носить специальные ортопедические стельки.
В-четвертых, при наличии грибка ногтей, его нужно вылечить у дерматолога или миколога.
Где удалить?
Для решения проблемы необходимо обратиться к хирургу. Только этот специалист может избавить от вросшего ногтя. При выборе специалиста нужно руководствоваться его опытом, стажем работы. Полезно будет почитать отзывы о нем других пациентов (их всегда можно найти в интернете). Большое количество негативных отзывов, а также отсутствие отзывов должно насторожить. В клинике, где работает доктор, должна быть необходимая аппаратура для радиоволнового или лазерного удаления. Врач должен иметь достаточный опыт работы на этих аппаратах, т.к. при недостаточном воздействии радиоволны или лазера может быть рецидив, а при избыточном возможно повреждение соседних участков ростковой зоны, что вызовет стойкую деформацию всего ногтя. Хирург, также, должен уметь делать пластику околоногтевого валика, чтобы применить этот метод при наличии соответствующих показаний.
Доктор Ельшанский Игорь Витальевич имеет стаж работы хирургом с 1993 года, к.м.н., занимается лечением вросшего ногтя более 20 лет, владеет всеми методами лечения и модификациями операций. В клинике имеется радиоволновой прибор, есть все условия для диагностики и лечения вросшего ногтя на любых стадиях заболевания.
Причины повторного врастания ногтя
Проблема врастающего ногтя (ногтевая пластина после операции врасти может заново). От чего это происходит повторно? Итак, рецидивы вторичного врастания ногтя, которые появляются после операции, являются серьезной и очень сложной проблемой. Эта проблема заключается в том, что рецидив вросшего ногтя происходить может многократно. Случалось, что пациенту удаление вросшего ногтя требовалось проводить по пять раз и более, однако проблема при этом не решалась.
Доступно множество вариантов (более ста) операций относительно удаления врастающего ногтя. Все они направлены непосредственно на то, чтобы удалить врастающую часть ногтя, патологические ткани, к примеру, некроз, гипергрануляцию и другие, а также на всевозможные мероприятия по предотвращению повторного появления проблемы. К тому же статистика утверждает, что вторичные случаи врастающего ногтя составляют практически сорок процентов. Вросший ноготь снова возникает не сразу, а лишь через несколько месяцев после операции.
Обычно этот период проходит от 2-х до 6-ти месяцев. Причины вросшего ногтя возникают непосредственно вследствие повторного врастания ногтевой пластины в так называемый околоногтевой валик. В основном симптомами врастания являются дискомфорт и боль, в большей степени это ощущается при определенной нагрузке. После таких симптомов происходит воспаление, а это, в свою очередь, указывает на рецидив вросшего ногтя. Даже в том случае, когда обрабатывают ростковую зону посредством современных технологий — радиоволной либо лазером, это не говорит о том, что ноготь снова больше не врастет.
Распространенные причины рецидивов вросшего ногтя
Итак, рассмотрим ключевые причины вторичной проблемы вросшего ногтя:
Поэтому успех операции и лечения в большинстве случаев будет зависеть как от самого пациента, так и от хирурга. Так, лечение вросшего ногтя необходимо проходить у грамотного специалиста, который не только безошибочно выполнит операцию, но и также сможет помочь избежать рецидива. Помимо этого, пациенту для успеха также необходимо строго следовать рекомендациям врача. Однако если проблема вросшего ногтя все же вдруг у вас повторится, то нужно немедленно обратиться к доктору, поскольку случается, что устранить проблему возможно без какого-либо операционного вмешательства.
Кто такой подолог?
Услуги
Запись онлайн
Московская Клиника Подологии
Москва, Смоленская пл. дом 3
Подолог кому необходим?
Подолог
Термин «Подология» уходит своими корнями в греческий язык – «наука о стопе» (podus – стопа, logos – понятие, наука)
Подолог – специалист, имеющий медицинское образование и осуществляющий деятельность на стыке косметологии и ногтевого сервиса. Подолог проводит курс восстановления заболеваний кожи стопы, ногтей пальцев ног, деформаций и видоизменений ногтевых пластин, занимается профилактикой подологических недугов, проводит лечебные манипуляции.
В чем особенность подолога?
Подолог, в отличии от мастера ногтевого сервиса, имеет медицинское образование и обладает знаниями в области дерматологии, подиатрии, ортопедии-травматологии, хирургии и эндокринологии.
Миссия подолога – помочь пациенту избавиться от подологических заболеваний, путем проведения аппаратного и медицинского педикюра, изготовления ортопедических изделий (ортезов, ортопедических стелек), применения косметических и медикаментозных средств, массажа стоп и ног. Но, в то же время, некоторые заболевания подолог не может излечить самостоятельно и в таком случае к нему на помощь приходят следующие специалисты: подиатр, дерматолог, миколог, остеопат, хирург, травматолог-ортопед, ревматолог, эндокринолог и другие более узкие специалисты. Синергия различных направлений при помощи подологических заболеваний может принести качественный и наглядный результат.
Чем занимается подолог?
Подолог, в процессе работы с подологическими заболевниями, является своего рода медиатром, проводником между пациентом и специалистами других отраслей медицины.
Подолог требуется при наличии одного из следующих признаков подологических заболеваний:
деформация ногтевых пластин;
вросший ноготь;
шелушение и потрескивание кожи стоп;
пожелтение/почернение ногтей;
видоизменений фаланг пальцев и стопы;
повышение потоотделения стопы;
обильное появление бородавок, мозолей и натоптышей;
плоскостопие
Подолог, проводит первичный осмотр и диагностику стопы, если это необходимо направляет на сдачу анализов для уточнения диагноза, при подозрении на другие заболевания приглашает к осмотру профильных врачей и более узкоспециализированных специалистов. Но, к подологу обращаются не только в запущенных и осложненных случаях, целесообразно посещать подолога и для прохождения профилактических мероприятий: педикюрного ухода и коррекции роста ногтевых пластин, а также профилактического осмотра стопы.
Подолог, в отличии от мастера педикюра, имеет медицинское образование и более компетентен в вопросах здоровья пациента, а значит сможет осуществить более грамотную и профессиональную консультацию по уходу за своими стопами и ногтями.
С чем работает подолог?
Подолог, может помочь при следующих подологических заболеваний:
Видоизменения кожи стоп: шелушение, гематомы, трещины, покраснение и пожелтение;
Грибок стопы и ногтей (онихомикоз);
Шелушения и потрескивание кожи стопы;
Мозоли и натоптыши, бородавки;
Микротравмы, гематомы и деформации ногтей;
Вросший ноготь и другие деформации ногтевых пластин;
Диабетическая стопа;
Повышенная потливость стопы (гипергидроз);
Плоскостопие;
Боли в суставах и связках;
Пяточные шпоры;
Грибок стопы и ногтевой пластины;
Вывихи, растяжения, переломы.
Подолог, перед началом процедуры всегда проводит сбор анамнеза пациента и изучает историю заболевания пациента для проведения безболезненного и безоперационных методик.
Методики решения подологических заболеваний
Существуют различные методы при решении подологических заболеваний. Квалифицированный подолог должен обладать всеми перечисленными методами решения заболеваний кожи стоп и ногтей:
мануальные
аппаратные
профилактические
косметологические
медикаментозные
В своей работе доктор-подолог использует специальные инструменты, позволяющие проводить манипуляции с ногтями и кожным покровом стоп. Подолог использует специальные косметологические и медицинские препараты, помогающие облегчить течение заболевания и начать восстановление.
Подолог в подходе к работе сильно отличается от мастера педикюра в салоне.
Подолог, во-первых, занимается здоровьем ногтевых пластин и кожи стоп, но в тоже время не забывает и о эстетике, поэтому будьте уверены, что ваши ноги приобретут презентабельный и здоровый вид уже после первой процедуры у подолога.
Специалист-подолог, проводит следующие мероприятия по решению подологических заболеваний:
Медицинский педикюр;
Изготовление и установка скоб и пластин;
Изготовление ортезов;
Аппаратная обработка ногтей и стопы;
Заболевания вросшего ногтя (онихокриптоз);
Грибок стопы и ногтей (онихомикоза);
Отклонение пальца стопы (hallux valgus);
Мозолл и натоптыши;
Удаление бородавок;
Устранение повышенной потливости ног (гипергидроза);
Изготовление ортопедических стелек;
Массаж стоп и ног.
Обширные знания, навыки и умения подолога помогают в кратчайшие сроки устранить причину заболеваний и привести ноги в здоровый и ухоженный вид.
Что необходимо сделать перед записью к подологу?
Перед первичной консультацией подолога необходимо максимально полно определить характер и течение заболевания, описать симптомы. На вопросы подолога во время приема, отвечать максимально подробно, диагностика заболевания на данном этапе имеет важнейшее значение. Если у вас недавно диагностировали какие-либо заболевания (дерматологические, ортопедические и др.) необходимо уведомить подолога об этом и предоставить необходимые анализы и данные. Нежелательно посещение мастеров педикюра и нанесение гель-лаков на ваши пораженные ногти, необходимо носить комфортную обувь и взять с собой на прием сменные чистые носки.
Как проходит прием у подолога?
Первичный визуальный осмотр стопы и ногтей, сбор анамнеза – выявление причины видоизменения ногтей, кожи стоп и деформации нижних конечностей.
Важно: диабетические заболевания часто сопровождаются видоизменением кожи стоп и ногтей, при наличии данного диагноза – сообщите это подологу, это упростит решение ваших проблем и ускорит ваше выздоровление.
Исследование пораженных мест стопы и ногтей, оценка состояния.
Анализ следов стопы на стельках обуви пациента
С внешней стороны оценивается видоизменение и стертость подошвы
Внутри обуви проводится оценка смещения фаланг пальцев стопы
При более сложных заболеваниях могут потребоваться дополнительные исследования:
— направление к врачу-травматологу, хирургу, ортопеду, эндокринологу;
— выполнение соскоба ногтей и кожи и направление материалов на лабораторный анализ;
— УЗИ;
— компьютерная томография;
— рентген;
Где принимает подолог в Москве?
В последнее время сфера подологии стала широко развиваться в России и странах СНГ.
Появилось большое количество кабинетов частных мастеров медицинского педикюра, большая часть конечно из них не имеет медицинского образования, соответственно они не имеют медицинской базы и не смогут помочь вам в решении данных заболеваний. Также в таких кабинетах «подологов» не применяются необходимые меры по дезинфекции помещения и еще хуже – отсутствует стерилизация инструментов.
Государственные медицинские учреждение не располагают необходимыми кадрами в области подологии.
Синергия и опыт специалистов в данных направлениях, постоянное взаимодействие и обмен профессиональным опытом позволят вам в кратчайшие сроки избавиться от самых тяжелых подологических заболеваний.
В Московской Клинике Подологии вы можете быть уверены в чистоте помещения и стерилизации инструментов и оборудования. Нашла клиника соответствует всем современным требованиям СанПин и регулярно проходит проверки Министерства Здравоохранения города Москвы.
Московская Клиника Подологии расположена в самом центре Москве:
ЦАО, Смоленская площадь, дом 3
БЦ «Смоленский пассаж»
Записаться к подологу на прием можно по телефону или онлайн:
+7-916-339-13-59
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:









