ГЕМОРРАГИЧЕСКИЕ ИНСУЛЬТЫ
Геморрагические инсульты – распространенное тяжелое нейрохирургическое заболевание, представляющее собой острую социальную проблему. Летальность и инвалидизация при этой патологии до настоящего времени остаются высокими как при оперативном вмешательстве, так и при консервативном лечении больного. Общая летальность превышает 50%, из выживших больных к прежней трудовой деятельности возвращаются около 20%. Частота геморрагических инсультов в России остается высокой и составляет 40–50 человек на 100 000 населения (около 40 000 кровоизлияний в год). Причиной геморрагического инсульта может быть разрыв аневризмы, кровоизлияние из сосудистой мальформации, осложнение оперативного вмешательства, осложнение системного заболевания (наиболее часто – гипертонической болезни). В целом в хирургическом вмешательстве нуждаются около 40% больных с геморрагическим инсультом, ведение остальных должно быть консервативным. Показания к операции основываются на тяжести состояния, объеме и локализации гематомы. Эти параметры, как правило, тесно взаимосвязаны. По размерам полушарные гематомы подразделяют на: небольшие (до 30 мл) средние (30–60 мл) большие (более 60 мл). По локализации супратенториальные гематомы разделяют на: лобарные (расположенные в белом веществе больших полушарий латеральные (путаменальные, расположенные в базальных ганглиях медиальные (таламические). Большие гематомы нередко бывают смешанными. При определении показаний к операции необходимо учитывать также этиологию ВМГ, наличие и степень компенсации сопутствующих заболеваний, срок после кровоизлияния, возраст больного и целый ряд других факторов.
Удаление гематомы показано:
при гематомах больших полушарий среднего и большого объема (более 30 мл) лобарной, латеральной или смешанной локализации, если больной не находится в коматозном состоянии.
при гематомах мозжечка, сопровождающихся компрессией IV желудочка, гидроцефалией или дислокацией ствола, и/или при ухудшающемся состоянии больного.
Удаление гематомы не показано:
при тяжелом состоянии больного, соответствующем глубокой или запредельной коме (4 балла по шкале Глазго, исключение составляют больные с гематомами мозжечка в острейшем периоде кровоизлияния).
при небольших гематомах c минимальными неврологическими нарушениями.
При медиальных гематомах средних и больших размеров возможны малоинвазивные вмешательства, прямые операции не показаны. В ряде случаев минимально инвазивные хирургические вмешательства проводятся при небольших (до 30 мл) гематомах глубинной локализации (латеральных и медиальных), сопровождающихся выраженной неврологической симптоматикой.
Прямое хирургическое удаление гематомы
Прямое хирургическое вмешательство применяют при субкортикальных гематомах средних и больших размеров, при больших гематомах латеральной или смешанной локализации, сопровождающихся нарастающим отеком и дислокацией мозга, ухудшающимся состоянием больного, при гематомах мозжечка. Операция заключается в удалении гематомы путем энцефалотомии, аспирации крови, удалении плотных сгустков окончатым пинцетом и промывании раны физиологическим раствором. После удаления гематомы необходимо осмотреть ее стенки и выполнить тщательный гемостаз с использованием коагуляции и гемостатических средств. Лучших результатов можно достичь при использовании микрохирургической техники, позволяющей значительно уменьшить размер энцефалотомии и тем самым минимизировать операционную травму мозга. При больших ВМГ, сопровождающихся отеком и дислокацией мозга, осуществляется широкая костно-пластическая краниоэктомия с пластикой ТМО надкостницей или искусственными материалами. При гематомах мозжечка прямое удаление гематомы целесообразно дополнять установкой наружного вентрикулярного дренажа.
Пункционное удаление гематомы
с введением фибринолитика
Пункционно-аспирационный метод целесообразно применять при небольших латеральных и медиальных гематомах, сопровождающихся выраженными неврологическими расстройствами. Метод заключается в пункции гематомы катетером с одномоментной эвакуацией жидкой части гематомы. Для точного позиционирования катетера рекомендуется использовать нейронавигацию В ряде случаев дренирование проводится в течение суток.
Пункционно-аспирационный метод с введением фибринолитиков показан при латеральных и медиальных супратенториальных кровоизлияниях средних размеров (от 30 до 60 мл) и при гематомах мозжечка (15–30 мл) при условии стабильного состояния больного. В этом случае методика дополняется дробным введением фибринолитических препаратов через определенные промежутки времени.
В случае изолированных вентрикулярных кровоизлияний проводится наружное вентрикулярное дренирование с дробным интравентрикулярным введением применением фибринолитиков. По данным НИИ нейрохирургии, данный метод позволяет снизить летальность при массивных ВЖК до 40%, в то время как при естественном течении данного заболеванияона приближается к 100%.
Результаты хирургического лечения больных с геморрагическим инсультом, помимо удаления гематомы, зависят от адекватной консервативной терапии как до, так и после операции. Больные с ВМГ часто нуждаются в длительной ИВЛ, коррекции и стабилизации АД, лечении внутричерепной гипертензии с установкой датчиков ВЧД, коррекции соматических осложнений, профилактике и лечении инфекционных осложнений и тромбэмболии. Прогноз при геморрагическом инсульте в целом неблагоприятен. При супратенториальных гематомах объемом более 60 мл исходы лучше при хирургическом лечении (за исключением гематом объемом более 100 мл и операций у больных с глубоким угнетением сознания). Основными причинами смерти после операции являются нарастающий отек и дислокация мозга (30–40%) и рецидив кровоизлияния (10–20%). Эти данные свидетельствуют о необходимости профилактики инсульта, которая заключается, прежде всего, в раннем выявлении и систематическом медикаментозном лечении артериальной гипертонии.
Хирургическое лечение гипертензивных внутримозговых гематом
Общая информация
Краткое описание
Ассоциация нейрохирургов России
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ГИПЕРТЕНЗИВНЫХ ВНУТРИМОЗГОВЫХ ГЕМАТОМ (Москва, 2014)
Клинические рекомендации утверждены на XXXVIII Пленуме Правления Ассоциации нейрохирургов России Санкт-Петербург 17.04.2014
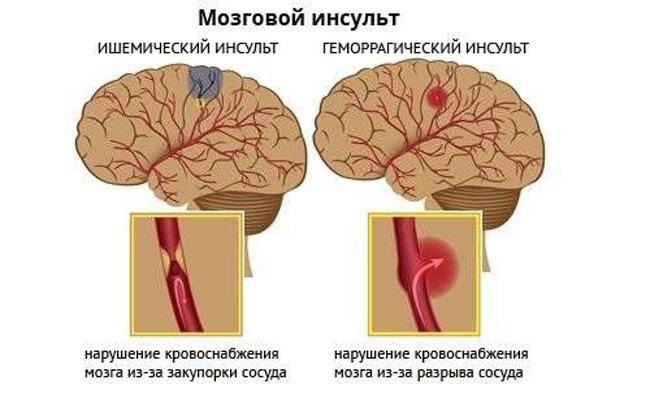
Геморрагический инсульт в широком смысле охватывает большую группу заболеваний, сопровождающихся кровоизлиянием в мозг или его оболочки. На практике под геморрагическим инсультом чаще понимают кровоизлияние в мозг вследствие гипертонической болезни или атеросклероза (т.н. гипертензивные гематомы).
Выделяют первичные и вторичные внутримозговые кровоизлияния. Гематома, возникающая в результате артериальной гипертонии, является первичным кровоизлиянием и наблюдается в 70-90%.
При вторичном кровоизлиянии гематома возникает вследствие следующих причин [2]:
1. коагулопатии (10-26%) (ятрогенные коагулопатии и тромбоцитопении, при лейкемии, циррозе печени и заболеваниях крови);
2. разрыва артерио-венозной мальформации (7%);
3. васкулопатий (5%) (амилоидная ангиопатия, септический или микотический артериит);
4. кровоизлияний в опухоль (1-3,5%).
Внутримозговая гематома может образоваться также вследствие повышения интенсивности кровотока в области инфаркта мозга. Описана возможность формирования внутримозговых кровоизлияний как осложнения инфекционных заболеваний центральной нервной системы, тромбоза дуральных синусов и эклампсии.
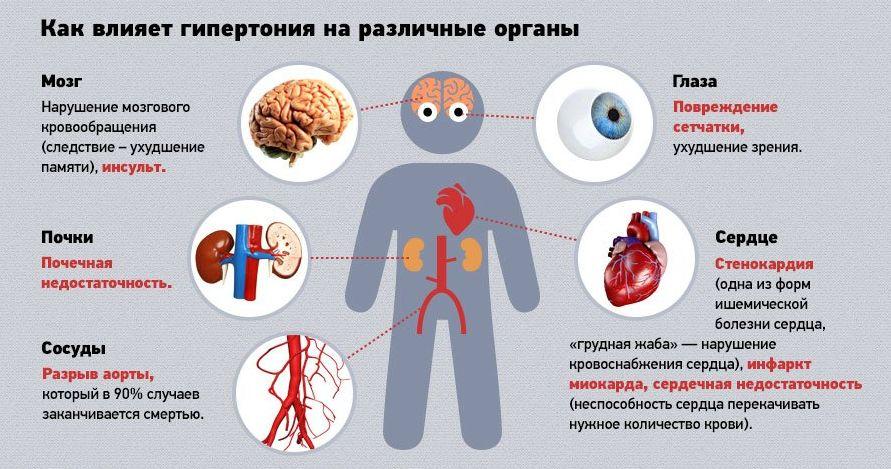
Средний возраст больных с геморрагическим инсультом составляет 60-65 лет, соотношение мужчин и женщин равно 1,6:1. Риск развития геморрагического инсульта значительно повышается после 55 лет и удваивается с каждым последующим десятилетием. Летальность от геморрагического инсульта достигает 40-50%, а инвалидность развивается у 70-75% выживших. Факторами риска в развитии геморрагического инсульта являются высокое артериальное давление, злоупотребление алкоголем, наличие в анамнезе предыдущих нарушений мозгового кровообращения, а также нарушения функции печени, сопровождающиеся тромбоцитопенией, гиперфибринолизом и уменьшением факторов свертывания крови [2].
Существуют два механизма развития кровоизлияния: по типу гематомы и по типу диапедезного пропитывания. Кровоизлияния по типу гематомы встречаются в 85% случаев по материалам аутопсий, имеют типичную локализацию в подкорковых ядрах, полушариях мозга и мозжечке. При данном типе кровоизлияния излившаяся кровь раздвигает мозговое вещество, что сопровождается перемещением отдельных участков мозга. В связи с этим, в первые часы не происходит значительного разрушения мозгового вещества. При кровоизлиянии по типу гематомы размеры гематомы намного превышают объем разрушенной ткани. Кровоизлияния по типу диапедеза встречаются значительно реже, являясь следствием первичной ишемии сосудистой стенки и увеличения ее проницаемости. Такие кровоизлияния чаще имеют небольшие размеры и располагаются преимущественно в таламусе или варолиевом мосту.
Диагностика
2) Производят оценку общей тяжести состояния больного на основании осмотра терапевта, реаниматолога (при необходимости кардиолога, офтальмолога, эндокринолога) и данных лабораторных методов обследования (электрокардиография, рентгенография грудной клетки, анализы крови, коагулография) (рекомендация).
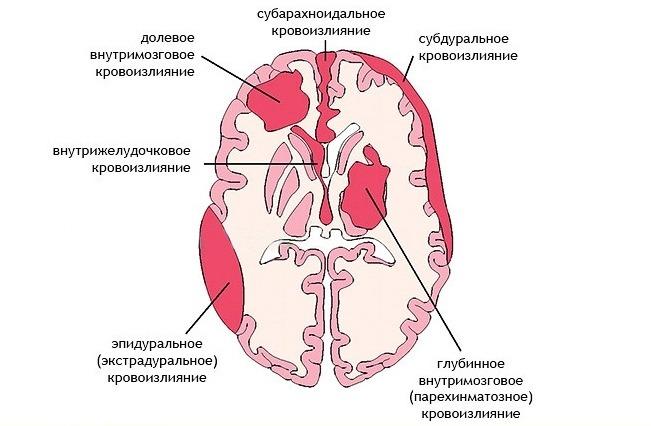
55% гипертензивных кровоизлияний), расположенные кнаружи от внутренней капсулы и в зависимости от объема, распространяющиеся на скорлупу, бледный шар или ограду;
10%), расположенные кнутри от внутренней капсулы, в таламусе, но могут распространяться на средний мозг и проникать в желудочковую систему, часто формирующиеся вследствие диапедезного пропитывания;
15%), расположенные в белом веществе больших полушарий головного мозга, близко от коры. Часто встречаются у пожилых пациентов (старше 70 лет) и могут быть обусловлены церебральным амилоидозом.
10%), часто формируются по типу геморрагического пропитывания.
Лечение
Хирургическое лечение направлено на устранение компрессии и дислокации мозга, а также окклюзионной гидроцефалии, что приводит к достоверному снижению летальности, а у части больных, у которых консервативное лечение неэффективно, и к уменьшению неврологического дефицита уже в остром периоде заболевания [11, 22, 24, 38, 39].
1) Показанием к хирургическому лечению при геморрагическом инсульте является:
· путаменальное и субкортикальное кровоизлияние объемом более 30 см3, сопровождающееся выраженным неврологическим дефицитом и/или приводящее к дислокации мозга (смещению срединных структур более 5 мм или деформации цистерн ствола мозга) (опция) [2, 3];
· кровоизлияние в мозжечок объемом более 10-15 см3, диаметром более 3 см, сопровождающееся компрессией ствола мозга и/или окклюзионной гидроцефалией (рекомендация); выполнять наружное вентрикулярное дренирование без удаления гематомы мозжечка не рекомендуется ввиду возможного увеличения аксиальной дислокации мозга [2, 3, 29, 35, 36].
· кровоизлияние в мозжечок объемом менее 10-15 см3, сопровождающееся гемотампонадой IV желудочка и окклюзионной гидроцефалией (опция) [2, 3].
· кровоизлияние в таламус, сопровождающееся гемотампонадой желудочков и/или окклюзионной гидроцефалией (рекомендация) [2, 3].
Целесообразность хирургического удаления гипертензивных гематом таламуса объемом более 10 см3 и ствола, сопровождающихся грубым неврологическим дефицитом, обсуждается, и устоявшегося мнения на этот счет среди нейрохирургов пока нет [24].
При фибринолизе для однократного введения используют 5000-60000 МЕ урокиназы, 50-100 тыс. МЕ проурокиназы рекомбинантной, 3 мг тканевого активатора плазминогена, 15-30 тыс. МЕ стрептокиназы. Введение фибринолитика и аспирацию лизированной крови осуществляют каждые 6-12 часов в зависимости от вида препарата. Оптимальное время дренирования гематомы без увеличения риска инфекционных осложнений, связанных с наличием дренажа и интратекальным введением препарата – 24-72 часа (опция) [1, 4, 27, 34].
· Открытые операции показаны при субкортикальных гематомах, а также при путаменальных кровоизлияниях и гематомах мозжечка с клиникой быстрого нарастания дислокационного синдрома (рекомендация) [31].
При субкортикальных кровоизлияниях необходима микрохирургическая ревизия полости гематомы для удаления возможной ангиографически негативной мальформации, частота встречаемости которых может достигать 30%. При путаменальном и мозжечковом кровоизлиянии открытая операция преследует цель быстрого создания наружной декомпрессии мозга и предупреждения или устранения компрессии и дислокации мозга [31, 37].
· При наличии тяжелой соматической патологии возможно удаление субкортикальных гематом одним из мини-инвазивных методов (с использованием метода стереотаксиса, эндоскопии, локального фибринолиза), но только после проведения церебральной ангиографии и исключения сосудистой мальформации (опция) [2].
· При небольших гематомах мозжечка, сопровождающихся смещением и/или окклюзией IV желудочка или сильвиева водопровода и развитием окклюзионной гидроцефалии, показано проведение наружного дренирования желудочков, либо эндоскопической тривентрикулостомии. Наружное дренирование проводят до регресса окклюзионной гидроцефалии и восстановления проходимости желудочковой системы (рекомендация) [2, 14].
· При массивном кровоизлиянии в боковые желудочки возможно их наружное дренирование с проведением локального фибринолиза сгустков крови или их эндоскопического удаления (опция) [1, 3].
· При тяжелом состоянии пациента (снижение бодрствования до глубокого оглушения и сопора, выраженная соматическая патология), которое может потребовать длительной интенсивной терапии в послеоперационном периоде, вмешательство на гематоме необходимо дополнять установкой датчика измерения внутричерепного давления (рекомендация) [2].
· Все операции желательно проводить под общим обезболиванием. У пациентов с тяжелой соматической патологией пункционные операции могут быть выполнены под местной анестезией с внутривенным потенциированием при условии контроля за функцией внешнего дыхания (интубация трахеи) и центральной гемодинамикой (мониторинг АД, ЧСС, адекватная инфузионная терапия через центральную вену) (опция).
Послеоперационный период
После операции пациент должен находиться в отделении нейрореанимации (рекомендация).
В течение 1-2 суток после проведения открытой операции необходимо выполнение контрольной КТ головного мозга. В дальнейшем при отсутствии ухудшения состояния исследование повторяют на 7 и 21 сутки. При проведении локального фибринолиза КТ выполняют каждые 24 часа, после удаления дренажа – на 7 и 21 сутки (опция).
Мониторирование внутричерепного давления проводят до его стойкой нормализации (менее 20 мм рт.ст.), затем датчик удаляют (опция).
Оценка исходов геморрагического инсульта
Для оценки исхода инсульта наиболее часто используют шкалу J. Rankin (1957) (определение уровня независимости больного) [32].
Шкала Rankin
| Степень | Описание |
| 1 | Значительная инвалидизация отсутствует; пациент может выполнять свои обычные обязанности. | Незначительная инвалидизация: не может выполнять некоторые из прежних функций. Может справляться со своими делами без посторонней помощи |
| 3 | Умеренная инвалидизация: требуется некоторая помощь, но может ходить самостоятельно |
| Умеренно-тяжелая инвалидизация: не может ходить без посторонней помощи и не может ухаживать за собой без посторонней помощи | |
| Тяжелая инвалидизация: прикован к постели, недержание мочи, требуется постоянная помощь и внимание медицинского персонала |
Госпитализация
Первичная госпитализация больных
1) Больные с диагнозом геморрагический инсульт должны быть госпитализированы в отделения неврологии или нейрореанимации многопрофильного стационара скорой медицинской помощи (рекомендация). Это может быть первичное сосудистое отделение или региональный сосудистый центр.
2) Производят осмотр больного неврологом и реаниматологом. При неврологическом осмотре определяют уровень бодрствования по шкале комы Глазго и шкалам, принятым для оценки неврологического статуса пациента (шкала инсультов национальных институтов здравоохранения, Канадская шкала неврологических состояний, система прогностических баллов Аллена и др.) (рекомендация).
3) Сразу после госпитализации показано выполнение КТ (МРТ) головного мозга для определения характера инсульта и уточнения анатомических особенностей кровоизлияния (стандарт).
4) При неясном анамнезе у больных с нарушенным бодрствованием прежде всего необходимо исключить черепно-мозговую и сочетанную травму (опция). Производят осмотр всего тела больного с обращением внимания на запах изо рта (ацетона, алкоголя и др.), наличие повреждений кожных покровов и мягких тканей, отеков, деформации конечностей, позвоночника и грудной клетки (особенно если начало заболевания сопровождалось падением пациента). При необходимости на консультацию приглашают травматолога и хирурга.
5) Производят электрокардиографию в трех стандартных отведениях и шести грудных, а также aVR, aVL, aVF, рентгенографию грудной клетки, клинический и биохимический анализы крови, коагулограмму (обязательно с МНО), консультацию терапевта, при необходимости – кардиолога (опция).
6.) Выявление нетравматической внутримозговой гематомы при клинико-неврологическом и КТ (МРТ) исследовании является показанием к обязательному проведению консультации нейрохирурга в ближайшие часы после установки диагноза (рекомендация).
Противопоказанием к консультации нейрохирурга является тяжелая соматическая патология (декомпенсированные сахарный диабет, сердечно-легочная и почечно-печеночная недостаточность, гнойно-воспалительные заболевания). Вопрос о целесообразности перевода больного с геморрагическим инсультом в нейрохирургическое отделение решается нейрохирургом индивидуально (опция). Существенную помощь при консультировании пациентов, удаленных на большие расстояния от консультанта и специализированного стационара может оказывать телемедицина.
Информация
Источники и литература
Информация
| Крылов Владимир Викторович | Доктор медицинских наук, профессор, академик РАН, руководитель отделения неотложной нейрохирургии НИИ скорой помощи им. Н.В. Склифосовского, заведующий кафедрой нейрохирургии и нейрореанимации Московского государственного медико-стоматологического университета им. А.И. Евдокимова |
| Дашьян Владимир Григорьевич | Доктор медицинских наук, профессор кафедры нейрохирургии и нейрореанимации Московского государственного медико-стоматологического университета им. А.И. Евдокимова, заведующий нейрохирургическим отделением НИИ цереброваскулярной патологии и инсульта РНИМУ им. Н.И. Пирогова |
| Данилов Валерий Иванович | Доктор медицинских наук, профессор, заведующий кафедрой неврологии и нейрохирургии Казанского государственного медицинского университета |
| Годков Иван Михайлович | Кандидат медицинских наук, научный сотрудник отделения неотложной нейрохирургии НИИ скорой помощи им. Н.В. Склифосовского |
Определение понятий
Стандарт
Общепризнанные принципы диагностики и лечения, которые могут рассматриваться в качестве обязательной лечебной тактики (эффективность подтверждена несколькими рандомизированными исследованиями, метаанализами или когортными клиническими исследованиями).
Рекомендация
Лечебные и диагностические мероприятия, рекомендованные к использованию большинством экспертов по данным вопросам. Могут рассматриваться как варианты выбора лечения в конкретных клинических ситуациях (эффективность подтверждена отдельными рандомизированными исследованиями или когортными клиническими исследованиями).
Опция
Лечебные или диагностические мероприятия, которые могут быть полезны (эффективность подтверждена мнением отдельных экспертов, в отдельных клинических ситуациях).
Не рекомендуется
Лечебные и диагностические мероприятия, не имеющие положительного эффекта или могущие принести вред (любой уровень подтверждения).
Геморрагический инсульт: симптомы, диагностика, лечение и операции
Геморрагический инсульт (ГИ) – клинический синдром, при котором происходит резкое развитие очаговой и/или общемозговой неврологической симптоматики по причине спонтанного кровоизлияния в вещество головного мозга или в подоболочечные участки. Патологический процесс запускают факторы нетравматического генеза. Этот вид кровоизлияния имеет самую высокую инвалидизирующую способность и сопряжен наивысшими рисками раннего смертельного исхода.
Факты статистики из достоверных источников
В общей структуре всех типов инсультов геморрагический занимает 10%-15%. Частота его распространения среди мирового населения составляет порядка 20 случаев на 100 тыс. человек. Специалисты, базируясь на ежегодную динамику, оповещают, что примерно через 50 лет все эти показатели увеличатся в два раза. Конкретно в Российской Федерации ежегодно диагностируют около 43000-44000 случаев ГИ. Что примечательно, приблизительно в 1,5 раза он чаще возникает у мужчин, однако летальность от его последствий преобладает у женщин.
Патология представляет огромную социальную проблему, поскольку эпидемиологический пик приходится на трудоспособные годы – 40-60 лет. Геморрагические инсульты существенно «помолодели», сегодня они достаточно распространены даже среди молодежной группы людей (20-30 лет). Однозначно в категорию риска входят люди, страдающие артериальной гипертонией, так как в большинстве случаев подобного рода кровоизлияния случаются именно на почве хронически повышенного АД.
Первоочередной фактор, который влияет на прогноз исхода, – оперативность оказания адекватной медицинской помощи больному.
Провокаторы геморрагического инсульта
Пусковым механизмом появления ГИ могут послужить достаточно разнообразные факторы, оказывающие негативное воздействие на внутричерепную гемодинамику и состояние церебральных сосудов:
Многие из пациентов с геморрагическим ударом в анамнезе имеют сахарный диабет. Доказанный факт, что диабетики, как и гипертоники, входят в группу риска. При сахарном диабете с долгим сроком течения сосуды, включая церебральные, разрушаются из-за модификации химии крови с преобладанием глюкозы. Если на фоне повышенного сахара в крови есть склонность к постоянным повышениям АД, вероятность геморрагического инсульта возрастает в 2,5 раза.
Патогенетически геморрагический эффект может развиться вследствие разрыва сосуда (преобладающий механизм) или просачивания элементов крови в окружающие ткани мозга сквозь стенки капилляров из-за нарушенного их тонуса и проницаемости. Во втором варианте разрыва нет и как такового обильного кровоизлияния тоже. Просто мелкий сосуд пропускает кровь точечно. Но и мелкоточечные геморрагии, сливаясь, способны превратиться в весьма обширные очаги, с не меньшими роковыми последствиями, чем после разрыва артерии или вены.
Клинические проявления ГИ
Незадолго до приступа могут предшествовать предынсультные клинические симптомы-предвестники (не всегда), по которым можно заподозрить надвигающуюся опасность:
Для мозгового удара с кровоизлиянием все же характерен мгновенный острый дебют без предвестников, который случается в процессе или почти сразу же после активной деятельности, стрессовой ситуации, волнения. О геморрагическом инсульте свидетельствуют классические симптомы, которые развиваются внезапно, они ярко выражены и бурно прогрессируют:
Распространенными признаками состоявшегося шока также являются шумное дыхание, эпилептические припадки, отсутствие реакции зрачков на свет, спастический миоз. В зависимости от расположения очага может присутствовать поворот головы и обращение глазных яблок в направлении пораженного полушария или контрлатерально. Обнаружив признаки ГИ у пострадавшего, рядом находящийся человек обязан немедленно вызвать скорую помощь!
Остро развившаяся геморрагия приводит к тому, что кровь свободно поступает в определенные структуры мозга, пропитывая их и образуя полость с гематомой. Излитие крови длится несколько минут или часов, пока не образуется тромб. За небольшой отрезок времени гематома быстро увеличивается, оказывая на затронутые зоны механическое воздействие. Она растягивает, давит и смещает нервную ткань, вызывает ее отек и гибель, что ведет к интенсивному нарастанию неврологического дефицита (угнетению дыхания, выпадению чувствительности одной половины тела, речевым нарушениям, утрате зрения, парезу глотательных мышц и пр.).
По размерам кровяное скопление может быть небольшим (до 30 мл), средним (от 30 до 60 мл) и большим (более 60 мл). Объемы излившейся жидкости могут достигать и критических масштабов, вплоть до 100 мл. Клинические наблюдения показывают, что при внутричерепных кровоизлияниях, превышающих 60 мл, патология оканчивается смертью у 85% больных в течение 30 суток.
Типичная локализация кровоизлияний
Наиболее часто, а это порядка в 55% случаев, геморрагии происходят в путаментальной зоне. Путаментальное кровотечение образуется вследствие разрыва дегенерированных лентикулостриарных артерий, из-за чего кровь попадает в скорлупу мозга. Виновником патогенеза с такой локализацией обычно становится длительно существующая гипертония. В ряде случаев кровотечения путамента прорываются в желудочковую систему, что чревато тампонадой ЖС и острым окклюзионно-гидроцефальным кризом.
Следующей по распространенности локализацией является субкортикальная область (подкорковая). Субкортикальные ГИ наблюдаются в 17%-18% случаев. Как правило, ведущими источниками такого кровоизлияния являются разорвавшиеся АВМ и аневризмы на фоне повышенного давления. Подкорковые зоны, вовлеченные в геморрагический процесс, – лобная, теменная, затылочная или височная доля.
Третье по встречаемости место, где в 14%-15% случаев определяют геморрагию мозга, – это зрительный бугор, или таламус. Таламические геморрагии наступают по причине выхода крови из кровеносного сосуда вертебробазиллярного бассейна. Патогенез может быть связан с любым этиологическим фактором, однако, как всегда, достоверно чаще отмечена причастность гипертензивного синдрома.
На четвертом месте (7%) по частоте развития встречаются мостовые ГИ. Они концентрируются в задней части ствола мозга, то есть в варолиевом мосту. Через мост осуществляется связь коры с мозжечком, спинным мозгом и другими главнейшими элементами ЦНС. Этот отдел включает центры контроля над дыханием и сердцебиением. Поэтому мост – самая опасная локализация кровоизлияния, практически несопоставимая с жизнью.
Принципы диагностики заболевания
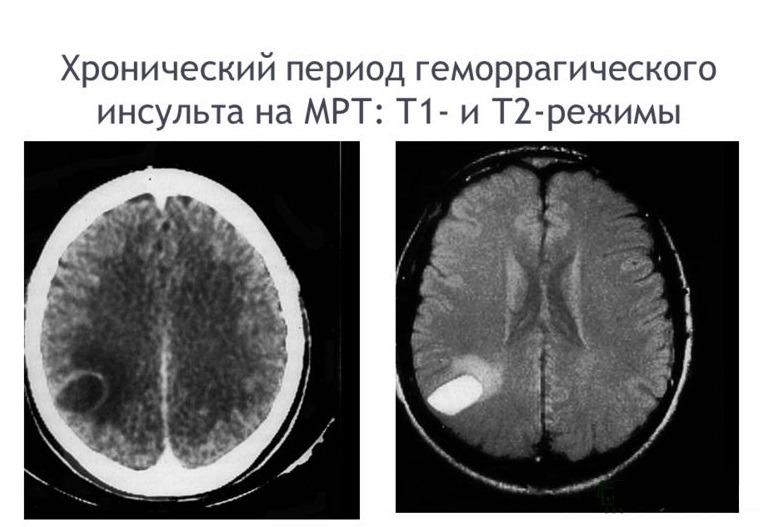
Золотым стандартом в установлении диагноза является метод компьютерной томографии (КТ). В раннем периоде после приступа (1-3 сутки) этот способ нейровизуализации наиболее информативен, чем МРТ. Свежий геморрагический материал, включающий 98% гемоглобина, на КТ отображается высокоплотным, хорошо очерченным, ярко-светлым включением на фоне более темной мозговой ткани. На основании компьютерной томограммы определяются зона эпицентра, объемы и форма образования, уровень поражения внутренней капсулы, степень дислокации мозговых структур, состояние ликворной системы.
С началом подострой фазы (через 3 суток) красные клетки гематомы по периферии разрушаются, в центре железосодержащий белок окисляется, очаг становится ниже по плотности. Поэтому наряду с КТ в сроки от 3 дней и позже обязательным является проведение МРТ. В подострой и хронической форме МР-сигнал, в отличие от КТ, лучше визуализирует гематому с производными окисления гемоглобина (метгемоглобином), переходящую в изоденсивную стадию. Ангиографические методы обследования применяются у пациентов с неопределенной причиной развития геморрагического инсульта. Ангиографию в первую очередь проводят лицам молодого возраста с нормальными показателями АД.
Для адекватного ведения пациентов после приступа внутримозгового кровоизлияния обязательно проводятся ЭКГ и рентген органов дыхания, берутся анализы на электролиты, ПТВ и АЧТВ.
Медицинская помощь в стационаре
Все больные на раннем этапе получают интенсивную терапевтическую помощь в нейрореанимационном стационаре. Первоначальные лечебные мероприятия направлены на:
Операция при гемморагическом инсульте
Вторым этапом лечебного процесса выступает нейрохирургическое вмешательство. Его целью является удаление жизнеугрожающей гематомы для повышения выживаемости и достижения максимально возможного удовлетворительного функционального исхода. Чем скорее проведут операцию, тем лучших прогнозов можно будет ожидать. Однако ранняя операция, как правило, предполагает выполнение хирургических манипуляций не раньше чем через 7-12 часов после инсульта. В ультра-раннем периоде она может привести к повторным кровотечениям.
В какой срок разумнее приступить к удалению сгустков крови, решается сугубо компетентными нейрохирургами. Отмечено, что к положительному эффекту могут приводить и операции, совершенные даже спустя 2-3 недели (включительно) после состоявшегося ГИ. Так что вопрос, когда прооперировать пациента, полностью берется под ответственность врача. Рассмотрим основополагающие методы операций, широко применяемые при геморрагических инсультах.
Функции аппарата ЦНС, к сожалению, после геморрагических инсультов полностью восстановить невозможно. Но в любом случае, в интересах больного будет обращение в клинику, где работают врачи международного уровня по диагностике и хирургическому лечению внутримозговых поражений. Только так можно рассчитывать на организацию адекватного и безопасного хирургического обеспечения. Следовательно, минимизацию осложнений, более продуктивные результаты в восстановлении качества жизни.
Акцентируем, что идеальное исполнение операции в правильные сроки в 2-4 раза повышает процент выживаемости. Грамотный послеоперационный уход сокращает вероятность рецидива. Нельзя не предупредить, что повторный инсульт с кровоизлиянием у 99,99% пациентов приводит к летальному исходу.
В качестве рекомендации считаем важным сказать, что в уровне развития сферы нейрохирургии мозга на территории Европы Чехия показывает хорошие результаты. Чешские медцентры славятся безупречной репутацией и отличными показателями благополучного восстановления даже самых тяжелых пациентов. И это не все: в Чехии минимальные цены на нейрохирургическую помощь и одна из лучших послеоперационная реабилитация. Выбор медучреждения для прохождения оперативного вмешательства, безусловно, остается за пациентом и его родственниками.