«Страшный зверь» стафилококк / «Мой кроха и я»
Наталия Рубина; консультанты: Ирина Перрэн, заведующая педиатрическим отделением Европейского Медицинского Центра; Наталья Таран, неонатолог, к. м. н., научный I сотрудник научно-консультативного отделения 1 НИИ Питания РАМН
История одной мамы
Бить тревогу нужно, если у ребёнка есть признаки бактериальной инфекции: повышенная температура, потеря аппетита, снижение прибавки веса, появление гнойничков на коже, воспаление околопупочного кольца, понос и т. д. В таком случае следует незамедлительно обратиться к врачу, который назначит необходимое лечение».
КАК ПРОЯВЛЯЕТСЯ СТАФИЛОКОККОВАЯ ИНФЕКЦИЯ?
Стафилококковая инфекция вызывает у новорождённых множество самых различных заболеваний. Все они крайне опасны, поэтому при обнаружении первых симптомов обратитесь к врачу.
Признаки болезни
Частый (до 15 раз в сутки) кашицеобразный, слизистый, водянистый ступ, ребёнок плачет, часто срыгивает, его животик вздут. Может подняться высокая температура и начаться рвота. Последнее особенно опасно для младенцев, поскольку приводит к быстрому обезвоживанию организма.
Признаки болезни
Ребёнок плачет, его глаза покраснели, опухли и слезятся, из них выделяется гной, образуются жёлто-зелёные корки. После сна ресницы склеены гноем так, что малыш с трудом открывает глазки.
Лечение
Назначает врач. Необходимо сдать выделения из глаз в лабораторию на анализ, чтобы выявить возбудителя заболевания и правильно подобрать антибиотик.
Признаки болезни
На коже (в нижней части живота, в складках шеи, на спине) образуется множество пузырьков с мутным содержимым. Кожа в этих местах отёчная, покрасневшая. Ребёнок вялый, отказывается от еды.
Лечение
Лекарства назначает только врач. Как правило, это курс антибиотиков.
Признаки болезни
На коже появляются багрово-красные гнойнички, которые вскрываются с выделением жёлто-зелёного гноя. У ребёнка поднимается температура, он вялый или, наоборот, капризный.
Лечение
При первых признаках заболевания обратитесь к врачу.
СЕПСИС
По течению болезни различают септицемию и септикопиемию. Септицемия начинается бурно с развития желтухи, быстрой потери массы тела, тахикардии. Ребёнок беспокойный, у него могут начаться судороги. Септикопиемия начинается с появления гнойничков на коже, иногда развиваются абсцессы. При пупочном сепсисе пупочная ранка воспаляется, кожа вокруг отёчная, красная.
Для того чтобы определить наличие стафилококка, а также других вредных бактерий в грудном молоке, необходимо сделать посев молока на микрофлору и золотистый стафилококк с определением чувствительности к антибиотикам. Для анализа грудное молоко сцеживают в стерильную пробирку или баночку (вы можете приобрести их в аптеке или лаборатории). Перед сцеживанием руки и молочные железы необходимо обработать мылом, ареолы сосков вытереть 70%-ным спиртом (каждая грудь обрабатывается отдельным тампоном).
Параллельно с определением количества и качества бактерий в молоке исследуется их устойчивость к антибиотикам и бактериофагам, это необходимо для правильного подбора препарата для лечения стафилококковой инфекции.
При подозрении на стафилококковую инфекцию у новорождённого необходимо исследование кала на патогенную и условно-патогенную микрофлору. Материалом для этого анализа служит кал после естественной дефекации, который нужно собрать в одноразовый контейнер и как можно быстрее (в течение 3-х часов) доставить в лабораторию. Для того, чтобы результаты были достовернее, рекомендуется провести 2-3 кратное исследование с интервалов 1-2 дня.
Золотистый стафилококк может быть причиной развития бронхитов, пневмонии и ряда других воспалительных заболеваний дыхательной системы. В такой ситуации берётся посев с зева и носа с целью выявления золотистого стафилококка. Сдают этот анализ все пациенты, в том числе самые маленькие, строго натощак, а взрослые перед этим анализом не должны чистить зубы (поскольку может искажаться истинная картина).
Посев берётся с помощью специального зонда, который затем помещается в специальную среду для роста бактерий.
При конъюнктивите материал для анализа желательно брать утром до умывания. При наличии обильного гнойного отделяемого используют стерильный тампон. Гной собирают с внутренней поверхности нижнего века движением от наружного к внутреннему углу глазной щели. При этом веки нужно придерживать руками, чтобы при моргании ресницы не касались тампона. Если гной в небольшом количестве, то предварительно тампон смачивают дистиллированной водой.
При кожных заболеваниях, вызванных стафилококком, необходимо брать кожный соскоб или исследовать отделяемое из раны на наличие золотистого стафилококка. Для этого следует обработать кожу вокруг раны антисептиком или ватным тампоном, смоченным 70%-ным этиловым спиртом. Стерильной марлевой салфеткой удаляют некротические (омертвевшие) массы и гной, затем с помощью специального ватного тампона берут отделяемое из раны.
«Больничная» инфекция
Ставить диагноз, а тем более назначать лечение при стафилококковой инфекции должен только врач. Как правило, назначаются антибиотики пенициллинового ряда и бактериофаги (микроорганизмы, избирательно поражающие бактериальные клетки).
ВОПРОС ОТ ПОСЕТИТЕЛЬНИЦЫ САЙТА WWW.KROKHA.RU
У ребёнка обнаружен в кале золотистый стафилококк, при этом есть симптомы обычного дисбактериоза (небольшое нарушение стула, срыгивание, лёгкое беспокойство). Надо ли лечить стафилококк? И что в таком случае делать вообще?
НАТАЛЬЯ ТАРАН: Стафилококк не вызывает дисбактериоза. Причина появления стафилококка в анализе, скорее всего, в том, что он (анализ) был неправильно собран, и микроб попал туда с кожи. Так что в первую очередь такой анализ надо пересдать (см. выше). А затем искать и устранять причину дисбактериоза.
ПРОФИЛАКТИКА СТАФИЛОКОККОВОЙ ИНФЕКЦИИ У НОВОРОЖДЁННЫХ
Как можно быстрее выписывайтесь из родильного дома с ребёнком домой, естественно, если врачи не возражают. Во время пребывания в роддоме, если есть такая возможность, находитесь в одноместной палате и совместно с ребёнком.
Обязательно мойте руки перед кормлением и процедурами по уходу за малышом. Если у вас на руках есть порезы, царапины, то обработайте их фукорцином или зелёнкой. Ну а если на вашей коже появились гнойнички, воспалённые места, то обязательно покажите их доктору. Пока не будет выяснена их причина, за ребёнком лучше ухаживать папе или бабушке.
Обязательно просите всех родственников, врачей из поликлиники, которые хотят подойти и взять на руки новорождённого, тщательно вымыть руки с мылом. Выделите для них отдельное полотенце. Не стесняйтесь отказать людям, чьё здоровье внушает вам опасение.
Закаливайте малыша с первых дней жизни (см. статью в № 5 журнала «Мой кроха и Я» за 2010 г.), чтобы у него был хороший иммунитет.
Подходы к лечению больных синдромом избыточного бактериального роста в тонкой кишке, развившимся в связи с патологией верхних отделов желудочно-кишечн
В статье оценивается эффективность терапии синдрома избыточного бактериального роста (СИБР) в тонкой кишке у больных с патологией верхних отделов желудочно-кишечного тракта (ЖКТ). В исследование включено 30 больных с патологией верхних отделов ЖКТ с СИБР.
In this paper, we assess efficiency of therapy of excessive bacterial growth syndrome in small intestine in patients with pathology of upper segments of gastrointestinal tract (GIT). The study included 30 patients with pathology of upper segments of GIT and excessive bacterial growth syndrome (EBGS). The main reasons of EBGS development in the studied patients were chronic pancreatitis with pancreas exocrine insufficiency and conducting eradication therapy in patients with duodenal ulcer associated with Н. pylori.
Синдром избыточного бактериального роста (СИБР) определяется как состояние, при котором повышено содержание микробов в тонкой кишке. У здоровых людей количество бактерий в тощей кишке составляет 10 3–4 КОЕ/мл, увеличиваясь до 10 7 /мл в подвздошной кишке. Количественной границей, позволяющей констатировать СИБР, является выявление ≥ 10 5 колониеобразующих единиц/мл (КОЕ/мл) в аспирате из проксимальных отделов тонкой кишки [1].
Факторами, препятствующими колонизации тонкой кишки микробами из вышележащих отделов, являются: соляная кислота, пепсин, желчные кислоты, лизоцим, секрет поджелудочной железы, нормальная моторика кишечной трубки, функционирующий илеоцекальный клапан, секреторный иммуноглобулин А. Повреждения этих защитных механизмов (снижение секреции соляной кислоты, панкреатической и билиарной секреции, применение антибиотиков, нарушение моторики кишечника, несостоятельность илеоцекального клапана, нарушение продукции секреторных иммуноглобулинов и др.) приводят к развитию СИБР, появлению разнообразной клинической симптоматики (расстройство стула, метеоризм, абдоминальные боли и др.) и возникновению мальдигестии и мальабсорбции [1].
Для диагностики СИБР могут быть использованы инвазивные и неинвазивные методы. При использовании инвазивных методов проводят аспирацию содержимого двенадцатиперстной или проксимальных отделов тонкой кишки или забор биоптата с последующей культивацией аспирата или биоптата. Методики имеют определенные ограничения: невозможность культивации 20–60% микробов в лабораторных условиях, контаминация проб во время их забора, высокий процент ложноотрицательных результатов, низкая воспроизводимость и др. [2, 3]. К непрямым методам относятся тесты, основанные на изучении метаболитов микрофлоры после нагрузки тем или иным субстратом (лактулозой, глюкозой, лактозой и др.). Лактулоза является искусственным синтетическим дисахаридом, состоящим из фруктозы и галактозы, который не переваривается пищеварительными ферментами человека, но ферментируется водородпродуцирующими бактериями желудочно-кишечного тракта. В норме лактулоза разлагается и утилизируется бактериями в толстом кишечнике с образованием водорода, который всасывается в кровь и выделяется с выдыхаемым воздухом. При СИБР лактулоза подвергается брожению в тонкой кишке, вследствие чего концентрация водорода возрастает раньше, чем в норме [4].
Тактика ведения больных предполагает выявление и воздействие на причину развития СИБР, а на сам СИБР, при его устойчивом характере, путем проведения антибактериальной терапии. Возможно использование разных антибактериальных препаратов: метронидазола, тетрациклина, Бисептола, ципрофлоксацина, ванкомицина, рифаксимина. Выбор антибактериального препарата зависит от путей миграции микробной флоры. Так как при изучаемой патологии флора поступает из дыхательных путей и верхних отделов желудочно-кишечного тракта, для проведения настоящего исследования был избран Бисептол.
Бисептол — комбинированный противомикробный препарат, состоящий из сульфаметоксазола и триметоприма. Сульфаметоксазол, сходный по строению с парааминобензойной кислотой (ПАБК), нарушает синтез дигидрофолиевой кислоты в бактериальных клетках, препятствуя включению ПАБК в ее молекулу. Триметоприм усиливает действие сульфаметоксазола, нарушая восстановление дигидрофолиевой кислоты в тетрагидрофолиевую — активную форму фолиевой кислоты, ответственную за белковый обмен и деление микробной клетки. Препарат обладает широким спектром противомикробной активности, включающим большинство грамотрицательных (Salmonella spp. (включая Salmonella typhi и Salmonella paratyphi), Escherichia coli (энтеротоксигенные штаммы), Proteus spp., Klebsiella spp., Entеrobacter spp., Shigella spp., Yersinia spp.) и грамположительных (Streptococcus spp., Staphylococcus spp., Enterococcus faecalis, Streptococcus pneumoniae, Bacillus anthracis, Listeria spp., Nocardia asteroides) аэробных бактерий.
В исследовании проводилась оценка эффективности препарата Бисептол (сульфаметоксазол 400 мг, триметоприм 80 мг) в коррекции синдрома избыточного бактериального роста у больных с патологией верхних отделов желудочно-кишечного тракта.
Задачами исследования были:
1) оценка клинической эффективности на основании анализа дневника пациента и динамики клинических данных;
2) изучение динамики результатов водородного теста;
3) определение динамики результатов карболеновой пробы;
4) исследование переносимости и безопасности терапии по частоте развития клинических побочных эффектов, динамике клинического и биохимического анализов крови.
1) наличие СИБР по данным водородного дыхательного теста;
2) больные язвенной болезнью, ассоциированной с инфекцией Н. pylopi, хроническим атрофическим гастритом со сниженной секреторной функцией;
3) больные, длительно получающие ИПП;
4) больные после проведения антибактериальной терапии (эрадикация и др.);
5) больные хроническим панкреатитом с внешнесекреторной недостаточностью поджелудочной железы;
6) больные с хронической патологией печени и желчевыделительной системы и сниженной продукцией желчи.
Материал и методы исследования
Изучено 30 больных с патологией верхних отделов желудочно-кишечного тракта с синдромом избыточного бактериального роста, отвечающих критериям включения.
Дизайн исследования
На первом визите проводили оценку состояния больного, сбор анамнеза и необходимые диагностические процедуры: водородный тест, оценка времени транзита карболена по пищеварительному тракту — карболеновая проба, клинический анализ крови, биохимический анализ крови (АЛТ, АСТ, билирубин, ЩФ, ГГТ, мочевина, креатинин). При соответствии пациента критериям включения назначали препарат Бисептол по 2 таблетки 2 раза в день в течение 7 дней. Оценку клинических симптомов проводили в баллах по следующим градациям: 0 — нет, 1 — симптом выражен слабо, 2 — симптом выражен умеренно, 3 — симптом выражен сильно, 4 — симптом выражен очень сильно и требует лечебной коррекции. На втором визите (на 8-й день) проводили осмотр пациента, оценивали физикальные данные и клинические проявления в баллах. Проводили контрольные исследования (водородный тест, карболеновую пробу, клинический анализ крови, биохимический анализ крови (АЛТ, АСТ, билирубин, ЩФ, ГГТ, мочевина, креатинин)). Оценивали переносимость и безопасность по клиническим (нежелательные явления) и лабораторным данным.
Результаты исследования
В исследование были включены 30 больных: 14 женщин, 16 мужчин. Средний возраст составил 52,3 ± 16,8 года. Заболевания, которые привели к развитию СИБР, представлены в табл. 1.
Основными причинами развития СИБР у исследуемых больных были: хронический панкреатит (ХП) с внешнесекреторной недостаточностью поджелудочной железы (ВСНПЖ) и проведение эрадикационной терапии у больных язвенной болезнью двенадцатиперстной кишки (ЯБДК), ассоциированной с Н. pylori. Из 13 больных ХП с ВСНПЖ, у 8 по данным эластазного теста фиксировалась умеренная ВСНПЖ (эластаза I кала от 100 до 200 мкг/г), у 5 пациентов — тяжелая (менее 100 мкг/г). У всех пациентов проводилась адекватная заместительная ферментная терапия микронизированными препаратами (Креон, Эрмиталь) в суточных дозах 100 000–150 000 Ед липазной активности в зависимости от исходной степени ВСНПЖ.
У 14 больных язвенной болезнью (12 пациентов с локализацией язвы в двенадцатиперстной кишке, 2 — сочетанной локализации) проводилась эрадикационная терапия в течение 10 дней. У 7 пациентов проводилась последовательная терапия (Омитокс 20 мг 2 раза в день + амоксициллин 1000 мг 2 раза в день 5 дней, затем Азитрал 500 мг 2 раза в день — 5 дней). У 7 больных — тройная терапия первой линии (Омез 20 мг 2 раза + амоксициллин 1000 мг 2 раза + кларитромицин 500 мг 2 раза). Другие возможные причины развития СИБР включали нарушенную моторику кишечника у больной с синдромом раздраженного кишечника (диарея) и билиарную недостаточность у больных с патологией печени с нарушением желчевыделения (жировой гепатоз и дисфункция желчного пузыря, холестероз желчного пузыря).
Оценка клинической эффективности
Клинические проявления СИБР оценивали в баллах по данным индивидуального дневника. Их динамика после 7-дневного курса терапии представлена в табл. 2. Основным симптомом у изучаемых пациентов был метеоризм, который беспокоил практически всех пациентов. Другие жалобы (переливание, учащенный кашицеобразный стул, боли по ходу кишки, урчание) наблюдали с частотой 46,7–76,7%. После проведенного курса терапии достоверно уменьшилась интенсивность представленных симптомов, увеличилось количество пациентов с оформленным стулом.
Результаты изучения водородного теста до и после лечения
Водородный дыхательный тест с нагрузкой лактулозой проводили с использованием анализатора Gastrolyzer. Измеряли базальный уровень концентрации водорода в выдыхаемом воздухе, который не должен превышать 10 ppm (в этом случае от проведения водородного дыхательного теста воздерживались как минимум на 16 часов из-за возможного получения ложных результатов). Далее пациенту давали 10 г лактулозы. После первого (натощак) измерения уровня водорода последующий замер производили через 15 мин, затем на 15-й, 30-й, 45-й, 60-й, 90-й и 120-й минутах.
СИБР констатировали при повышении концентрации водорода более чем на 10 ppm от базального уровня в течение от 15 до 60 мин. Как правило, максимальное повышение концентрации водорода фиксируется не ранее 60-й минуты теста, чаще после 90-й минуты, поскольку именно столько времени требуется для прохождения лактулозы в толстую кишку. При увеличении концентрации водорода раньше этого времени возможны два варианта СИБР.
Первый вариант: СИБР с полноценной функцией илеоцекального клапана.
При исследовании выявляется кривая с двумя пиками. Появление первого пика повышения концентрации водорода свидетельствует о наличии СИБР в тонкой кишке с полноценной функцией илеоцекального клапана и о том, что бактерии, находящиеся в тонкой кишке, способны метаболизировать лактулозу. Второй пик свидетельствует о том, что большая часть лактулозы не абсорбируется в тонкой кишке и подвергается процессу ферментации в толстой кишке.
Второй вариант: СИБР сочетается с нарушением функции илеоцекального клапана. При этом варианте кривая характеризуется быстрым повышением концентрации водорода (в течение 60 мин), которое сохраняется до 90-й минуты, превышая исходный уровень как минимум на 20 ррm и отсутствием снижения ее между первым и вторым наивысшим показателем. В таких случаях можно предполагать ретроградный заброс химуса из толстой кишки в тонкую кишку (терминальную часть подвздошной кишки) через илеоцекальный клапан, что приводит к СИБР в терминальном отделе тонкой кишки.
До лечения первый вариант СИБР наблюдали у 10 (33,3%), второй вариант — у 20 (66,7%) пациентов. Исчезновение СИБР после проведенного курса лечения отметили у 20 (66,7%) больных. При этом эффективность лечения зависела от исходного варианта СИБР: из 10 больных с первым вариантом (с полноценной функцией илеоцекального клапана) разрешение СИБР по данным водородного теста наступило у 8 (80%); при втором варианте эффект лечения наблюдали у 12 (60%) из 20 пациентов. Основная патология также влияла на эффективность терапии СИБР. Из 14 больных язвенной болезнью коррекция СИБР наступила у 12 (85,7%). При ХП положительный результат лечения наблюдали у 7 (53,8%) из 13 пациентов. В связи с малым размером выборки представленные различия и в том, и в другом случае не достоверны.
Результаты изучения карболеновой пробы до и после лечения
Карболеновая проба использовалась для оценки времени кишечного транзита и состояла в назначении пациенту 4 таблеток активированного угля с фиксацией времени визуального определения появления угля в кале и оценки времени пассажа карболена по кишечнику. До лечения средние значения времени кишечного транзита составляли 12,5 ± 4,8 часа, после лечения продолжительность увеличилась до 14,4 ± 3,4 часа (р ≤ 0,05, различия достоверны).
Оценка переносимости и безопасности проводимой терапии
Переносимость и безопасность проводимой терапии оценивали по частоте развития (нежелательных явлений) побочных эффектов, динамике клинического и биохимического анализов крови.
Нежелательные явления наблюдали у двух больных. У одной больной возникла горечь во рту, которая была выражена умеренно, купировалось самопроизвольно, отмена Бисептола не проводилась. У одного пациента развилась крапивница, которая купировалось при приеме Супрастина. Отмена препарата не проводилась. Таким образом, частота нежелательных явлений составила 6,7%. Выраженность их можно расценить как слабую, связь с приемом изучаемого препарата как вероятную.
Какой-либо динамики основных показателей клинического и биохимического анализов крови после лечения не наблюдали.
Обсуждение
Эффективность терапии была выше у больных СИБР с сохраненной функцией илеоцекального клапана — 80% — по сравнению с вариантом с несостоятельностью илеоцекального клапана, где она составила 60%. Это можно объяснить тем, что при первом варианте СИБР основной микрофлорой, попадающей в тонкую кишку из вышележащих отделов желудочно-кишечного тракта, полости рта, верхних дыхательных путей, являются аэробы. Бисептол обладает широким спектром противомикробной активности, включающим грамотрицательную и грамположительную аэробную микрофлору. При втором варианте (попадание микробов из толстой кишки при нарушенной функции илеоцекального клапана) существенная роль принадлежит контаминации тонкой кишки анаэробной микрофлорой из толстой, на которую Бисептол не действует. Таким образом, данные водородного теста позволяют более обоснованно осуществлять выбор антибактериальной терапии СИБР: при сохраненной функции илеоцекального клапана и преобладающем заселении тонкой кишки микрофлорой из верхних отделов желудочно-кишечного тракта возможно назначение Бисептола, при нарушении функции илеоцекального клапана есть основания для выбора препарата, воздействующего на анаэробную микрофлору, контаминирующуюся из толстой кишки.
Коррекция СИБР по результатам водородного теста сопровождалась положительной динамикой клинической картины с исчезновением или существенным снижением выраженности симптомов. Сохранение измененных результатов водородного теста, как правило, сочеталось с отсутствием положительной динамики симптомов.
Результаты настоящего исследования показали, что эффективность Бисептола в лечении СИБР у больных с патологией верхних отделов желудочно-кишечного тракта составила 66,7%. Терапия приводила к достоверному снижению интенсивности симптомов, характеризующих СИБР, а также увеличению времени кишечного транзита. Переносимость и безопасность препарата была хорошей, частота побочных эффектов составила 6,7%, интенсивность их была слабой. Изменений в показателях клинического и биохимического анализов крови не наблюдали.
Выводы
Литература
ФГБУ ДПО ЦГМА УД Президента РФ, Москва
КИШЕЧНЫЙ ДИСБАКТЕРИОЗ
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Что понимают под дисбактериозом?
Какие методы диагностики являются современными и достоверными?
Какие лекарственные препараты применяются при дисбактериозе?
Нормальная микробная флора кишечника
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
Дисбактериоз
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
Дисбактериоз тонкой кишки
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Дисбактериоз толстой кишки
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
Клинические особенности дисбактериоза
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Основным симптомом псевдомембранозного колита является обильная водянистая диарея, началу которой предшествовало назначение антибиотиков. Затем появляются схваткообразные боли в животе, повышается температура тела, в крови нарастает лейкоцитоз. Эндоскопическая картина псевдомембранозного колита характеризуется наличием бляшковидных, лентовидных и сплошных «мембран», мягких, но плотно спаянных со слизистой оболочкой. Изменения наиболее выражены в дистальных отделах ободочной и прямой кишок. Слизистая оболочка отечная, но не изъязвлена. При гистологическом исследовании обнаруживают субэпителиальный отек с круглоклеточной инфильтрацией собственной пластинки, капиллярные стазы с выходом эритроцитов за пределы сосудов. На стадии образования псевдомембран под поверхностным эпителием слизистой оболочки возникают экссудативные инфильтраты. Эпителиальный слой приподнимается и местами отсутствует; оголенные места слизистой оболочки прикрыты лишь слущенным эпителием. На поздних стадиях болезни эти участки могут занимать большие сегменты кишки.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Методы диагностики
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
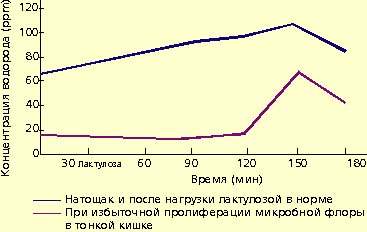 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
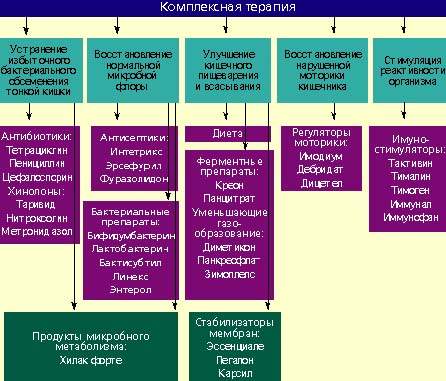 |
Лечение
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
Антибактериальные препараты
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Бактериальные препараты
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
Регуляторы пищеварения и моторики кишечника
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Стимуляторы реактивности организма
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Профилактика дисбактериоза
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
.gif)
.gif)
.gif)



