ОТВЕТЫ НА САМЫЕ РАСПРОСТРАНЕННЫЕ ВОПРОСЫ О ВАКЦИНАЦИИ ОТ COVID-19
• Какая вакцина против COVID-19 подойдет мне лучше всего?
Все вакцины, зарегистрированные в России, эффективны и безопасны. Лучше всего привиться тем препаратом, который есть в доступе. Если у вас есть хронические заболевания или иные особенности здоровья, проконсультируйтесь с врачом по выбору вакцины.
• Нужно ли мне прививаться, если я уже болел коронавирусом?
Да, вам следует сделать прививку, даже если у вас ранее был COVID-19. У людей, которые выздоравливают после COVID-19, развивается естественный иммунитет к вирусу, но пока достоверно неизвестно, как долго он длится и насколько хорошо вы защищены. Вакцины обеспечивают более надежную защиту. Рекомендуется привиться через несколько месяцев после перенесенного заболевания.
Вакцины от COVID-19 могут встраиваться в ДНК?
• Могут ли вакцины против COVID-19 негативно повлиять на способность иметь детей?
Нет никаких доказательств того, что какая-либо вакцина, включая вакцину против коронавируса может повлиять на фертильность у женщин или мужчин.
Российские вакцины от коронавируса прошли необходимые испытания по оценке влияния на потомство, прежде всего на лабораторных животных. Негативных последствий не выявлено. Если вы в настоящее время пытаетесь забеременеть, вам не нужно избегать беременности после вакцинации от COVID-19.
• Вирус мутирует. Будут ли вакцины работать против новых вариантов?
Эксперты по всему миру постоянно изучают, как новые варианты влияют на поведение вируса, включая любое потенциальное влияние на эффективность вакцин от COVID-19. Пока значимых изменений патогенов, способных влиять на течение болезни или эпидемический процесс не выявлено. В Роспотребнадзоре ведется постоянное наблюдение за изменчивостью вируса. Если будет доказано, что какая-либо из вакцин менее эффективна против одного или нескольких из этих вариантов, можно будет изменить состав вакцин для защиты от них. Но в то же время важно сделать прививку и продолжить меры по сокращению распространения вируса. Всё это помогает снизить вероятность мутации вируса. Кроме того, очень важно соблюдать социальную дистанцию, носить маски, мыть руки и своевременно обращаться за медицинской помощью.
• Может ли вакцина против COVID-19 вызвать положительный результат теста на заболевание, например, ПЦР-теста или антигенного теста?
Нет, вакцина против COVID-19 не может дать положительный результат ПЦР-теста или лабораторного теста на антиген. Это объясняется тем, что при тестировании проверяется наличие активного заболевания, а не иммунитет человека.
• Могу ли я заболеть после прививки?
После прививки от коронавируса (не из-за нее, а при последующем заражении вирусом) можно заболеть, описаны такие случаи. При появлении симптомов, в том числе ОРВИ у привитого человека, нужно немедленно обратиться к врачу и сделать ПЦР-тест. При этом люди, которые заболевают после вакцинации, переносят инфекцию легко и не имеют осложнений.
КАК ПОДГОТОВИТЬСЯ К ПРИВИВКЕ
• Поможет ли антигистаминное лекарство (от аллергии) до или после прививки уменьшить реакцию на вакцину, избежать повышения температуры, боли и отека в месте укола?
— Нет, такая медикаментозная «подготовка» не нужна. Более того, она только навредит. Как показало недавнее исследование, прием антигистаминных препаратов может негативно повлиять на иммунный ответ после вакцинации. Антигистаминные могут понадобиться пациентам, у которых есть соответствующий аллергический анамнез. Если они принимают такие препараты по назначению врача на регулярной основе, прерывать прием в связи с прививкой не стоит. Всем остальным гражданам эти препараты не показаны.
• Что делать, если после прививки возникает гриппоподобный синдром – повышается температура, болит голова и др.?
— Не у всех может быть такая реакция, но, если она есть — это нормально. Допускается симптоматическая терапия – можно принять парацетамол. Если нужен более выраженный эффект – примите ибупрофен. В целом оба эти препарата обладают жаропонижающим, противовоспалительным и обезболивающим эффектами. После прививки от коронавируса (не из-за нее, а при последующем заражении вирусом) можно заболеть, описаны такие случаи. При появлении симптомов, в том числе ОРВИ у привитого человека, нужно немедленно обратиться к врачу и сделать ПЦР-тест. При этом люди, которые заболевают после вакцинации, переносят инфекцию легко и не имеют осложнений.
• Что делать, если человек все-таки не уберегся и после первой прививки подхватил коронавирус?
— В этом случае вторая доза вакцины не вводится.
• Что делать людям с хроническими заболеваниями (хронический гастрит, другие заболевания ЖКТ, артериальная гипертония и др.)?
— Людям с любыми хроническими заболеваниями нужно прививаться в первую очередь, поскольку они находятся в группе повышенного риска тяжелых осложнений COVID-19, но перед вакцинацией нужно обязательно проконсультироваться с лечащим врачом.
• Нужно ли перед вакцинацией сдать какие-нибудь анализы, пройти обследования?
— Таких требований нет. Главное, чтобы у вас в день вакцинации было нормальное самочувствие. Перед прививкой пациента осматривает врач, измеряет давление, проверяет температуру, и состояние слизистых (нос, горло), чтобы исключить острые заболевания. Сдавать ПЦР-тест или тест на антитела к коронавирусу, чтобы убедиться, что вы не перенесли заболевание бессимптомно, личный выбор каждого.
• Можно ли принять успокоительные препараты перед вакцинацией, чтобы не волноваться?
— Да, можно. На фоне тревоги, стресса может подниматься давление. Поэтому в день вакцинации рекомендуется с утра проконтролировать давление и, если нужно, принять гипотензивные препараты, назначенные вам лечащим врачом.
• Если человек аллергик, есть ли риск получить реакцию на вакцину?
— Если вы аллергик, обязательно сообщите об этом врачу перед прививкой. Врач порекомендует, какой вакциной привиться, у них разный состав.
КАК ВЕСТИ СЕБЯ ПОСЛЕ ПРИВИВКИ
После прививки отнеситесь к своему здоровью внимательно:
1. У некоторых людей после вакцинации может возникнуть гриппоподобный синдром – повысится температура и др. Не у всех может быть такая реакция, но, если она есть — это нормально. Допускается симптоматическая терапия – можно принять жаропонижающие и противовоспалительные средства.
2. В первые три дня после вакцинации не рекомендуются интенсивные физические нагрузки, сауна. Принимать душ можно спокойно.
3. В первые три дня после вакцинации рекомендуется ограничить прием алкоголя.
4. Полноценный иммунный ответ на введение вакцины будет формироваться 35-42 дня, поэтому после вакцинации в течение этого периода необходимо соблюдать все меры предосторожности, чтобы не заразиться коронавирусом.
5. Пока нарабатывается иммунитет, необходимо носить маску, соблюдать социальную дистанцию, тщательно соблюдать правила личной гигиены.
6. Если после вакцинации или в промежутках между двумя прививками наступила беременность, не переживайте. Вакцинация не создает никаких дополнительных рисков и не представляет угрозы для здоровья нерожавших женщин и их будущего потомства.
7. Если Вы уже вакцинировались, поделитесь своим опытом с друзьями и близкими. Возможно, именно Ваш пример станет важным напоминанием и придаст уверенности тем, кто этого еще не сделал.
Сделай прививку – защити себя и своих близких от COVID-19!
УЗНАТЬ БОЛЕШЕ О ВАКЦИНАЦИИ ОТ COVID-19 МОЖНО НА САЙТЕ ВАКЦИНА.СТОПКОРОНАВИРУС.РФ
Как помочь организму после прививки от COVID-19?
После прививок некоторые сталкиваются с побочными эффектами. Какими могут быть симптомы и как с ними справиться мы расскажем в этой статье.
Какие могут быть побочные эффекты прививки?
Отдаленных побочных эффектов пока не выявили ни у одной вакцины — ни у «Спутник V», ни у «ЭпиВакКороны», ни у «КовиВака». А вот немедленные реакции у каждого препарата свои.
Согласно памятке, которую выдают привитым, самые распространенные симптомы после прививки «Спутником» — тошнота и слабость (10%), головная боль и повышенная температура (5,7%) и боль, зуд, отек и покраснение в месте введения вакцины (4,7%). Реже бывает насморк, першение в горле, учащенный пульс и повышенное давление.
Согласно некоторым исследованиям, дело может быть в вакцинном белке — он обладает нейротоксичными свойствами и влияет на свертываемость крови.
У «ЭпиВакКороны» практически нет никаких «побочек», поскольку она содержит мало белка, а «КовиВак» может давать аллергические реакции, сонливость, сухость в глазах и минимальную боль в плече.
Как помочь себе после прививки?
Роспотребнадзор рекомендует первые три дня после вакцинации избегать интенсивные физические нагрузки, не посещать баню и сауну и отказаться от спиртного. Не стоит загорать на солнце — это может снизить выработку антител.
Так как полноценный иммунный ответ формируется 42 дня после введения первой дозы, важно соблюдать все меры предосторожности: носить маски, пользоваться антисептиком, мыть руки и соблюдать социальную дистанцию.
Если после прививки возникает слабость, стоит побольше отдыхать, если есть такая возможность, стоит заранее позаботиться о выходном дне после укола. Спать необходимо не менее 7-8 часов, также стоит есть больше белковых продуктов для формирования полноценного иммунитета: молочные, рыбу, нежирное мясо.
При повышении температуры до 38° C рекомендуется принять жаропонижающие, обезболивающие или нестероидные противовоспалительные препараты.
Если в месте введения укола боль, зуд, отек и покраснение, можно принять средство от аллергии. Оно снизит активность гистамина и уменьшит неприятные ощущения. А к месту укола можно приложить влажную охлажденную чистую ткань или лед, обернутый в материю, и подержать 5–10 минут. Можно также приложить влажную охлажденную чистую ткань к этому месту.
При заложенности носа, насморке и першении можно полоскать горло фурацилином или солевым раствором, пить больше жидкости — это может быть чай, вода, морс или компот. Также подойдут назальные спреи.
В каких случаях стоит вызвать врача?
температура тела поднялась выше 39° C и не снижается в течение четырех часов после приема лекарств;
температура длится более 5 дней и появляются еще какие-то тревожащие симптомы: кашель, боль в груди, одышка;
при любых проявлениях аллергических или псевдоаллергических реакций (анафилактический шок или отек Квинке обычно получается отследить в первый час после прививки, поэтому речь идет в основном о сыпи);
если появились острые и необычные состояния, которых раньше не было — например, сильная и не проходящая головная боль, боль в животе или ногах, это может быть признаком тромбоза;
при очаговых неврологических симптомах: снижении чувствительности в руке, сильной слабости или нарушении сознания, полуобморочном состояния. Это может быть спровоцировано поражением периферической нервной системы по типу синдрома Гийена — Барре.
7. Нужны лекарства при реакциях на прививку
Когда мы обсуждаем вопрос реакций на прививку, то говорим о побочных эффектах лекарства.
Вакцина-это лекарственный препарат со своим списком побочных эффектов, которые и называем реакциями. Это ряд симптомов, но не болезней. Симптомы редко требуют лекарств и их применение не должно быть опаснее и вреднее самой реакции.
Круг замкнут.
Попытка включить в него осложнения=нежелательные эффекты прививки=болезни, возникшие вследствие вакцинации нами не принимается, ибо это совсем другая тема, действительно требующая лекарств.
Итак, реакции делят на общие и местные.
В основе механизма лежит различные варианты иммунного ответа на вакцину. И соответственно, общие реакции вызывает общий иммунитет, а местные-местный.
Общие реакции-это лихорадка и аллергия/непереносимость.
Оба вопроса я описывал в блоге. Степень выраженности симптомов может быть очень разной, но лекарственная родительская помощь может быть ограничена только жаропонижающими и антигистаминными.
При лихорадке (личный выбор автора):
При аллергии (тоже личный выбор):
Самый важный момент применения лекарств-они должны облегчать самочувствие дитя. То есть, именно поведение ребёнка, нарушенное из-за лихорадки или аллергии должно быть поводом к даче лекарства. Если дитя НЕ страдает от повышения температуры тела или сыпи на коже, то польза лекарств сомнительна, а риск побочных эффектов намного выше полезного.
Местные реакции: воспаление (боль +/- покраснение+/-отёк) или аллергия (зуд+/-сыпь +/-отёк) в месте введения вакцины.
Родительское самолечение здесь ограничивается противовоспалительными и антигистаминными.
При этом лекарства можно дать внутрь или нанести местно, в зависимости от допустимости в рамках инструкций по возрасту.
Поводом к применению может быть только явление, мешающее самому ребёнку. Это боль-противовоспалительное или зуд-антигистаминное. Если отекло и покраснело в месте введения БЕЗ этих явлений, то ток врач скажет Вам достоверно-это аллергия или воспаление. Кроме того, опять же использование лекарств всегда чревато побочными эффектами, которые могут сильно ухудшить качество жизни ребёнка, а полезного эффекта не будет.
Итак, лекарства нужны не при реакциях на прививку, а при реакции ребёнка на эти реакции, простите за каламбур.
Если дитя страдает от реакции-дайте лекарство, назначенное врачом.
Если дитя НЕ страдает от реакции на прививку-лекарство не нужно.
О рекомендациях, как вести себя после вакцинации от новой коронавирусной инфекции
Роспотребнадзор напоминает, что COVID-19 – очень опасная инфекция, которая может иметь неблагоприятный исход. Инфекционисты и эпидемиологи единодушны: остановить дальнейший рост заболеваемости и окончательно справиться с эпидемией может только вакцинация, которая проводится в течение короткого промежутка времени, когда в популяции создается большой пул защищенных людей и прерываются пути передачи вируса от человека человеку.
Прививаясь от воздушно-капельных инфекций, в частности, от нового коронавируса, вы не только защищаете себя, но и проявляете ответственность по отношению к близким, к семье и коллегам, заботитесь о том, чтобы инфекция не распространялась.
После прививки отнеситесь к своему здоровью внимательно:
1. У некоторых людей после вакцинации может возникнуть гриппоподобный синдром – повысится температура и др. Не у всех может быть такая реакция, но, если она есть — это нормально. Допускается симптоматическая терапия – можно принять жаропонижающие и противовоспалительные средства.
2. В первые три дня после вакцинации не рекомендуются интенсивные физические нагрузки, сауна. Принимать душ можно спокойно.
3. В первые три дня после вакцинации рекомендуется ограничить прием алкоголя.
4. Полноценный иммунный ответ на введение вакцины будет формироваться 35-42 дня, поэтому после вакцинации в течение этого периода необходимо соблюдать все меры предосторожности, чтобы не заразиться коронавирусом.
5. Пока нарабатывается иммунитет, необходимо носить маску, соблюдать социальную дистанцию, тщательно соблюдать правила личной гигиены.
6. Если после вакцинации или в промежутках между двумя прививками наступила беременность, не переживайте. Вакцинация не создает никаких дополнительных рисков и не представляет угрозы для здоровья нерожавших женщин и их будущего потомства.
7. Если Вы уже вакцинировались, поделитесь своим опытом с друзьями и близкими. Возможно, именно Ваш пример станет важным напоминанием и придаст уверенности тем, кто этого еще не сделал.
Нестероидные противовоспалительные препараты: взгляд клинического фармаколога
Нестероидные противовоспалительные препараты (НПВП) относятся к наиболее часто используемым лекарственным средствам как среди рецептурных препаратов, так и среди средств безрецептурного отпуска. Однако широкий спектр терапевтического действия и высокая клиническая эффективность имеют и обратную сторону.
Введение

Выбор лекарственного препарата осуществляется по определенному алгоритму.
Выполнение этого алгоритма возможно только в случае, если врач хорошо знает показания к применению и клинико-фармакологические свойства выбранного лекарственного препарата.
Особенности применения НПВП в клинической практике
Как уже указывалось выше, основные фармакодинамические эффекты НПВП: анальгетический, противовоспалительный, жаропонижающий. Таким образом, препараты этой группы применяются при заболеваниях костно-мышечной системы, суставов, послеоперационной боли, головной боли напряжения, мигрени, дисменореи, почечной и печеночной коликах, синдроме хронической боли, простудных заболеваниях, лихорадке.
Эффективность лекарственного препарата определяется рядом факторов: механизмом действия, биодоступностью (процент от принятой дозы, поступивший в системный кровоток), особенностями метаболизма, концентрацией в крови и тканях организма, скоростью развития терапевтического эффекта и длительностью его удержания. Безопасность применения лекарственного препарата зависит от механизма действия и особенностей метаболизма, выведения препарата, его способности вступать в лекарственные взаимодействия.
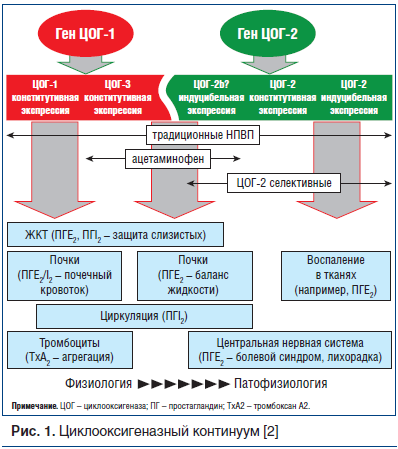
Механизм действия НПВП обусловлен их способностью ингибировать фермент циклооксигеназу-2 (ЦОГ-2) в очаге воспаления (рис. 1). Именно ЦОГ-2 принимает участие в образовании провоспалительных простагландинов, которые потенцируют активность медиаторов воспаления (гистамина, серотонина, брадикинина), активирующих болевые рецепторы; участвуют в управлении активностью центра тепловой регуляции, способствуют клеточной пролиферации, мутагенезу и деструкции [1, 2]. При этом НПВП блокируют и циклооксигеназу-1 (ЦОГ-1), которая присутствует во всех органах и обеспечивает нормальные физиологические процессы (синтез защитной слизи желудка, некоторые этапы кроветворения, фильтрации и реабсорбции в почках). Существует также и «конститутивная» ЦОГ-2, которая в высоких концентрациях обнаруживается в головном мозге, костях, органах женской половой системы, почках, обеспечивая их нормальное функционирование.
Дополнительными механизмами противовоспалительного действия НПВП являются:
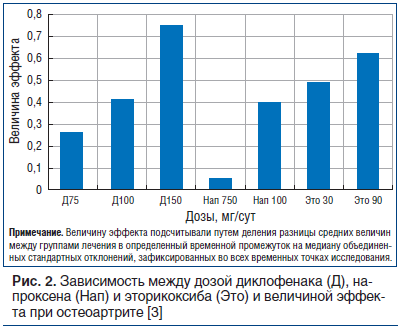
НПВП можно разделить на две группы: неселективные ингибиторы ЦОГ (ибупрофен, диклофенак, напроксен и т. д.) и селективные, ингибирующие преимущественно ЦОГ-2 (мелоксикам, нимесулид, коксибы). При использовании препаратов второй группы значительно реже развиваются НПВП-гастропатии и НПВП-энтеропатии, желудочно-кишечные кровотечения, но возрастает риск осложнений со стороны сердечно-сосудистой системы [1]. Эффект НПВП возрастает с увеличением дозы препарата, при этом при максимальных дозах избирательность действия селективных НПВП снижается (рис. 2) [3].
Следует также отметить, что при использовании средних и высоких доз различных НПВП их эффективность сопоставима, что вытекает из результатов многоцентровых клинических исследований, в которых сравнивалось анальгетическое и противовоспалительное действие НПВП при травмах, операциях и заболеваниях опорно-двигательного аппарата. Так, при метаанализе данных 29 рандомизированных клинических исследований (n=18 000) оценивали эффективность различных НПВП при остеоартрите. Различия в выраженности снижения интенсивности боли (в миллиметрах визуальной аналоговой шкалы) между НПВП и плацебо составили:
Существует мнение, что внутривенное или внутримышечное введение лекарственного препарата обеспечивает более быстрый и выраженный терапевтический эффект, чем прием препарата внутрь. Однако это положение не подтверждается данными клинических исследований [5]. В систематическом обзоре 26 РКИ (n=2225) анализировали эффективность НПВП при парентеральном, ректальном, пероральном приеме. Показаниями для назначения НПВП были скелетно-мышечные заболевания, послеоперационная боль, дисменорея, почечная колика. Существенных различий в анальгетическом действии различных лекарственных форм НПВП не отмечено, за исключением почечной колики, при которой было показано достоверное преимущество внутривенного НПВП по сравнению с приемом внутрь [6].
Таким образом, можно сделать следующие выводы [1].
Риск развития нежелательных лекарственных реакций при использовании НПВП
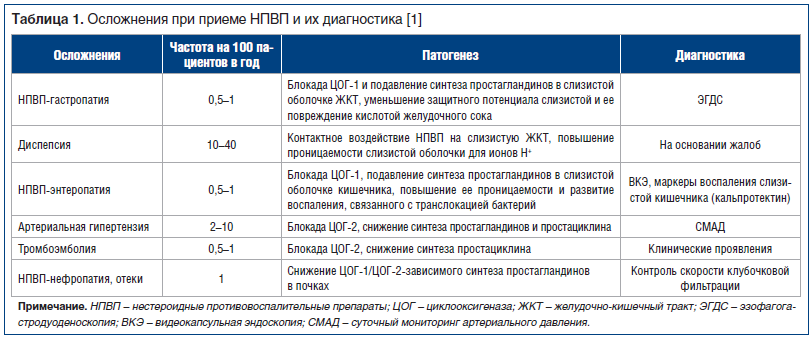
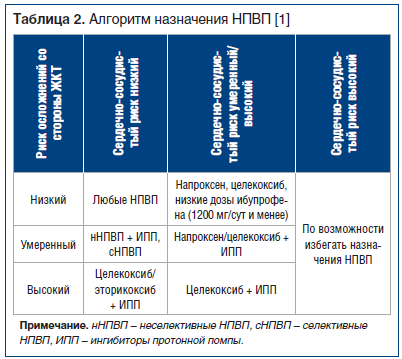
Так как в терапевтических дозах эффективность НПВП сопоставима, то, выбирая НПВП для конкретного пациента, исходят из возможных рисков развития НЛР (табл. 1) [1]. Факторами риска развития НЛР при использовании НПВП являются: возраст старше 60 лет, избыточная масса тела, курение, язвенная болезнь желудка и двенадцатиперстной кишки в анамнезе, венозные тромбозы и тромбоэмболии в анамнезе, ИБС, цереброваскулярная болезнь, периферический атеросклероз, артериальная гипертензия, нарушения липидного обмена, сахарный диабет, заболевания кишечника, печени, почек, крови, застойная сердечная недостаточность, хроническая алкогольная интоксикация, сочетанный прием лекарственных препаратов, взаимодействующих с НПВП, лактация. Для более дифференцированного выбора НПВП был предложен специальный алгоритм, который подразумевает назначение селективных НПВП пациентам с факторами риска развития осложнений со стороны ЖКТ и применение НПВП с менее выраженным токсическим действием в отношении сердечно-сосудистой системы у больных с высоким сердечно-сосудистым риском, а также назначение протективной терапии (табл. 2) [1].
Согласно российским рекомендациям по рациональному использованию НПВП:
Заключение
Таким образом, НПВП остаются одной из самых широко применяемых групп лекарственных препаратов. Выбор НПВП осуществляется исходя из индивидуальных особенностей пациента, имеющихся у него факторов риска развития осложнений лекарственной терапии. Пациент, регулярно принимающий НПВП, нуждается в наблюдении с целью раннего выявления развития НЛР.
Автор: Прохорович Е.А.,
ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России, Москва