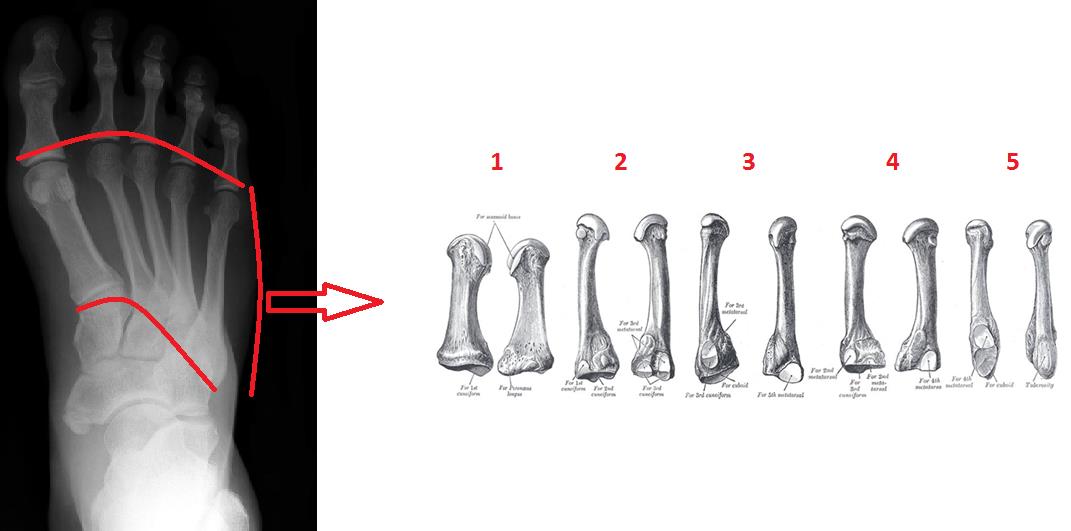
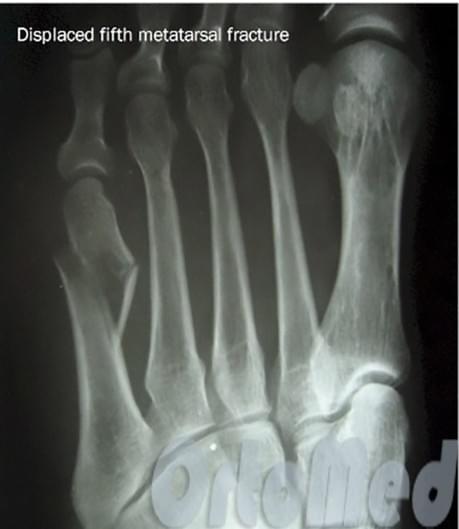
Перелом плюсневой кости стопы
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
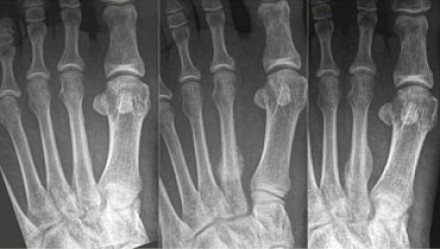
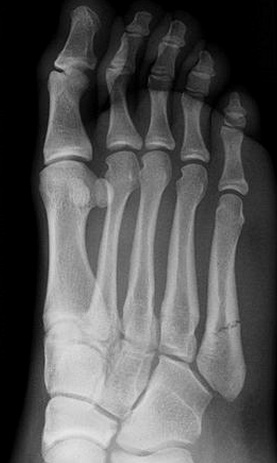
В ортопедической практике перелом плюсневой кости стопы достаточно распространен: на плюсневые кости приходится 35% переломов стопы. Около 80% из них протекают без смещения и считаются неосложненными. У взрослых и детей старше 5 лет преимущественно диагностируют повреждение пятой и третьей плюсневых костей. На травматизацию со смещением приходится 35%. Терапевтические мероприятия зависят от характеристик травмы, осложнений, сопутствующих заболеваний. Лечение проводят ортопеды. Особое место занимает реабилитация после перелома, без помощи врача человек может получить инвалидность. Восстановительную программу составляют индивидуально для каждого пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Июня 2021 года
Дата проверки: 28 Июня 2021 года
Содержание статьи
Причины переломов плюсневых костей стопы
В зависимости от патогенетического фактора различают переломы:
Травматические. Острые повреждения вызваны падением на стопу тяжелых предметов, скручиванием ее переднего отдела (чаще возникает перелом основания пятой плюсневой кости) и пр. На открытые повреждения приходится 10%.
Патологические. Ряд факторов — остеопороз, остеомиелит, опухолевый процесс, прием лекарств, генетические аномалии, несбалансированное питание с дефицитом минералов и витаминов — способствуют ослаблению костной ткани. Для получения перелома достаточно незначительного усилия.
Стрессовые. С воздействием постоянного травматического фактора низкой/умеренной интенсивности на стопы сталкиваются военные, вынужденные много маршировать, артисты балета, спортсмены. Вторая и третья плюсневые кости стопы фиксированы; первая, четвертая и пятая — относительно подвижны. Поэтому перелом 4 плюсневой кости стопы встречается часто. Во время ходьбы и танцев основная нагрузка приходится на вторую и третью плюсневые кости, поэтому риск усталостных переломов указанных структур выше.
Симптомы перелома плюсневой кости стопы
Клинические признаки коррелируют с типом повреждения. Закрытый перелом костей плюсны проявляется:
Перелом первой плюсневой кости можно заподозрить при отеке большого пальца нижней конечности, его отклонения от привычной анатомической оси.
Признаки открытой травмы — выступание костных структур из раны во внешнюю среду, кровотечение, нестерпимая боль.
Стрессовые переломы не сопровождаются яркой симптоматикой. Первоначально тупые, ноющие боли в стопе возникают в момент двигательной активности, в дальнейшем присутствуют и в покое. У некоторых видна деформация ступни, вызванная тягой внутренних мышц.
У пациентов с нейропатией болевые ощущения снижены, на прием к ортопеду люди приходят с жалобами на изменение внешнего вида стопы.
Диагностика
Выбор способов обследования имеет решающее значение для правильного ведения больного и предотвращения осложнений. В зависимости от клинической картины пациенту может быть выполнены:
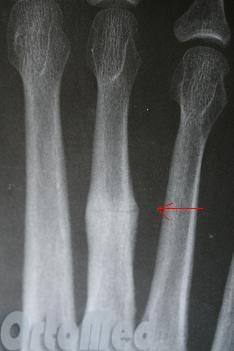
Рентгенография — базовое исследование, которое выполняют при травме стопы. Информации часто недостаточно. Стрессовый перелом на ранней стадии не визуализируется на обычных рентгенограммах или присутствует незначительная периостальная реакция, которую легко пропустить. Исследование показывает перелом костей плюсны, но не подходит для диагностики повреждений мягких тканей и связок.
Компьютерное сканирование предоставляет больше информации о патологии. Показания включают подозрение на стрессовый перелом при неоднозначных данных рентгенографии. КТ демонстрирует отрывные, оскольчатые повреждения и все патологии костной ткани.
Магнитно-резонансная томография — наиболее информативный способ исследования при сложной травме ступни с вовлечением мягких тканей и разрывом/растяжением связок. Снимок МРТ показывает отек костного мозга раньше, чем КТ. Магнитно-резонансная томография — лучший способ визуализации стрессовых переломов стопы, подходит для дифференциации последних и синовита, дегенеративных изменений. Оптимальный вариант для получения полной картины составляющих стопы — предплюсны, плюсны, пальцевых фаланг, твердых и мягкотканных структур — сочетание магнитно-резонансной томографии и компьютерного сканирования.
Ультразвуковое исследование в травматологии нашло применение благодаря доступности, простоте использования, но в качестве единственного способа диагностики УЗИ неприменимо.
К какому врачу обратиться
Первоначально лечением всех переломов занимается ортопед-травматолог, при патологических формах обоснована консультация остеопоролога, эндокринолога. Важно при сохраняющейся боли в течение 6 недель после травмы провести повторную диагностику.
Перелом плюсневой кости
Заболевания
Операции и манипуляции
Истории пациентов
Перелом плюсневой кости
Переломы плюсневых костей – одна из наиболее частых травм стопы. Наиболее часто происходят переломы 5-й плюсневой кости. Переломы плюсневых костей встречаются чаще в социально и экономически активном возрасте, 2-5 декада жизни.
Типичными механизмами травмы являются прямой – падение тяжёлого предмета, раздавливание, или опосредованное воздействие силы – ротация ноги при фиксированном переднем отделе стопы. Другими возможными механизмами становятся избыточное подошвенное сгибание – эквиваленты повреждения Лисфранка, с множественными переломами оснований плюсневых костей, а также стресс-переломы (маршевые переломы), из-за постоянной повторяющейся микротравмы.
Классификация переломов плюсневых костей.
Симптомы переломов плюсневых костей.
В зависимости от локализации и типа перелома первыми симптомами становятся боль и отсутствие возможности полноценно переносить вес на ногу. При осмотре следует обратить внимание не только на наличие отёка и кровоподтёка определённой локализации, но и на общие анатомические особенности строения стопы (нормальная, кавоварусная, плановальгусная). При оценке амплитуды движений также оценивается степень ротации пальцев стопы, их перекрещивание. В случае застарелых переломов возможны изменения свода стопы в виде коллапса сводов по сравнению с неповреждённой стороной.
Для диагностики обычно достаточно осмотра специалиста и рентгенограмм в прямой и боковой проекции. В случае стресс переломов может возникнуть необходимость в дополнительных методах обследования таких как КТ и МРТ.
Лечение переломов плюсневых костей.
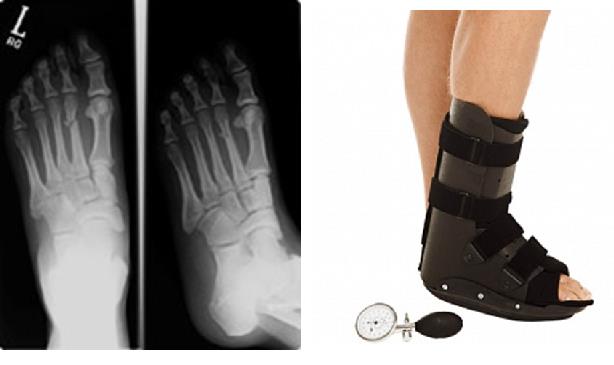
При изолированных переломах 2-3-4 плюсневых костей без смещения показано консервативное лечение в брейсе или короткой гипсовой повязке с постепенным увеличением нагрузки по мере регресса болевого синдрома.
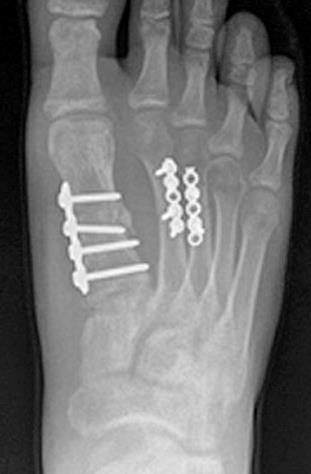
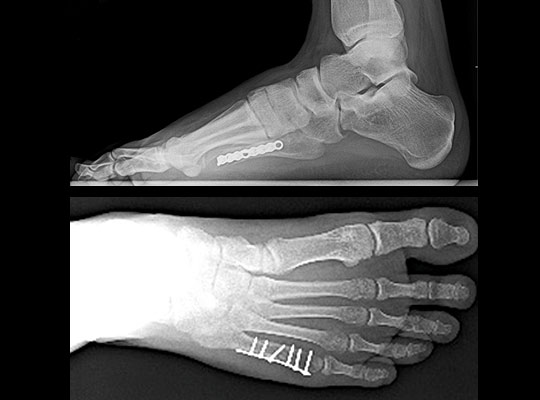
Это возможно благодаря множеству поперечных связок, выполняющих роль стабилизаторов отломков, благодаря шинированию с неповреждёнными плюсневыми костями. При повреждении более чем одной плюсневой кости, значимом смещении (более 4 мм), методом выбора становится оперативное лечение. Для оперативного лечения могут использоваться как вводимые интрамедуллярно спицы, винты или стержни (в случае ротационно относительно стабильных переломов), так и минипластины (как компрессирующие так и блокируемые) или же использование компрессирующих винтов (2-3) без пластины. В послеоперационном периоде требуется ходьба в ортезе без нагрузки до появления признаков консолидации.
Переломы 1-й плюсневой кости требуют оперативного лечения. Это связано с тем что во время ходьбы на первую плюсневую кость приходится 40-60% нагрузки, а также через неё передаётся сила подошвенного толчка, кроме того она самая короткая и связана с самой длинной из плюсневых костей, а в цикле ходьбы обладает наибольшей амплитудой движений. Данный вид переломов редко встречается в изолированном варианте.
Для остеосинтеза чаще всего используются компрессирующие винты и пластины.
Переломы основания 5-й плюсневой кости освещены в отдельной статье. К переломам диафизарной части, шейки и головки 5-й плюсневой кости подход мало отличающийся от 2-3-4 плюсневых костей, при поперечных переломах – возможно использование интрамедуллярных спиц, винтов, стержней, компрессирующих пластин, при косых переломах – компрессирующих винтов и при многооскольчатых – блокируемых пластин. Возможны комбинации данных методов в зависимости от конкретных случаев.
Стресс-переломы основания 2-й и 3-й плюсневой кости – «маршевые» переломы. Часто диагноз не удаётся поставить своевременно, так как рентгенологически диагностика на ранних стадиях затруднительна. Переломы часто происходят на фоне резкого увеличения физической нагрузке, изменения характера нагрузки. Боль в стопе сначала тупая и ноющая, постепенно становится всё более острой и локализуется в области повреждения.
Лечение преимущественно консервативное. Помимо периода иммобилизации 6-8 недель, следует обратить внимание пациента на необходимость изменения режима тренировок, а зачастую и режима питания (часто такие переломы встречаются у очень худых пациентов с выраженными ограничениями в диете, а также остеопорозом). В случае если речь идёт о профессиональном спортсмене раннее хирургическое лечение с использованием компрессирующего интрамедуллярного винта с или без пересадки костной ткани показало лучшие результаты в плане скорости сращения и возвращения больного в большой спорт.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Перелом 5-й плюсневой кости
Заболевания
Операции и манипуляции
Истории пациентов
Перелом 5-й плюсневой кости
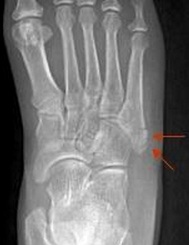
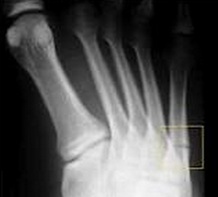
Переломы тела и головки 5-й плюсневой кости мало примечательны, так как их диагностика и лечение подчиняются тем же признакам что и переломы других малых плюсневых костей. Особый интерес представляет собой перелом основания 5-й плюсневой кости, так как он имеет ряд принципиальных отличий. Перелом основания 5-й плюсневой кости часто встречаемая травма. В зависимости от механизма повреждения существуют 3 основных зоны локализации перелома. При форсированной инверсии стопы происходит перелом в первой зоне, при форсированной аддукции стопы во второй зоне, при постоянно повторяющейся перегрузке в третьей зоне. Также перелом основания 5 плюсневой кости часто ассоциирован с повреждениями в суставе лисфранка, разрывах латерального комплекса связок.
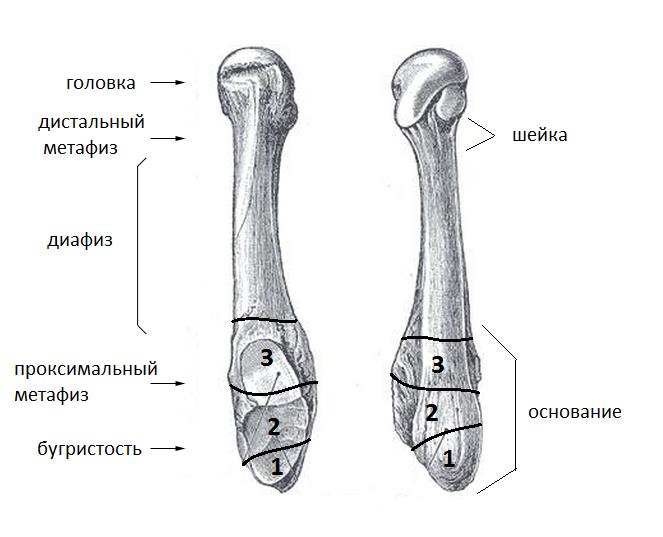
Анатомия 5-й плюсневой кости.
Выделяют 5 основных анатомических областей пятой плюсневой кости: бугристость, основание, диафиз, шейка, головка. К основанию крепятся сухожилия короткой и длинной малоберцовых мышц, третья малоберцовая мышца крепится к проксимальной части диафиза.
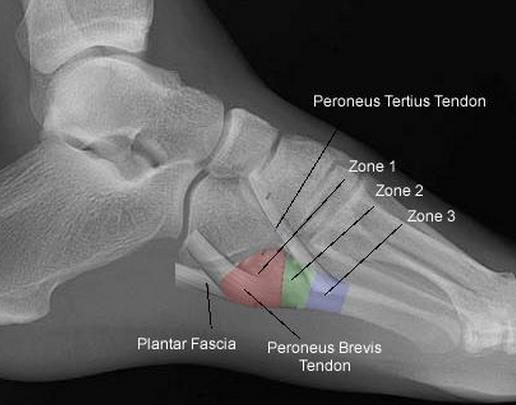
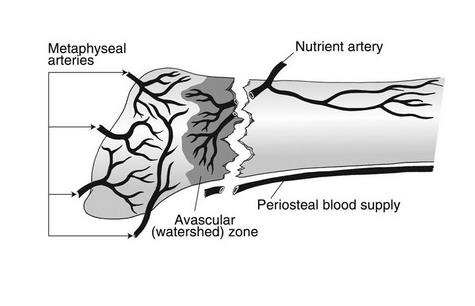
Кровоснабжение осуществляется диафизарной и метафизарной ветвями, вторая зона является областью водораздела этих ветвей, по этой причине переломы во второй зоне склонны к несращению.
Классификация переломов основания 5-й плюсневой кости.
Зона 1 (псевдо-перелом Jones)
Перелом бугорка. Отрывной перелом, происходит из-за избыточно длинной подошвенной связки, латерального пучка подошвенной фасции или резкого перенапряжения малоберцовых мышц. Несращения встречаются редко.
Зона 2 (перелом Jones)
Зона метафизарно-диафизарного перехода. Переходит на предплюсне-плюсневый сустав. Плохо кровоснабжаемая зона. Высокий риск несращения.
Проксимальный перелом диафиза. Располагается дистальнее межплюсневого сочленения. Стресс-перелом у бегунов. Ассоциирован с кавоварусной деформацией и сенсорными нейропатиями. Высокий риск несращения.
Симптомы перелома основания 5-й плюсневой кости.
Боль по наружному краю стопы, усиливающаяси при нагрузке весом тела. При пальпации стандартные боль, крепитация, патологическая подвижность, хотя последние два симптома могут отсутствовать при неполном переломе или переломе без смещения. Боль усиливается при эверсии стопы. Для инструментальной диагностики применяются ренгтгенография в прямой, боковой и косых проекциях, в редких случаях КТ и МРТ.
Лечение переломов основания 5-й плюсневой кости.
Лечение переломов 1-й зоны чаще всего консервативное. Накладывается гипс или используется жёсткий ортез, которые позволяют ходить с полной нагрузкой непосредственно после травмы. Иммобилизация на протяжении 3 недель, после чего рекомендуется ношение специальной обуви с жёсткой подошвой. Некоторая болезненность при нагрузке сохраняется до 6 месяцев.
При переломах во второй и третьей зоне без смещения отломков, требуется более длительная иммобилизация: 6-8 недель. Нагрузку на ногу при этом следует полностью исключить (ходьба на костылях). После появления рентгенологических признаков сращения возможен переход на обувь с жёсткой подошвой.
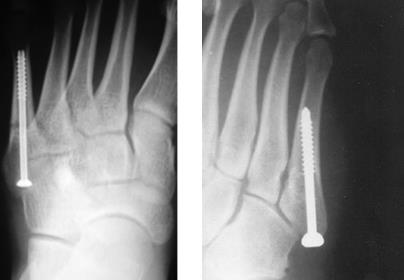
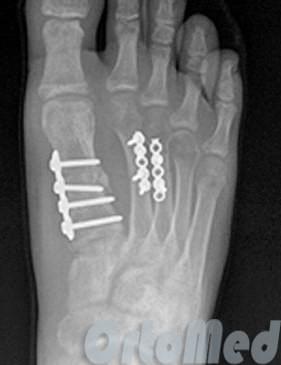
Учитывая высокий риск несращения при переломах во 2 и 3 зонах рекомендовано оперативное лечение. Это связано с тем что в 25% случаев острых переломов и в 50% случаев хронических переломов (с выраженной периостальной реакцией и склерозом внутрикостного канала) в зонах 2 и 3 при лечении методом гипсовой иммобилизации сращения не происходит. При оперативном лечении переломов в зонах 2 и 3 чаще всего применяется внутрикостный остеосинтез при помощи компрессирующего винта. Желательно использовать винты большого диаметра (6-6,5мм) для создания адекватной компрессии и исключения ротационной нестабильности. Применяется две различные техники: в одной винт вводится строго по ходу интрамедуллярного канала, перед этим необходимо тщательно рассверлить канал и пройти его при помощи мечика, чтобы при введении винта не произошло перелома диафиза. При этом нельзя использовать винты большой длинны, так как возможен перелом стенки диафизарного канала в более узкой шеечной части кости. Вторая техника подразумевает введение винта перпендикулярно плоскости перелома с выходом через переднемедиальную кортикальную пластинку диафиза. При этом так же необходимо рассверлить канал и пройти его мечиком.
В ряде случаев возникает необходимость накостного остеосинтеза с использованием костнопластического материала. В качестве костно-пластического материала может быть использовано губчатое вещество из гребня подвздошной кости, проксимального мыщелка большеберцовой кости или костноиндуктивный материал на основе трикальцийфосфата. Для остеосинтеза в этих случаях может быть использована как внутрикостная фиксация компрессирующим винтом, так и накостный остеосинтез пластиной.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть перелом основания 5-й плюсневой кости и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с переломом основания 5-й плюсневой кости, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Переломы плюсневых костей
Плюсневые кости входят в группу мелких трубчатых костей скелета человека. Переломы плюсневых костей являются наиболее распространенным переломами костей стопы. А именно переломы основания пятой плюсневой кости, происходящие в результате инверсии стопы. Локализация перелома должна быть тщательно проанализирована врачом, так как лечение различных по локализации и характеру переломов достаточно сильно разнятся.
Виды переломов плюсневых костей стопы
Есть два основных типа переломов плюсневых:
Так же переломы плюсневой кости стопы классифицируются по локализации, характеру перелома и наличию смещения:
Распространенность
Переломы плюсневых костей составляют от 5% до 6% от всех переломов костей скелета. Они в равной степени распространено среди мужчин и женщин планеты.
Чтобы понять механизм переломов плюсневых костей, вероятно, лучше начать с краткого объяснения анатомии стопы.
Стопа человека состоит из 26 костей:
Все вместе кости стопы образуют очень сложный механизм, который компенсирует колоссальные нагрузки в течение дня и помогает гасить удары при каждом шаге.
Причины переломов плюсневых костей
Основные причины переломов плюсневых костей стопы это:
Симптомы переломов
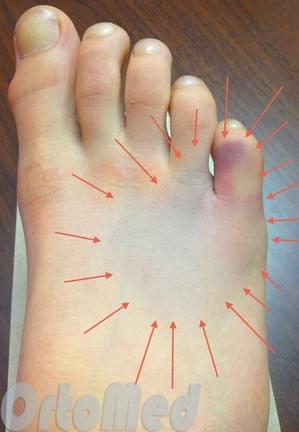
Пациенты с такими симптомами, как правило, испытывают внезапное начало острой, напряженной боли после травмы. Иногда пациент может слышать хруст или щелчок в момент травмы. Боль заставляет пациента хромать. Пациенты с переломом плюсневых костей также сопровождает отек, который нарастает в течение дня и уменьшается ночью. При тяжелых переломах плюсневых костей со смещением очевидной деформации может быть и незаметно.
Диагностика переломов плюсневых костей
Для более детального понимания проблемы, врач выясняет у пациента механизм травмы включая силу, место приложения и направление удара.
Стресс переломы обычно связаны с увеличением интенсивности или продолжительности повторяющихся движений, таких как бег, бальные танцы и др.
Осмотр: Тщательный осмотр и изучение всей стопы и голеностопного сустава имеет решающее значение в выявлении сочетанных повреждений. Деформация, отек и кровоизлияние визуализируются без труда.
Рентгенограмм в 2-х проекциях обычно достаточно, чтобы диагностировать перелом. Но при стресс-переломах без смещения, иногда, их невозможно определить даже очень опытному врачу.
В таких случаях назначаются контрольные рентгенограммы через 10-14 дней, когда происходит резорбция костной ткани в месте перелома. Так же стресс переломы трудно увидеть на рентгеновских снимках, пока они не начали срастаться и не начала образовываться костная мозоль. Как раз её очень хорошо видно на рентгенограммах. Компьютерная томография или МРТ могут быть необходимы для исключения стресс перелома и других патологий стопы.
Первая помощь при переломах плюсневых костей
Исключаются: нагревание поврежденной зоны в течение первой недели, растирание алкоголем и массаж, который может усугубить отек. Например, исключить горячие ванны, сауны. Тепло имеет противоположный эффект по сравнению со льдом. То есть, это стимулирует кровоток.
Важно ограничить нагрузку при ходьбе (не опираться полностью на стопу), пока повреждение не будет диагностировано доктором.
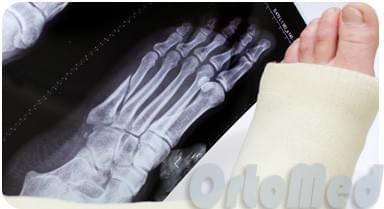
Лечение переломов плюсневых костей стопы
Консервативное лечение плесневой кости
Тактика лечения будет зависеть от локализации перелома и его тяжести.
Мы убеждены, что при переломах без смещения взрослым пациентам накладывать гипс нет необходимости, так как это доставляет много неудобств, и они в состоянии понять, что нужно ограничить нагрузку, для скорейшего сращения перелома. Смещения костных отломков не происходит без нагрузки. Но нашим юным пациентам трудно объяснить, что на ногу нельзя наступать или ходить только с опорой на пятку. Поэтому детей мы гипсуем.
Как правило при травматических переломах рекомендуют ходить только с опорой на пятку либо вовсе без опоры, передвигаясь с костылями.
При стресс-переломах рекомендуется ходить с частичной нагрузкой на стопу, но обязательно в индивидуальных ортопедических стельках, которые «разгружают» поврежденный участок.
Если перелом плюсневой кости с незначительным смещение, выполняется попытка репозиции и фиксация гипсовой лонгетой.
Если перелом сопровождается значительным смещением костных отломков (более чем на половину ширины плюсневой кости) решается вопрос об операции.
Операция при переломе плюсневой кости
Показанием к операции при переломе является смещение отломков плюсневой кости больше чем на половину ширины кости.
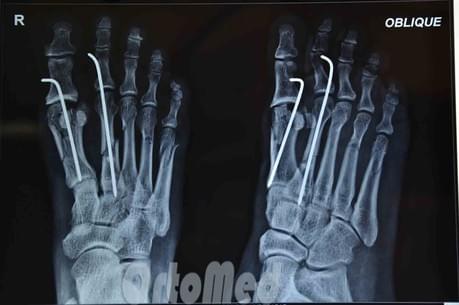
Чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца.
Минусы: концы спиц остаются над кожей, для того чтобы спицу можно было удалить после срастания перелома; риск инфицирования раны и проникновение инфекции в область перелома; длительное ношение гипсовой повязки 1 месяц; неудобства в повседневной жизни.
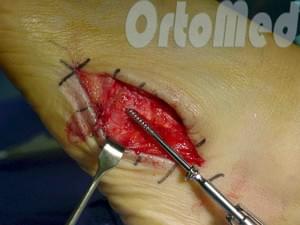
Открытая репозиция перелома
Открытая репозиция при переломе плюсневой кости стопы, накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной плюсневой кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении.
Гипсовая иммобилизация не проводится, так как металлоконструкция, фиксирует отломки.
Разрешается ходьба с опорой на пяточную область в течение месяца.
Реабилитация после перелома плюсневой кости
Как только перелом плюсневой кости срастется и уменьшится боль, врач позволит дозированно наступать на стопу, постепенно увеличивать нагрузку.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Переломы костей стопы
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
МКБ-10
Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
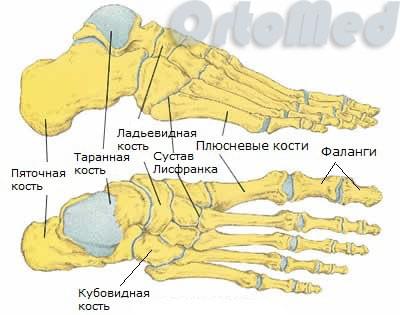
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Переломы таранной кости
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Симптомы
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
Лечение
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы ладьевидной кости
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Симптомы
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
Лечение
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Переломы кубовидной и клиновидных костей
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Переломы плюсневых костей

Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
Симптомы
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Лечение
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
Переломы фаланг пальцев стопы
Симптомы
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
Лечение
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.