Панариций — причины и лечение воспаления тканей пальца
Панариций – это острое гнойное воспаление тканей пальца, возникающее в случае их инфицирования при различного рода травмах: отрывании заусениц, ссадинах, занозах, колотых ранах и т.д.
Панариций вне зависимости от локализации – на пальце руки или на ноге – это не только неприятное и эстетически непривлекательное, но и достаточно опасное явление. Мало кто понимает, какие последствия могут быть от простого откусывания заусеницы или неудачно прищемленного ногтя.
Почему развивается воспаление?
Непосредственной причиной развития воспалительного процесса является проникновение условно-патогенных микроорганизмов, обитающих на теле человека (преимущественно, стрептококков), через поврежденные участки кожи в более глубокие слои.
К предрасполагающим факторам панариция относят:
Виды
Панариций на пальце в зависимости локализации воспаления бывает поверхностным и глубоким.
К поверхностным формам относят:
Кожный панариций – гной локализуется под эпидермисом кожи, образуя видимый пузырь. Настоятельно не рекомендуется самостоятельно пытаться его вскрывать, так как под ним может быть более глубокое воспаление.



Околоногтевой панариций, или паронихия – очаг воспаления в данном случае локализуется под корнем ногтя, а воспалительный процесс затрагивает мягкие ткани, окружающие ноготь, и сопровождается покраснением, припухлостью и нависанием мягкого валика над ногтем.



Подногтевой панариций – данная форма развивается после некачественно проведенного маникюра/педикюра или в результате распространения гноя при неизлеченном околоногтевом воспалении. Сопровождается распирающей, пульсирующей болью под ногтем. Кроме того, возможно его отслоение



Подкожный панариций – характеризуется увеличением объема пальца, затруднением движения им, сглаженностью межфаланговых складок, а также пульсирующими, нарастающими болями, которые часто являются причиной нарушения сна, вплоть до бессонницы.





Если игнорировать возникшую проблему, воспаление, даже кажущееся незначительным, может перейти в более глубокий ткани, вызывая сухожильную, костную, суставную формы.
Сухожильный панариций – воспаление сухожильного влагалища и сухожилие сгибателя пальца. Происходит утолщение пальца, зачастую его трудно разогнуть из-за сильной боли. Особенную опасность в этом случае представляют повреждения большого пальца и мизинца, так как воспаления ввиду анатомической связи может перейти на предплечье, что может привести к тяжелой форме флегмоны.



При суставном и костном панариции боли носят постоянный, пульсирующий, тупой характер. Движения пальцем затруднены ввиду распространенной отечности и сильной боли. Характерно и образование свищей, из которых продолжительное время истекает гной.
Особо опасным считается пандактилит – воспаление всех тканей пальца, что может привести в конечном итоге к его ампутации. Палец отечный, сине-багрового цвета. Процесс сопровождается выраженной интоксикацией организма, воспалением регионарных лимфатических узлов. Боли при пандактилите приобретают невыносимый, распирающий характер, при этом локализуются не только в пальце, но и в кисти.
Лечение панариция
Лечение заболевания любой формы должно проводиться под контролем специалиста. Опасность игнорирования проблемы или самолечения заключается в том, что даже при видимом минимальном воспалении процесс может сочетаться с более тяжелыми формами, а также отсутствие полной асептики, антисептики и стерильности зачастую приводит к распространению гнойного процесса на окружающие ткани.
Лечение кожной формы допускает местную терапию – срезание отслоившегося эпидермиса и полную обработку гнойной раны вне зависимости от ее размеров.
При подногтевом панариции ноготь удаляется полностью под местной анестезией.
Лечение сухожильной, суставной и костной форм также требуют оперативного, причем незамедлительного, хирургического вмешательства: гнойная полость вскрывается, промывается и тщательно обрабатывается антисептиками, при этом возможно повторное проведение манипуляции (в зависимости от распространенности и запущенности процесса).
Терапия также включает в себя:
Категорически запрещается применение горячих ванночек и компрессов, так как это благоприятная среда для более быстрого размножения возбудителя и распространения инфекции.
Залогом успешного лечения панариция на пальце руки или ноги является своевременное обращение за медицинской помощью и грамотно подобранная терапия. Намного легче лечить начальные неосложненные формы, чем запущенные случаи панариция, которые нередко заканчиваются ампутацией пальца.
Панариций
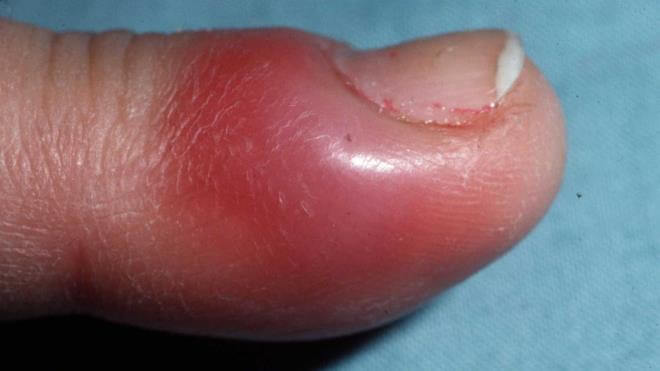
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция
Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
Профилактика панарация
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
Местное лечение гнойных ран
Местное лечение – один из самых древних способов лечения гнойных ран. В настоящее время основным методом лечения гнойных ран, в т.ч. гнойных ран при сахарном диабете, является радикальная хирургическая обработка с последующим пластическим закрытием раневого дефекта. Однако в ряде случаев при оперативном вмешательстве не всегда удается адекватно удалить все нежизнеспособные ткани. В этой ситуации, для подготовки нагноившейся раны к кожной пластике или её спонтанного заживления, местной терапии отводится важная роль.
Основной принцип при консервативном лечении гнойных ран – направленное применение перевязочных средств с дифференцированным действием на раневой процесс с учетом его фазы и особенностей течения.
Течение первой фазы раневого процесса неоднородно и может проявляться, как ограниченными сухими некрозами, струпом, так и обильно экссудирующей раной. Задачами лечения в первой фазу являются: подавление инфекции в ране, активизация процессов отторжения некротических масс, сорбция и эвакуация раневого отделяемого.
В первую фазу раневого процесса в качестве местного лечения гнойных ран наиболее часто применяются препараты из группы антисептиков (йодофоры, пронтосан, лавасепт) и мазей на гидрофильной основе (левомеколь, диоксиколь). При лечении сильноэкксудирующих гнойных ран целесообразно применение биологически активных перевязочных средств из группы дренирующих сорбентов (диотевин, анилодиотевин). При слабой экксудации раны с формированием сухих некрозов возможно комбинирование дренирующих сорбентов с гидрогелеавыми повязками (Гидросорб, Супрасорб G, АПОЛЛО-ПАК) (рис.1).
Рис.1 Лечение пациента с ожоговой раной голени с помощью гидрогелевых повязок
При наличии в ране участков влажных некрозов в качестве местной терапии используются альгинаты кальция (Сорбалгон, Супрасорб А, Альгисайт) для скорейшего отторжения омертвевших тканей (рис.2).
Рис.2 Местное лечение гнойной раны у больного с диабетической стопой
проводится повязкой «сорбалгон»
После очищения раны от некрозов, появления грануляций, ликвидации перифокального воспаления и инфильтрации тканей необходимо решать следующие задачи: подавление инфекции в гнойной ране, создание оптимальных условий для роста грануляционной ткани и эпителизации, стимулирование репаративных процессов, подготовка к пластическому закрытию раневого дефекта.
Рис. 3 Структура современных раневых покрытий
Во вторую и третью фазы раневого процесса лечение гнойных ран продолжают мазями на водорастворимой и гидрофильно-эмульсионной основе (Винилин, Актовегин, Солкосерил, облепиховое масло), стимулирующими раневыми покрытиями (Коллахит) (рис.4), гидрогелями (Гидросорб, АППОЛО ПАК, Супрасорб G) и гидрокаллоидами (Гидроколл, Супрасорб Н). Его осушествляют до полной эпителизации раны или кожной пластики.
Рис.4. Раневое покрытие «коллахит»
Таким образом, местное лечение гнойных ран с дифференцированным применением современных перевязочных средств с учетом фазы и характера раневого процесса позволяет в скорейшие сроки подготовить рану к кожной пластики, а при невозможности ее выполнения в кротчайшие сроки добиться полной эпителизации раневого дефекта.
ОШИБКИ И ОСЛОЖНЕНИЯ при оказании медицинской помощи больным с гнойно-воспалительными заболеваниями пальцев и кисти на амбулаторном и стационарном этапах
Проблема оказания медицинской помощи больным с гнойно-воспалительными заболеваниями пальцев и кисти остается актуальной, так как распространенность этой патологии в России достаточно высока.
Проблема оказания медицинской помощи больным с гнойно-воспалительными заболеваниями пальцев и кисти остается актуальной, так как распространенность этой патологии в России достаточно высока. Предупредить длительную нетрудоспособность и инвалидизацию при панарициях и флегмонах кисти возможно при оказании медицинской помощи даже на уровне поликлиники, так как в подавляющем большинстве случаев причиной их развития является оставленная без должного внимания микротравма. К сожалению, уровень хирургического лечения больных с гнойной патологией пальцев и кисти на амбулаторном этапе часто не соответствует современным достижениям хирургии кисти.
В ГКБ № 4 Москвы функционирует специализированное отделение хирургии гнойной патологии пальцев и кисти, где концентрируются больные с гнойной инфекцией верхних конечностей. Только в течение 1998 года оказана стационарная помощь 1500 больным. Анализируя качество оказания медицинской помощи, которую получали пациенты до поступления в стационар, мы выделили ряд характерных ошибок. Во избежание их повторения мы позволили себе представить рекомендации о рациональных, с нашей точки зрения, подходах к лечению панарициев и флегмон кисти на амбулаторном этапе.
Ошибки при хирургической обработке случайных гнойных ран
Наиболее характерной ошибкой поликлинических хирургов является отказ от первичной хирургической обработки случайных гнойных ран. Гнойная рана обязательно должна подвергаться хирургической обработке — под проводниковой анестезией выполняется некрэктомия с ревизией всех поврежденных структур. Особого внимания требуют раны на тыльной поверхности пальцев и кисти в проекции межфаланговых и пястно-фаланговых суставов. Если рана получена при ударе о зубы, в большинстве случаев следует ожидать проникновения раны в полость сустава с дальнейшим развитием деструкции суставных концов. Мы наблюдали 13 пациентов, у которых амбулаторно были произведены разрезы на тыльной поверхности кисти по поводу флегмоны, развившейся после травмы о зубы, но ни у одного из них не было диагностировано повреждение капсулы пястно-фалангового сустава.
Поэтому, если в ходе ревизии выявлено повреждение капсулы сустава, следует произвести артротомию с тщательной санацией полости сустава антисептиками, а операцию завершить дренированием полости сустава.
Ошибки диагностики. Для установления правильного диагноза на уровне поликлиники не требуется дорогостоящего оборудования или выполнения сложных анализов. Вполне достаточно собрать анамнез, внимательно осмотреть больного и выполнить рентгенограмму кисти. Неправильный диагноз формы панариция или флегмоны кисти влечет за собой неадекватное оперативное пособие и в конечном итоге может привести к прогрессированию заболевания. Не останавливаясь на клинической картине заболеваний, изложенной во многих руководствах, считаем необходимым выделить ряд важных аспектов, которые помогут поставить правильный диагноз.
Гнойное воспаление на ладонной и тыльной поверхностях пальцев и кисти протекает по-разному вследствие различного строения подкожной клетчатки. На тыле кисти распространение гнойного экссудата происходит в основном по плоскости, тогда как на ладонной поверхности зона некроза быстро распространяется в глубину тканей, вовлекая в деструктивный процесс сухожильные и костные структуры. Строение клетчатки ладонной поверхности по типу «сот» делает бесперспективными попытки консервативного лечения гнойных ран этой локализации без хорошей некрэктомии, тогда как на тыле консервативные мероприятия в ряде случаев могут быть оправданны.
При длительном гнойном отделяемом из раны дистального отдела ногтевой фаланги пальца (в течение пяти и более дней) следует учесть возможность развития костного панариция с поражением гребешка ногтевой фаланги, даже при отрицательной рентгенологической картине. В этой зоне процесс очень быстро распространяется до кости, а изменения на рентгенограмме, как правило, запаздывают и проявляются на 10-14-й день заболевания.
При локализации ран и воспалительных явлений на пальцах в проекции сухожильных влагалищ сгибателей следует обязательно проверять наличие болезненности при пальпации пуговчатым зондом в проекции «слепого заворота» сухожильных влагалищ даже при неизменных кожных покровах в этой области. Выраженная болезненность по ходу сухожилий сгибателей, обусловленная скоплением воспалительного экссудата, позволяет заподозрить развитие сухожильного панариция, а при этой патологии оперативное пособие должно быть выполнено как можно раньше во избежание развития некроза сухожилий.
Появление патологической боковой подвижности и крепитации в межфаланговом суставе, особенно при локализации ран в проекции сустава, позволяет с большой уверенностью поставить диагноз суставного или костно-суставного панариция.
Раны в проекции пястно-фаланговых суставов после удара о зубы требуют тщательной ревизии, так как часто проникают в полость сустава, что остается нераспознанным при осмотре. В дальнейшем, когда развиваются деструктивные очаги в сочленяющихся костных структурах, функция сустава и пальца бывает необратимо потеряна.
Ошибки при выполнении анестезии. Одной из часто встречаемых ошибок является неадекватная анестезия. Больные долго помнят чувство боли во время операции и в дальнейшем со страхом ждут повторения своих ощущений, что в ряде случаев служит поводом для отказа от операции.
Кроме того, метод анестезии не всегда выбирается правильно. С нашей точки зрения, при гнойно-воспалительных заболеваниях пальцев и кисти местная инфильтрационная анестезия не должна применяться, как не обеспечивающая адекватного обезболивания. Показано выполнение проводниковой анестезии на различных уровнях (на уровне пястных костей, лучезапястного сустава, верхней трети предплечья, подмышечной ямки), причем место инъекции анестетика должно быть расположено вне зоны воспаления. Считаем категорически противопоказанным многократное введение местноанестезирующих растворов с антибиотиками в воспаленные отечные ткани в качестве лечебной манипуляции, так как эта процедура приводит к дальнейшему повышению внутритканевого давления с последующим некрозом мягких тканей.
Ошибки при выборе операционного доступа. В наших наблюдениях встречались пациенты с двумя и тремя параллельными разрезами по ладонной поверхности одной фаланги пальца. При этом кожные «мостики» некротизировались, разрезы не обеспечивали адекватного оттока экссудата, а самое главное, подобные раны затрудняют дальнейшее выполнение радикальной некрэктомии.
Доступ при операции по поводу гнойно-воспалительных заболеваний пальцев и кисти должен выбираться в зависимости от наличия или отсутствия ран. При уже имеющихся повреждениях кожных покровов на тыльной или ладонной поверхности дефект кожи необходимо экономно иссечь и разрез моделировать по типу Z-образного на пальцах и дугообразного или S-образного на кисти. При ранах на боковых поверхностях пальца разрез расширяем по «нейтральным линиям». При неповрежденных кожных покровах доступ на пальцах должен осуществляться по боковым поверхностям или Z-образно с тыльной поверхности. Ладонную поверхность пальца необходимо максимально щадить. Категорически неприемлемо проводить длинные продольные разрезы по ладонной и тыльной поверхностям как пальцев, так и кисти, поскольку в дальнейшем это приводит к выраженным рубцовым контрактурам и резким расстройствам чувствительности.
Ошибки при обработке гнойного очага. Грубейшей и, к сожалению, наиболее часто встречаемой ошибкой является выполнение кожного разреза без иссечения некротизированных тканей в надежде на дальнейшее самостоятельное отторжение некрозов на перевязке. Такая тактика порочна, так как после вскрытия давление в тканях снижается, уменьшаются боли, что врачом и пациентом расценивается как положительная динамика, а в это время гнойно-деструктивный процесс прогрессирует в глубь тканей, поражая важные анатомические образования. В дальнейшем радикальная некрэктомия может вылиться в ампутацию пальца или фаланги.
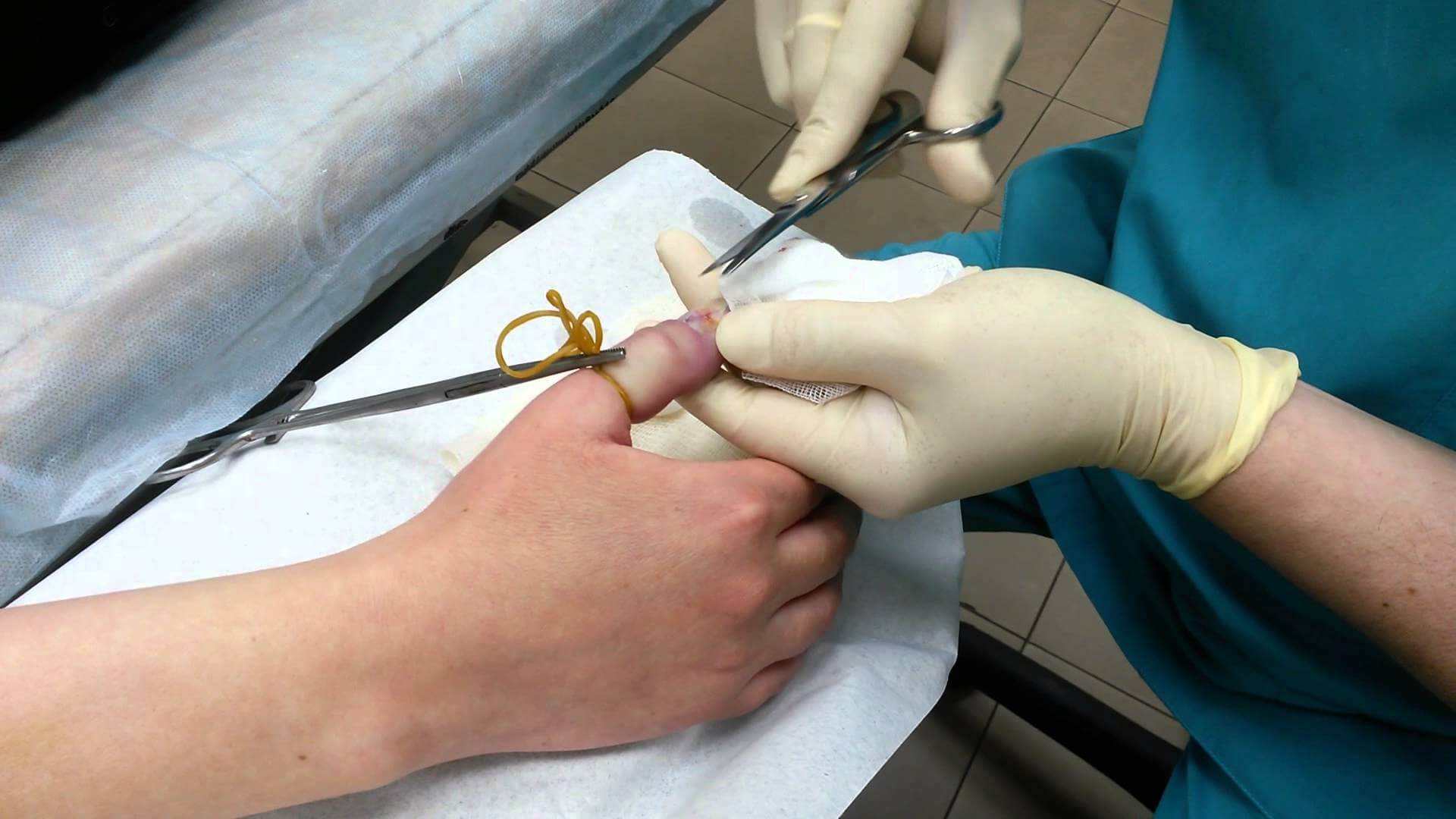
Некрэктомия — обязательное условие хирургического лечения панарициев и флегмон кисти.
Любое удаление нежизнеспособных тканей на пальцах и кисти должно выполняться при полном обескровливании, что достигается наложением резинового жгутика на основание пальца или манжеты от тонометра на предплечье. Допустимо также использование резинового бинта на предплечье, который накладывается по спирали. Манипулирование в тканях «вслепую» может привести к повреждению сосудисто-нервного пучка и сухожильных структур со всеми вытекающими отрицательными последствиями.
Ошибки при завершении операции и ведении послеоперационного периода. Некрэктомия на пальцах и кисти завершается санацией полости растворами антисептиков и рыхлым выполнением раны марлевыми полосками или салфетками с мазями на водорастворимой основе (левосин, левомеколь и т. д.). Использование линимента по Вишневскому, а также ихтиоловой мази на современном этапе неприемлемо, так как эти средства способствуют прогрессированию гнойно-деструктивного процесса.
При отсутствии признаков ухудшения местного процесса полоска из раны удаляется на второй-третий день. Визуально оценивается состояние полости. В случае адекватной некрэктомии стенки полости в эти сроки уже чистые, появляются грануляции, отделяемое из раны скудное, серозно-гнойное. Если же рана с обильным гнойным отделяемым, с некротическими тканями, перифокальным воспалением без тенденции к купированию, необходимо решать вопрос о повторной некрэктомии.