Что такое кровотечение носовое? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лапутина С. В., ЛОРа со стажем в 19 лет.
Определение болезни. Причины заболевания
Точную частоту носового кровотечения определить невозможно, поскольку большинство эпизодов разрешаются либо самопроизвольно, либо с помощью самолечения и не фиксируются.
Для большинства людей носовое кровотечение не является серьёзной неприятностью. Однако оно может быть опасным для больных с тяжёлыми заболеваниями (например, с гемофилией) и для пожилых людей, приводя к значительной кровопотере и резкому падению кровяного давления.
Симптомы носового кровотечения
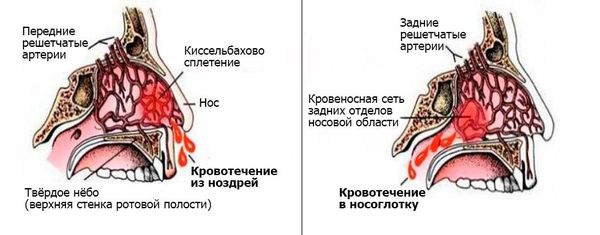
Носовое кровотечение является симптомом, а не самостоятельным заболеванием. В современной медицинской литературе принято разделять носовые кровотечения на передние и задние.
Задние кровотечения встречаются гораздо реже, протекают тяжелее и угрожают жизни больного. Спонтанно они возникают в основном у пожилых пациентов, имеющих сопутствующие заболевания, например гипертоническую болезнь или нарушение свёртывания крови. Заднее кровотечение может сперва протекать бессимптомно или постепенно проявляться тошнотой, кровавой рвотой, анемией, кровохарканьем, чёрным жидким стулом.
Небольшой объём кровопотери до 100-150 мл не причиняет большого вреда организму, однако дети или пациенты с лабильной психикой могут впасть в панику или потерять сознание.
При дальнейшей потере крови нарастают следующие симптомы:
Если помощь не оказана вовремя, состояние ухудшается:
Патогенез носового кровотечения
Основная причина кровотечения — это повреждение сосудов носовой полости, пазух носа или носоглотки. Сосуды могут повреждаться в результате травмы или спонтанного разрыва.
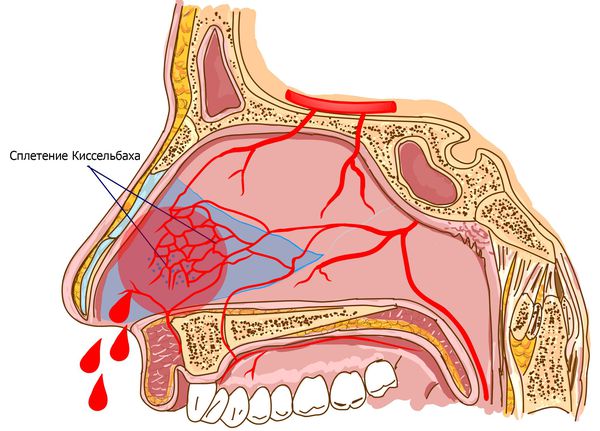
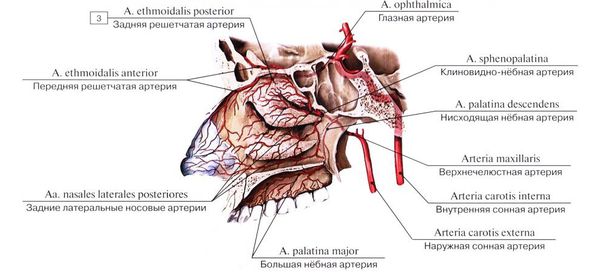
Основными сосудами, обеспечивающими кровоснабжение полости носа и перегородки, являются передняя и задняя решетчатые артерии (верхние отделы), клиновидно-нёбная артерия (задние отделы), большая нёбная артерия и верхняя губная артерия (нижние отделы). Ветви этих артерий создают анастомозы (переплетения) и в некоторых местах подходят очень близко к поверхности слизистой оболочки.
В передних отделах носовой перегородки с обеих сторон расположено богатое кровью сосудистое сплетение, которое образовано переплетениями вышеперечисленных артерий. Этот участок назван в честь немецкого отоларинголога зоной Киссельбаха или киссельбаховым сплетением. У детей носовые кровотечения чаще всего возникают именно из этой области.
Кровотечение из носа, которое повторяется неоднократно, называют рецидивирующим. Чаще всего оно вызвано следующими причинами:
Классификация и стадии развития носового кровотечения
Классификация носового кровотечения сложна, в упрощённом варианте она представлена в следующем виде :
1. Нарушение целостности сосудистой стенки:
2. Нарушение свёртывания крови:
3. Истончение слизистой оболочки
1. Носовые кровотечения из сосудов полости носа:
2. Носовые кровотечения из сосудов, расположенных вне полости носа:
3. По периодичности:
— слабость, головокружение, сердцебиение;
— бледность слизистых;
— пульс не более 100 уд./мин;
— артериальное давление (АД) в пределах нормы;
— содержание гемоглобина не менее 100 г/л;
— дефицит объёма циркулирующей крови (ОЦК) не превышает 20 %
— пульс до 110 уд./мин;
— АД не ниже 90 мм рт. ст.;
— содержание гемоглобина не менее 80 г/л;
— дефицит ОЦК составляет 20–30 %
— возможны потеря сознания и кома;
— пульс 110 уд./мин и более;
— АД ниже 90 мм рт. ст.;
— содержание гемоглобина в крови менее 80 г/л;
— на ЭКГ появляются признаки ишемии миокарда;
— дефицит ОЦК — 30 %;
— при дальнейшем кровотечении развивается геморрагический шок
Осложнения носового кровотечения
Осложнения кровотечения могут быть вызваны как кровопотерей, так и последствиями способов его остановки. Наиболее частое осложнение кровотечений — острая кровопотеря. Слабое кровотечение можно остановить самостоятельно, оно не несёт серьёзной опасности. Массивное кровотечение приводит к высокой кровопотере, которая нарушает кровообращение и жизнедеятельность организма.
Для этого состояния характерны:
Методы остановки носовых кровотечений также имеют свои особенности, связанные с анатомией и физиологией слизистых оболочек. Применение тампонады носа может приводить к следующим последствиям: сдавлению здоровых сосудов, нарушению целостности слизистой оболочки носа, что способствует рецидивам.
Диагностика носового кровотечения
Диагностика включает общий осмотр, ЛОР-осмотр и лабораторное обследование.
Общий осмотр
Уже при первичном осмотре можно выявить симптомы, относящихся к возможным причинам развития кровотечения.
При наследственных гемофилиях наблюдается поражение скелета и прочие признаки патологии опорно-двигательного аппарата. Обращают на себя внимание синяки, кровоизлияния в области склеры, участки точечных кровоизлияний (петехиальная сыпь) на фоне общей бледности кожи.
О заболеваниях печени может говорить желтоватая окраска кожи, слизистых оболочек, глазных склер.
При болезни Рандю-Ослера (генетической патологии, которая возникает в результате недоразвития эндотелия сосудов) появляются характерные сосудистые пятна размером с булавочную головку на губах, крыльях носа и других участках кожи.
При гипертонической болезни — покраснение кожи, повышенное артериальное давление.
ЛОР-осмотр
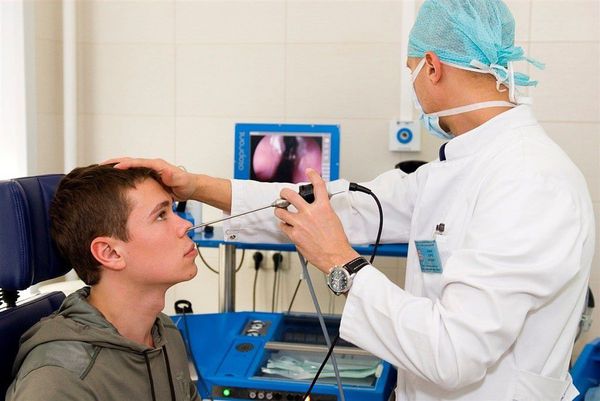
В обязательном порядке проводится передняя риноскопия (осмотр передних отделов носа), задняя риноскопия (осмотр задних отделов носа), фарингоскопия (осмотр полости рта и глотки).
Наиболее предпочтителен осмотр пациента при помощи эндоскопа. При эндоскопии можно выявить кровоточащий сосуд, тщательно осмотреть носоглотку и наиболее труднодоступные участки носовой полости.
В последние годы при патологии носа и околоносовых пазух активно применяют функциональные исследования:
Лабораторное обследование
Всем пациентам с кровотечением необходимо произвести лабораторную диагностику, в которую входят:
Лечение носового кровотечения
Остановка кровотечения из носа — одна из самых ранних медицинских практик. Ещё Гиппократ предложил сжимать крылья носа для предотвращения кровопотери. Так как носовое кровотечение может встретиться в жизни каждого человека важно знать правильный порядок действий.
Доврачебная помощь:
Если кровотечения рецидивируют (повторяются) несколько раз в месяц, следует обязательно обратиться к ЛОР-врачу в плановом порядке.
Врачебная помощь.
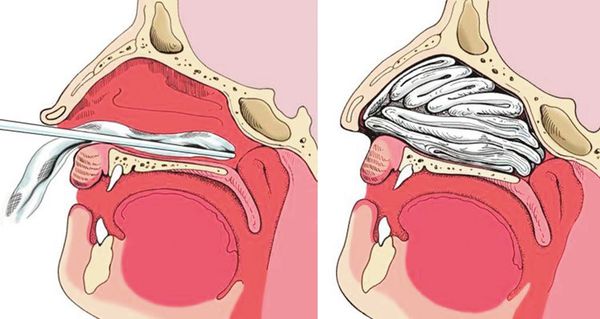
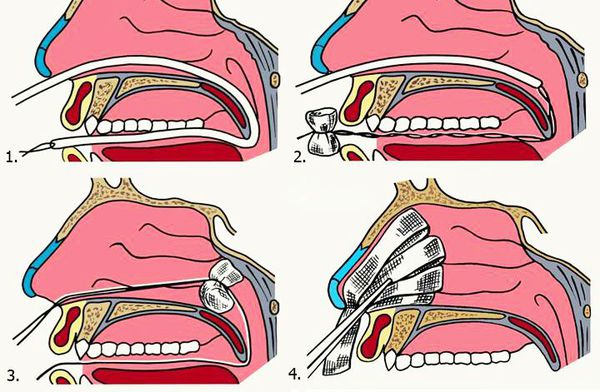
Различают два способа выполнения тампонады носа: переднюю и заднюю. В большинстве случаев достаточно передней тампонады.
2. Задняя тампонада. Если после выполнения передней тампонады кровь продолжает стекать по задней стенке глотки, прибегают к задней тампонаде носа. При помощи специального катетера в носоглотку заводят плотный тампон квадратной формы, устанавливают его в задних отделах носа, далее вновь проводят переднюю тампонаду и фиксируют носоглоточный тампон с помощью нитей. Вместо марлевых тампонов в нос могут устанавливать специальные губки, пропитанные гемостатиком — веществом, улучшающим свёртываемости крови. Кроме того, разработаны специальные баллонные носовые катетеры, которые устанавливаются в носовой ход и раздуваются воздухом, что является альтернативой классической тампонаде носа.
Возможные последствия остановки кровотечения путём введения в носовую полость тампонов:
В случае, если повреждённый сосуд небольшой и обнаружен врачом, остановить кровотечение можно с помощью современного медицинского оборудования: лазерной фотокоагуляции, криокоагуляции, диатермокоагуляции с помощью игольчатого электрода, коагуляции холодноплазменным методом.
Медикаментозная терапия.
Одновременно с механическими способами остановки носового кровотечения применяется медикаментозная терапия:
Прогноз. Профилактика
Прогноз зависит от причины кровотечения, общего состояния пациента, наличия и степени выраженности основного заболевания. В большинстве случаев прогноз благоприятный.
Для предупреждения повторных носовых кровотечений пациенту необходимо соблюдать следующие рекомендации:
Пациент также должен знать меры профилактики в отношении своего основного заболевания и придерживаться медицинских рекомендаций. Основные меры профилактики — контроль артериального давления, выявление и лечение заболеваний свёртывающей системы крови и своевременное обращение за медицинской помощью.
Стул с кровью
Статья проверена 30.03.2021. Статью проверил специалист: Вотяков Олег Николаевич, хирург, проктолог, флеболог, высшая категория, зам.главного врача, зав. стационаром.
Помните, что в норме крови в стуле не должно быть никогда. Если кровь присутствует (даже в малых количествах и изредка), это говорит о наличии заболевания, которое требует лечения.
Причинами появления крови в испражнениях могут быть как достаточно безобидные (например, эррозии в анальном канале), так и очень серьезные болезни (геморрой, рак). Но в любом случае без грамотно проведенного лечения избавиться от крови (и от заболевания) не получится.
Кровотечение может проявляться как следами крови в самом стуле, так и каплями крови в унитазе или мазками на туалетной бумаге. Это признак нарушения целостности ткани (слизистой оболочки, сосудов), что является поводом для посещения врача-проктолога и проведения полного обследования. Зачастую для постановки диагноза необходим не только поверхностный осмотр (ректальное исследование), но и проведение колоноскопии, поскольку, например, онкологические заболевания, симптомом которых может являться кровь в стуле, можно выявить только при помощи инструментальной диагностики.
Нельзя игнорировать кровь в стуле – чем дольше вы оттягиваете посещение врача, тем сложнее будет лечение и сомнительней полное и легкое выздоровление.
Цвет крови в стуле
Цвет крови очень важен для диагностики, поскольку, чем ближе к анусу источник проблемы, тем светлее кровь. Если кровь алого цвета, это, скорее всего, связано с трещинами в анальном отверстии или наружным геморроем (как следствие запора), кровь темного, почти черного цвета свидетельствует о внутренних патологиях (кишечник).
Характер кровотечения
Кровотечение может быть трех типов:
Заболевания
Основные заболевания, признаком которых является наличие крови в стуле:
Существуют состояния, при которых кал в крови можно считать относительной «нормой». Например, на последних триместрах беременности многие женщины жалуются на наличие крови в стуле – это связано с геморроем, который является частым «спутником» будущих мам. Как правило, в большинстве случаев после родов организм восстанавливается и геморрой уходит вместе с кровью в стуле. Если состояние не улучшилось, то необходимо обратиться к врачу для коррекции состояния. Отсутствие лечения может привести к ухудшению ситуации.
Что делать, если в стуле кровь?
Даже если кровь в стуле не сопровождается болью, это не повод сидеть дома и ждать, когда что-то изменится. Хроническое кровотечение вызывает развитие малокровия (анемии), от чего состояние будет только ухудшаться.
Кроме того, при многих заболеваниях (например, полипы или рак) на начальных стадиях развития болезненных ощущений просто нет. Чтобы болезнь не стала запущенной, ее необходимо своевременно диагностировать.
Ректальное кровотечение – это повод немедленного обращения к специалисту. Стоит настраиваться на проведение не очень приятных, но очень нужных процедур – ректального обследования и, при необходимости, колоноскопии. Только с учетом всех проведенных диагностических мероприятий можно поставить точный диагноз и назначить эффективное лечение.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
При какой температуре сворачивается кровь у человека
Виды температуры
В медицинской практике принято выделять следующие виды температуры тела человека:
Ну а теперь рассмотрим каждый вид более детально и постараемся разобраться, какая нормальная температура тела у человека.
В каком случае можно говорить о норме
Нормальная температура тела человека может зависеть от:
Многие интересуются температура 37° С это нормально или нет. Так вот, вариантом нормы считается:
Если наблюдается колебание температуры в любую сторону на 0,5-1,5 ° С, это свидетельствует о нарушении функционирования организма.
При появлении желания определить точные показатели нормальной температуры тела необходимо обратиться за помощью к врачу. Если же такой возможности нет, то в таком случае это можно сделать самому. Необходимо проводить измерения температурных показателей три раза в сутки в течение нескольких дней и фиксировать их. После этого разделить суммы утренних, дневных и вечерних показателей на число измерений. Средний показатель и будет являться нормальной температурой.
Гипотермия
Данные проведенных наблюдений указывают на то, что гипотермия диагностируется у людей гораздо реже по сравнению с гипертермией, однако она также представляет опасность для жизни человека. Критическая температура тела человека 27 ° С, и она может становиться причиной коматозного состояния. Однако зафиксированы случаи когда минимальная температура тела человека была 16 ° С и он выживал.
Под пониженной температурой тела следует считать показатели ниже нормальных на 0,5 ° С — 1,5 ° С. Если же они снижаются более чем на 1,5 ° С, то такое состояние принято называть гипотермией, оно требует обязательного обращения за медицинской помощью.
Основной причиной снижения температуры является грипп или простуда. Если у человека слабая иммунная защита и организм, то он не имеет возможности осуществлять борьбу с инфекционным процессом, это проявляется снижением температурных показателей.
К факторам, которые влияют на снижение температуры, также относят:
О снижении температурных показателей свидетельствует потеря сил, головокружение и сонливость.
Существует немалое количество способов, которые помогают устранить гипотермию, подавляющее большинство из них не требуют приема медикаментозных препаратов. Лекарство применяется только в том случае, если к данному состоянию привела болезнь с тяжелым течением.
Для нормализации температурных показателей можно:
Повышенные температурные показатели
Повышенную температуру классифицируют на четыре вида, а именно:
При таких температурных показателях могут появляться судороги, поэтому данное состояние требует особого внимания. Чаще всего к такой температуре приводят вирусы и бактерии, атакующие человеческий организм, а также ожоги и травмы.
Что касается факторов, которые могут приводить к подъему температуры до высоких цифр, то их может диагностировать только врач, однако чаще всего это происходит из-за:
О высоких температурных показателях могут свидетельствовать следующие симптомы:
Обязательно нужно сбивать температуру, если ее показатели превысили отметку 38,5° С, лучшим вариантом будет консультация врача. Объясняется это тем, что данное патологическое состояние указывает на присутствие в организме болезни.
Особого внимания требует субфебрилитет, очень важно определить границу между нормальным состоянием и формированием патологического процесса в организме.
Медицинские работники выделяют гипертермию и лихорадку, все зависит от провоцирующего фактора повышения температурных показателей.
Гипертермия
Гипертермия характеризуется перегревом организма в результате воздействия высоких температурных показателей окружающей среды или нарушения процесса теплообмена. Наблюдается расширение сосудов и выделение чрезмерного количества пота.
Лихорадка
Лихорадка характеризуется повышением температурных показателей в результате защитной реакции организма на воздействие патогенных факторов. К формированию данного патологического состояния могут приводить:
В детском возрасте лихорадка может наблюдаться во время прорезывания зубов.



При скольки градусах сворачивается кровь
— это важнейший этап работы системы гемостаза, отвечающий за остановку кровотечения при повреждении сосудистой системы организма. Совокупность взаимодействующих между собой весьма сложным образом различных факторов свёртывания крови образует
систему свёртывания крови
.
Свёртыванию крови предшествует стадия первичного сосудисто-тромбоцитарного гемостаза. Этот первичный гемостаз почти целиком обусловлен сужением сосудов и механической закупоркой агрегатами тромбоцитов места повреждения сосудистой стенки.
Характерное время для первичного гемостаза у здорового человека составляет 1—3 минуты.
Основоположником современной физиологической теории свёртывания крови является Александр Шмидт.
Физиология [ править | править код ]
Процесс гемостаза сводится к образованию тромбоцитарно-фибринового сгустка. Условно его разделяют на три стадии [3] :
Одновременно с адгезией наступает агрегация тромбоцитов: активированные тромбоциты присоединяются к повреждённым тканям и друг к другу, формируя агрегаты, преграждающие путь потере крови.
Из тромбоцитов, подвергшихся адгезии и агрегации, усиленно секретируются различные биологически активные вещества (АДФ, адреналин, норадреналин и другие), которые приводят к вторичной, необратимой агрегации.
Правила измерения температуры
Для того чтобы температурные показатели при осуществлении измерения были правильными нужно придерживаться следующих рекомендаций:
Обратите внимание, нормальным считается явление, когда у взрослого под разными подмышками разная температура.
При измерении во рту нужно:
Подведя итог необходимо акцентировать внимание на том, что для каждого человека норма температуры тела может быть разной. Поэтому при появлении хотя бы незначительных подозрений о каких-то нарушениях нужно обратиться за консультацией к врачу.
Вот теперь вы и знаете, какая температура должна быть у людей в норме. Надеемся, информация была для вас полезной и дала ответы на волнующие вопросы.
Первым симптомом появления многих болезней часто является повышение температуры тела. Человек ощущает боль в области головы, ломоту в мышцах и суставах, слабость во всем теле. Единственное желание, которое возникает при таких симптомах – забраться под теплое одеяло (потому что тело трясет от озноба) и забыться сном. Все мы без исключения, и малые дети, и глубокие старики, знакомы с таким состоянием.
Можно ли не обращать внимания на скачки температуры тела? Стоит ли беспокоиться при ее повышениях и прибегать к помощи жаропонижающих медикаментов? Угрожает ли высокая температура здоровью и жизни пациента? Давайте взглянем на эти вопросы глубже.
Свойства крови и состав
От белкового состава плазмы (при нормальном соотношении альбуминов больше, чем глобулинов) зависят суспензионные свойства крови.
С наличием белков в плазме связаны коллоидные свойства крови. Поскольку молекулы белка могут удерживать воду, свойства обеспечивают постоянство жидкого состава крови.
От содержания анионов и катионов зависят электролитные свойства, определяемые осмотическим давлением крови.
В плазме крови здорового человека содержится порядка 8 % белков, из которых доля сывороточного альбумина составляет 4 %, сывороточного глобулина — 2,8 %, фибриногена — 0,4 %. Процент содержание минеральных солей в плазме приблизительно равен 0,9-0,95 %, взятая натощак глюкозная проба в норме показывает 3,6-5,55 ммоль/литр.
Какая температура опасна для человека, так это та, при которой белок крови сворачивается, но и соотношение кровяных клеток и их количество также являются важнейшими показателями здоровья человека. Что касается содержания гемоглобина, то у мужчин его нормальная доля составляет до 8,1 ммоль/литр, а у женщин — до 7,4 ммоль/литр. Число эритроцитов в 1 мм³ крови: у мужчин — 4,5-5 миллионов клеток, у женщин от 4 до 4,5 миллиона. Количество тромбоцитов в 1 кубическом миллиметре 180-320 тысяч клеток, лейкоцитов — 6-9 тысяч.
Высокая температура — защитная реакция организма
Скачок температуры тела, как правило, является реакцией организма на продукты жизнедеятельности болезнетворных микроорганизмов, развивающихся в различных органах. Токсины, попадающие в кровь, действуют на сосуды, как красная тряпка на быка. Вследствие чего и наблюдается повышение температуры. Что происходит во время такой реакции организма на вирусы и бактерии?
Первое. Повышенная температура тела создает неблагоприятные условия для развития и жизни многих патогенных микроорганизмов. Поэтому, когда столбик термометра показывает 38°С и выше, организм интенсивно борется с недугом, уничтожая вирусы и бактерии.
Второе. При высоких температурах ускоряется процесс выработки веществ, убийственно действующих на болезнетворные микробы (например, интерферона).
Третье. У человека с повышенной температурой тела пропадает аппетит, он чувствует ослабление мышц, что совершенно не способствует интенсивным нагрузкам. В результате, организм направляет все силы на борьбу с инфекцией.
Функции крови
Самая главная жидкость нашего организма служит для него транспортным средством, переносящим важные вещества, благодаря крови поддерживается правильный баланс внутри нас под названием гомеостаз. Кровь также играет основную роль в защите организма от чужеродных веществ.
В замкнутой системе кровеносных сосудов кровь выполняет набор разнообразных функций.
Когда опасна повышенная температура?
С первого взгляда кажется, что повышение температуры тела очень выгодно для организма в борьбе с микробами. Но на самом деле не все так радужно. Температурные показатели, равные или превышающие 39°С, опасны для работы сердечной мышцы. Если такая температура держится больше часа, то сердце, да и другие органы, ощущают непосильную нагрузку (как при форс-мажоре). Помимо всего прочего, такое изменение температуры тела пагубно влияет на мозговую активность человека. Когда наблюдается сильный жар, человек может пребывать в бреду.
Что в это время еще происходит с организмом? Функциональность органов всего тела очень зависит от состояния белковых соединений. Так вот, под действием высоких температур белок просто сворачивается (как это происходит во время варки обычных яиц). Нельзя говорить, что в нашем организме это происходит за несколько минут, как в кипящей кастрюле, но и исключать возможность денатурации при длительном жаре при температуре более 40°С тоже не стоит.
Именно по этим причинам самым безопасным (и даже полезным, в том смысле, что при этом организм наиболее эффективно борется с инфекцией) считается повышение температуры тела в пределах: у взрослых – до 38,5°С, у детей – до 38°С. Такая сравнительно небольшая гипертермия позволит быстрее справиться с недугом. В случае же, если показатели держатся выше этих отметок, стоит сбивать температуру эффективным жаропонижающим средством. Помогают в снижении температуры и некоторые народные средства, например, чай с малиной, липовый отвар,
— комплексный показатель теплового состояния организма человека, отражающий сложные отношения между теплопродукцией (выработкой тепла) различных органов и тканей и теплообменом между ними и внешней средой. Средняя температура человеческого тела обычно колеблется в диапазоне между 36,5 и 37,2 градусами по Цельсию, благодаря внутренним экзотермическим реакциям и наличию «предохранительных клапанов», позволяющих удалять избыток тепла при потении.
«Термостат» (гипоталамус) находится в головном мозгу и постоянно занимается терморегуляцией. В течение суток температура тела у человека колеблется, что является отражением суточных ритмов (подробнее о которых Вы можете прочитать в предыдущем номере рассылки — «Биологические риархиве» на сайте рассылки): разница между температурой тела рано утром и вечером достигает 0,5 — 1,0°С. Выявлены температурные различия между внутренними органами (несколько десятых градуса); разница между температурой внутренних органов, мышц и кожи может составлять до 5 — 10°С.
У женщин температура меняется в зависимости от фазы менструального цикла, если обычно температура тела женщины 37°С, она понижается до 36,8°С в первые дни цикла, перед овуляцией падает до 36,6°С, затем, накануне следующей менструации, повышается до 37,2°С, а потом снова достигает 37°С. Кроме того, установлено, что у мужчин температура в области яичек на 1,5°С ниже, чем на остальной поверхности тела и температура некоторых частей тела отличается в зависимости от физических нагрузок и их положения.
Например, термометр, помещенный в рот, покажет температуру на 0,5°С ниже, чем у желудка, почек и других органов. Температура различных областей тела условного человека при температуре окружающей среды 20°С внутренние органы — 37°С подмышечная впадина — 36°С глубокая мышечная часть бедра — 35°С глубокие слои икроножной мышцы — 33°С область локтевого сгиба — 32°С кисть — 28°С центр стопы — 27-28°С Критической температурой тела считается 42°С, при ней происходит нарушение обмена веществ в тканях мозга. Организм человека лучше приспособлен к холоду. Например, понижение температуры тела до 32°С вызывает озноб, но не представляет очень серьезной опасности.
При 27°С наступает кома, происходит нарушение сердечной деятельности и дыхания. Температура ниже 25°С критическая, но некоторым людям при переохлаждении удается выжить. Так, один мужчина, засыпанный семиметровым снежным сугробом и откопанный через пять часов, находился в состоянии неизбежной смерти, причем ректальная температура была 19°С. Ему удалось сохранить жизнь. Известны еще два случая, когда больные, переохлажденные до 16°С, выжили.
Гипертермия — ненормальное повышение температуры тела выше 37°С в результате заболевания. Это весьма распространенный симптом, который может наблюдаться при неполадках в любой части или системе организма. Не спадающая долгое время повышенная температура свидетельствует об опасном состоянии человека. Повышенная температура бывает: низкая (37,2-38°С), средняя (38-40°С) и высокая (свыше 40°С). Температура тела выше 42,2°С приводит к потере сознания. Если она не спадает, то происходит повреждение головного мозга.
Гипертермия подразделяется на перемежающуюся, временную, постоянную и рецидивную. Перемежающаяся гипертермия (лихорадка) считается наиболее распространенным типом, характеризуемым дневными перепадами температуры выше нормы. Временная гипертермия означает дневное понижение температуры до уровня нормы, а затем новое повышение выше нормы. Временная гипертермия с большим температурным интервалом обычно вызывает озноб и повышение потоотделения. Ее еще называют септической лихорадкой.
Постоянная гипертермия — постоянное повышение температуры с небольшими перепадами (флуктуациями). Рецидивная гипертермия означает перемежающиеся лихорадочные и апиретические (характеризующиеся отсутствием повышенной температуры) периоды. Еще одна классификация учитывает длительность гипертермии: короткая (менее трех недель) или затяжная. Затяжная гипертермия может наблюдаться при повышении температуры по неизвестным причинам, когда тщательное исследование не может дать объяснения вызывающих ее причин. У младенцев и детей младшего возраста наблюдается высокая температура в течение более длительных периодов времени, с большими перепадами и более быстрым ростом температуры, чем у детей старшего возраста и взрослых.
Возможные причины гипертермии
При повышении температуры выше нормы обязательно обратитесь к врачу для выяснения возможной причины гипертермии. Повышение температуры выше 41°С — повод для немедленной госпитализации.
Расстройство иммунного комплекса
При таких расстройствах (дисфункциях) обычно наблюдается низкая гипертермия, хотя могут возникать и средние перепады при эритеме. Гипертермия может быть перемежающейся и временной, как при синдроме приобретенного иммунного дефицита (при СПИДе) или при системной красной волчанке, а также она может быть постоянной, как при полиартрите. Наряду со стандартными жалобами (утомляемость, потеря веса) гипертермия может вызывать повышение потоотделения по ночам.
Инфекционные и воспалительные заболевания
Гипертермия может быть низкой (как при болезни Крона или язвенном колите) или высокой (как при бактериологической пневмонии); перемежающейся (как при инфекционном мононуклеозе, отите); септической (как при абсцессе легких, гриппе, эндокардите); постоянной (как при менингите); рецидивной (как при малярии). Повышение температуры может происходить внезапно, как при синдроме токсического шока, или это повышение температуры может происходить постепенно, как при микроплазменной пневмонии. При гепатите гипертермия может быть лишь предвестником болезни, а при аппендиците, наоборот, означать острую стадию заболевания. Если температура внезапно повышается на фоне тахикардии (учащении сердцебиения), одышки и спутанности сознания, это может означать опасный для жизни септический шок, который бывает при перитоните и грамотрицательной бактериемии.
При первичных опухолях и метастазах могут возникать длительные периоды повышенной температуры разного свойства. Например, при острой лейкемии могут наблюдаться медленно возникающая низкая гипертермия, бледность, кровотечения. При этом же заболевании гипертермия может появиться внезапно, быть высокой и сопровождаться кровотечением. Иногда лимфома Ходжкина вызывает лихорадку Пеля-Эбштейна и рецидивную гипертермию.
Внезапное и резкое повышение температуры до 41,7°С обычно наблюдается при таких опасных для жизни заболеваниях, как инсульт, тиреотоксический криз, злокачественная гипертермия, а также при повреждениях центральной нервной системы. Низкая и средняя гипертермия сопровождается повышенным потоотделением.
Гипертермия и сыпь обычно возникают вследствие повышенной чувствительности к противогрибковым препаратам, сульфониламидам, антибиотикам пенициллиновой группы и др. Гипертермия может наблюдаться при химиотерапии. Она может вызываться лекарственными препаратами, провоцирующими потоотделение. Гипертермия может также возникать при токсичных дозах некоторых препаратов.
Перемежающаяся или временная гипертермия может наблюдаться после хирургических операций. Переливание крови также обычно вызывает внезапное повышение температуры и озноб. Диагностика Внезапная или постепенно проявляющаяся гипертермия иногда сопутствует радиологическим исследованиям, в которых используется контрастная среда.
Температура тела I
Температу́ра те́ла
Нормальная жизнедеятельность человека возможна в диапазоне всего в несколько градусов. Понижение температуры тела значительно ниже 36° и повышение выше 40-41° опасно и может иметь тяжелые последствия для организма. Если каким-либо способом полностью прекратить теплоотдачу, погибнет через 4-5 ч
Различают температуру внутренней среды организма и температуру кожного покрова. Температура внутренних органов различна, зависит от интенсивности протекающих в них биохимических процессов и в значительно выше, чем температура кожного покрова, — в прямой кишке она на 0,3-0,4° выше, чем в подмышечной впадине. Самую высокую температуру имеет (около 39°). Температура кожи человека неодинакова на разных ее участках: выше в подмышечной впадине, несколько ниже на коже шеи, лица, туловища, еще ниже на коже кистей рук и стоп и самая низкая на коже пальцев ног.
Температуру измеряют 7-10 мин
, обычно два раза в сутки, утром между 7 и 9 часами и вечером между 17 и 19 часами, а в ряде случаев по указанию врача — и чаще. отмечают в температурном листе (дома записывают на обычном листе бумаги), т.к. важно установить колебания температуры тела.
Измерив температуру, термометр несколько раз энергично встряхивают, и ртуть опускается, обычно ниже шкалы измерений. Встряхивать надо осторожно, чтобы не разбить термометр. Если же это случится, ртуть следует собрать и удалить из помещения, т.к. пары ртути вредны.
Дома термометр хранят в футляре. Перед употреблением его протирают ваткой, смоченной спиртом или одеколоном, а при необходимости моют теплой (но не горячей) водой с мылом.
IIТемперату́ра те́ла
величина, характеризующая тепловое состояние организма; измеряется, главным образом, в подмышечной ямке.
Температу́ра те́ла гиперпирети́ческая
(греч. hyper- сверх, свыше + pyretos жар) — Т. т. выше 41°.