Нарушение осанки или сколиоз? Когда делать операцию?
Различия между нарушением осанки и сколиозом
Нарушение осанки — это временная проблема, при которой не меняется структура костной ткани.
Все отделы позвоночника имеют естественные изгибы для амортизации при ходьбе. В шейном и поясничном отделе сохраняется лордоз (вперёд), в грудном и крестцовом — кифоз (назад). Нарушение осанки затрагивает все отделы позвоночника.
Аномальный кифоз чрезмерно изгибает грудной отдел, лордоз — поясничный. При этих явлениях не возникает ротация позвонков.
Сколиоз — сложная трехплоскостная деформация позвоночника.
Диагностировать сколиоз врач может, изучив рентгеновские снимки грудного и поясничного отделов в прямой и боковой проекциях.
Невооруженным взглядом можно определить деформацию только при тяжелой степени.
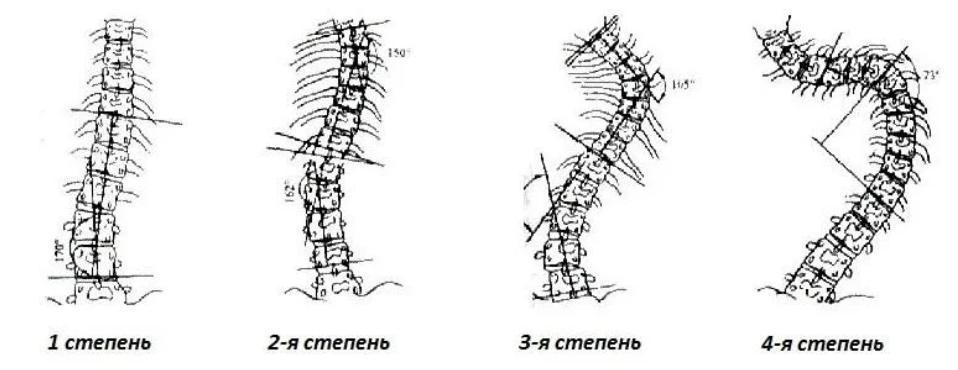
Степень сколиоза измеряется по методу Джона Кобба:
I — до 10°;
II — 11-30°;
III — 31-60°;
IV — свыше 60°.
Лечение
Неправильную осанку исправляют занятия спортом, укрепляя мышечный корсет.
Искривление до 20 градусов лечится физической активностью. Полезна лечебная физкультура, плавание предпочтительнее. Нельзя заниматься гимнастикой и танцами, так как эти виды спорта повышают гибкость позвоночника. При сколиозе позвоночник неустойчив, ему нужна стабилизация. Мануальная терапия при сколиозе запрещена.
При деформации позвоночника на 20-40 градусов при интенсивном росте (с 10 до 15 лет) помогает ношение корсета. Если искривление исправляется на 50% и больше, то терапия считается эффективной.
Есть мнение, что при искривлении развиваются проблемы с внутренними органами, снижается срок жизни. Органы страдают (чаще всего легкие), но лишь при формировании патологии в возрасте до 5 лет. Идиопатический сколиоз, развивающийся с 10 до 15 лет, не поражает внутренние органы и не сказывается на продолжительности жизни.
Из-за сколиоза пациенты могут ощущать боль, деформация становится виднее, может появиться горб. Это доставляет физическое и психологическое неудобство, и пациент понимает, что хирургическое вмешательство необходимо.
Перед вмешательством пациент долго лечится консервативными методами. Но если результатов от него нет, деформация развивается, то назначается операция. Хирургическое лечение проводится при сколиозе III, IV степени.
Детям временно вставляется растущая система, не мешающая росту костных тканей. Когда рост останавливается, меняют, устанавливая винтовую систему. После 19 лет проводится только одно вмешательство.
Хирургическое лечение сколиоза
Хирургического лечения требуют сколиозы ІІІ-ІV степени с углом деформации 45-70о или критические состояния здоровья пациента. Практически все оперативные методики базируются на механической коррекции искривления и дальнейшей фиксации позвоночного столба. Вмешательства выполняются с передним и задним типом доступа.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Сколиоз – тяжелая трехплоскостная деформация позвоночного столба, которая сопровождается патологиями опорно-двигательного аппарата и внутренних органов. Лечение сколиотической болезни было и остается серьезной проблемой для современной вертебрологии и ортопедии. Несмотря на многочисленные исследования патогенеза и этиологии заболевания, окончательных выводов еще не сделано и нет однозначных рекомендаций по его терапии.
Среди маленьких детей распространенность тяжелых искривлений составляет примерно 2-3% от общего количества заболеваний скелета. Однако с увеличением возраста пациентов отмечаются тенденции нарастания патологических состояний. Так возрастная группа до 7 лет расширяется уже до 4%, 7-10 лет включает более 20%, а в подростковом возрасте 11-14 лет достигает 75%.
У взрослых сколиоз может развиться после 20 лет в период окостенения скелета и обычно он является следствием начала дегенеративно-дистрофических процессов в организме, не выявленных ранее врожденных патологий или неэффективного лечения идиопатического сколиоза.
Хирургическое вмешательство при сколиотической болезни рассматривается как крайняя мера, когда состояние пациента приближается к критическому. Самым подходящим возрастом для операции считается период 13-15 лет. В это время позвоночник уже достаточно вырос, кости ребенка не будут так сильно вытягиваться и вживленные стабилизирующие системы не произведут нежелательной травматизации. С другой стороны, в подростковом периоде еще не началось закрепление вершин искривления, то есть торсию и ротацию тел позвонков можно скорректировать.
Медленно прогрессирующие или поздно развившиеся деформации позвоночника, с медицинской точки зрения, вообще не являются показаниями к инвазивным методам лечения и достаточно хорошо исправляются консервативной терапией (ношением корсета, ЛФК, физиотерапевтическими процедурами).
Как правило, хирургического лечения требует сколиоз ІІІ-ІV степени при углах искривления 45-70о. В каждом конкретном случае рассматривается и исследуется общее состояние ребенка, его психический и психологический настрой, особенности заболевания, учитывается опыт лечащего врача (хирурга) и результативность его работ. Следует отметить, что операция не является панацеей и требует длительного подготовительного и реабилитационного периода.
После хирургической коррекции позвоночника до максимально возможного правильного состояния, он фиксируется металлическими пластинами, остающимися в теле пациента на всю жизнь. Стабилизационные системы призваны предотвратить прогрессирование патологии и ухудшение состояния больного, но всегда существует риск развития побочных эффектов после операции, от присутствия в организме инородных тел, кроме того, фиксирующие части обездвиживают определенные отделы позвоночника, вызывая их анкилоз (сращивание и окостенение).
Выявление патологии и ее оценка
Следом за искривлением позвоночного столба в деформацию вовлекаются остальные составляющие скелета (ребра, грудина, таз, плечевой пояс, мышцы, связки). Они вынуждены приспосабливаться к новым пространственным условиям, вырабатывать другой стереотип движений, компенсирующий сколиотическую дугу.
На спине с одной стороны формируется реберный горб (в некоторых случаях приподнимая лопатку и вынуждая ее выпирать значительно сильнее). На противоположной стороне грудной клетки возникает чуть менее выраженный горб. Вся грудина смещается в сторону вогнутой части сколиотического искривления. На этом участке поперечные отростки позвонков отклоняются кпереди, давят на ребра, прикрепленные к позвоночнику, и выталкивают их вперед. На выпуклой части дуги поперечные отростки смещаются кзади, скручиваются и располагаются практически горизонтально.
Следовательно, торсия позвонков, вовлеченных в патологию, происходит противоположно вращению грудины, и позвоночный столб как бы ввинчивается по спирали в грудную полость, что негативно сказывается на дыхательной функции и работе внутренних органов.
В зависимости от угла сколиотической дуги, степени торсии и ротации позвонков, передний и задний реберные горбы будут иметь различную локализацию, размеры и конфигурацию. Для эффективного хирургического лечения сколиоза в каждом конкретном случае необходимо качественное исследование и измерение всех вышеперечисленных показателей.
Получение объективной картины искривления позвоночника всегда являлось сложной задачей. В первую очередь делается серия рентгенограмм (спереди, сзади, сбоку, лежа на животе, функциональные снимки в различных состояниях). Были попытки измерить высоту горба при наклоне в сантиметрах относительно горизонтальной плоскости, снять гипсовые слепки, зарисовать деформацию на бумаге.
Изобретены такие сложные приборы как сколиометр Шультеса, кифометр или горбометр Сильенко. Современная медицина уже владеет оптическими, топографическими компьютерными методами исследования, но не один из способов диагностики не дает исчерпывающих данных и не описывает полностью деформацию скелета.
Виды хирургического лечения сколиоза
Хирургическое лечение сколиоза в медицинской практике применяется с конца ХІХ века. Изначально при операциях удалялись ребра на выпуклой стороне сколиотической дуги. Затем некоторые клинические исследования подтвердили, что при тяжелых деформациях следует не только резецировать реберный горб, но и проводить остеотомию (наращивание) ребер на вогнутой стороне, что позволяет в большей степени мобилизовать позвоночный столб и перейти к ортопедическому лечению – вытяжению. Со второй половины ХХ века к пластике грудной клетки добавилось использование эндокорректоров.
После этого возникло множество методик оперативного вмешательства при сколиозе:
Таким образом, устранение реберного горба у детей и подростков с тяжелыми формами сколиоза показано не только для коррекции деформаций скелета и восстановления функциональности внутренних органов. Оно носит косметический и эстетический характер, когда повышается самооценка пациента, улучшается его психологическое состояние, он становится более социализированным.
На сегодняшний день практически во всех предложенных хирургических методах лечения сколиоза используется механическая коррекция искривления и дальнейшая фиксация позвоночного столба. Принцип стабилизации основывается на сегментарном закреплении позвонков в единую конструкцию, которая позволит нагрузке и силе, приложенной в целом к позвоночнику, равномерно распределиться по его длине. Подобная жесткая иммобилизация позвоночника исключает необходимость в длительной корсетотерапии, но импланты остаются в теле пациента навсегда.
При сколиозной болезни врачи практикуют 2 основных вида операций: с задним и передним доступом к зоне патологии. Хирургическое вмешательство с задним доступом чаще всего используется в грудном отделе позвоночника и подразумевает выполнение трепанационного разреза вдоль позвоночника. Передний доступ более эстетичен, больше подходит для оперирования поясничного или нижнегрудного сегмента позвоночного столба и производится через разрез вдоль ребер сбоку.
Врачи утверждают, что современный инструментарий, медицинская техника и технологии позволяют свести риски хирургического вмешательства при сколиозе до минимума. Так возможные осложнения (ограничение или нарушение дыхательных функций, воспаление органов дыхания, неожиданные кровотечения, травматизация нервных структур и пр.), по статистическим данным, не превышают 5% от общего количества проведенных операций.
Оперативное лечение детей и подростков, страдающих тяжелыми формами сколиотической болезни, остается актуальной проблемой современной ортопедии. В первую очередь, хирургическое вмешательство рекомендуется при деформациях позвоночного столба более чем на 45о, а его эффективность в каждом конкретном случае определяется индивидуально.
Операция с задним видом доступа
Хирургический разрез в этом случае располагается по средней линии спины и обычно спускается вплоть до крыла тазовой кости с одной стороны поясницы.
Для коррекции искривления применяются различной формы конструкции из металлических пластин или стержней. Они крепятся на позвоночнике при помощи специальных крючков или шурупов (педикулярных винтов) и насильственно механическим способом выравнивают его деформацию. Чтобы придать конструкциям (стабилизирующим системам) большей прочности, они соединяются между собой поперечными элементами (мостиками).
Единственным недостатком подобного оперативного вмешательства является то, что позвоночный столб полностью теряет подвижность на зафиксированных участках. В дальнейшем на этих местах образуется монолитный костный блок (анкилоз) необходимой геометрии, максимально приближенной к анатомически правильной. Параллельно с обездвиживанием прооперированных участков теряется функциональность всего позвоночника и скелета в целом, что вынуждает пациента со временем вырабатывать новый стереотип движений.
Описание стабилизирующих систем
Специально для лечения сколиотической болезни хирургическим путем с задним типом доступа разработаны универсальные инструментарии (эндокорректоры), которые обладают следующими качествами:
Как правило, корректирующе-стабилизирующая конструкция состоит из 2 пластин или стержней и 12 крепежных элементов (блоков). Максимальная длинна эндокорректора 500 мм. При необходимости он укорачивается соответственно необходимой протяженности фиксации. Как показала практика, устанавливать систему только на 1 или 2 сколиотические дуги (если их больше) не имеет смысла, так как со временем патология начинает активно прогрессировать в прилегающих к искривлению участках.
Крепежный блок состоит из пары специализированных крючков или анкеров, 2 стержней с резьбой, 2 прижимных деталей и поперечной связки (мостика), что гарантирует дополнительную жесткость каркаса конструкции. Все компоненты блока фиксируются на гайках. Корректирующие стержни присоединяются к крепежным блокам также прижимными компонентами.
Ход операции
Во время хирургического вмешательства позвоночник обнажается полностью (по обе стороны от остистых отростков и дужек тел позвонков). Под дужки заводятся зацепы (по 2 с каждой стороны). Форма зацепов способствует их быстрому и безопасному введению. Количество крепежных блоков может варьировать от 3 до 12.
Схема монтажа эндокорректора:
Перед укладыванием стержни системы выгибаются соответственно форме естественных анатомических изгибов (лордозов и кифозов) позвоночного столба и обратно пропорционально деформациям во фронтальной плоскости. Как правило, на выпуклой стороне дуги искривления производится жесткая фиксация стержней, а на вогнутой – динамическая. Это позволяет стержням перемещаться по мере роста пациента и не терять своих корригирующих свойств. После прекращения роста ребенка все крепежные блоки жестко фиксируются, что предотвращает дельнейшее прогрессирование сколиоза.
Операция с передним видом доступа
Грудопоясничные и поясничные сколиозы считаются менее опасными и более легкими в исправлении, так как косметический дефект при них не столь выражен и отсутствуют грубые дисфункции легких и сердечной системы. Тем не менее, со временем патология может усугубляться из-за начавшихся дегенеративных изменений в организме (остеохондроз), нестабильности позвоночника или развивающегося остеопороза.
Специально для операций с передней фиксацией ортопедами разработаны системы вентральных (расположенных ближе к передней части) металлоконструкций. Их протяженность в отличие от конструкций, введенных задним доступом, намного меньше, что позволяет сохранить определенную подвижность позвоночника. Однако тяжелые формы сколиотического заболевания могут лечиться одновременным вживлением как вентральных, так и дорсальных креплений (расположенных ближе к спине).
Техника выполнения
Хирургическое вмешательство с передним доступом проводится через разрез в боку грудины вдоль ребер ниже патологического места. После трепанации грудной клетки и брюшины позвоночный столб высвобождается так, чтобы хирург мог свободно добраться до необходимых позвонков и межпозвоночных дисков. При этом резецируется одно ребро, которое затем измельчается и используется как естественный костный материал для фиксирования определенных участков. Обычно собственные импланты вводятся в пространство, где были удаленны диски или их части.
В зависимости от того какую конфигурацию требуется придать позвоночнику, резецируется межпозвонковый диск в деформированном позвоночно-двигательном сегменте и с боковой стороны ввинчиваются шурупы или штифты. Далее полость диска заполняется костным материалом, а шурупы соединяются стержнями и после выравнивания кривизны закрепляются на них. Если состояние костных структур позвоночника пациента позволяет, то для лучшей стабилизации позвоночной колонны вводят еще один идентичный дублирующий стержень.
Серьезным недостатком подобной методики является необходимость вскрытия грудной клетки и проникновения в брюшную полость, что может повлечь за собой активизацию воспалительных процессов. И для закрепления результата, полученного после хирургической коррекции, некоторое время пациенту придется носить жесткий или полужесткий корсет.
С косметической точки зрения операции с передним доступом более предпочтительны, чем с задним, после которых шрамы и рубцы покрывают практически всю протяженность спины по средней линии. Кроме того, после таких вмешательств сохраняется чуть большая функциональность позвоночного столба. Хирургическая коррекция с задним доступом исключает дальнейшую корсетотерапию, но с эстетической стороны не совсем предпочтительна еще из-за потребности дополнительного устранения реберного горба.
Кроме того, практически все деформации позвоночного столба, в том числе и сколиоз, обязательно связаны с неврологическими отклонениями и расстройствами. Это либо нарушения прохождения нервных импульсов по нервным волокнам (нейропатические), либо нарушения нейромышечной передачи (миопатические) симптомы. Оперативное вмешательство в этом случае помогает устранить болевой синдром, восстановить поддержание баланса туловища (равновесие) в динамике и статических позах, скорейшей выработке правильного стереотипа движений.
Профессор ННИИТО дал подробное интервью о сколиозе
Михаил Михайловский — доктор медицинских наук, заведующий отделением детской и подростковой вертебрологии новосибирского научно-исследовательского института травматологии и ортопедии имени Я. Л. Цивьяна. Уже почти полсотни лет Михаил Витальевич работает с пациентами со сколиозом: обследует, назначает лечение, оперирует. Корреспондент «Новосибирских новостей» поговорила с врачом и узнала, почему неправильная посадка за партой не может привести к развитию сколиоза, как исправить деформации позвоночника и почему официально вертебрологов не существует.
— Нет. Есть разные типы деформации.
Сколиоз — это собирательное понятие. Существует несколько десятков форм сколиоза в зависимости от его природы. Самый частый — так называемый идиопатический сколиоз, то бишь неизвестного происхождения. Специалисты бьются уже сотню лет, а понять причину пока не могут. Её «понимают» только безграмотные люди, которые любят обманывать аудиторию.
Вот недавно услышал чудную лекцию одного дилетанта, который говорит, что все болезни позвоночника отсутствуют, их нет, а всё зависит только от одного — подвывиха первого позвонка.
Но на самом деле мы ничего не знаем — и лечить не умеем в связи с этим. Я имею в виду, что нет того, что мы называем патогенетическим лечением. Вот как, например, от ковида есть вакцина — это патогенетическая профилактика, ну или пневмонию лечат антибиотиками. А со сколиозом вот так справляться мы не умеем. Но главный его симптом — искривление позвоночника — устранить можем. Очень грубо, очень топорно, потому что это большая хирургия с кровопотерей. Но это мы умеем делать.
Однако есть формы сколиоза, которые не надо лечить. Они так слабо выражены, что никакой проблемы для пациента не представляют.
— Вы сказали, что искривление позвоночника — это главный симптом сколиоза. А какие есть ещё?
— Очень много происходит изменений в организме больного. И мы никогда не знаем — это причина или следствие сколиоза. И в сердце, и в лёгких, и в кишечнике. Но это уже при далеко-далеко зашедших формах. Ещё изменения в нервной системе, эндокринной. Скорее всего, это причина, но мы пока не можем её поймать, чтобы сказать, что вот сюда надо воздействовать таким вот образом, и тогда сколиоза не будет.
— С течением времени пациентов со сколиозом становится больше или меньше?
— Ни больше, ни меньше. Но есть разница в количестве больных в зависимости от региона, разница между нациями.
— При каких условиях сколиоз не нужно лечить?
— Это слабые, лёгкие формы. Любой сколиоз протекает по-своему. Есть течение, которое мы называем злокачественным — когда ребёнок полутора-двух лет уже с тяжелейшим горбом, на который сложно смотреть, особенно маме, да и мне тоже невесело бывает от такого зрелища. А есть деформация, когда ну чуть-чуть на снимке видно. Такая деформация не мешает жить, не создаёт ментальных проблем. Болей нет, косметического дефекта нет, пациент живёт спокойно.
От ментальности многое зависит. Кому-то даже лёгкая форма кажется страшным недугом, а кому-то и так нормально.
Дело в том, что сколиозы ещё по возрастам делятся: ранние, подростковые, у взрослых.
Когда говорят, что сколиоз — это боковое отклонение, это неправильно. Позвоночник скручивается вокруг вертикальной оси — вот в чём механизм формирования. И это скручивание сопровождается деформацией во всех трёх плоскостях. Отсюда и вбок, и вперёд, и назад. Все пугаются пережиманий органов, но это возникает только при очень тяжёлых, запущенных формах, которые сейчас встречаются всё реже, к счастью. Мы успеваем их вовремя поймать, исправить и уже не доводить до таких страстей.
— Вы сказали, что причины сколиоза неизвестны. То есть учителя и родители напрасно пугают детей, что, если неправильно сидеть за партой, будет сколиоз?
— Никакого отношения к сколиозу неправильная посадка не имеет. Это страсть человечества — искать простые решения сложных проблем. Когда я читаю студентам лекцию, всегда спрашиваю: «Кому в детстве говорили мама, учительница, доктор: сиди за партой ровно, а не то будет сколиоз?» Поднимают руки все. Потому что вот так проще объяснить. Но на самом деле это не имеет ничего общего с реальностью.
Вот есть у меня на полке четыре книжки, их написал мой друг профессор Дудин, который изучает происхождение сколиоза. Выводы такие, что в силу очень сложных механизмов, которые полностью мы не можем постичь, происходит разбалансировка продольного роста позвоночника и спинного мозга, которая включает новые очень сложные механизмы, и формируется эта дуга. Видимо, это генетически детерминировано. Это очень сложный процесс, который мы пока понять не в состоянии.
— И предугадать на скрининге или сразу после рождения, будет ли у ребёнка сколиоз, невозможно?
— Нет, абсолютно. Хотя бывают формы врождённого сколиоза, когда сколиоз уже в утробе матери. Это в силу известных причин — неправильно развитых позвонков и дисков.
А вот когда речь идёт об идиопатическом сколиозе, то ребёнок рождается прямым, но рано или поздно начинается искривление.
— На что родителям нужно обращать внимание? Когда вести ребёнка к врачу?
— Не надо паниковать, потому что срочности в этих ситуациях не бывает. Это не ковид, не язва. Сейчас, через неделю, через месяц ничего не изменится.
Смотреть надо за тем, как ребёнок выглядит, насколько у него симметрично туловище: надплечья, треугольники талии, спинка. И если что-то неровно, важно показать ребёнка специалисту, который занимается именно деформацией позвоночника. И никакой паники. Никакой. Надо просто идти к специалисту, обследоваться и принимать решение. Чаще всего это будет либо «иди домой, твой ребёнок здоров», либо «давайте будем ребёнка наблюдать, а потом уже паниковать». Тут не должно быть поспешности, ужасов, запугивания.
— Что специалист может назначить для лечения после наблюдений и осмотров? Корсет?
— Корсет мы назначаем только в определённых случаях.
Всё остальное, что назначают пациентам со сколиозом: массаж, лечебная физкультура, плавание — это всё никаким образом не может исправить деформацию. Это всё общее укрепляющее лечение, которое полезно само по себе, как любому человеку полезно плавать и не сидеть часами, чтобы не заболела спина. Но лечебной функции это не несёт, это слишком просто бы было. Нельзя сделать массаж — и вылечить сколиоз.
Очень много, к сожалению, плохих людей пытаются доказать, что они могут исправить деформацию руками. Даже ко мне такие специалисты обращаются иногда, чтобы я своим именем помог раскрутить их бизнес. А когда просишь прислать хоть одну рентгенограмму вылеченного больного, письма от них прекращаются. Доказать действенность методики эти люди не в силе, а нечестно зарабатывать деньги на страхе — это пожалуйста.
Массаж, конечно, не делает больному плохо. Это полезно. Но не надо строить иллюзий, что массаж исправит деформацию позвоночника. Ещё хуже думать, что деформацию можно исправить мануальной терапией. Это серьёзный раздел медицинского знания. Я сам его изучал, причём в серьёзной школе, в Новокузнецке. Раздел важный, но применительно к сколиозу мануальная терапия не может дать ничего.
— В каком случае пациенту со сколиозом назначают операцию?
— Сколиоз поражает примерно 1% населения. От этого процента ещё один процент нуждается в хирургии, то есть это один человек на несколько тысяч.
Деформацию позвоночника измеряют на рентгенограмме. И если искривление достигло 40, некоторые специалисты считают 45, градусов — это уже показание к операции. Кроме того, показания — скорость прогрессирования, болевой синдром, нарушение дыхательной функции и, самое главное, желание больного.
— Как проходит такая операция?
— На позвоночник устанавливают особую металлоконструкцию. Она содержит в себе шурупы, крюки. Ставится на позвоночник, разрез делают сзади. С помощью такой конструкции деформация исправляется, и позвоночник фиксируется в правильном положении. Обычно деформацию полностью удаётся исправить, по крайней мере внешне, а что уже там на снимке — неважно, главное, чтобы девочка чувствовала себя прямой.
Затем делается костная пластика, чтобы всё было неподвижно. Железку удалять не надо, она остаётся на всю жизнь. С ней можно делать всё: жить, работать, заниматься спортом, рожать детей. Конечно, не очень здорово, что часть позвоночника становится неподвижной, но пока нет метода, который позволял бы и исправлять деформацию, и сохранять подвижность.
— Оперируют только детей? Или взрослых тоже?
— Абсолютно всех. У нас пациенты до 50 и даже старше. Повторяю: болеют в основном женщины, и иногда такая женщина выходит замуж, рожает детей, а потом вспоминает, что у неё сколиоз, и бежит оперироваться. Спрашиваю: «Почему сейчас?» — «Ну вот так решила». — «А муж что думает?» — «Да кто бы его спрашивал».
Поэтому оперируем всех. Разница в эффекте есть, не очень большая, но есть. И касается это не столько результата, сколько риска осложнений. У взрослых риск всегда выше, это неизбежно.
Осложнения бывают двух типов: общехирургические и специфические для этого метода. Для этого метода специфичен, например, перелом металлоконструкции. Иногда это вообще никакой проблемы не представляет: шурупов стоит больше 20, сломался один — да и бог с ним, не переделывать же, к тому же больной дискомфорта не чувствует. А вот если ломается стержень — придётся его заменить, там нужна небольшая операция. Но это редко происходит — в двух случаях из ста.
Иногда бывают нагноения из-за того, что в ране инородное тело. Но это тоже редко — один случай из ста. И со всем этим мы справляемся.
И хотя специалисты много работают, чтобы не допустить таких осложнений, но иногда они случаются.
— Почему врачей, которые занимаются сколиозом, так мало?
— Потому что терапевтов готовит кафедра терапии, хирургов — кафедра хирургии, а вертебрологов никто не готовит, нет таких кафедр, нет такой специальности официально. Потому что если её признают официально и вносят в реестр специальностей, то нужно много создавать, делать кафедры, где этому учат. Это дорого, и пока мы этого не добились. Но мы бьёмся. Наверное, когда-нибудь добьёмся, но пока нет.
Поэтому мало нас пока — несколько центров в России. У нас мало оперируется больных из-за этого — всего 1500, а надо больше.