Успешное лечение множественных абсцессов печени
Хирургия. Журнал имени Н.И. Пирогова Москва • МедиаСфера• 1998 № 7 ISSN 0023-1207
Канд. мед. наук В.Г. Ившин, В.Е. Семин, Г.А. Старченко, К.А. Бахаев, Е.В. Занегина
Множественные пиогенные абсцессы печени характеризуются крайне тяжелым течением и высокой летальностью. По мнению многих авторов, прогноз при этом заболевании безнадежен [1].
Внедрение в практику пункционных методов лечения под контролем ультразвука позволяет значительно улучшить результаты лечения больных этой группы.
Приводим наблюдение успешного лечения больного с 27 абсцессами печени.
Больной Ш., 40 лет, поступил в Тульский центр хирургии печени, желчных путей и поджелудочной железы 20.08.91 с жалобами на слабость, повышение температуры тела до 39°С, ознобы, боли в правом подреберье. Болен в течение недели. Лечился в инфекционном отделении 3 сут. При поступлении состояние тяжелое: больной заторможен, адинамичен, склеры иктеричны. При аускультации дыхание везикулярное, хрипов нет. Тоны сердца звучные, пульс 90 в минуту, ритм правильный. АД 120/70 мм рт. ст. Язык влажный, обложен белым налетом. Живот нормальной конфигурации, равномерно участвует в акте дыхания. При пальпации умеренная болезненность в правом подреберье, край печени на 9 см ниже реберной дуги. Анализ крови: Нb 110 г/л, эр. 3,42×1012/л, л. 16,4×109/л, п. 12%, с. 75%, лимф. 20%, мон. 2%, СОЭ 35 мм/ч.
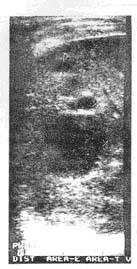
При срочном ультразвуковом исследовании в обеих долях печени выявлено множество разнокалиберных (диаметром от 1 до 5 см) округлых гипоэхогенных образований (рис. 1). Других патологических образований в брюшной полости и забрюшинном пространстве не отмечено. Начата интенсивная терапия, включающая дезинтоксикационные, антибактериальные, противовоспалительные препараты.
Рис. 1. Ультразвуковая томограмма правой доли печени больного Ш. перед лечением. Множество разнокалиберных гипоэхогенных образований.
21.08 выполнили дренирование с использованием комплекса стилет — катетер наиболее крупного абсцесса правой доли печени. Эвакуировали около 100 мл зловонного гноя (в посеве массивный рост Pseu-domonas aurogenosa). При фистулоскопии сообщения абсцесса с желчными протоками не выявили. Абсцесс санировали 2 л раствора фурацилина, наладили постоянную аспирационно-промывную систему.
22.08 у больного появились признаки перитонита. Выполнили экстренную лапаротомию, при которой выявили фибринозный перитонит, ограниченный правым латеральным каналом, значительно увеличенную печень с наличием множества мелких (размером до 1,5×1,5 см) подкапсульных абсцессов. При вскрытии одного из них получен зловонный гной. При ушивании ткани печени из нее под давлением поступал гной. Выполнили холедохотомию, дренирование общего желчного протока по Керу, бужирование и катетеризацию пупочной вены, санацию и дренирование брюшной полости. При интраоперационной холангиографии изменений желчных протоков не обнаружили, полости абсцессов не контрастируются.
24, 26, 28, 30.08 и 02.09 осуществляли ультразвуковые пункции и санации абсцессов печени. Одномоментно пунктировали от 4 до 13 абсцессов. Полость каждого абсцесса санировали 20—30-кратным промыванием растворами антисептиков, вводили антибиотики широкого спектра действия.
31.08 выполнили релапаротомию по поводу вялотекущего перитонита и динамической кишечной непроходимости. При ревизии в подпеченочном пространстве отметили выраженный спаечный процесс и незначительное количество мутного выпота в свободной брюшной полости. Брюшную полость санировали 12 л физиологического раствора, интубировали толстую кишку, дренировали отлогие места брюшной полости.
В послеоперационном периоде продолжали интенсивную дезинтоксикационную, антибактериальную, иммуно- и гемостимулирующую терапию. 02.09 выполнили повторную перфузию аутокрови через ксеноселезенку. 11.09 удален дренаж из абсцесса правой доли печени. 18.09 проведена контрольная фистулохолангиография, при которой изменений желчных протоков не обнаружили, контрастное вещество свободно поступает в двенадцатиперстную кишку. После фистулографии у больного появились интенсивные боли в эпигастральной области. При контрольном ультразвуковом исследовании 19.09 в левой доле печени выявили крупное жидкостное образование. Его дренировали двумя дренажами, при этом эвакуировали около 500 мл мутной желчи, наладили постоянную аспирационно-промывную систему.
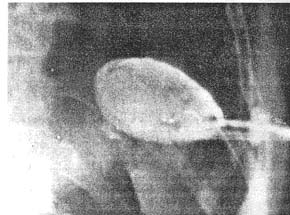
28.09 обнаружили абсцесс (размером 7×5 см) в левом поддиафрагмальном пространстве. Произвели его дренирование под контролем ультразвука, эвакуировали 250 мл гноя, наладили аспирационно-промывную систему (рис. 2).
Рис. 2. Фистулограмма абсцесса левой поддиафрагмальной области.
06.10 удалили второй дренаж из абсцесса правой доли печени, 12.10 — дренажи из абсцесса левого поддиафрагмального пространства и один дренаж из абсцесса левой доли печени, 04.11 — дренаж общего желчного протока.
01.11 у больного выявили правостороннюю плевропневмонию с экссудативным плевритом. Многократно выполняли плевральные пункции.
Под действием проводимого лечения состояние больного постепенно улучшалось. При контрольном ультразвуковом исследовании патологических жидкостных образований в брюшной полости и печени не выявлено.
19.11 в удовлетворительном состоянии больной выписан для амбулаторного лечения по месту жительства.
Осмотрен через 1 мес — состояние удовлетворительное, жалоб не предъявляет, прибавил в массе 16 кг.
ЛИТЕРАТУРА
1. Чухриенко Д.П., Березницкий Я.С. Внутрибрюшные абсцессы и флегмоны. Киев: Здоровья 1977.
При какой ситуации не показано хирургическое дренирование абсцесса печени
ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава России, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
Абсцесс печени с прорывом в правую плевральную полость как осложнение деструктивного аппендицита
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2010;(2): 66-68
Икрамов Р. З., Андреенков С. С. Абсцесс печени с прорывом в правую плевральную полость как осложнение деструктивного аппендицита. Хирургия. Журнал им. Н.И. Пирогова. 2010;(2):66-68.
Ikramov R Z, Andreenkov S S. Liver abscess burst to the right pleural cavity as a complication of destructive appendicitis. Khirurgiya. 2010;(2):66-68.
ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава России, Москва
ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава России, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития России, Москва
Абсцессы печени подразделяются на пиогенные, возникающие в результате бактериальной контаминации, например на фоне холангита (холангиогенные абсцессы печени), или других гнойно-септических заболеваний, что более характерно для европейских стран, и паразитарные (дизентерия, глистная инвазия), которые распространены в развивающихся странах. В последние годы наблюдается рост частоты выявления абсцессов печени микотической и туберкулезной этиологии. Данное обстоятельство связано с увеличением числа больных с первичным и вторичным иммунодефицитом [1].
В зависимости от путей распространения инфекции абсцессы печени могут быть подразделены на: билиарные, портальные (аппендицит, дивертикулит, болезнь Крона, неспецифический язвенный колит и др.), артериальные (системный сепсис), контактные (возникающие в результате прямого распространения гнойного процесса из прилегающих органов), травматические (тупая или проникающая рана печени) и криптогенные (источник абсцесса не выявляется). Кроме того, абсцессы могут возникать в результате нагноения кист и остаточных полостей печени после хирургических вмешательств. В группе риска находятся больные, получающие иммуносупрессию, химиотерапию, а также больные опухолями внепеченочных желчных путей и билиарными дренажами [1].
Впервые клиническое наблюдение аппендицита, осложнившегося развитием абсцесса печени, было описано Waller в 1847 г. (приведено по E.A. Babler, 1915 г. [5]). Однако из-за крайне редкой встречаемости к настоящему времени в литературе описаны только единичные наблюдения такого варианта течения пилефлебита [6, 7].
Клинических наблюдений деструктивного аппендицита с фрагментацией червеобразного отростка, осложненного пилефлебитом, с развитием абсцесса печени, прорывом последнего в правую плевральную полость и с формированием бронхоплеврального свища в литературе не описано. Приводим собственное наблюдение такого варианта развития и течения заболевания.
Больная К., 44 лет, поступила в Институт хирургии им. А.В. Вишневского в июне 2009 г. с жалобами на выраженную слабость, боли в правом плечевом суставе и правом подреберье, подъемы температуры тела до 40 °С.
Из анамнеза известно, что заболела пациентка остро. 08.05 был отмечен подъем температуры тела до 38 °С, сопровождавшийся отеком слизистых и кожных покровов, затруднением дыхания. В дальнейшем присоединились боли в зоне правого плечевого сустава и правом подреберье. Температура тела нарастала и достигла 40 °С. Появился продуктивный кашель с вязкой мокротой темного цвета до 100 мл в сутки. Больная обратилась в поликлинику по месту жительства, где проводилось лечение по поводу бронхопневмонии без значительного улучшения состояния. Было продолжено амбулаторное обследование, и с учетом перечисленных выше жалоб пациентке в Российском онкологическом научном центре им. Н.Н. Блохина было выполнено компьютерно-томографическое исследование. Обнаружена картина абсцесса печени и правого легкого (больше данных о его паразитарном характере).
При более подробном сборе анамнеза (сделанным после оперативного вмешательства) выяснилось, что в марте 2009 г. больную беспокоили боли в животе, локализовавшиеся преимущественно в правой подвздошной области, сопровождавшиеся частым жидким стулом. Самостоятельно больной ситуация была расценена как пищевая токсикоинфекция. Проводилась антибактериальная терапия в течение 7 дней. На фоне лечения симптомы заболевания исчезли.
При поступлении состояние больной средней степени тяжести. Кожные покровы бледные. Температура тела 38 °С. Дыхание через нос свободное. Грудная клетка симметрична, при пальпации безболезненна. Отмечается отставание правой половины грудной клетки при дыхании. Перкуторно определяется притупление с уровня V ребра справа. При аускультации слева дыхание проводится во все отделы, справа резко ослаблено в нижних отделах, единичные сухие хрипы. Частота дыхательных движений 18 уд/мин. Тоны сердца приглушены, ритм правильный. ЧСС 86 уд/мин, АД 110/70 мм рт.ст. Язык чистый, влажный. Живот при пальпации мягкий, безболезненный во всех отделах. Печень на 2 см выступает из-под края реберной дуги. Перистальтика выслушивается. Перитонеальных симптомов нет.
При ультразвуковом исследовании с дуплексным сканированием сосудов брюшной полости асцита нет, печень увеличена в размерах, переднезадний размер правой доли 162 мм, левой 89 мм, контуры печени неровные, четкие, структура паренхимы неоднородна, неравномерно повышенной эхогенности. На этом фоне в проекции VI-VII и частично VIII сегментов печени определяется образование (зона) с нечеткими неровными контурами, неравномерно выраженными стенками, с признаками перифокальной инфильтрации, внутренняя структура неоднородна, смешанной эхогенности, с множеством точечных гиперэхогенных включений. На отдельных сканах создается впечатление о перемещениях данных масс. Размер очага 73×72 мм. При исследовании в режиме цветового допплеровского картирования патологического кровотока в данной зоне не зарегистрировано. Прямого контакта с магистральными сосудами печени данный очаг не имеет. От указанной полости, распространяясь в поддиафрагмальное пространство, определяется затек в виде уплощенного скопления размером 24×12 мм. Характер жидкости неоднородный, имеет вид мелкозернистого осадка. Данная полость напрямую сообщается с плевральной полостью, в которой имеется скопление негомогенной вязкой жидкости. Сосудистый рисунок печени сохранен.
Внутри- и внепеченочные желчные протоки не расширены. Общий желчный проток визуализируется, диаметром 6,2 мм, просвет его свободный. Желчный пузырь не увеличен, его стенки неравномерно утолщены, содержимое однородное.
Дуплексное сканирование в режимах цветового допплеровского картирования, энергии допплеровского сигнала и импульсной допплерографии: чревный ствол: диаметр = 7,6 мм; линейная скорость кровотока (ЛСК) = 1,78 м/с; общая печеночная артерия: Д=6,3 мм, ЛСК=2,0 м/с; собственная печеночная артерия: Д=4,3 мм, ЛСК=1,7 м/с; правая ветвь собственной печеночной артерии: Д=5,2 мм, ЛСК=1,21 м/с; левая ветвь собственной печеночной артерии: Д=4,7 мм, ЛСК=0,921 м/с; поджелудочная железа в размерах не увеличена, имеет четкие ровные контуры, ее паренхима равномерно уплотнена во всех отделах; селезенка увеличена, S=50 см2, контуры ровные, четкие, структура паренхимы однородна. Увеличенных регионарных лимфатических узлов не выявлено.
Заключение: бессосудистое, очаговое (жидкостное) образование печени. Ультразвуковая картина соответствует самостоятельно дренировавшейся в поддиафрагмальное пространство кисте, вероятно, с прорывом в правую плевральную полость. Правосторонний гидроторакс. Диффузные изменения паренхимы печени и поджелудочной железы. Увеличение селезенки. Повышение скорости кровотока по собственной печеночной артерии и ее ветвям.
Полостное образование плотно прилежит к внутренней поверхности грудной стенки, а также четко не дифференцируется от правого купола диафрагмы. Остальная паренхима правого и левого легких с умеренно выраженными диффузными и очаговыми пневмосклеротическими изменениями, причем наибольший очаг (размером до 6 мм) расположен субплеврально в области язычковых сегментов верхней доли слева. Воздушность легочной паренхимы сохранена во всех отделах. Воздушность трахеи и крупных бронхов как справа, так и слева не изменена. Средостение не смещено, структуры его дифференцированы. Медиастинальные лимфатические узлы в области ретрокавального пространства увеличены до 9 мм. Других патологических образований в средостении не обнаружено. В плевральных полостях выпота нет.
Печень увеличена, негомогенная, в области правой доли (VII-VIII сегменты), возможно, частично в области правого поддиафрагмального пространства определяется скопление сгруппированных полостных образований (не менее 4, возможно, сообщающихся друг с другом) округлой и овальной формы, размером 76×59, 82×54, 39×25 и 53×38 мм. Образования преимущественно гомогенные. В одном из них видны воздушные пузырьки с выраженной воспалительной инфильтрацией окружающей печеночной паренхимы (рис. 2). 
Желчный пузырь спавшийся, кальцинированных конкрементов в просвете не выявлено. Внутрипеченочные желчные протоки не расширены.
Поджелудочная железа и селезенка без патологических изменений.
Заключение: КТ-картина соответствует абсцессам правой доли печени, возможно, с прорывом в поддиафрагмальное пространство справа. Абсцесс нижней доли правого легкого.
С целью исключения бактериальной этиологии заболевания выполнили колоноскопию. Сигмовидная кишка была осмотрена на расстоянии 50 см от ануса. Патологических изменений слизистой осмотренных отделов толстой кишки не выявлено.
При бактериоскопии в мокроте обнаружен Bacteroides fragilis.
Больная была консультирована заведующим отделением торакальной хирургии проф. А.А. Вишневским: имеются абсцессы правой доли печени, вероятно, паразитарного генеза с прорывом в правую плевральную полость. С учетом малого размера абсцесса нижней доли правого легкого больной показана эхинококкэктомия кист VII-VIII сегментов печени, диафрагмотомия, санация и дренирование правой плевральной полости.
Осмотр акад. РАМН В.Д. Федоровым: у больной имеются множественные абсцессы правой доли печени с прорывом в правое поддиафрагмальное пространство и в правую плевральную полость, вероятнее всего, паразитарного генеза. В связи с сохраняющейся высокой температурой тела и выраженной интоксикацией показано оперативное лечение в объеме эхинококкэктомии кист VII-VIII сегментов печени, диафрагмотомии, санации и дренирования правой плевральной полости.
Произведены мобилизация правой доли печени и разделение сращений печени и диафрагмы тупым и острым путем. На этапе разделения сращений вскрыта гнойная полость между печенью и диафрагмой, эвакуировано около 50 мл сливкообразного гноя. После разделения сращений в VII-VIII сегментах печени определяется образование диаметром около 15 см, мягкой консистенции, состоящее из множества полостей (рис. 3). 
Проведена интраоперационная консультация с акад. РАМН В.Д. Федоровым: у больной имеется абсцесс VII-VIII сегментов печени. При гистологическом исследовании данных о паразитарном характере не получено. С учетом наличия инфильтрата в малом тазу рекомендованы его разделение, ревизия малого таза для определения возможной причины абсцесса печени.
Выполнено разделение сращений в области илеоцекального угла. Выделен купол слепой кишки. Червеобразный отросток фрагментирован (рис. 4). 

После пережатия печеночно-двенадцатиперстной связки, отступя 2-3 см от абсцесса, с помощью биполярной коагуляции выполнена атипичная резекция VII-VIII сегментов печени с перевязкой, клипированием и прошиванием сосудисто-секреторных элементов по срезу печени. Гемостаз с помощью аргонусиленной коагуляции и частичной гепатизации. Срез печени дополнительно укрыт пластинами тахокомба.
При ревизии диафрагмы выявлен свищевой ход диаметром около 0,5 см между правой плевральной и брюшной полостями, по которому поступает сливкообразный гной в количестве около 100 мл. Проведена интраоперационная консультация с проф. А.А. Вишневским: рекомендовано выполнение диафрагмотомии, санации и дренирования плевральной полости с последующей бронхоскопией для санации трахеобронхиального дерева. При невозможности адекватного дренирования полости абсцесса показана торакотомия вторым этапом. На протяжении 5 см выполнена диафрагмотомия справа, произведены санация и дренирование правой плевральной полости. Отверстие в диафрагме ушито отдельными узловыми швами. Контроль на аэростаз дал отрицательный результат. Легкое расправлено, дренаж из плевральной полости перекрыт.
Гистологическое исследование: ткань печени с наличием множественных абсцессов. В сохранной окружающей паренхиме печени умеренно выраженная лимфоцитарная инфильтрация портальных трактов, явления внутриклеточного холестаза. Фрагменты жировой клетчатки с обширным фиброзированием, полнокровием, кровоизлияниями, полиморфноядерной воспалительной инфильтрацией, местами с гигантскими многоядерными клетками. Фрагменты стенки аппендикса с рубцовыми изменениями, полнокровием, кровоизлияниями, обильными грунуляциями.
Послеоперационный период осложнился нагноением послеоперационной раны (рана частично разведена). Проводилось местное лечение послеоперационной раны мазями на водорастворимой основе. По дренажу из плевральной полости длительное время сохранялось гнойное отделяемое (дренаж был на активной аспирации), проводилась санация остаточной полости абсцесса правой плевральной полости растворами антисептиков с учетом бактериальной флоры и чувствительности к ним. После прекращения оттока отделяемого и контрольной рентгенографии легких дренаж был удален.
Таким образом, приведенное клиническое наблюдение демонстрирует пример «эффекта» от самостоятельного приема антибиотиков расширенного спектра действия, вызвавшего стертость клинической картины основного заболевания и приведшего к ограничению воспалительного процесса в малом тазу. Развившийся в дальнейшем пилефлебит с формированием абсцессов печени длительное время протекал бессимптомно. Острое начало заболевания с гектической лихорадкой обусловлено прорывом абсцессов печени в правую плевральную полость с формированием бронхоплеврального свища. На амбулаторном этапе это было расценено как проявление бронхопневмонии. При отсутствии клинически значимого эффекта от проводимой терапии и при более углубленном обследовании были выявлены абсцессы печени с прорывом в правую плевральную полость.
Так как истинный источник заболевания не был выявлен дооперационно, этиология абсцессов с большей вероятностью была расценена как паразитарная. Только во время операции при опровержении паразитарного характера абсцессов по данным срочного гистологического исследования и при ревизии всей брюшной полости удалось установить причину абсцедирования.
Возможности ультразвуковой диагностики абсцесса печени (клиническое наблюдение)
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Эпидемиология абсцессов печени изучена недостаточно. В разных странах показатели заболеваемости могут сильно отличаться, и составляют от 2,3 на 100 тыс. населения в Северной Америке до 275,4 на 100 тыс. на Тайване [3]. До начала эры антибактериальной терапии основной причиной развития абсцессов печени являлся острый аппендицит. Летальность была крайне высокой и составляла около 80%. С внедрением в клиническую практику антибиотиков и хирургических методов лечения этот показатель значительно снизился, оставаясь, однако, на уровне 10-40%. Параллельно изменилась и структура этиологических факторов абсцессов печени. На первый план стали выходить заболевания желчевыводящих путей и печени, злокачественные новообразования и осложнения инвазивных медицинских процедур [4, 5].
Этиология абсцессов печени гетерогенна. В качестве основных причин выделяют инфекционно-воспалительные заболевания, злокачественные новообразования, ятрогенные состояния и тупые травмы печени (см. таблицу). В развитых странах преобладают абсцессы бактериальной этиологии, в то время как в Юго-Восточной Азии и Африке наиболее частой их причиной остается амебиаз [3].
| Гематогенные абсцессы (портальные и артериальные) | Холангиогенные абсцессы | Абсцессы при заболеваниях печени | Ятрогенные причины и травмы |
|---|---|---|---|
| Сепсис | Холангит как следствие холедохолитиаза, стриктур, новообразований желчевыводящих путей, хронического описторхоза | Первичные злокачественные образования печени (аденокарцинома и др.) и метастатическое поражение печени | Чрескожные инъекции этанола Химиоэмболизация печеночной артерии Радиочастотная абляция образований печени |
| Воспалительные заболевания органов брюшной полости, ведущие к пилефлебиту: — аппендицит; — острый холецистит; — панкреатит; — дивертикулит; — болезнь Крона; — язвенный колит; — перитонит | Билиодигестивные анастомозы, свищи | Гранулемы печени | Оперативные вмешательства и эндоскопические процедуры на желчевыводящих путях и печени: — стентирование; — папиллосфинк-теротомия; — холедоходуоденостомия; — резекция печени; — ортотопическая трансплантация печени |
| Нарушение целостности кишечной стенки с последующим развитием бактериемии: — эндоскопическая полипэктомия; — неметастатический рак толстой кишки | Острый холецистит (гематогенный или прямой путь распространения инфекции) | Гематомы печени | Тупые травмы печени |
| Амебиаз |
Основными факторами риска развития печеночных абсцессов служат сахарный диабет, цирроз печени, иммунодефицитные состояния, пожилой возраст, мужской пол [4].
Несмотря на значительный прогресс медицины, критически важной остается ранняя и точная диагностика абсцессов печени. Трудности при трактовке клинической картины, результатов лабораторных и инструментальных методов исследования могут стать причиной поздней диагностики, несвоевременного начала лечения, развития тяжелых осложнений и, как следствие, неблагоприятного исхода заболевания. Так, по данным T. Pang и соавт., диагноз абсцесса печени удавалось установить в среднем через неделю после появления его первых симптомов [6].
Клинические проявления абсцессов печени неспецифичны и могут зависеть от их размера, количества и локализации. Большинство пациентов предъявляют жалобы на боль в правом подреберье, лихорадку и другие симптомы интоксикации (озноб, миалгию, слабость, потливость, тахикардию, тошноту, анорексию). Боль нередко усиливается при глубоком вдохе, перемене положения тела, может иррадиировать в правое плечо, лопатку, надплечье. При объективном обследовании может быть выявлена гепатомегалия. Иногда имеют место желтуха и асцит. На первый план часто выходит клиническая картина заболевания, приведшего к развитию абсцесса [2, 5-8].
Лабораторные показатели мало специфичны и отражают наличие активного воспалительного процесса. В общем анализе крови отмечаются лейкоцитоз, ускорение СОЭ. При биохимическом исследовании повышен уровень С-реактивного белка, билирубина, АЛТ, АСТ [1, 4].
Для определения этиологии абсцессов печени большое значение имеет бактериологическое исследование содержимого абсцесса и крови.
В ультразвуковой картине абсцесса печени имеется ряд особенностей, связанных со временем его существования. В фазе формирования при наличии соответствующих клинико-лабораторных данных в паренхиме печени можно выявить зону сниженной эхогенности с неоднородной структурой и нечеткими, переходящими в нормальную ткань контурами. В центральной части этой зоны сниженной эхогенности (зона интенсивного отека паренхимы) обычно выявляется анэхогенный бесструктурный участок, являющийся участком некроза ткани, пока без жидкостного компонента. Такая картина может наблюдаться непродолжительный отрезок времени (несколько часов). Впоследствии при параллельном нарастании клинических проявлений формируется жидкостьсодержащая анэхогенная полость с внутренним эхогенным содержимым, обусловленная наличием гноя и тканевого детрита. Помимо характерных для жидкостной структуры эхографических признаков (эффект усиления задней стенки, эффект боковых теней, эффект дистального псевдоусиления эхосигнала), наблюдаются некоторые особенные признаки: разделение содержимого полости абсцесса с образование границы «жидкость-жидкость» с горизонтальным уровнем, где более густая часть находится внизу; возможное появление в полости пузырьков воздуха (при наличии газпродуцирующей флоры, например род Klebsiella) в виде гиперэхогенных структур у верхней стенки, дающих эффект реверберации «хвост кометы»; перемещение всего внутреннего содержимого при изменении положения тела пациента; формирование четкого отграничения полости абсцесса от окружающей паренхимы печени в виде несколько неоднородного ободка (пиогенной оболочки) повышенной эхогенности толщиной 0,5-1,5 см [10].
В литературе нам встретилось описание ультразвуковой картины абсцесса печени в зависимости от преобладания инфильтративных или деструктивных изменений [11]. Авторы выделили два типа изображений абс цесса. Абсцессы I типа располагаются, как правило, в задних сегментах правой доли (VI, VII) и представляют собой участки паренхимы повышенной эхогенности различных размеров с нечеткими контурами неоднородной структуры с наличием очагов пониженной эхогенности или жидкостных образований неправильной формы, соответствующих участкам некроза. Такие абсцессы являются следствием воспалительной инфильтрации паренхимы при обострениях описторхозного холангита. Как показал опыт, учитывая преимущественно инфильтративный характер поражения, незначительный деструктивный компонент, эти абсцессы при своевременном обнаружении и адекватной антибактериальной терапии (лучше при внутрипортальном введении) могут быть излечены без оперативного вмешательства.
Абсцессы II типа являются следствием гнойного холангита, представляют собой неравномерно расширенные внутрипеченочные желчные протоки с утолщенными и уплотненными стенками, с наличием в просвете неоднородного эхогенного содержимого (гной, детрит). Для этих абсцессов характерны множественная локализация, небольшие размеры, связь с желчными протоками, стенки которых и являются стенками абсцессов. Абсцессы II типа развиваются из холангиоэктазов при длительной желчной гипертензии, обусловленной обструкцией протоков в результате склеротических изменений, стеноза большого дуоденального сосочка, обтурации описторхозным детритом.
Некоторые отличия может иметь эхографическая картина паразитарного абсцесса при амебиазе [10]. При попадании амеб развивается воспалительная инфильтрация с последующим формированием очагов некроза и лизиса печеночной ткани. При УЗИ вначале наблюдается умеренная, а затем и выраженная диффузно-очаговая неоднородность паренхимы печени со смешанной и преимущественно сниженной эхогенностью. Затем на этом фоне формируются гипоэхогенные участки неправильной формы различных размеров с неровными нечеткими контурами. В дальнейшем они образуют одну или несколько полостей, практически аналогичных по ультразвуковым признакам бактериальным абсцессам, но с рядом отличий: контуры обычно неровные с наличием «карманов», эхогенная оболочка вокруг абсцессов выражена нечетко, в полости абсцесса визуализируется неоднородное содержимое вплоть до наличия секвестров печеночной ткани и большого количества газов.
При прорывах абсцессов в брюшную, а иногда и плевральную полость, в забрюшинное пространство внепеченочно определяются скопления жидкости, аналогичной содержимому гнойника, может быть виден дефект капсулы печени.
Основным методом лечения абсцессов печени является их оперативное или чрескожное дренирование в сочетании с парентеральным введением антибиотиков 14. Терапией первой линии обычно является комбинация цефалоспорина III поколения с метронидазолом. При небольших размерах абсцессов (менее 3 см) может применяться только системная антибиотикотерапия. При амебных абсцессах препаратами выбора являются метронидазол и тинидазол [1, 2, 4].
Ключом к успешному ведению пациентов с абсцессами печени часто являются своевременная диагностика и лечение заболеваний, ставших причиной их развития.
Для иллюстрации приведенного выше краткого обзора представляем клиническое наблюдение.
Клиническое наблюдение
Пациент А., 1971 года рождения, инструктор по лечебной гимнастике. Обратился с жалобами на озноб, жар, слабость, отсутствие аппетита, незначительный неопределенный дискомфорт в правом подреберье.
Заболел за неделю до обращения в поликлинику, когда без видимой причины возникла острая «стреляющая» боль в надплечье и под лопаткой справа, усиливающаяся при дыхании. Пациент расценил боль как «мышечную». Провел сеанс лечебной гимнастики. Боль стихла. На следующий день возникла ноющая и колющая боль в правом подреберье с иррадиацией под правую лопатку, усиливающаяся при дыхании и движении. Температура тела повысилась до 37,8 °C.
На 3-й день после появления первых симптомов пациент обратился в поликлинику по месту жительства. При УЗИ органов брюшной полости выявлены признаки умеренной гепатомегалии, преимущественно правой доли печени, а в общем анализе крови отмечены лейкоцитоз до 14,6 • 109 /л и ускорение СОЭ до 59 мм/ч.
В последующие 4 дня боли в животе не возникали, однако нарастали слабость, анорексия, часто беспокоили жар и озноб. Сохранялась субфебрильная лихорадка. Принимал парацетамол. Обратился в нашу поликлинику.
Из анамнеза жизни известно, что пациент ведет здоровый образ жизни, не имеет вредных привычек. Три месяца назад выезжал в Японию, а около трех лет назад посещал Индию. Во время поездок и после них ничем не болел.
На момент обращения состояние средней тяжести. Температура тела 38,4 °C. Кожные покровы бледно-розового цвета. Подкожножировая клетчатка развита умеренно. Отеков нет. Периферические лимфатические узлы не пальпируются. В легких дыхание везикулярное, ослаблено справа в нижних отделах, хрипов нет. Тоны сердца ритмичные, ясные. АД 120/75 мм рт.ст. Пульс 102 уд/мин.
Живот не увеличен, участвует в акте дыхания, при поверхностной пальпации мягкий, безболезненный. Нижний край печени перкуторно у края реберной дуги. При пальпации печень мягкоэластической консистенции, безболезненная. Симптомы Ортнера и Мерфи отрицательные. Однако при глубокой пальпации в правом подреберье возникала колющая боль в правом надплечье. Френикус-симптом отрицательный с обеих сторон.
Стул один раз в день, оформленный, коричневого цвета, без патологических примесей. Мочеиспускание свободное, безболезненное.
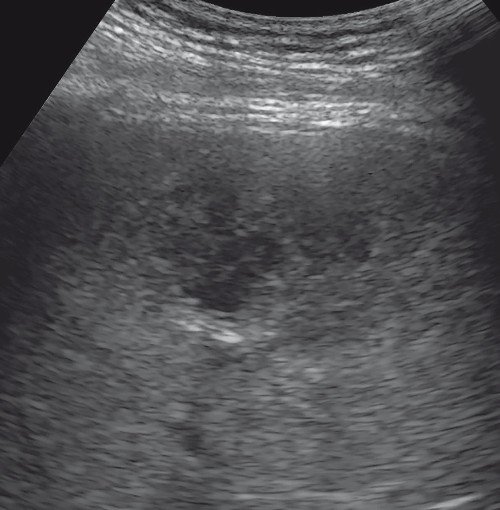
Для уточнения диагноза пациенту было выполнено УЗИ органов гепатобилиарной зоны с ультразвуковой ангиографией:
Рис. 1. В-режим. В правой доле печени в проекции V сегмента визуализируется образование сниженной эхогенности с нечеткими контурами выраженно неоднородной структуры с наличием в центральных отделах участка умеренно повышенной эхогенности неоднородной структуры.