При какой патологии ортопедическая укладка у детей не применяется
Необходимость раннего лечения церебрального паралича обусловлена тем, что на первом году жизни:
— мозг ребенка обладает большой пластичностью;
— спастичность мышц нерезко выражена, поэтому легче вырабатываются нормальные позы и двигательные навыки;
— отсутствуют порочные позы, контрактуры и деформации;
— формирование психических функций находится в прямой зависимости от развития двигательных навыков, поэтому при позднем начале лечения и тяжелой обездвиженности ребенок будет вторично отставать в психическом развитии, даже если его потенциальные возможности были нормальными;
— мать становится активным участником лечения, и это дает лучшие результаты, чем в старшем возрасте.
Комплексное лечение при церебральных параличах предусматривает ортопедические мероприятия, направленные на формирование правильной позы ребенка, профилактику контрактур, лечебную гимнастику и массаж, стимуляцию речевого и психического развития, физиотерапию и применение медикаментозных средств.
Ортопедические мероприятия являются важной частью комплексного лечения церебральных параличей у детей раннего возраста. Они помогают сохранить правильное физиологическое взаимоотношение головы, туловища и конечностей (лечение положением). Ортопедический режим следует соблюдать с первых дней жизни ребенка, пока еще не сформировались порочные позы, контрактуры, деформации. Ребенок привыкает к режиму и хорошо его переносит. Поэтому больному с церебральным параличом, который еще не ходит, следует в течение дня придавать различные физиологические положения, в зависимости от возраста: выкладывать на живот, удерживать в вертикальном положении, сажать, ставить в специальные приспособления. Придаваемая ребенку поза не должна нарушать общего состояния и вызывать болезненные ощущения.
К ортопедическим средствам, с помощью которых можно придать части тела физиологическое положение, относятся шины, шинки-штанишки, лонгеты, туторы, воротники, валики. Ортопедические укладки не должны растягивать мышцы, сдавливать конечность, нарушать кровообращение. Шины и лонгеты накладывают после лечебной гимнастики и массажа, когда методисту удалось добиться максимального расслабления мышц. Укладки необходимо чередовать с лечебной гимнастикой, массажем и активной деятельностью ребенка. Длительность пребывания ребенка в специальных укладках определяется индивидуально и зависит от тяжести поражения, а также от того, как ребенок переносит эту процедуру. Лучше, чтобы периоды пребывания ребенка в шинах и лонгетах были короткими, но в течение дня повторялись несколько раз. Это создает более благоприятные условия для развития активных движений. За ортопедическим режимом должны следить персонал и мать. Мать необходимо обучить применению ортопедических приспособлений.
Уже с периода новорожденности голове, туловищу и конечностям ребенка придают физиологическое положение. Голову следует располагать по средней линии слегка согнутой, чтобы ребенок не запрокидывал ее назад, во избежание активизации тонической рефлекторной активности. Голову фиксируют валиками с двух сторон. Если голова долихоцефалической формы, ее необходимо укладывать в специально сшитый круг («бублик»). В противном случае ребенок будет лежать на боку с запрокинутой назад головой. При ярко выраженных тонических рефлексах, когда валики не удерживают голову по средней линии, ее можно фиксировать обручем с мягкой пружинящей подкладкой, к которому по бокам (в теменно-височных областях) крепится дуга, соединенная со спинкой кровати. Соединение обруча с дугой может быть подвижным и неподвижным. В таком приспособлении голову фиксируют 3—4 раза в день по 30—40 мин, затем укладывают между валиками. У детей 2—3 лет для удержания головы по средней линии можно пользоваться таким же обручем, который крепится зажимами к специальному штативу, идущему от спинки специального стула.
При постоянном повороте головы в сторону, как это имеет место при травматической или спастической кривошее, для удержания ее в правильном положении используют воротник Шанца. Хороший контроль головы у детей с церебральным параличом способствует нормализации мышечного тонуса и торможению патологической постуральной активности.
Для обеспечения физиологического положения конечностей применяют специальные укладки и лонгеты. Лонгеты для кистей и стоп делают из картона, гипса, плексиглаза, поливика и обшивают мягким материалом. Указанные приспособления накладывают на 40—60 мин, а затем делают массаж и лечебную гимнастнку. Для устранения приведения в плечевых суставах между туловищем и плечом вкладывается мягкий валик.
Прокладка между бедрами должна быть мягкой, чтобы не было перерастяжения аддукторов. Родителям рекомендуют носить детей в специальных приспособлениях с отведенными в наружной ротации бедрами. Когда ребенок начинает сидеть, посередине стульчика между бедрами делают специальную распорку, чтобы ноги находились в состоянии отведения. У детей 2— 3 лет с приводящими контрактурами можно пользоваться специальной распоркой.
Для удержания стоп в физиологическом положении применяют лонгеты, которые надевают на носки. Их закрепляют бинтами и оставляют на 40—60 мин.
Лечение положением начинают с первых дней жизни даже когда из-за тяжести состояния и плохих кожных покровов лечебная гимнастика и массаж еще противопоказаны.
— Вернуться в оглавление раздела «Неврология.»
Основные ортопедические проблемы, возникающие у детей до 3 лет, и их лечение
Скелет у ребенка формируется с рождения и до подросткового периода. Даже при незначительных изменениях лучше сразу обращаться к врачу-ортопеду, чтобы не упустить время и момент, когда небольшие отклонения перерастут в серьезное заболевание.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Основными проблемами с опорно-двигательным аппаратам в детском возрасте считаются кривошея, плоскостопие, сколиоз, дисплазия тазобедренных суставов.
Своевременное обращение к ортопеду поможет в будущем избежать серьезных проблем со здоровьем. Не стоит затягивать визит к врачу, если вы заметили у ребенка малейшие изменения скелета, даже при отсутствии жалоб.
Кривошея
При внутриутробном развитии патологии ее можно обнаружить в первые месяцы после рождения. Приобретенное заболевание проявляется у школьников. Спазмы мышц способствуют развитию кривошеи. Она проявляется в первый месяц, ребенок постоянно поворачивает голову на одну сторону. Через пару месяцев голова немного запрокидывается назад и лопатки расходятся в стороны. В полгода уже заметна асимметрия позвоночника, искривление шеи, плеч, присоединяется косоглазие.
Обнаружить это и устранить на первоначальном этапе несложно. Рекомендуется укладывать ребенка спать по очереди на разные бока, пройти курс массажа, гимнастики, парафинотерапию и электрофорез. Если к полугоду все эти меры не дали эффективного результата, к двум годам потребуется операция. Лучше проводить лечение до 2 лет, позднее даже операция не даст нужного результата.
Плоскостопие
У каждого ребенка в самом начале его жизни просматривается плоскостопие. Укреплять мышцы стоп, да и всего опорно-двигательного аппарата лучше с помощью массажа и гимнастики для малышей. Когда ребенок начнет ходить, следует выбирать правильную, желательно ортопедическую обувь, чтобы свод стопы развивался в соответствии с нормой. Не следует выбирать обувь, не фиксирующую пятку, лучше отдать предпочтение не босоножкам, а закрытой обуви с небольшим каблучком, чтобы пятка была приподнята.
Плоскостопие-самое часто встречающееся заболевание опорно-двигательного аппарата, которое влияет на формирование осанки и всего скелета в целом. Существует два вида плоскостопия: продольное и поперечное.
Чаще всего плоскостопие-приобретенное заболевание, но также это может быть врожденной патологией, устанавливается она сразу при рождении, свод стопы развернут наружу, а на подошве просматривается выпуклость. При лечении врождённого заболевания назначаются гипсовые повязки, если они неэффективны, то проводится оперативное вмешательство.
До двух лет амортизационную функцию у детей выполняет жировая выпуклость на подошве. В период 5-6 лет формирование стопы заканчивается и можно диагностировать наличие заболевания. Причины приобретенного плоскостопия следующие:
Самостоятельно заметить первые признаки плоскостопия могут родители. Если малыш быстро устает, даже если мало ходит, просится на руки. Если обувь быстро изнашивается в определенных местах, таких как внутренний край каблука и подошвы.
Ранняя диагностика заболевания и своевременно назначенное лечение, а именно массаж, гимнастика, ванны с солью, физиопроцедуры, а также правильная комфортная обувь помогут в будущем избежать серьезных отклонений в опорно-двигательном аппарате.
Сколиоз
Сколиоз-до конца не изученное заболевание. Чаще всего его связывают с наследственными факторами, так как наблюдается развитие заболевания у членов одной семьи. Но искривление позвоночника также вызвано рядом других причин:
К другим причинам развития сколиоза можно отнести слабость мышечного корсета, стрессы, гормональный дисбаланс организма.
Если не лечить сколиоз позвоночника, то последует ряд осложнений. Это и нарушения в работе органов дыхания, сердца. Боли в спине и коленях- также следствие искривления позвоночника. Неправильная осанка, неровные плечи, бедра, сдвиги в ребрах и талии — все это последствия запущенного сколиоза.
В зависимости от длительности заболевания, от степени искривления, от возраста пациента подбираются соответствующие методы лечения. На ранних стадиях и в более младшем возрасте (в 2-3 года) лечение выбирается простое – массаж, антисколиозная гимнастика, физиотерапия, а также пересматриваются бытовые условия ребенка. Правильно подбирается кровать, матрас, стул и т.п. Гимнастика направлена на то, чтобы укрепить мышечный корсет около позвоночника, который не позволит ему деформироваться. Помимо вышеуказанных процедур назначается ношение ортопедического корсета, либо хирургическое вмешательство, при котором устанавливаются специальные конструкции для удерживания положения позвоночника.
Дисплазия тазобедренных суставов
Вывих бедра может быть не обнаружен при первичных осмотрах ребенка врачами. Слабый связочный аппарат не удерживает головку бедра, и она выходит из своего привычного положения. До 3-4 месяцев установить вывих бедра можно при помощи УЗИ. В 6 месяцев можно наблюдать асимметрию в ножных складках, а также выявить разную длину нижних конечностей, что в дальнейшем приводит к походке с переваливанием с одной ноги на другую, а также сколиозу.
Для лечения дисплазии на раннем этапе используется шина Фрейка или стремя Павлика. С помощью этого аппарата головка бедренной кости удерживается в физиологическом положении. После снятия аппарата проводиться несколько УЗИ для отслеживания положения бедра. Эффект выздоровления от лечения аппаратом почти стопроцентный.
Не стоит затягивать с лечением, после полутора лет для устранения дисплазии применяет закрытое вправление бедра под наркозом, а детям постарше требуется операция.
Детская ортопедия: возможности первичной помощи
Какие ортопедические проблемы в детском возрасте носят скорее физиологический, чем патологический характер? Как можно отличить повторные воспаления бедренного сустава от септического артрита? Как врач общей практики должен оценить состояние хр
Какие ортопедические проблемы в детском возрасте носят скорее физиологический, чем патологический характер?
Как можно отличить повторные воспаления бедренного сустава от септического артрита?
Как врач общей практики должен оценить состояние хромого ребенка?
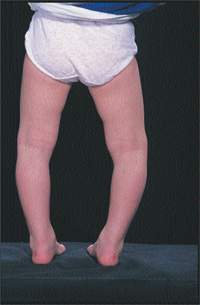 |
| Рисунок 1. Варусная деформация колен. У этого ребенка дуга, образованная ногами, нормальная; ноги выпрямятся самопроизвольно |
Целью данной статьи является освещение как распространенных проблем костно-мышечной системы у детей, так и более редких, раннее распознавание которых крайне важно.
При клинической оценке состояния ребенка с симптомами поражения костномышечной системы врач обычно определяет область и причины болезни и, опираясь на знания о физиологических нормах роста и развития, устанавливает, насколько сильно ребенок отклоняется от нормы и нуждается ли он в направлении к специалисту.
Отек сустава, равно как и острое непонятное заболевание или хромота, заставляют заподозрить инфекционное поражение костномышечной системы, которое необходимо исключить, отправив ребенка на консультацию.
Оценка. Зачастую дети поступают с симптомами, не имеющими прямого очевидного объяснения. В большинстве случаев тщательная клиническая оценка позволяет выявить пораженную сторону и поставить предварительный диагноз.
Аккуратно собранный анамнез помогает провести дифференциальный диагноз, который позже можно уточнить с помощью клинического обследования.
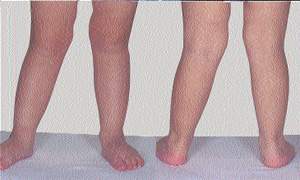 |
| Рисунок 2. Вальгусная деформация колен. Как и в случае, представленном на первом рисунке, деформация не выходит за пределы нормы, и со временем его ноги выпрямятся |
Нормальный рост и развитие костной системы. По мере роста у ребенка изменяются пропорции, происходит выравнивание его скелета. Конечности младенца сравнительно короткие, но они растут быстрее, чем туловище, пока не достигают взрослых пропорций.
Позвоночник ребенка выглядит как длинная С-образная дуга. Но постепенно форма позвоночника изменяется. Устанавливается положение головы, а вместе с этим появляется шейный лордоз; когда ребенок начинает сидеть, равновесие поддерживается с помощью поясничного лордоза.
Конечности растут, что вызывает угловые и торзионные изменения. Варусное расхождение колен, нормальное у младенца, должно исчезать к двум годам.
Вальгусная линия обнаруживается от двух до четырех лет, а к шести годам устанавливается взрослая форма ног — примерно 7о вальгуса.
У нормальных младенцев имеется внутреннее скручивание большеберцовой кости, что наряду с варусной формой, вероятно, и объясняет тенденцию к падению. Взрослое наружное скручивание большеберцовой кости варьирует от 0 до 30о и устанавливается к трем годам.
 |
| Рисунок 3. Нормальный ребенок с постоянной бедренной антеверсией: положение надколенника показывает, что тенденция к внутренней ротации стопы проистекает от бедра |
Скручивание бедра описывается направлением поворота головки и шейки бедра относительно плоскости дистального отдела. К моменту рождения головка и шейка бедра отклоняются вперед, образуя примерно 40-градусную бедренную антеверсию, которая постепенно снижается до взрослой 10-градусной. Степень бедренной антеверсии обусловливает большую внутреннюю ротацию бедра у детей и подростков и является наиболее частой причиной косолапости.
Если у ребенка ноги колесом, сомкнутые колени, пальцы ног асимметрично повернуты внутрь или наружу, конечности негибкие или значительно отличаются по форме, надо подумать о возможных патологических причинах.
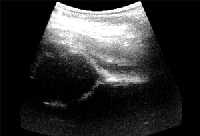 |
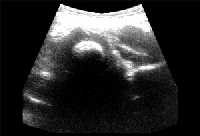 |
| Рисунки 4 и 5. Ультразвуковое изображение нормального (вверху) и смещенного (внизу) бедренного сустава |
Врожденные аномалии. Большинство врожденных аномалий конечностей встречаются редко и сразу видны при осмотре. Таких детей нужно отправлять к специалисту. Аномалии бедра и позвоночника менее очевидны. Кожные дефекты, пятна оволосения, анальные бухты могут указывать на дефекты позвоночника или неврологические заболевания.
Постуральная деформация. Внутриматочное положение может формировать определенные деформации, особенно в сочетании с олигоамнионом, например плагиоцефалию, кривошею и искривление тыльной поверхности стопы (варусная деформация плюсны).
Внутриутробная дисплазия бедра (ВДБ). Примерно у одного из 60 новорожденных наблюдается определенная степень нестабильности бедра.
ВДБ чаще встречается у первенцев-девочек и с левой стороны. Особыми факторами риска ВДБ считаются наличие ВДБ в семейном анамнезе, ягодичное предлежание, другие пороки развития. Пациентов с факторами риска направляют на ультразвуковое обследование при рождении. В идеале обследовать надо всех детей при рождении, в возрасте 6-8 недель, 6-8 месяцев и когда ребенок начинает ходить. Это позволит снизить количество поздних выявлений дислокации бедра.
Если бедро смещено достаточно долгое время, оно фиксируется в этом положении, и клинические проявления изменяются. Нога может стать укороченной, ротированной наружу с асимметричными бедренными складками и с главным признаком — ограничением отведения при сгибании. При ходьбе ребенок может безболезненно хромать.
При малейшем подозрении на нестабильность детского бедра советуем отправлять ребенка к специалисту на обследование. Если ребенок старше 6 месяцев, перед направлением целесообразно провести рентгенологическое исследование.
Транзиторный синовит. Рецидивирующие воспаления бедренного сустава — неспецифический, быстропроходящий воспалительный процесс, приводящий к выпоту в полость бедренного сустава и часто сопровождающийся вирусной инфекцией. Это наиболее распространенная причина острой хромоты у детей в возрасте 3-8 лет; по сообщениям, страдают один-четыре ребенка на тысячу, мальчики в два раза чаще, чем девочки, и в 5% случаев заболевание двустороннее.
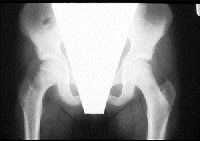 |
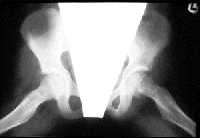 |
| Рисунки 6 и 7. Эти рентгенограммы демонстрируют важность получения правильных изображений. Передне-задняя проекция (верхний рисунок) кажется нормальной, но в боковой проекции (нижний рисунок) видна соскользнувшая верхняя головка бедренной кости |
Ребенок поступает с хромотой и умеренно ограниченной подвижностью бедра, но общее состояние остается удовлетворительным. Однако следует учесть возможность развития септического артрита и исключить его.
Лечение предусматривает постельный режим и наблюдение, дома или в стационаре; выздоровление наступает обычно через несколько дней.
Болезнь Пертеса. Идиопатический асептический некроз эпифизарной части головки бедра (болезнь Пертеса), как правило, поражает 4-10-летних детей. Мальчики болеют в четыре раза чаще девочек, а в 10% случаев поражение двустороннее.
Ребенок обычно поступает с болью в бедренном или коленном суставе и хромотой. При обследовании выявляются рецидивирующие воспаления бедренного сустава с небольшой фиксированной сгибательной деформацией и ограниченным отведением. Диагноз подтверждается рентгенологически, но на ранних стадиях заболевания изменения на рентгенограммах могут отсутствовать.
При подозрении на болезнь Пертеса ребенка всегда следует направлять на консультацию к специалисту.
Соскальзывание верхней головки бедренной кости. СВГБК обычно развивается в подростковый период, когда наблюдается усиленный рост (10-15 лет); болеют преимущественно мальчики (3:1).
Ожирение является фактором риска, но присутствует далеко не всегда. Об этом диагнозе надо помнить во всех случаях, когда ребенок жалуется на боль в бедре или колене, — это наиболее распространенная жалоба. При подозрении на болезнь Пертеса нужно немедленно произвести рентгенологическое исследование в передне-задней и латеральной проекции. Лечение заключается в хирургической стабилизации эпифиза.
Боль в колене. Боль в колене при механической нагрузке с блоком сустава у детей младше 10 лет может быть вторичной, а также обусловливается врожденными пороками развития менисков.
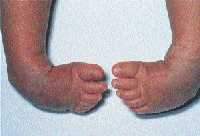 |
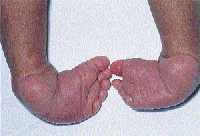 |
| Рисунок 8. Тяжелая двусторонняя эквиноварусная косолапость |
Чаще всего обнаруживается дискоидный латеральный мениск. Для детей старшего возраста характерны травматические разрывы нормальных менисков, их лечат так же, как взрослых.
Подростки часто жалуются на боль в передней коленной области. Как правило, другие жалобы отсутствуют. В этой ситуации боль относится к нижней поверхности надколенника и в отдельных случаях может быть достаточно сильной. Лечение консервативное, физиотерапевтическое; хирургическое вмешательство не приносит облегчения.
Еще одно заболевание колена у подростков проявляется локализованной болью и отеком большеберцового бугорка (болезнь Осгуда — Шлаттера). Заболевание этим и ограничивается и требует только симптоматической терапии.
Участки остеохондрита представляют собой аваскулярные изменения в подхрящевой области кости, как правило, на медиальном мыщелке бедра. Это приводит к отделению кости от хряща и формированию рыхлой субстанции, которая может вызывать боль и механическую неподвижность сустава.
Полуперепончатая сумка. У детей 4—11 лет в подколенной ямке может появляться безболезненное кистозное набухание, при этом объем движений колена почти не изменяется. Кистозное образование обусловлено полуперепончатой сумкой, часто сообщающейся с коленным суставом. Эти доброкачественные кисты исчезают сами по себе, хотя изредка, если они причиняют беспокойство или достигают больших размеров, требуется хирургическое лечение.
Малые деформации могут быть связаны с другими врожденными пороками развития, особенно бедра или позвоночника. Последние необходимо полностью исключить при клиническом обследовании.
Варусная деформация плюсны. Эта распространенная постуральная деформация (частота 1:100) обычно проходит самостоятельно. Передняя поверхность стопы находится в варусном положении (приведение) с одновременной супинацией. Подошва такой стопы похожа на боб, но, в отличие от врожденной косолапости, здесь нет конской стопы. Стопа гибкая и поддается пассивной коррекции.
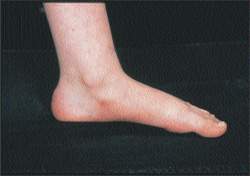 |
| Рисунок 9. Эта плоская стопа безболезненная, гибкая и не требует лечения |
Большинство детей выздоравливают без лечения. При более тяжелых деформациях иногда требуется вытяжение или шинирование. Необходимость в хирургической коррекции возникает редко и у более старших детей.
Кальканеовальгусная стопа. Это распространенное изменение формы, проявляющееся при рождении (частота 1:300). Вершина стопы находится на голени. Нога гибкая, и деформация исчезает в течение нескольких недель. Лечения не требуется, за исключением простейшего вытяжения.
Эквиноварусная косолапость. Косолапость встречается у одного из тысячи новорожденных. Половину случаев составляют двусторонние поражения, преимущественно страдают мальчики (2,5:1). Иногда наблюдаются случаи семейной косолапости. Этот порок иногда выявляется при антенатальном ультразвуковом исследовании.
Косолапый ребенок нуждается в раннем специализированном лечении с вытяжением и наложением повязки из липкого пластыря либо гипса или проведении курса физиотерапии.
Это состояние очень варьирует по тяжести. Около половины случаев, в основном когда отсутствует фиксированная деформация, поддаются самому простому лечению, но остальным детям требуется хирургическая коррекция в первый год жизни.
Таблица 1. Сбор анамнеза при заболеваниях костномышечной системы
Характерные признаки косолапости — это маленькая стопа и тонкая икра. Плоскостопие. До трех лет у всех детей уплощен медиальный свод стопы. Безболезненная, гибкая стопа в старшем возрасте также расценивается как физиологическая норма.
Если плоскостопие сопровождается болью, ригидностью и спазмом, в особенности малоберцовых мышц, следует искать патологическую причину этого состояния. В такой ситуации ребенка направляют на дальнейшее обследование.
Деформации пальцев стопы. Они, как правило, не требуют лечения, если только мозоли не мешают носить обувь.
Врожденный сколиоз. Он обусловлен структурными аномалиями позвонков. Могут обнаруживаться выраженные угловые деформации, но основным признаком служит ротация. В ряде случаев имеют место сопутствующие аномалии позвоночного столба. Таких пациентов всегда следует направлять к специалисту.
Идиопатический внутриутробный сколиоз. Это состояние проявляется аномальной ротацией ребер по передней кривизне. Таких пациентов обследуют для исключения возможных неврологических или структурных поражений. При любом подозрении на дальнейшее прогрессирование кривизны, особенно в подростковый период усиленного роста, ребенка надо направить на консультацию к специалисту.
Боль в спине. Редко встречается у детей. При постоянных ночных болях или сопутствующем сколиозе необходимо обследование для исключения таких возможных причин, как спинальная опухоль или инфекция.
Переломы у новорожденных редки. При переломах длинных костей в этой возрастной группе нужно полностью исключить неслучайные повреждения.
Однако по мере взросления ребенка и возрастания его активности переломы становятся обычным делом, особенно у мальчиков. Как правило, в анамнезе имеется травма с выраженной болью, отеком и деформацией места повреждения. Наиболее часто дети, принадлежащие к этой возрастной группе, ломают верхние конечности.
Значительные повреждения вызываются падением на вытянутую руку; в этом случае обследование должно исключить перелом надмыщелка плеча или дистальной части лучевой кости. Как правило, такие переломы хорошо видны, проявляются болью, отеком и нарушением функции конечностей.
Растяжение локтя, напротив, вызывается тракцией за выпрямленную руку. Локоть болезненный, согнут и повернут внутрь, но отсутствуют значительный отек и другие признаки травмы. При согнутом локте возможно ограничение движения головки лучевой кости путем супинации предплечья. Выздоровление наступает без лечения через 48 часов.
Доброкачественные костные опухоли у детей, как правило, бессимптомны и обнаруживаются случайно при рентгенологическом исследовании по поводу патологического перелома. Чаще всего все костные опухоли поражают колено, примыкая к пластинкам наиболее активного роста.
Таблица 2. Дифференциальный диагноз при отеке сустава или хромоте у ребенка
Злокачественные опухоли костей у детей встречаются редко. Их следует подозревать, если боли не прекращаются ни днем ни ночью или имеется местный отек и размягчение кости.
При любом сомнении относительно данных симптомов ребенка тотчас же отправляют на рентгенографию.
Ребенок с опухшим суставом. Дифференциальный диагноз в этом случае включает широкий набор состояний. Большинство из них не требуют немедленного лечения, но внутрисуставная инфекция — неотложное ортопедическое состояние, и диагноз должен быть установлен точно и без промедления.
Прежде всего необходимо исключить септический артрит. У ребенка с септическим артритом нарушено общее состояние, а сустав крайне болезнен. Он может быть ригиден и сопротивляться попыткам любых движений. Поверхность сустава красная, горячая и отечная. При подозрении на септический артрит ребенка немедленно отправляют в стационар на обследование и лечение. До установления диагноза от антибиотиков, как правило, воздерживаются.
У новорожденного или маленького ребенка местные проявления костно-суставной инфекции менее выражены. Наличие септического артрита следует предполагать во всех случаях, когда ребенок плохо себя чувствует без видимой причины. Надо тщательно обдумать анамнез и результаты обследования.
Если септический артрит удалось исключить, надо обдумать другие возможные диагнозы.
Хромой ребенок. Причины хромоты у ребенка, начинающего ходить, могут быть самые разные, и патологическая область выявляется только при тщательном обследовании всей конечности.
Таблица 3. Исследование костномышечной системы
В анамнезе у детей часто отмечаются мелкие случайные травмы; важно не приписывать клинические проявления травме, не рассмотрев возможность постановки других диагнозов.
Однако бывает, что причиной хромоты у начинающих ходить детей является спиральный перелом дистального отдела большеберцовой кости («перелом ребенка, начинающего ходить»). В этом случае в анамнезе отсутствует четкое указание на травму, но имеется напряжение над дистальным отделом большеберцовой кости. Диагноз ставится радиологическим методом.
Если травма исключена, важным дифференциальным диагнозом является костно-суставная инфекция, особенно септический артрит бедра (см. выше) и остеомиелит длинных костей.
При остеомиелите пораженная кость мягкая на ощупь, имеется покраснение и иногда отек. Часто ребенок жалуется на общее недомогание и лихорадку. При подозрении на остеомиелит ребенка срочно направляют на обследование до назначения антибиотиков. Хромотой могут сопровождаться ВДБ, преходящий синовит, болезнь Пертеса и СВГБК. При неясной симптоматике ребенка должен осмотреть хирург-ортопед.
Литература
1. Barlow T. G. Early diagnosis and treaunent of congenital dialocation of the hip. J. Bone Joint. Surg. (Br) 1962; 44: 292 — 801.
2. MacNicol M. F. Results of a 25-year screening programme for neonatal hip instability. J. Bone Joint. Surg. (Br) 1990; 72B: 1057 — 1060.
Для дальнейшего чтения
1. Apley A. G, Solomon L. Apley’s System of Orthopaedics and Fractures (7th Edition). Butterworth-Heinemann, Oxford, 1995.
2. Benson M. K. D. Children (Chap. 9). In: Orthopaedics in Primary Care. Carr A. J., Harnden A. (Eds). Butterworth-Heinemann, Oxford, 1997.
3. Benson M. K. D., Fixen J. A., Macnicol M. F. Children’s Orthopaedics and Fractures. Churchill Livingstone, Edinburgh, 1994.