При какой форме парапсориаза наблюдаются атипичные клетки мелкобляшечный крупнобляшечный
Заболевание рассматривается в настоящее время как ранняя форма грибовидного микоза, при этом частота дальнейшей злокачественной трансформации значительно варьирует — от 0 до 40% (в среднем около 10%).При исследовании генов у- и в-цепи Т-клеточного рецептора лимфоцитов в области высыпаний доминирующий клон Т-клеток составляет более 50% лимфоцитарного инфильтрата. В 87% случаев в пораженной коже идентифицируют вирус герпеса 8 типа. Заболеваемость одинаковая у представителей различных рас и географических регионов, мужчины болеют значительно чаще женщин (8:1).
L41.4 Крупнобляшечный парапсориаз
Варианты (L41.5) :
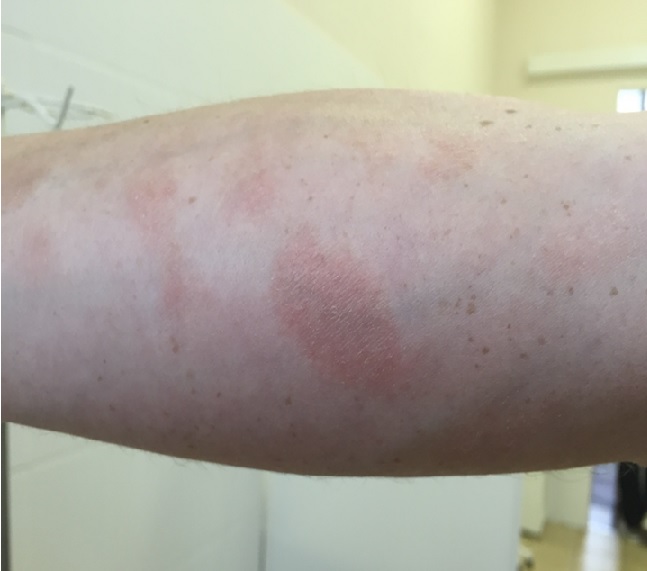
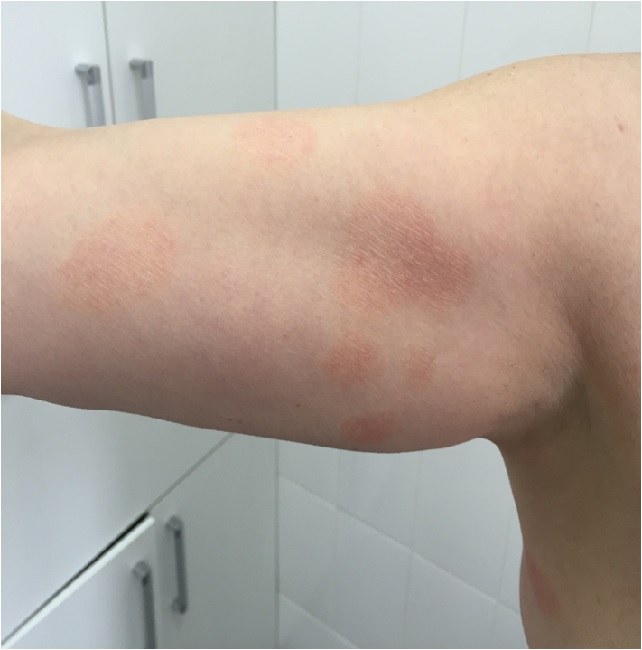
Обычно наблюдается медленное развитие заболевания. Первичные морфологические элементы сыпи представлены округлыми или неправильной формы пятнами и незначительно инфильтрированными бляшками красно-коричневой окраски с малозаметными или четкими границами, наличием мелкопластинчатого шелушения на поверхности. В области высыпаний может наблюдаться незначительная атрофия кожи, проявляющаяся в виде морщинистости («папиросная бумага»). Размеры пятен превышают 5 см. Высыпания локализуются на симметричных участках проксимальных отделов конечностей, боковых поверхностей груди и живота, спине. Поражаются преимущественно закрытые от солнца участки кожи. Зуд отсутствует.Высыпания часто спонтанно бесследно разрешаются.
При физическом или химическом воздействии на высыпания в результате трения грубой одеждой, после посещения бани или сауны, на фоне нерациональной наружной терапии наблюдаются усиление яркости окраски и инфильтрации элементов — развитие «раздраженного» парапсориаза.
Пойкилодермический крупнобляшечный парапсориаз
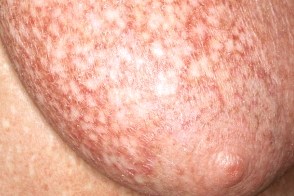 Для пойкилодермического варианта характерны поражение крупных складок (паховых, аксиллярных), молочной железы, шеи и наличие триады симптомов: атрофии кожи, участков гипер- и гипопигментации («пестрая кожа»), формирование телеангиэктазий. Для пойкилодермического варианта характерны поражение крупных складок (паховых, аксиллярных), молочной железы, шеи и наличие триады симптомов: атрофии кожи, участков гипер- и гипопигментации («пестрая кожа»), формирование телеангиэктазий. |
Сетевидный (ретиформный) крупнобляшечный парапсориаз
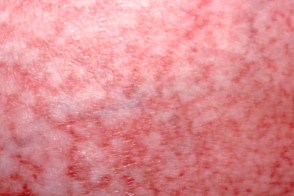 Характеризуется равномерной крупной сеткой из темно-коричневых, красных полос, шириной 3-5 мм с нормального цвета кожей внутри ячеек.По периферии очага интенсивность окраски бледнеет.Поверхность высыпаний морщинистая (папиросная бумага), но шелушения не наблюдается.Излюбленная локализация кожа грудной клетки и спины Характеризуется равномерной крупной сеткой из темно-коричневых, красных полос, шириной 3-5 мм с нормального цвета кожей внутри ячеек.По периферии очага интенсивность окраски бледнеет.Поверхность высыпаний морщинистая (папиросная бумага), но шелушения не наблюдается.Излюбленная локализация кожа грудной клетки и спины |
Ихтиозиформный крупнобляшечный парапсориаз
Гипопигментный крупнобляшечный парапсориаз
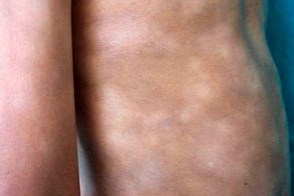 Проявляется бессимптомными гипопигментированными пятнами от 5 см неправильной формы с размытыми границами, расположенными в области туловища и конечностей.Наблюдается хороший терапевтический ответ на узкополосный ультрафиолет В.Примерно в 15% случаев отмечается трансформация в гипопигментню форму грибовидного микоза. Проявляется бессимптомными гипопигментированными пятнами от 5 см неправильной формы с размытыми границами, расположенными в области туловища и конечностей.Наблюдается хороший терапевтический ответ на узкополосный ультрафиолет В.Примерно в 15% случаев отмечается трансформация в гипопигментню форму грибовидного микоза. |
Диагностика основана на клинической картине заболевания и результатах гистологического исследования биоптатов кожи.
При гистологическом исследовании отмечается незначительный гиперкератоз с очаговым паракератозом, возможны гиперплазия эпидермиса за счет шиповатого слоя(акантоз) или его атрофия, незначительный спонгиоз. В сосочковом слое дермы наблюдаются рассеянные неплотные периваскулярные лимфоцитарные инфильтраты с редкими гистиоцитами.
Дифференциальный диагноз проводят со следующими дерматозами:
Медикаментозная терапия
1. Эмоленты.Назначаются с целью восстановления водно-липидного баланса кожи, удержания влаги, обогащения кожи липидами и, как следствие, уменьшениясубъективных ощущений.
2. Глюкокортикостероидные препараты
Рекомендуется использовать топические глюкокортикостероидные препараты умеренной и высокой степени активности повторными курсами через 2—3 месяца:
Физиотерапия
Диспансерное динамическое наблюдение дерматовенерологом проводится не менее 2 раз в год, при значительном увеличении площади высыпаний, усилении инфильтрации элементов, развитии атрофии кожи рекомендуетсяповторная диагностическая биопсия.
Парапсориаз
, MD, Harvard Medical School
Изображение предоставлено Susan Lindsley via the Public Health Image Library of the Centers for Disease Control и Prevention.
Изображение предоставлено E. Laurie Tolman, MD.
Изображение предоставлено E. Laurie Tolman.
Термин «парапсориаз» описывает группу недостаточно понятных и плохо дифференцируемых заболеваний, имеющих общие клинические признаки. Парапсориаз не связан с псориазом Псориаз Псориаз – это воспалительное заболевание, сопровождающееся образованием чаще всего эритематозных папул и бляшек с четкими границами и серебристыми чешуйками на поверхности. В развитии заболевания. Прочитайте дополнительные сведения 
Существуют 2 основные формы:
Мелкобляшечный тип: обычно доброкачественный
Крупнобляшечный тип: предшественник кожной Т-клеточной лимфомы Т-клеточная лимфома кожи (ТКЛК) Грибовидный микоз и синдром Сезари являются редкими Т-клеточными лимфомами, поражающими преимущественно кожу и редко лимфатические узлы. (См. также Обзор лимфомы (Overview of Lymphoma)). Грибовидный. Прочитайте дополнительные сведения 
Мелкобляшечный парапсориаз трансформируется в ТКЛК крайне редко. Трансформация крупнобляшечного парапсориаза в ТКЛК наблюдается примерно у 10% больных за каждые 10 лет.
Клинические проявления
Бляшки обычно бессимптомны; типичные высыпания представлены тонкими, матовыми пятнами и бляшками розового цвета с матовой шелушащейся поверхностью, имеющей несколько атрофичный или сморщенный вид. В отличие от парапсориаза, бляшки при псориазе имеют четкие границы, розовые с более толстыми серебристыми чешуйками.
Мелкобляшечный парапсориаз определяется по размеру высыпаний, составляющему 5 см в диаметре, тогда как при крупнобляшечном парапсориазе диаметр очагов поражения достигает > 5 см.
Изображение предоставлено Susan Lindsley via the Public Health Image Library of the Centers for Disease Control и Prevention.
Изображение предоставлено Susan Lindsley via the Public Health Image Library of the Centers for Disease Control и Prevention.
Изображение предоставлено E. Laurie Tolman, MD.
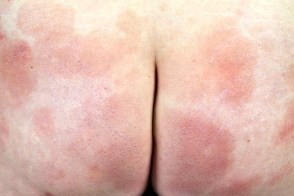
На этой фотографии показан крупнобляшечный парапсориаз на ягодицах, характеризующийся тонкими, тусклыми, розовыми, слегка шелушащимися пятнами.
Изображение предоставлено E. Laurie Tolman, MD.
Изображение предоставлено E. Laurie Tolman.
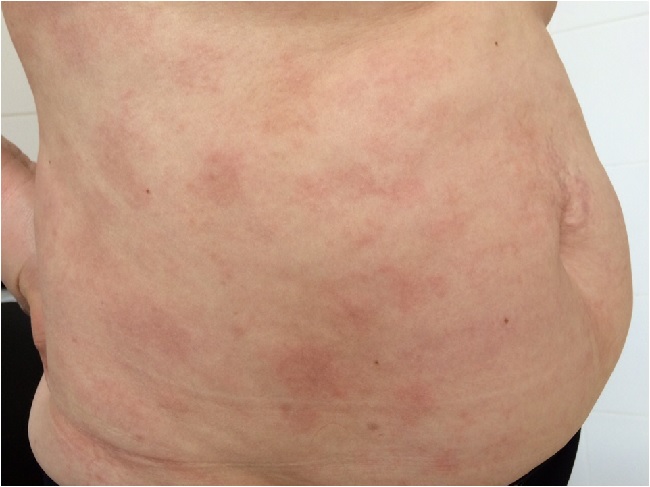
На этой фотографии показаны тусклые, розовые, чешуйчатые пятна крупнобляшечного парапсориаза на спине.
Изображение предоставлено E. Laurie Tolman.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Парапсориаз
Фотосессия «Парапсориаз» проводится в течение августа 2013 г.
Чтобы прислать случаи на фотосессию, выберите ее название из списка в форме «Создать наблюдение».
Рекомендуем прочесть наши советы по тому, как создать хорошее наблюдение.
Мы принимаем на фотосессию наблюдения пациентов с установленным диагнозом любого типа парапсориаза, согласно любой классификации с максимальным охватом возможных синонимов. Список нозологий включает, но не ограничивается, следующими записями в МКБ-10:
Победитель фотосессии будет определен голосованием посетителей сайта и получит много баллов рейтинга.
Дебютантам фотосессии начисляются стартовые 500 баллов. Постоянным участникам (отправляющих наблюдения на несколько смежных этапов конкурса, например 2-3 месяца подряд) начисляется еще 100 баллов за каждый следующий этап.
Остальные участники получают столько же баллов, сколько голосов будет подано за их случаи.
Эти баллы Вы сможете обменять на ценные призы (книги, журналы и т.д.).
Дополнительное задание
Наблюдения со снимками гистологических препаратов (не заключений, а именно слайды препаратов) получат дополнительно 100 баллов за каждое наблюдение.
Morbus Mucha-Habermann ulceronecroticus febrilis
В настоящее время существует 3 основных патогенетических теории pitiryasis lichenoides: 1) воспалительные реакции, запускаемые инфекционными агентами; 2) воспаление вследствие Т-клеточной дискразии; 3) аллергический васкулит, обусловленный отложением иммунных комплексов [1].
Парапсориаз
Здравствуйте уважаемые читатели моего блога!
Сегодня я хочу вам рассказать и показать фотографии такого заболевания как парапсориаз.
Парапсориаз – относительно нечасто встречающееся хроническое заболевание кожи, описанное еще в 1902 г. Под этим названием рассматривают заболевания, характеризующиеся признаками псориаза, красного плоского лишая, себорейной экземы, розового лишая и в основном проявляющимися узелками (папулами) и пятнистыми элементами.
Несмотря на то, что гистологически (структурно) эти формы парапсориаза имеют некоторую схожесть, внешне (клинически) они очень разнообразны, и подходы к ведению пациентов с разными формами отличаются, поэтому их стоит рассматривать отдельно друг от друга.
Бляшечный парапсориаз
Крупнобляшечный и мелкобляшечный парапсориаз являются заболеваниями среднего и пожилого возраста (80%) с пиком заболеваемости на пятом десятилетии жизни. Иногда очаги возникают в детстве и могут ассоциироваться с лихеноидным парапсориазом. Мелкобляшечный парапсориаз чаще встречается у мужчин (3:1). Крупнобляшечный парапсориаз также больше распространён у мужчин. Обе формы встречаются у всех рас и в разных географических зонах.
Причины (этиология) парапсориаза неизвестны. Высказываются мнения о возможной роли инфекции (грипп, ангина, тонзиллит, стрептококковая инфекция и др.), нарушений функции эндокринной системы, изменений аллергической реактивности больных.
Важно! Крупнобляшечный парапсориаз рассматривают как доброкачественную форму такого злокачественного заболевания кожи, как Т-клеточная лимфома кожи, так как он может в нее трансформируется (переходит). И хотя во многих случаях в нее не переходит, необходимо постоянное динамическое наблюдение за такими пациентами.
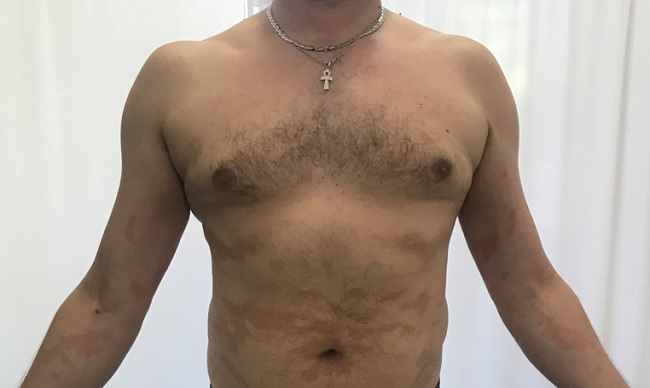
Клинически (внешне) крупнобляшечный парапсориаз характеризуется овальными, плохо отграниченными от здоровой кожи пятнами или очень тонкими бляшками диаметром от 3 до 10 см. Они обычно четко очерчены, но могут незаметно переходить в окружающую здоровую кожу.
Окраска очагов варьирует от красно-синюшного до светло-коричневого. На поверхности высыпаний могут быть видны тонкие чешуйки.
Процесс симметричный, бляшки локализуются на туловище, бедрах, ягодицах, молочных железах. Зуд отсутствует или незначительный. У части больных поверхность очагов бывает морщинистой, шероховатой и напоминает смятую папиросную бумагу.
Мелкобляшечный парапсориаз развивается в виде округлых или овальных разрозненных пятен или очень тонких бляшек, главным образом на туловище.
Очаги диаметром менее 5 см, бессимптомны, могут быть покрыты мелкими чешуйками. Окраска очагов также варьирует от красно-синюшного до светло-коричневого. Высыпания расположены вдоль кожных линий, а их внешний вид напоминает отпечатки пальцев, оставшихся после сильного надавливания.
Важно! В отличие от крупнобляшечного парапсориаза, мелкобляшечный парапсориаз в лимфому не трансформируется (не переходит).
Для диагностики бляшечного парапсориаза очень важно хорошее гистологическое (иммуногистологическое) исследование!
Как крупнобляшечный, так и мелкобляшечный парапсориз могут длиться от нескольких лет до десятилетий с незначительными изменениями. Примерно у 10-30% пациентов крупнобляшечный парапсориз переходит в лимфому кожи – злокачественное заболевание кожи.
Парапсориаз лечение
К сожалению, лечение бляшечного парапсориаза часто малоэффективно. Пациенты с мелкобляшечным парапсориазм могут не лечиться, а лишь смягчать кожу какими либо питательными средствами.
При крупнобляшечном парапсориазе рекомендуется интенсивная терапия местными кортикостероидными (гормональными) мазями с фототерапией (ПУВА-терапией). Цель данной терапии несколько избавить пациента от этих бляшек, сколько подавить заболевание и помешать его возможной трансформации в лимфому кожи. Пациенты должны находиться под постоянным наблюдением дерматолога, часто с повторными взятиями биопсии (кусочка кожи) для проведения иммуногистологического исследования.
Лихеноидный парапсориз
Лихеноидным парапсориазом чаще болеют дети и молодые взрослые, но заболевание может развиваться в любом возрасте.
Причина лихеноидного парапсориаза, как и бляшечного также не известна. Некоторые случаи могут ассоциироваться с инфекционными процессами вызванными токсоплазмами, вирусом Эпштейн-Барр, цитомегаловирусом, парвовирусом и вирусом иммунодефицита человека.
Клиническая картина острого и хронического лихеноидного парапсориаза часто сочетается, то есть присутствует одновременно или могут присутствовать на коже очаги, которые являются промежуточными ступенями между этими двумя заболеваниями.
Очаги обычно бессимптомные, но могут ощущаться зуд и жжение, особенно в острых случаях при появлении новых высыпаний. Редко наблюдаются продромальные явления в виде головной боли, общей слабости и недомогания, субфебрильной температуры.
Острый лихенойдный парапсориаз характеризуется распространенным процессом на туловище и конечностях, а также на волосистой части головы, лице, кистях, стопах
и представляет собой розовые узелки (папулы) диаметром около 5 мм, в центре которых образуются пузырьки (везикулы) и наблюдается геморрагический (сосудистый) некроз с формированием красно-коричневых корок, после отпадания которых, остаются маленькие штампованные рубчики. Также могут наблюдаться гнойнички (пустулы) и маленькие язвочки (эрозии).
Острые высыпания спонтанно регрессируют (полностью проходят) в период от нескольких недель до 6 месяцев, реже персистируют в течение нескольких лет или переходит в хроническое течение.
Классическая клиническая картина хронического лихеноидного парапсориаза несколько отличается от острого и характеризуется появлением маленьких (диаметром 3-10 мм) плотных узелков (папул) красно-коричневого цвета, покрытых довольно характерной чешуйкой, которая напоминает облатку – плотную, сухую чешуйку, прикрепленную в центре и отстающую по периферии. Описывают три характерных феномена: феномен облатки (при осторожном снятии чешуйки она отделяется целиком), феномен скрытого шелушения (при поскабливании поверхности высыпаний удается вызвать отрубевидное шелушение) и симптом пурпуры (при интенсивном поскабливании высыпаний появляются точечные кровоизлияния).
Через 3-4 недели папулы спонтанно уплощаются и регрессируют, оставляя пигментацию. Обычно в течение нескольких лет вслед за хроническим периодом наступают острые рецидивы заболевания. Трансформации в лимфому кожи не происходит.
Диагноз лихеноидного парапсориаза ставится на основе клинических и гистологических данных.
Лечение лихеноидного парапсориаза
Лечение лихеноидного парапсориаза очень разнообразно и индивидуально. Современная традиционная терапия основана на комбинации местных кортикостероидов (гормональных мазей) с фототерапией (ПУВА – терапия). Системные антибиотики используются вначале как препараты с противовоспалительного действия, а не как средства с антибактериальным эффектом. Чем острее клиническое течение заболевания и чем более тяжелее оно протекает, тем больше показаний для других методов лечения включающих такие препараты как метотрексат, преднизолон, ретиноиды, циклоспорин.
И в заключение своего рассказа хочу обратить ваше внимание, что для ведения таких пациентов нужна хорошая дерматологическая клиника, именно клиника, так как один врач дерматолог, принимающий в амбулатории, справиться с этими заболеваниями не сможет.
Например, часто даже для того что бы поставить диагноз чисто клинически (внешне) хорошо бы иметь мнение нескольких специалистов – консилиум.
Во-вторых, для подтверждения этого заболевания и наблюдения за ним требуется хорошая гистологическая лаборатория, где могут грамотно провести исследование биопсии (кусочка кожи) не только методом простой гистологии, но и иммуногистохимии. Это исследование является обязательным особенно при крупнобляшечном парапсориазе и в течение жизни может потребоваться и не один раз.
В-третьих, в лечении этих заболевание, помимо различных мазей и таблеток, часто требуется фототерапии – УФБ, ПУВА, а это специальные кабины, которые есть только в специализированных дерматологических клиниках.
Жду ваших комментариев и вопросов. Подписывайтесь на мою страничку.
Напоминаю вам, что вы так же можете задать мне личный вопрос на почту моего блога, в разделе индивидуальные консультации.
При какой форме парапсориаза наблюдаются атипичные клетки мелкобляшечный крупнобляшечный
ГБУ РД «Республиканский кожно-венерологический диспансер», Махачкала
Парапсориаз: клинико-терапевтические параллели
Журнал: Клиническая дерматология и венерология. 2017;16(2): 73-77
Гаджимурадов М. Н. Парапсориаз: клинико-терапевтические параллели. Клиническая дерматология и венерология. 2017;16(2):73-77.
Gadzhimuradov M N. Parapsoriasis: clinical and therapeutic parallels. Klinicheskaya Dermatologiya i Venerologiya. 2017;16(2):73-77.
https://doi.org/10.17116/klinderma201716273-77
ГБУ РД «Республиканский кожно-венерологический диспансер», Махачкала
Представлены анализ данных литературы и собственные наблюдения трех вариантов парапсориаза: каплевидного, бляшечного и лихеноидного, каждый из которых может представлять самостоятельное заболевание. В обзоре литературы указано, что сегодня парапсориаз расценивают как доброкачественные иммунореактивные или лимфопролиферативные дерматозы с участием Т-клеток. Дано описание и представлены фотоизображения каплевидного парапсориаза (КП). В зависимости от остроты течения КП различают три клинические формы: хроническую, подострую и острую, например, вариолиформный парапсориаз Габермана—Муха, parapsoriasis lichenoides et varioliformis acuta (PLEVA). Представлены также клиническая картина бляшечного парапсориаза и его дифференциальная диагностика. Выделяют следующие его клинические формы: парапсориаз мелкобляшечный доброкачественный (пальцевидный), парапсориаз крупнобляшечный воспалительный, парапсориаз крупнобляшечный пойкилодермический. Дана интерпретация термину пойкилодермия — изменение кожи, характеризующееся обязательным наличием в очагах поражения атрофии в сочетании с двумя или более симптомами: сетчатая гиперпигментация, телеангиоэктазия, участки депигментации, пурпура, шелушение, фолликулярный кератоз. Представлены фотоизображения лихеноидного парапсориаза (ЛП), который является редкой разновидностью. Элементы его напоминают красный плоский лишай, однако зуд отсутствует. При рассасывании высыпаний ЛП развивается буроватая гиперпигментация, телеангиоэктазия и иногда поверхностная атрофия. В работе указан подход к терапии всех клинических форм парапсориаза, отмечены их резистентность к проводимому лечению и возможность трансформации в грибовидный микоз. Приведенные наблюдения клинических форм парапсориаза позволят дерматологам своевременно идентифицировать это заболевание и взять пациента на диспансерное наблюдение.
ГБУ РД «Республиканский кожно-венерологический диспансер», Махачкала
В 1902 г. французский дерматолог М. Брок [1] ввел в дерматологию термин парапсориаз, который объединил несколько сравнительно редких заболевания кожи. Автор выделил три варианта этого дерматоза: каплевидный, бляшечный и лихеноидный, каждый из которых, по мнению М. Брока, представляет самостоятельное заболевание. Однако эти дерматозы имеют и ряд общих признаков, позволяющих объединить их хроническое течение, отсутствие общих расстройств, отсутствие выраженных субъективных ощущений, поверхностный характер процесса, слабую выраженность гиперемии и шелушения, резистентность к терапии, а также наличие переходных форм между различными вариантами парапсориаза [2].
Сегодня парапсориаз расценивают как доброкачественные иммунореактивные или лимфопролиферативные дерматозы с участием Т-клеток. Основу дермального инфильтрата у больных парапсориазом составляют CD4±клетки с Т-клеточной клональностью, что свидетельствует о лимфопролиферативном процессе [3].
У больных каплевидным парапсориазом установлены выраженные изменения проницаемости и резистентности капилляров, подобные тем, которые наблюдают при свином тифе и скарлатине. Это может быть связано с реакцией гиперчувствительности на инфекционные агенты с поражением сосудов поверхностной сети кожи по типу инфекционно-токсического васкулита. Установлено, что заболеванию нередко предшествуют грипп, ангина, стрептококковая инфекция, хронический тонзиллит [4].
И.М. Разнатовский [5] рассматривает бляшечный парапсориаз как реакцию кожи на эндогенную интоксикацию, обусловленную хроническими заболеваниями внутренних органов, в основном желудочно-кишечного тракта (запоры, гастрит, колит, язвенная болезнь, холецистит) и мочеполовых органов (мочекаменная болезнь, гломерулонефрит, аденома предстательной железы). Прослеживается отчетливая зависимость улучшения кожного процесса от терапии вышеперечисленных заболеваний. Токсические факторы через вегетативную нервную систему воздействуют на состояние стенки сосудов кожи.
Клиническая картина парапсориаза отличается большим разнообразием. Различают три формы парапсориаза: каплевидный, бляшечный и лихеноидный.
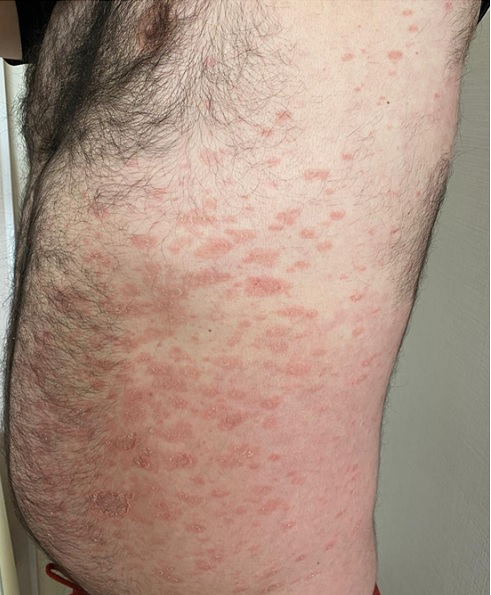
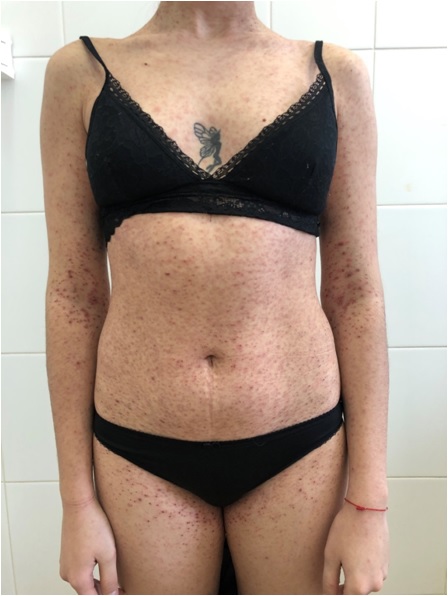
Каплевидный парапсориаз (КП; синонимы: дерматит псориазиформный нодулярный Ядассона, питириаз лихеноидный хронический Юлиусберга, хронический лихеноидный лишай, parapsoriasis guttata Bracg) проявляется узелковыми высыпаниями диаметром 2—5 мм светло-розового (иногда буровато-красного) цвета [1, 6]. В зависимости от остроты течения заболевания различают три клинические формы: хроническую, подострую и острую, например, вариолиформный парапсориаз Габермана—Муха, parapsoriasis lichenoides et varioliformi sacuta (PLEVA).
При хронической форме выявляют симптомы:
1) в период развернутой клинической картины «скрытого шелушения» и точечного кровоизлияния, пурпуры (определяются при поскабливании), а также ложного полиморфизма элементов, изредка в процесс вовлекаются слизистые оболочки (мелкие единичные серовато-белые папулы);
2) в период регресса, разрешения процесса — симптом «облатки» (видимая на глаз чешуйка на поверхности папулы, которая снимается целиком) (рис. 1);

3) при полном разрешении папулы и рассасывания инфильтрата остается матово-белая чешуйка в виде тонкой пластинки, прикрепленной в центре и отстающей по краям — симптом «коллодийной пленки» (6) (рис. 2).

Инфильтрат в основании папул незначительный и с трудом прощупывается. Зуд, как правило, отсутствует.
При разрешении папул остаются депигментированные пятна (рис. 3). Одновременно с папулами могут наблюдаться розеолезные пятна, иногда покрытые пластинчатыми чешуйками. Изредка встречаются высыпания на слизистых оболочках в виде точечных белых папул размером с булавочную головку.

Хроническая форма КП встречается часто. Элементы локализуются преимущественно на внутренней поверхности плеч и предплечий, боковой поверхности грудной клетки, на груди, в нижней части живота, верхней части спины и в области крестца; в области бедер и подколенных ямок. Элементы не группируются и не сливаются. Волосистая часть головы, лицо, ладони и подошвы обычно не поражаются [7]. Заболевание длится годами с улучшениями в летнее время.
Подострая форма КП характеризуется наряду с элементами, типичными для вышеописанной формы геморрагическими папулами синюшного цвета. После их разрешения сохраняется выраженная пигментация, реже лейкодерма. Общее состояние не нарушается.
Острый вариолиформный парапсориаз Габермана—Муха. Заболевание встречается в любом возрасте, но чаще в юношеском. Часто наблюдается продромальный период: небольшое повышение температуры, общая слабость, увеличение лимфоузлов в 2/3 случаев. Папулы 2—8 мм в диаметре, иногда с пузырьком (геморрагическое содержимое). Везикулы и пустулы, как правило, находятся на поверхности папул и представляют собой одну из стадий развития элемента [6]. Часть папул некротизирована, элементы ссыхаются в корочки, после отторжения которых остаются оспеновидные рубчики и пигментация. Одновременно у больных можно наблюдать высыпания, характерные для хронического К.П. Слизистые оболочки поражаются наиболее часто при этой форме КП.
Разрешение сыпи происходит в течение 1—1,5 мес, иногда до 6 мес.
В западной литературе болезнь Габермана—Муха и К.П. Юлиусберга рассматривают как острую и хроническую формы лихеноидного парапсориаза. Термины «острый» и «хронический» относятся к характеристике индивидуальных очагов, а не к течению заболевания [8].
Для лечения КП показана пенициллина натриевая соль (на курс 12—15 мл ЕД), 10% хлорид кальция (10 мл внутривенно через день), 30% тиосульфат натрия (10 мл внутривенно через день, на курс 10 инъекций), 10% кальция глюконат (10 мл внутримышечно через день, на курс 10 инъекций), 0,5% новокаин (по 2—5 мл внутримышечно), аскорутин (по 1 таблетке 3 раза в день, или никотиновая кислота по 0,1 г 3 раза в день в течение 2—3 нед), ксантинола никотинат (по 0,15 г 3 раза в день курсом 2—3 нед), а также ПАСК, фтивазид, фотохимиотерапия.
При хронической и подострой форме можно назначить ПУВА-терапию, однако солнечных лучей и ультрафиолетового излучения следует избегать. Эффективны при КП антималярийные препараты (делагил по 0,25 г 1—2 раза в день), витамины группы B, ангиопротекторы (пармидин, продектин) [6].
При парапсориазе Габермана—Муха показаны кортикостероиды: преднизолон по 15—20 мг в сутки с постепенным снижением по полтаблетки в 7 дней после достижения эффекта; дексаметазон по 1,5—2 мг в сутки. При этой форме кортикостероиды назначают в комбинации с тетрациклином или эритромицином.
Местно применяют кортикостероидные мази, кремы, аэрозоли оксикорт, полькортолон, 2% линкомицин, 1% эритромициновую пасту.
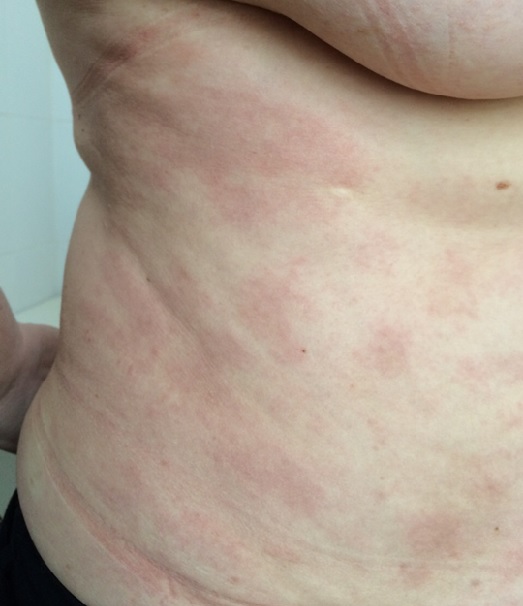
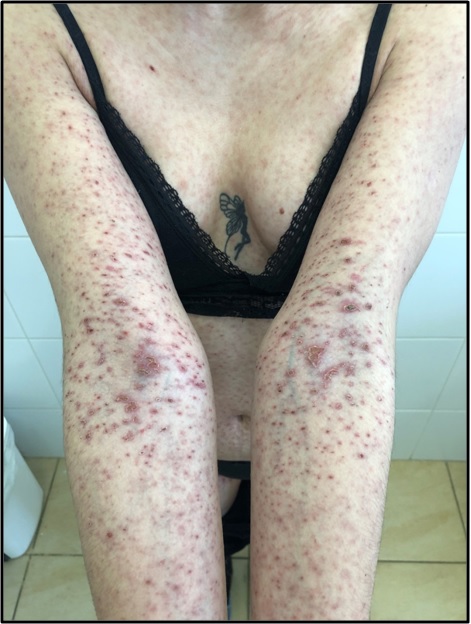
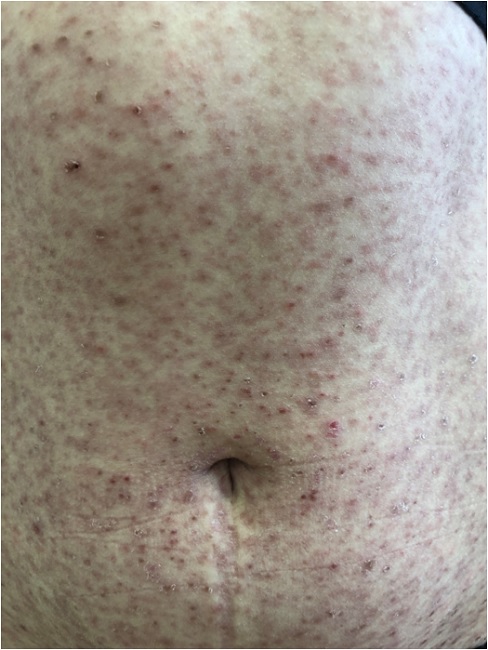
Клиническая картина бляшечного парапсориаза (БП) отличается от К.П. Для этой формы характерны пятна желтовато-буроватого или коричневого цвета с резкими границами, иногда неправильных очертаний (рис. 4). Пятна покрыты незаметными мелкими плотно сидящими чешуйками. При поскабливании отмечается небольшое шелушение, напоминающее симптом скрытого шелушения (питириазиформное шелушение), имеется симптом «папиросной бумаги», однако феномен точечного кровоизлияния не наблюдают. Пятна слегка инфильтрированы, размером от 0,5 см до ладони взрослого человека.

Располагаются экзантемы чаще на грудной клетке параллельно ребрам, на нижних конечностях, редко поражается кожа волосистой части головы (алопеция). Кожа ладоней и подошв обычно не поражена. Может отмечаться увеличение периферических лимфоузлов.
Выделяют следующие клинические формы БП:
1) парапсориаз мелкобляшечный доброкачественный (пальцевидный) — высыпания многочисленные, мелкие, преимущественно на боковых поверхностях туловища, красновато-желтые, иногда группируются в виде полос;
2) парапсориаз крупнобляшечный воспалительный (parapsoriasis engrandesplagues Brogue), как правило, имеет хроническое течение (до нескольких десятков лет), периодически беспокоит зуд. Мы наблюдали женщину 30 лет с подобной формой БП, которая в течение 13 лет страдает этим заболеванием. Она отмечает, что при ухудшении погоды в очагах поражения (рис. 5) возникают зуд и гиперемия;

3) парапсориаз крпнобляшечный пойкилодермический — форма с соответствующими изменениями кожи [6].
Пойкилодермия — изменение кожи, характеризующееся обязательным наличием в очагах поражения атрофии, в сочетании с двумя или более симптомами:
Зимой при БП наблюдается появление свежих высыпаний, летом — частичная ремиссия либо полное разрешение высыпаний [6].
А.В. Самцов и Л.Э. Белоусова [9] указывают в своей статье, что из всех многочисленных вариантов парапсориаза осталась лишь одна четко очерченная его форма — мелкобляшечная, а крупнобляшечная форма представляет собой раннюю стадию грибовидного микоза.
Терапия БП представляет определенные трудности. Необходимы обследование и лечение заболеваний желудочно-кишечного тракта. Назначают также витамины B1, B6, B12 по 20—30 инъекций каждого препарата (последовательные курсы); аскорбиновую и никотиновую кислоты, ксантинола никотинат; наружно — кортикостероидные мази, ПУВА-терапию, с осторожностью ультрафиолетовое облучение (УФО) в субэритемных дозах. Сосудистые средства (пармидин, продектин) назначают с антималярийными препаратами, липотропными средствами (липоевая кислота, полиспонин) [6].
Лихеноидный парапсориаз (ЛП; синонимы: лишай пестрый, паракератоз пестрый, паракератоз сетчатый, парапсориаз лихеноидный хронический Юлиусберга) является редкой разновидностью парапсориаза.
Первичные элементы — плоские милиарные, розовые (или буровато-красные) папулы, покрытые чешуйками (рис. 6), может наблюдаться вдавление в центре. Узелки могут сливаться, образуя сетчатые структуры (рис. 7) или бляшки (рис. 8). При поскабливании папул появляется незначительная пурпура (рис. 9). Элементы напоминают красный плоский лишай, однако зуд отсутствует. При рассасывании высыпаний развиваются буроватая гиперпигментация, телеангиоэктазия и иногда поверхностная атрофия.




Заболевание наблюдается у лиц обоего пола 20—40 лет с одинаковой частотой, существует длительно, может трансформироваться в грибовидный микоз [4].
ЛП резистентен к терапии. Показаны курсы витаминотерапии B1, B6, B12 по 20—25 инъекций каждого, никотиновая кислота, УФО. Наружное лечение малоэффективно [6].
Приведенные наблюдения фотоизображений клинических форм парапсориаза позволят дерматологам своевременно идентифицировать заболевание, провести дифференциальную диагностику и лечение.
Авторы заявляют об отсутствии конфликта интересов.