Папулезная крапивница
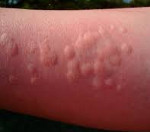
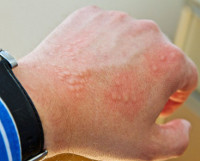
Папулезная крапивница является распространенным явлением и часто проявляется хроническими или рецидивирующими папулами, вызванными аллергической реакцией на укусы комаров, блох, клопов и других насекомых. Индивидуальные папулы могут быть окружены волдырями.
Хотя общий уровень заболеваемости неизвестен, папулезная крапивница имеет тенденцию распространения во время весенних и летних месяцев; в некоторых климатических условиях, как, например, в Сан-Франциско, штат Калифорния, это условие может влиять на людей в течение года. Кроме того, несмотря на отсутствие известной расовой или сексуальной предрасположенности, некоторые этнические группы (в частности выходцев из Азии) могут быть более предрасположены к более интенсивной реакции. Небольшое исследование показало незначительное преобладание женского пола при кожных заболеваниях, таких как папулезная крапивница и атопический дерматит. Папулезная крапивница была выявлена в 2,34% педиатрических пациентов. Обзор кожных заболеваний у более чем 1000 новых педиатрических пациентов в больнице в Бангалоре, обнаружил реакции на укусы насекомых в виде папулезной крапивницы в 7,1% случаях.
Чаще всего заболевание проявляется именно в детском возрасте, но дети в конце концов перерастают это заболевание, вероятно, через десенсибилизацию после многократного воздействия укусов членистоногих. Тем не менее, взрослые могут быть затронуты, хотя и в гораздо меньшей степени.
Гистопатологический узор папулезной крапивницы состоит из мягкого субэпидермального отека, транссудации эритроцитов, интерстициальных эозинофилов и лимфоцитов. Эти данные свидетельствуют о патофизиологическом процессе, на иммунологической основе.
Морфологические и иммуногистохимические данные свидетельствуют о том, что реакция I типа гиперчувствительности играет центральную роль в патогенезе папулезной крапивницы. Реакцию, как полагают, вызывает диссеминированный антиген, сданный при укусе пациента. Он является чувствительным. Эта теория подтверждается тем фактом, что эти поражения могут и часто встречаются в районах, вдали от укусов. Предположительный антиген неизвестен.
Наличие иммуноглобулина и компонента отложения в коже некоторых пациентов с папулезной крапивницей свидетельствует о том, что повреждения могут быть из-за кожного васкулита. Отложения наиболее часто встречаются при поражении в течение 24 часов с момента их развития. Наличие гранулярных отложений и иммуноглобулина в поверхностных стенках кровеносных сосудов, позволяет предположить, что иммунные комплексы могут быть главным образом вовлечены в патогенез.
Клиническая оценка папулезной крапивницы
Дети, взрослые, а также те, кто принадлежит к городским или пригородным районам могут быть более уязвимы к папулезной крапивнице. Пациенты обычно жалуются на хронические или повторяющиеся эпизоды папулезной сыпи, которая имеет тенденцию происходить с интенсивным зудом.
При оценке пациента с папулезной крапивницей, следует также учитывать следующие условия:
Гистопатологические дифференциалы
Гистопатологическая дифференциальная диагностика папулезной крапивницы включает в себя другие дерматиты и папулезное извержение вируса иммунодефицита человека. Папулезная крапивница с выраженной плотной воспалительной клеточной инфильтрацией нечасто отличается от укусов членистоногих на клинических и гистологических основаниях.
Лечение папулезной крапивницы должно быть консервативным и обоснованным на основе симптомов. Могут быть использованы актуальные стероиды и системные антигистаминные препараты для облегчения зуда, который часто сопровождает это заболевание.
Папулезная крапивница
Папулезная крапивница – хронический зудящий дерматит аллергической природы, характеризующийся высыпаниями папул на неизменённой коже. Первичные элементы насыщенного красного цвета локализуются преимущественно на конечностях, не имеют тенденции к слиянию. В клинической картине превалирует симптом сильного зуда, который провоцирует появление расчёсов и присоединение вторичной инфекции с риском развития рубцов и гиперпигментации. Для диагностики используют кожные аллергические пробы, лабораторные исследования и клинические симптомы. В процессе лечения по возможности устраняют причину крапивницы, проводят дезинтоксикацию, применяют противозудные и антигистаминные препараты.
Общие сведения
Папулезная крапивница – чрезвычайно распространённый уртикарный аллергический дерматит, клинически проявляющийся зудящими участками отечной кожи и слизистых с усиливающимися при почёсывании первичными элементами. Отечественные аллергологи отдают этой патологии от 15% до 30% в структуре заболеваемости. Дерматологи считают, что каждый третий, живущий на нашей планете, хоть раз встречался с проявлением папулёзной крапивницы. Заболевание чаще диагностируется у женщин репродуктивного возраста, что связывают с особенностями работы нейроэндокринной системы в этот период. Кроме того, папулезная крапивница нередко выявляется у маленьких детей. Патологический процесс возникает преимущественно летом, в период активной жизнедеятельности насекомых, укусы которых провоцируют начало заболевания. Папулезная крапивница неэндемична, не имеет расовых особенностей.
Первые упоминания о крапивнице, в том числе – о её наиболее стойкой папулёзной разновидности встречаются в трудах Гиппократа, относящихся к IV веку до н.э. Современный термин «крапивница», включающий папулёзный вариант заболевания, предложен Галеном в 1769 году. Однако в дерматологии официальной датой описания патологического процесса немецким врачом Генрихом Квинке считается 1882 год. Революционным открытием в изучении папулёзной крапивницы стало описание тучных клеток, играющих ведущую роль в развитии заболевания, которое подготовил американский биолог Пол Эрлих в 1877 году.
Причины папулезной крапивницы
Очевидной причиной папулёзной крапивницы являются укусы насекомых и членистоногих. Результатом таких укусов становится развитие классической аллергической реакции замедленного типа. Визуально патологический процесс проявляется возникновением папулёзных элементов на неизменённой коже. Суть процесса заключается в нетипичном ответе организма на слюну насекомых, которая, контактируя с поверхностью кожи, токсически повреждает клетки дермы и провоцирует выделение гистамина, вызывающего отёчность тканей.
При некорректной диагностике и лечении на ранних стадиях болезни в папулёзную крапивницу способна трансформироваться любая другая разновидность крапивницы. При этом папулы вместо обычной уртикарной сыпи появляются из-за того, что к отёку кожи, который уже есть в минимальном объёме, присоединяется клеточный инфильтрат. Дерма под чуть выпуклой уртикарией набухает, превращая её в папулу, заметно возвышающуюся над поверхностью кожи.
Любая экзо- или эндогенная причина, вызывающая крапивницу, может спровоцировать появление папул. Для этого необходимо три условия: агрессивный антиген, гиперсенсибилизация кожи и время. Дополнительными триггерами для папулёзной крапивницы могут стать УФО, изменения температуры и давления окружающей среды, физические нагрузки. Механизм развития патологии обусловлен дегрануляцией тучных клеток, которые располагаются в соединительной ткани дермы и слизистых, выполняя функцию защиты, призванной не допустить проникновение антигенов внутрь организма.
При встрече с антигеном тучные клетки активируются. Лимфоциты выделяют IgE, которые приклеиваются к мембране тучных клеток, сливаются с ней и стимулируют выброс в дерму гистамина, гепарина, простагландинов и других биологически активных веществ. Гистамин повышает проницаемость сосудов, гепарин разжижает кровь, что приводит к отёку тканей и развитию воспаления. Медиаторы вызывают зуд. Возникает аллергическая реакция, но тучные клетки локализуют её, задерживая аллергены на месте их проникновения в кожу. Несмотря на то, что провоцирующий антиген может продолжать свой контакт с кожей, вызывая появление новых папул и зуд, патологический процесс не распространяется за пределы кожного покрова.
Классификация папулезной крапивницы
Общепринятой классификации папулёзной крапивницы в современной дерматологии не существует. Наиболее полезной для принятия решений о проведении адекватной дезинтоксикационной терапии является следующая классификация, основанная на способе попадания аллергена в организм пациента. Различают:
Симптомы папулезной крапивницы
Первые клинические симптомы заболевания в виде зудящих папул размером с булавочную головку, со временем достигающих около 5 мм в диаметре, обычно появляются в ночное время, спустя несколько часов после контакта с агрессивным аллергеном, и локализуются на конечностях. В центре папулы может быть заметен след от укуса. Первичные элементы ярко-красного цвета, плотные, не имеют тенденции к слиянию, возвышаются над уровнем здоровой кожи. При развитии патологического процесса возникают всё новые и новые папулы, оккупирующие ранее неизмененные поверхности кожного покрова, особенно кожные складки, где развивается гиперкератоз. Такой процесс может длиться месяцами. В клинике папулезной крапивницы преобладает зуд, расчёсы приводят к экскориациям, образованию геморрагических корок и присоединению вторичной кокковой инфекции, оставляющей после себя гиперпигментацию или небольшие шрамы (в зависимости от глубины поражения слоёв дермы).
Диагностика папулёзной крапивницы
Патологический процесс диагностируется дерматологом клинически и аллергологом-иммунологом лабораторно. Для подтверждения папулёзной крапивницы выполняют анализ крови для определения уровня общего и специфического IgE. При этом общий иммуноглобулин Е свидетельствует только о наличии аллергической реакции в организме, количество же специфического иммуноглобулина Е помогает специалистам сделать вывод о присутствии в крови конкретного аллергена, что является ценным диагностическим признаком.
Кроме того, проводят специальные кожные пробы с гомогенизированными артроподами (членистоногими), при которых папулы воспроизводятся в течение суток. В резистентных к проводимой терапии случаях осуществляют полное клинико-лабораторное обследование пациента с целью исключения провоцирующих факторов и соматических заболеваний. Гистологию используют редко. Дифференцируют папулёзную крапивницу с почесухой, пигментной крапивницей, чесоткой, ветрянкой, контагиозным моллюском и родимыми пятнами.
Лечение папулёзной крапивницы
Терапия патологических изменений – длительный процесс, который требует взаимных усилий врача и пациента. Основой лечения являются устранение причины высыпаний, снятие зуда и профилактика вторичной инфекции. Устранить причину папулёзной крапивницы можно только при лабораторно диагностированном аллергене – триггере патологического процесса. Приоритетом в терапии является снятие зуда, который существенно снижает качество жизни пациента. Для этого существуют новые терапевтические программы, определяющие индекс активности крапивницы в баллах. Недельный показатель индекса более 28 свидетельствует о тяжёлой форме заболевания.
В зависимости от степени тяжести патологии к терапии подключают антигистаминные препараты. При их применении дерматологи используют ступенчатый подход. Первая линия включает терапию Н1-антигистаминами второго поколения, лишенными седативного эффекта. Вторая линия терапии заключается в повышении дозировок этих препаратов. Третья линия предполагает назначение ингибиторов IgE и циклоспоринов, способствующих затуханию воспалительного ответа кожи. Кроме того, при лечении папулёзной крапивницы используют дезинтоксикационную терапию. Средства, применяемые для выведения токсинов из организма, выбираются с учетом представленной выше рабочей классификации. В сложных случаях проводят терапию глюкокортикоидами, назначают курсы гистаглобина. Вторичную инфекцию лечат антибиотиками.
Наружно применяют гормональные, антисептические и противозудные мази, кремы и компрессы. Показана физиотерапия: электрофорез, ультразвук, дарсонвализация, радоновые ванны, УФО. Обязательна строгая гипоаллергенная диета, целью которой является уменьшение свободного гистамина и корректировка работы системы пищеварения. При точной диагностике и правильном терапевтическом подходе к каждому пациенту итоговым результатом становится полное выздоровление. Профилактикой является применение репеллентов на природе, контроль состояния домашних животных и регулярный уход за кожей.
Папулезные высыпания на коже, классификация папул
Кожная сыпь – самая частая причина обращения к дерматологам. В данной статье подробно рассмотрим папулезные высыпания, их характеристику и заболевания, сопровождающиеся морфологическим элементом кожи – папулой
Классификация папул
– милиарные – имеют форму конуса. Мелкие по размеру милиарные папулы (1–2 мм в диаметре, с просяное зерно);
– лентикулярные – имеют плоскую округлую форму. Их размер – 5–10 мм, с чечевицу;
– нуммулярные – крупные элементы. Могут достигать размера монеты, до 2 см. Возникают в результате слияния мелких папул или формируются самостоятельно. Более 20 мм – бляшки.
– поверхностные – плоские папулы величиной не более 5 мм. Имеют розовый или красный цвет. Возникают по причине нарушения функциональности верхнего слоя эпидермиса. Не вызывают болезненных ощущений;
– глубокие – появляются между слоями кожи эпидермиса и дермы. Могут иметь красноватый или синеватый оттенок. При надавливании на такую папулу чувствуется неприятное, болезненное ощущение.
– воспалительные папулы возникают вследствие локального расширения сосудов, иммиграции клеток иммунной системы, вызванных выделением индукторов воспаления, например при псориазе, сифилисе. В данном случае папулы обычно имеют розовую или красную окраску вследствие расширения сосудов. Равномерную величину папулы имеют при вторичном сифилисе, красном плоском лишае, амилоидозе, муцинозе. При псориазе, напротив, они всегда различной величины;
– невоспалительные папулы возникают из-за чрезмерного размножения клеток эпидермиса или дермы. Например, плоские бородавка. В этом случае папулы имеют бледную окраску. В некоторых случаях происходит бесследная регрессия высыпания, но есть вероятность перехода во вторичный элемент кожи – пятна, эритема.
Контагиозный моллюск характерен появлением малых образований, похожих на узелки.
Папулезная сыпь э тиология и патогенез
Папулезная сыпь возникает в результате определенных заболеваний, являясь признаком серьезного хронического дерматоза. Может быть бактериальной, вирусной, паразитарной или же инфекционной этиологии, а также аллергической природы (на определенные раздражители) и быть следствием иммунологических реакций. В случае аллергического генеза провоцирующим фактором является контакт с аллергенами, которыми могут быть различные продукты питания, лекарственные препараты, бытовая химия, пыльца растений, выделения животных и даже обычная домашняя пыль.
При нарушениях в печени папулезные высыпания сопровождаются желтым оттенком кожи, рвотой, тошнотой, нарушением стула, горьким привкусом во рту, резким похудением, изменением цвета языка, появлением на нем небольших трещин, повышением температуры.
Высыпания папулезного характера, распространенные по всему телу, чаще всего свидетельствуют об инфекционной патологии. Дерматологические элементы в виде папул возникают при заболеваниях вирусной природы у детей и взрослых: корь, краснуха, энтеровирусная инфекция, ветряная оспа, контагиозный моллюск. Папулы инфекционного генеза представляют собой лишь одну из стадий развития морфологических типов заболеваний. Подобная реакция кожи может быть вызвана множеством разнообразных факторов, но чаще это самостоятельное заболевание. И сопровождается, как правило, повышением температуры, ознобом, снижением аппетита, нарушение пищеварения, болевым синдромом в горле и животе, а также головными болями.
Ветрянка начинается с высыпаний на волосистая часть головы, которые охватывают весь кожный покров за несколько часов, и выглядит как множество мелких папул и пузырьков, наполненных жидкостью. Краснуха проявляется в виде легкой сыпи на лице и шейной области, после чего в течение нескольких часов распространяется по всему телу. Выглядят такие высыпания как круглые покраснения диаметром до 10 мм. Корь, как правило, начинается катарально, сыпь поражает кожу только через несколько суток после начала болезни и в первые часы – на лице, а затем распространяется на кожу рук и груди.
При контагиозном моллюске у детей вначале наблюдаются небольшие узелки телесного цвета с пупковидным вдавлением в центре элемента, они появляются на коже лица, конечностях или туловище, а у взрослых чаще на половых органах, ягодицах, внизу живота, на бедрах. При выдавливании из элементов выходит творожистоподобная масса.
При контагиозном моллюске у детей вначале наблюдаются небольшие узелки телесного цвета с пупковидным вдавлением в центре элемента, они появляются на коже лица, конечностях или туловище, а у взрослых чаще на половых органах, ягодицах, внизу живота, на бедрах. При выдавливании из элементов выходит творожистоподобная масса.
Аллерготоксикодермия, вызванная препаратом сульфадимезин:
эритема – папулезные высыпания на коже груди, живота и верхних конечностей.
Герпетическая сыпь характеризуется образованием мелких пузырьков и папул в области лица, особенно на губах.
Чесотка проявляется в виде пузырьков или папул с заметными чесоточными ходами в виде белесоватых линий, характерен сильный зуд в области высыпаний, усиливающийся ночью. Излюбленной локализацией клеща являются межпальцевые промежутки, передняя поверхность лучезапястного сустава, разгибательная сторона предплечий и локтей, боковые части туловища, околопупочная зона, ягодицы, бедра, половые органы.
Причинами возникновения папулезной сыпи могут быть и укусы членистоногих. Папула встречаются при вторичном и рецидивном сифилисе, псориазе, красном плоском лишае и его многочисленных разновидностях, лихеноидном парапсориазе, папулезной форме розового лишая, амилоидном лишае, ограниченном нейродермите типа лишая Видаля, болезни Фокса – Фордайса, красном волосяном лишае Девержи, папулезной крапивнице и т. д.
Элементы папул, характерные для красный плоский лишай – хронического заболевания токсико-аллергического происхождения: на коже и слизистых оболочках появляются плоские розово-фиолетовые папулы с блестящей шелушащейся поверхностью и полигональными очертаниями со склонностью к слиянию в бляшки, чаще локализованы на предплечьях и голенях (сгибательных и разгибательных поверхностях соответственно), бедрах, паховых и подмышечных зонах. После исчезновения сыпи на ее месте остается стойкая пигментация. Из субъективных ощущений характерен зуд, иногда весьма интенсивный. Линейный лишай – кожная патология неясной этиологии, с папулезной сыпью в виде узких полос на конечностях и туловище, которые соответствуют расположению нервных стволов.
Папулы вторичного рецидивного сифилиса чаще всего выражаются в лентикулярных высыпаниях – округлой формы, полушаровидные, плотноэластичные, медно-красного цвета, с шелушащейся поверхностью. Сифилитическая сыпь отличается яркостью, симметричностью и обильностью. Она располагается на различных участках тела, но чаще всего в области гениталий, на ладонях и подошвах, лице. При надавливании в центр узелка возникает резкая болезненность. Существует несколько разновидностей папулезных сифилидов: монетовидные, псориазиформные, себорейные, широкие кондиломы.
Папулезная сыпь при ВИЧ-инфекции.
Папулезная сыпь при ВИЧ-инфекции отличается небольшими размерами, полушаровидной формой, цветом нормальной кожи, плотной консистенцией без тенденции к слиянию и локализуется на голове, шее, туловище, конечностях в количестве от нескольких единиц до нескольких сотен.
Таким образом, спектр вероятной патологии папулезных высыпаний очень разнообразен. Папулы (узелки) также появляются при паразитарных инвазиях (чесотка, демодекоз), аллергических реакциях, дерматозах (красный плоский лишай, псориаз), аутоиммунный процесс (васкулиты, красная волчанка), венерических болезнях (сифилис). И соответственно, каждый случай папул рассматривается в индивидуальном порядке с проведением дифференциальной диагностики и в зависимости от провоцирующего фактора, вызвавшего появление высыпаний, а также мест их локализации назначается обследование.
В обследование входят: общий анализ крови; анализ на RW (реакция Вассермана); серологические тесты (РИФ, ИФА, РПГА); микроскопия соскобов; аллергопробы; гистологическое исследование (в сложных случаях производится биопсия пораженных участков кожи с их дальнейшим гистологическим изучением, так как большинство разновидностей дерматозов достаточно сложно диагностировать и дифференцировать).
На основании результатов комплексного обследования выставляется диагноз и назначается терапия, направленная прежде всего на устранение причины сыпи и лечение основного заболевания.
Елена Липатова, дерматовенеролог, дерматокосметолог, РГП на ПХВ «Казахский научный центр дерматологии и инфекционных заболеваний» МЗ РК, Алматы
КРАПИВНИЦА
Рисунок 1. Классификация аллергических заболеваний. Европейская ассоциация аллергологии и клинической иммунологии (2001) Крапивница — одно из часто встречающихся заболеваний кожи, характеризующихся возникновением кожной сыпи, перви
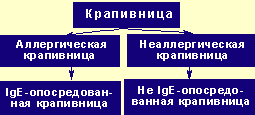 |
| Рисунок 1. Классификация аллергических заболеваний. Европейская ассоциация аллергологии и клинической иммунологии (2001) |
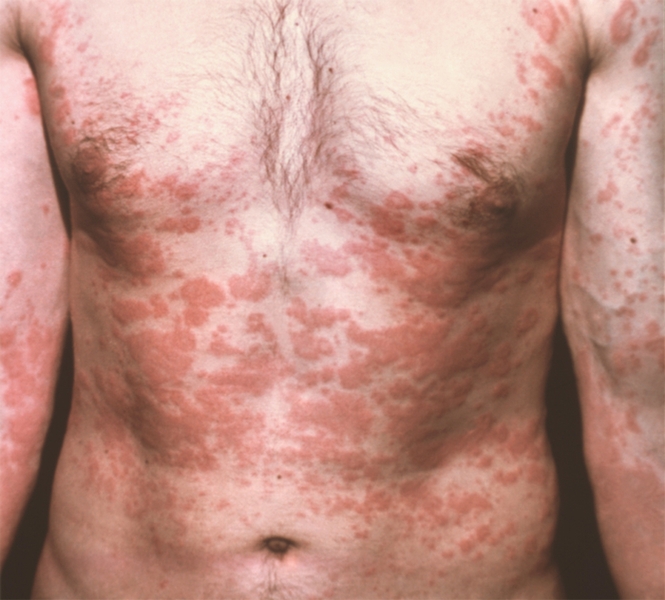
Крапивница — одно из часто встречающихся заболеваний кожи, характеризующихся возникновением кожной сыпи, первичным элементом которой является волдырь (см. рисунок 1).
По данным эпидемиологических исследований, выполненных в США, хотя бы один раз на протяжении жизни крапивница наблюдается у 15—25% населения, а хронический характер крапивница принимает в 25% случаев. Эпидемиологические исследования, проведенные в разных странах, показали, что распространенность хронической крапивницы в общей популяции составляет 0,1–3% (см. таблицу 1). Так, популяционные исследования, выполненные в Германии, свидетельствуют о том, что хронической крапивницей страдают около 1,3% населения [7], причем аллергическая форма хронической крапивницы встречается менее чем у 5% больных.
Кроме того, если острой крапивницей чаще страдают дети и подростки, то хроническая крапивница более характерна для людей от 20 до 40 лет.
Традиционно выделяют острую и хроническую формы крапивницы. Диагноз острой крапивницы предполагает продолжительность заболевания менее шести недель. Хроническая крапивница характеризуется возникновением ежедневно (или почти ежедневно) на протяжении более шести недель зудящих волдырей.
Согласно новой номенклатуре аллергических болезней, предложенной Европейской академией аллергологии и клинической иммунологии (2001) [6], крапивницу, обусловленную иммунологическими механизмами, обозначают термином «аллергическая крапивница», причем если заболевание вызвано IgE-антителами, то предлагается использовать термин «IgE-опосредованная крапивница». Хроническую крапивницу следует рассматривать как неаллергическую, пока не будет доказано участие иммунологических механизмов (см. рисунок 2).
Аллергические реакции лежат в основе патогенеза у большинства больных острой крапивницей и, напротив, крайне редко обусловливают возникновение ежедневных симптомов при хроническом течении заболевания.
Острая крапивница
Острая крапивница развивается вследствие аллергической реакции на пищевые продукты (орехи, яйца, рыба, морепродукты) или медикаменты (пенициллин, аспирин и другие нестероидные противовоспалительные препараты). У детей острая крапивница может быть связана с вирусной инфекцией (см. таблицу 2).
Хроническая крапивница
У подавляющего большинства больных хронической крапивницей причина заболевания так и остается неизвестной, т. е. крапивница является идиопатической [4]. В настоящее время выделяют следующие формы хронической крапивницы (см. таблицу 3).
Крапивницы, вызванные физическими факторами
Причинами возникновения физических крапивниц являются: воздействие высоких и низких температур, солнечного света, давления, вибрации, контакт с водой, физические нагрузки.
К физическим крапивницам относятся: холинергическая, холодовая, солнечная, аквагенная, вибрационная, замедленная крапивница, вызванная давлением, и дермографизм.
Аутоиммунная крапивница
В настоящее время активно внедряется относительно новая концепция, согласно которой хроническая крапивница имеет аутоиммунную природу.
Давно известна высокая распространенность аутоиммунного тиреоидита у больных хронической крапивницей (преимущественно у женщин) [1, 4].
По данным американских исследователей, функции щитовидной железы (увеличение или снижение Т3, ТТГ) нарушены у 19% пациентов хронической крапивницей. Уровень антител к тиреоглобулину повышен у 8% больных хронической крапивницей, уровень антител к тиреоидной пероксидазе — у 5%, а повышение уровня и тех, и других антител отмечено у 14% больных. В целом, повышенный уровень антитиреоидных антител встречается у 27% больных хронической крапивницей [1, 4].
В настоящее время установлено, что у 30—52% больных хронической крапивницей определяются функциональные аутоантитела к высокоаффинному IgE-рецептору и к иммуноглобулинам класса IgE. При этом антитела к высокоаффинному IgE-рецептору являются причинным фактором хронической крапивницы примерно у 25—40% больных, а анти-IgE-антитела приблизительно еще у 5—10% больных.
В сыворотке больных хронической крапивницей аутоантитела к высокоаффинному IgE-рецептору путем связывания с рецептором активируют базофилы или тучные клетки, что приводит к гистаминолиберации и обусловливает клинические проявления крапивницы. Способность функциональных аутоантител активировать тучные клетки кожи и базофилы доказана в ходе экспериментов in vivo и in vitro. In vivo показано развитие волдыря и гиперемии вследствие внутрикожной инъекции аутологичной сыворотки, а in vitro — высвобождение гистамина из базофилов здоровых доноров под действием сыворотки больных хронической идиопатической крапивницы (ХИК).
Эти факты легли в основу новой концепции, возникшей в последнее десятилетие, согласно которой у определенной категории больных хроническая крапивница является аутоиммунным заболеванием [4].
Крапивница может быть самостоятельной нозологической формой, а может выступать и как симптом целого ряда заболеваний (см. таблицу 4).
Ключевое значение в патогенезе крапивницы принадлежит дегрануляции тучных клеток. Известно, что тучные клетки больных хронической крапивницей обладают повышенной способностью к дегрануляции. Причем гиперреактивность тучных клеток кожи у больных хронической крапивницей может рассматриваться как преходящий феномен, поскольку состояние тучных клеток возвращается к норме при ремиссии заболевания.
Механизмы активации тучных клеток
Активацию тучных клеток кожи при крапивнице могут вызывать иммунологические и неиммунологические факторы.
Иммунологические механизмы опосредуются специфическими рецепторами на мембране клеток. На поверхности тучных клеток представлены следующие специфические рецепторы, участвующие в активации мастоцитов: высокоаффинный рецептор к IgE-антителам, С3а- и С5а-рецепторы, рецепторы к цитокинам и др. Активация тучных клеток через эти рецепторы влечет за собой немедленное высвобождение преформированных медиаторов тучных клеток («ранняя фаза» воспалительного ответа), что, в свою очередь, через несколько часов обусловливает привлечение различных клеток воспаления, включая эозинофилы, нейтрофилы и базофилы. Данный воспалительный ответ определяется как ответ «поздней фазы».
Вместе с тем, активация тучных клеток кожи может происходить и без участия иммунологических механизмов (см. таблицу 5). Некоторые вещества (например, кодеин) вызывают дегрануляцию тучных клеток кожи, приводя к развитию крапивницы.
При острой крапивнице, как правило, доминируют иммунологические IgE-опосредованные механизмы активации тучных клеток. При хронической крапивнице также возможны иммунологические механизмы активации тучных клеток (при аутоиммунной форме заболевания). Вместе с тем, действие хорошо известных неспецифических триггеров хронической крапивницы (эмоциональные стрессы, предменструальный период, алкоголь, лекарственные вещества, физические факторы и т. д.) реализуется посредством неиммунологической активации тучных клеток.
Активация тучных клеток кожи при крапивнице сопровождается высвобождением медиаторов из них и образованием волдырей. Фармакологические медиаторы, высвобождаемые из тучных клеток кожи, вызывают гиперемию, зуд, повышение проницаемости сосудов кожи, что обусловливает в конечном итоге формирование уртикарных высыпаний.
В патогенезе крапивницы основная роль принадлежит гистамину, который содержится в гранулах тучных клеток и секретируется в результате их дегрануляции. Гипотеза о центральной медиаторной роли гистамина при крапивнице подтверждается следующими клиническими и экспериментальными наблюдениями. Во-первых, при внутрикожном введении гистамина формируется кожная реакция, аналогичная высыпаниям, наблюдаемым при крапивнице. Во-вторых, при крапивнице усилена местная кожная гистаминолиберация. В конечном итоге клиническая эффективность антигистаминных препаратов у больных крапивницей также свидетельствует о патогенетической значимости гистамина.
В начале прошлого века Tomas Lewis описал кожную реакцию при внутрикожном введении гистамина, протекающую в три этапа:
Экспериментальное моделирование волдырной реакции путем внутрикожного введения гистамина показало, что волдыри чаще исчезают спустя несколько минут и лишь в редких случаях держатся несколько часов. В то же время уртикарные высыпания у ряда больных хронической крапивницей персистируют 12 ч и более. Это явление обусловлено действием дополнительных медиаторов, и источником некоторых из них, возможно, также являются тучные клетки. Наблюдается определенное сходство между гистологическим профилем уртикарных волдырей и высыпаний поздней фазы. Очевидно, другие медиаторы (простагландины, лейкотриены, брадикинин, фактор активации тромбоцитов, нейропептиды), кроме гистамина, также играют определенную роль в патогенезе хронической крапивницы.
Клинические проявления
Уртикарные высыпания сопровождаются зудом, бледнеют при надавливании и представляют собой ограниченный отек сосочкового слоя дермы. Особенностью крапивницы является быстрое возникновение и быстрое разрешение волдырей (в течение 24 ч) без формирования вторичных элементов.
Высыпания при крапивнице могут иметь любую локализацию, включая волосистую часть головы, ладони и подошвы. В области головы и шеи число тучных клеток кожи на единицу площади повышено по сравнению с другими участками кожи, поэтому крапивница и зуд этой локализации характеризуются большей интенсивностью.
Хроническая крапивница в 50% случаев сопровождается отеком Квинке. Крапивница и отеки Квинке характеризуются отеком ткани, при этом поверхностный отек приводит к клиническим проявлениям крапивницы, а более глубокий отек кожи и подкожной клетчатки — к отеку Квинке. Кроме того, при отеке Квинке возможно поражение слизистых оболочек различных органов и систем (дыхательной, пищеварительной, мочевыделительной, нервной и др.). Отеки Квинке могут приводить к обезображиванию лица (отек губ, век, ушных раковин) и вызывать опасное поражение гортани.
Различные формы хронической крапивницы имеют свои отличительные особенности. Клинические симптомы у больных хронической крапивницей, вне зависимости от участия аутоиммунных механизмов, одинаковы. Тем не менее некоторые авторы отмечают более тяжелое течение заболевания у больных аутоиммунной хронической крапивницей [1]. У этих пациентов выше индексы зуда и высыпаний, наблюдается тенденция к генерализации высыпаний. Для физических крапивниц (кроме замедленной крапивницы, вызванной давлением) свойственно быстрое развитие высыпаний, которые возникают после воздействия физического стимула и держатся не более 2 ч.
Следует подчеркнуть, что продолжительность острой крапивницы составляет несколько дней, в то время как для хронической крапивницы характерно длительное рецидивирующее течение с периодическими обострениями. Продолжительность заболевания может быть различной. Несмотря на симптоматическое облегчение вследствие медикаментозной терапии, некоторые больные страдают от этого заболевания годами.
В настоящее время накоплен значительный клинический материал по естественному течению хронической крапивницы. Так, по данным английского исследователя R. Сhampion, у 20% больных хронической крапивницей заболевание длится до 10 лет. Также установлено, что 50% больных, у которых в течение трех месяцев наблюдалась хроническая крапивница, страдают этим заболеванием еще не менее трех лет. А у 40% больных хронической крапивницей при анамнезе заболевания более шести месяцев высока вероятность сохранения симптомов крапивницы на протяжении последующих 10 лет.
Спонтанная ремиссия хронической крапивницы (при лечении или без него) наступает:
Причем у каждого второго больного хронической крапивницей со спонтанной ремиссией в дальнейшем развивается по меньшей мере один рецидив заболевания.
Обследование больных хронической крапивницей проводится на основании международного консенсуса по определению, классификации и диагностике крапивницы, принятого в 2001 г. [1].
Первичное обследование больных хронической крапивницей включает подробный сбор анамнеза, физикальное обследование и скрининговые лабораторные исследования.
В ходе сбора анамнеза необходимо изучить особенности и локализацию уртикарных высыпаний у данного больного, уточнить триггеры, суточный паттерн высыпаний и время существования отдельного волдыря.
Диагностика крапивницы при физикальном обследовании обычно не представляет трудностей для клинициста. При этом особое внимание необходимо обратить на визуальные характеристики уртикарных высыпаний, на присутствие общих симптомов, таких, как лихорадка, лимфаденопатия, гепато- и спленомегалия, отек в области суставов.
Поскольку IgE-опосредованные реакции участвуют преимущественно в патогенезе острой крапивницы, всем больным острой крапивницей необходимо проводить аллергологическое обследование. Однако многие исследователи считают его нецелесообразным и используют в качестве рутинного скринингового диагностического метода у больных хронической крапивницей при отсутствии соответствующего анамнеза [2, 3]. При этом они ссылаются на тот факт, что распространенность атопии среди пациентов с хронической крапивницей не превышает таковой в общей популяции [3, 4, 5]. Таким образом, аллергологическое обследование больным хронической крапивницей необходимо назначать по показаниям.
Диагностика и поиск потенциальных причин развития хронической крапивницы представляют немалую сложность для клинициста (см. таблицу 6). Важность детального обследования больных хронической крапивницей объясняется необходимостью исключить серьезные заболевания, симптомом которых может быть крапивница (например, гепатиты, лимфома, системная красная волчанка, опухоли прямой кишки, почек, желудочно-кишечного тракта и др.).
Дальнейшее обследование больных хронической крапивницей определяется результатами первичного обследования больного. Специфические лабораторные тесты должны быть выбраны на основании диагностических гипотез: например, проведение радиоаллергосорбентного теста с латексом для выявления специфических IgE-антител к латексу у лаборанта, предъявляющего жалобы на симптомы ринита и крапивницы, возникающие во время работы. При увеличении скорости оседания эритроцитов и анамнестических данных, свидетельствующих об артрите, может потребоваться определение антинуклеарных антител. У пожилых пациентов со снижением веса и лимфаденопатией необходимо исключить лимфому. Указания в анамнезе на содержание домашних животных или на путешествия в страны Азии и Африки, а также наличие эозинофилии периферической крови обусловливают целесообразность поиска паразитарной инвазии. При подозрении на гиперреактивность на пищевые добавки должны выполняться плацебо-контролируемые пероральные провокационные тесты с пищевыми добавками. Кроме того, необходимо помнить, что больным хронической крапивницей, у которых высыпания сохраняются более 24 ч, показана биопсия кожи для исключения уртикарного васкулита.
По мнению Warren Heymann, скрининговое исследование уровня антитиреоидных антител (антитела к тиреоидной пероксидазе и тиреоглобулину) при хронической крапивнице следует проводить у женщин и пациентов с семейным анамнезом аутоиммунных заболеваний и патологий щитовидной железы.
Диагностика аутоиммунной хронической крапивницы принципиально важна для последующего патогенетического лечения. Стандартизированная внутрикожная проба с аутологичной сывороткой рекомендуется в качестве скринингового метода диагностики аутоиммунной хронической крапивницы (см. рисунок 2). В настоящее время тест гистаминолиберации базофилов доноров под действием сыворотки больных хронической крапивницей считается «золотым» стандартом для определения функциональных антител при аутоиммунной хронической крапивнице.
Физические крапивницы диагностируются на основании анамнестических данных и соответствующих провокационных тестов (см. таблицу 7). Больным с изолированными физическими крапивницами дальнейшее обследование не требуется.
| Таблица 7. Диагностика физических крапивниц. | |
| Физические крапивницы | Провокационные тесты |
| Дермографизм | Механическое раздражение кожи |
| Холинергическая крапивница | Тест с физической нагрузкой, велоэргометрия, горячая ванна |
| Холодовая крапивница | Дункан-тест с кубиком льда |
| Солнечная крапивница | Фототестирование |
| Замедленная крапивница вследствие давления | Тест с подвешиванием груза |
| Аквагенная крапивница | Водный компресс (+25°С) |
Следует отметить, что у большинства больных хронической крапивницей инструментальное и лабораторное обследование не приводит к выявлению причины заболевания, в этих случаях хроническая крапивница считается идиопатической.
Дифференциальный диагноз
Необходимо помнить, что при некоторых кожных заболеваниях, сопровождающихся гистаминолиберацией, уртикарные высыпания могут присутствовать как компонент клинической картины, что может приводить к ошибкам в диагностике (см. таблицу 8).
Основное заболевание при дифференциальном диагнозе — это уртикарный васкулит. Действительно, уртикарный васкулит может проявляться уртикарными высыпаниями, которые иногда неправильно диагностируются как обычная крапивница. Тогда как уртикарный васкулит часто является клиническим проявлением серьезных заболеваний (например, коллагенозов, вирусных гепатитов и др.). Клинические особенности уртикарного васкулита указаны в таблице 9.
Высыпания при уртикарном васкулите обычно сопровождаются общими симптомами (артралгии, субфебрильная температура, абдоминальные боли и др.). Другие системные проявления представлены гломерулонефритом, увеитом, эписклеритом, легочными и неврологическими расстройствами. Кроме того, возможно сочетание ангионевротического отека и уртикарного васкулита (до 42% больных), поэтому такой набор симптомов не может служить критерием дифференциальной диагностики.
У больных хронической крапивницей с особыми характеристиками уртикарных высыпаний (см. таблицу 9) при подозрении на коллагенозы или при нарушениях в системе комплемента показана биопсия кожи с целью проведения дифференциального диагноза с уртикарным васкулитом, поскольку окончательный диагноз уртикарного васкулита устанавливается исключительно гистологически. Уртикарный васкулит отличается от обычной крапивницы развитием воспаления и некроза кровеносных сосудов. При биопсии наблюдается следующая гистологическая картина: в стенках посткапиллярных венул определяются фрагментация лейкоцитов (лейкоцитоклазия) и фибриноидные отложения, что указывает на лейкоцитокластический васкулит.
Подтверждение диагноза с помощью биопсии кожи путем определения гистологических признаков васкулита представляется крайне важным, поскольку этим больным требуется обследование с целью выявления системной красной волчанки или других аутоиммунных заболеваний, степени вовлечения почек или других внутренних органов.
Основным отличительным признаком многоформной эритемы является полиморфность высыпаний (макулезные, папулезные, элементы-«мишени», явно буллезные элементы и иногда уртикарные высыпания). Заболевание возникает после переохлаждения, простуды, катаральных явлений весной или осенью и характеризуется продромальным периодом (лихорадка, боли в суставах, мышцах и др.). Для дифференциальной диагностики представляется важным, что отдельные элементы при многоформной эритеме периодически не исчезают, а остаются фиксированными. Кроме того, для высыпаний характерно распределение преимущественно в области конечностей. Высыпания чаще сопровождаются жжением, в то время как типичные уртикарные высыпания — зудом. Для постановки диагноза может понадобиться биопсия кожи.
Буллезный пемфигоид представляет собой аутоиммунный пузырный дерматоз, при котором формируются иммунные комплексы к антигенам базальной мембраны. Для буллезного пемфигоида характерны генерализованные буллезные высыпания. Вместе с тем, ранние высыпания при буллезном пемфигоиде часто сопровождаются зудом и могут иметь явный уртикарный компонент. При ограниченной форме заболевания эволюция уртикарных в буллезные элементы может отсутствовать. В таких ситуациях диагностическое значение имеет биопсия кожи вокруг элементов с последующим иммунофлюоресцентным окрашиванием для выявления отложений IgG-антител и комплемента на базальной мембране.
Герпетиформный дерматит является буллезным дерматозом, при котором ранние высыпания также имеют уртикарный компонент. Высыпания характеризуются полиморфизмом, выраженным зудом, сгруппированным (герпетиформным), симметричным расположением. Характерна эволюция высыпаний с образованием из уртикарных высыпаний везикул и пустул, а затем появлением и вторичных элементов. При иммунофлюоресцентной диагностике определяют отложения IgA-антител в базальной мембране пораженных участков кожи.
Принятие международного соглашения по лечению хронической крапивницы в 2001 г. способствовало выработке единых подходов к терапии хронической крапивницы (см. таблицу 10) [2].
Ведение больных с хронической крапивницей и отеками Квинке включает образовательные программы для пациентов, проведение нефармакологических мероприятий (элиминация и т. д.) и фармакологическое лечение [2].
Больной хронической крапивницей должен быть полностью осведомлен о своем заболевании. При идиопатической форме заболевания пациента следует информировать о том, что необходимости в дальнейшем обследовании нет.
Все больные крапивницей и отеком Квинке должны избегать приема ацетилсалициловой кислоты и других нестероидных противовоспалительных препаратов, так как эти средства вызывают обострение уже имеющейся крапивницы в 50% случаев.
У таких больных также необходимо исключить прием ингибиторов ангиотензин-превращающего фермента, так как побочным эффектом этих препаратов может стать развитие отека Квинке.
Прежде всего при лечении крапивницы необходимо исключить причинный фактор и неспецифические триггеры, что, к сожалению, не всегда возможно, так как у большинства пациентов причинный фактор остается неизвестным. Часто причиной развития крапивницы считают употребление тех или иных пищевых продуктов. Однако доказательства того, что хроническая крапивница действительно обусловлена аллергией на пищевые продукты, удается получить достаточно редко. Гораздо чаще при хронической крапивнице наблюдаются псевдоаллергические реакции на естественные ингредиенты, входящие в состав продуктов, а в некоторых случаях — на пищевые добавки. В этих случаях показана диета с низким содержанием естественных и искусственных гистаминолибераторов. Примечательно, что при острой крапивнице в случае IgE-опосредованных реакций исключение причинно-значимых аллергенов приводит к разрешению симптомов крапивницы в течение 24—48 ч, тогда как для улучшения состояния при псевдоаллергических реакциях у больных хронической крапивницы требуются две-три недели. Кроме того, необходимо избегать действия неспецифических триггеров (например, горячая ванна или прием алкоголя).
Базисная терапия хронической крапивницы проводится антигистаминными препаратами. Лечить крапивницу достаточно сложно, поскольку антигистаминные препараты эффективны не у всех больных из-за участия в патогенезе хронической крапивницы, наряду с гистамином, других медиаторов.
Прежде всего необходимо объяснить пациенту, что полное устранение крапивницы не всегда осуществимо. Терапия должна быть направлена на достижение такой степени контроля над зудом, которая позволяла бы пациенту относительно комфортно жить, работать и сохранять социальную активность, несмотря на единичные уртикарные высыпания.
Примечательно, что клиническая эффективность антигистаминных препаратов гораздо выше, когда они назначаются в качестве профилактического средства, нежели при приеме в момент интенсивных высыпаний. Поэтому необходимо адаптировать время приема антигистаминных препаратов к суточному паттерну высыпаний при хронической крапивнице у каждого больного.
Применение классических антигистаминных препаратов ограничено нежелательными побочными действиями этих препаратов. Классические седативные антигистаминные препараты могут не только вызывать сонливость, но и изменять время рефлекторной реакции центральной нервной системы, вызывать общее угнетение центральной нервной системы, сравнимое с действием алкоголя. Другие побочные действия классических антигистаминных препаратов включают головокружение, нарушение координации, нечеткость зрения, диплопию и симптомы парадоксальной стимуляции ЦНС. Все эти нежелательные эффекты наблюдаются чаще у молодых и пожилых пациентов. Эпилептическая активность может возникать у больных, предрасположенных к эпилепсии, так как антигистаминные препараты легко проникают через гематоэнцефалический барьер, связываются с Н1-гистаминными рецепторами в головном мозге (с высокой аффинностью) и снижают порог эпиактивности. Антихолинергические эффекты, такие, как сухость слизистых оболочек, задержка мочи, сердцебиение, тревога и повышение внутриглазного давления, определяются атропиноподобным антагонистическим действием Н1-блокаторов на мускариновые рецепторы. Кроме того, безопасность классических антигистаминных препаратов у беременных не доказана, потому что эти средства легко проходят через плаценту. Следовательно, большинство классических антигистаминных препаратов, отнесенных FDA к категории С, могут применяться у беременных, только если ожидаемая польза превышает предполагаемый риск для плода.
В настоящее время новые неседативные антигистаминные препараты по-прежнему рассматриваются как препараты первого выбора при лечении крапивницы. Эти лекарственные средства (лоратадин, цетиризин, эбастин, фексофенадин, дезлоратадин) имеют значительные преимущества по сравнению с классическими, так как они, в отличие от последних, не оказывают нежелательного воздействия на центральную нервную систему. Поскольку новые антигистаминные препараты не обладают множеством побочных эффектов, характерных для препаратов первого поколения, они могут применяться в более высоких дозах (за исключением препаратов, метаболизирующихся печеночными ферментами P450).
Применение системных кортикостероидов при хронической крапивнице показано:
Точный механизм действия кортикостероидов при хронической крапивнице не выяснен. Известно, что молекулы кортикостероидов попадают в клетку и, образуя комплексы с глюкокортикоидными рецепторами, проникают в ядро. Затем, подавляя экспрессию генов и кодирование м-РНК синтеза провоспалительных интерлейкинов и цитокинов, купируют кожные высыпания при хронической крапивнице. Вместе с тем, кортикостероиды предотвращают привлечение воспалительных клеток, способных потенциировать уртикарные высыпания вследствие вторичного высвобождения факторов гистаминолиберации и цитокинов.
В случае необходимости назначения системных кортикостероидов допустимы только короткие курсы преднизолона в суточных дозах более 40 мг (1-2 мг/кг в сутки) в течение пяти—семи дней до достижения ремиссии с постепенным снижением дозы [4]. Длительное применение системных кортикостероидов при хронической крапивнице не рекомендуется, так как, несмотря на очевидный и быстрый клинический эффект, существует опасность развития серьезных побочных эффектов. Кроме того, возможно обострение хронической крапивницы при попытке отмены системных кортикостероидов. Таким образом, применение системных кортикостероидов при хронической крапивнице ограничивается лишь тяжелым и торпидным к обычной терапии течением заболевания.
Наибольшие трудности для клиницистов возникают при ведении пациентов с аутоиммунной хронической крапивницей в связи с возможным отсутствием клинической эффективности антигистаминных препаратов. Вне зависимости от участия аутоиммунных механизмов, терапия хронической крапивницы начинается с применения антигистаминных препаратов. Однако у пациентов с аутоиммунной крапивницей возможны более тяжелое течение заболевания и низкая эффективность антигистаминных препаратов. В клинической практике в таких случаях назначают системные глюкокортикостероиды.
Хорошо известно, что отличительной особенностью иммунологической активации тучных клеток при аутоиммунной хронической крапивнице является формирование ответа «поздней фазы». Важность этого этапа подтверждается эффективностью кортикостероидов, поскольку последние не оказывают действия на иммунологическую активацию тучных клеток, но предупреждают образование клеточного инфильтрата. В этом отношении лечение хронической крапивницы напоминает терапию аллергического ринита и астмы, при которых важно воздействие на реакцию «поздней фазы». Итак, назначая терапию при аутоиммунной хронической крапивнице, ее прежде всего не следует рассматривать как аллергическую реакцию, тогда становится понятно, почему при тяжелом течении этой формы хронической крапивницы лечение только антигистаминными препаратами является недостаточным. Терапевтической мишенью при хронической аутоиммунной крапивнице должно быть воспаление, развивающееся вследствие не аллергических, а аутоиммунных процессов.
При тяжелом течении аутоиммунной хронической крапивницы требуется специальное лечение (плазмаферез, в/в иммуноглобулин, циклоспорин), которое должно проводиться в условиях специализированных центров. Применение плазмафереза является эффективным и патогенетически обоснованным при аутоиммунной хронической крапивнице. Механизм действия плазмафереза связан с механическим удалением из циркуляции функциональных антител к высокоаффинному IgE-рецептору или к иммуноглобулинам класса Е. При тяжелом течении аутоиммунной хронической крапивницы и резистентности к традиционной терапии также представляется оправданным применение методов неспецифической иммунотерапии, включая циклоспорин А и внутривенный иммуноглобулин. Эффективность внутривенного применения иммуноглобулина при лечении аутоиммунной хронической крапивницы связывают с его способностью активизировать Т-супрессоры и стимулировать продукцию антиидиотипических антител, направленных против функциональных антител, активизирующих тучные клетки.
Целесообразность использования циклоспорина при хронической крапивнице обусловлено его способностью подавлять дегрануляцию тучных клеток и базофилов и продукцию цитокинов, что особенно важно для предотвращения реакции «поздней фазы».
По вопросам литературы обращайтесь в редакцию
Л. А. Горячкина, доктор медицинских наук, профессор
Н. М. Ненашева, кандидат медицинских наук, доцент
Е. Ю. Борзова
РМАПО, Москва