Пресс-центр
Сахарный диабет в вопросах и ответах
4 ноября отмечается Всемирный день борьбы с сахарным диабетом. В рамках этого дня врач-эндокринолог Центральной городской больницы Лариса Панкова отвечает на наиболее часто встречающиеся вопросы пациентов.
• Как проявляется сахарный диабет?
Он проявляется утомляемостью, жаждой, выделением большого количества мочи, зудом кожи, могут наблюдаться потеря веса, воспаление мочевого пузыря и почек, фурункулез. Если диабет в течение длительного времени не лечить, он может привести к полному нарушению основных функций организма человека, обезвоживанию, потере сознания и даже к смерти. Сахарный диабет 1 типа характеризуется резким проявлением и развитием всех симптомов заболевания. Сахарный диабет 2 типа развивается медленнее, его признаки менее выражены. Заболевание может не проявиться до появления поздних осложнений диабета.
•Может ли сахарный диабет протекать без симптомов?
Сахарный диабет 2 типа в начале заболевания часто вообще не проявляется и может быть обнаружен при профилактическом осмотре по повышению уровня глюкозы крови и появлению сахара в мочи.
• Является ли сахарный диабет наследственным заболеванием?
Да, оба типа сахарного диабета, особенно диабет 2 типа, определенным образом могут передаваться по наследству, точнее передается предрасположенность к этой болезни.
• Могут ли лекарства или другие болезни вызвать сахарный диабет?
Такой диабет называется вторичным сахарным диабетом (или специфическим типом диабета). Развитие данного диабета могут спровоцировать прием некоторых лекарств, такие как кортикостероиды, применяемые при лечении ревматических заболеваний, астмы, ряда неспецифических кишечных заболеваний, кожных заболеваний и других аутоиммунных заболеваний.
• Что такое нарушение толерантности к глюкозе?
Раньше это состояние называлось «латентным» (спящим, бессимптомным) сахарным диабетом. Оно обнаруживается только при лабораторном анализе, при так называемом глюкозотолерантном тесте, когда пациент выпивает раствор глюкозы (75 г в 100 мл воды) и по уровню содержания глюкозы в крови через 2 часа выясняется, насколько полно его организм способен эту глюкозу усвоить. Этот тест показывает способность поджелудочной железы вырабатывать необходимое количество инсулина на прием пищи. При нарушении толерантности к глюкозе необходимы врачебный контроль, соблюдение диеты, достаточная физическая нагрузка.
• Когда ставится диагноз сахарного диабета?
• Можно ли планировать беременность с диагнозом сахарный диабет?
Да. Однако до беременности (около 1 года) и на протяжении всей беременности необходимо строго контролировать компенсацию заболевания и адекватно лечить диабет. Во время беременности необходимо вводить инсулин, таблетированные препараты не применяются, чтобы не навредить плоду и не поставить под угрозу его жизнь. Для оценки компенсации заболевания необходимо контролировать уровень гликированного гемоглобина 1 раз в 3 месяца.
• Можно ли заниматься спортом, работать при сахарном диабете?
При сахарном диабете можно заниматься спортом, выполнять физическую работу, если сахар не более 12-13 ммоль/г. Обычно занятия физкультурой и повышенная физическая активность желательны. Это повышает чувствительность тканей к инсулину и помогает поддерживать оптимальный вес. При больших нагрузках необходимо консультироваться с врачом, подобрать диету и дозы инсулина или сахароснижающих препаратов с учетом нагрузки для того, чтобы не вызвать гипогликемию (сильного снижения уровня сахара). Что касается работы, то пациенту следует выбирать род деятельности с возможностью поддерживать правильный режим питания, с равномерной физической активностью в течение недели.
• Как лечить диабет?
• Какой должна быть диета при сахарном диабете?
• Нужно ли соблюдать диету, если я принимаю таблетки или инсулин?
Да, необходимо! Диета (рациональное питание) необходима для каждого пациента, даже если он принимает таблетки или делает инсулин.
• А если я не буду соблюдать диету?
• Почему некоторые пациенты могут принимать таблетки, а другим сразу нужен инсулин?
Это зависит от типа сахарного диабета. У пациентов с диабетом 1 типа поджелудочная железа не вырабатывает инсулин и поэтому инсулин необходимо применять с самого начала заболевания. У пациентов с диабетом 2 типа недостаток инсулина лишь относительный, часто на начальной стадии заболевания достаточно соблюдать диету и принимать лекарства, которые улучшают чувствительность организма к инсулину или усиливают его выделение клетками поджелудочной железы. Если лечение таблетками перестает помогать, необходимо начать вводить инсулин.
• Сколько раз в день нужно «колоть» инсулин?
При лечении диабета мы стремимся, чтобы уровень сахара в крови соответствовал уровню сахара у здоровых людей. Применяются различные схемы введения инсулина, которые зависят от типа диабета и течения заболевания. Часто у молодых пациентов и пациентов с осложнениями применяют интенсивные режимы инсулинотерапии, т. е. пациент вводит инсулин 3-5 раз в день. У пожилых пациентов число инъекций инсулина и дозы зависят от течения заболевания.
• Как оценить качество лечения диабета?
Хорошо компенсированный пациент должен чувствовать себя как здоровый человек, не испытывая сильной жажды или голода, вес его тела поддерживается на идеальном уровне, не происходит потери сознания вследствие гипогликемии. Насколько хорошо диабет компенсируется, можно выяснить с помощью анализа крови и мочи на сахар. При правильном лечении моча не содержит сахар. Уровень сахара в крови должен по возможности контролироваться в домашних условиях в течение дня для правильного подбора питания и дозы препаратов. Один раз в 3 месяца нужно определять уровень гликированного гемоглобина по которому можно судить о правильности лечения за этот период, что в настоящее время является основным критерием компенсации углеводного обмена.
• Что такое гипогликемия?
• Как избежать гипогликемии и как ее лечить?
•Как часто нужно посещать врача-эндокринолога?
Это зависит от типа сахарного диабета, метода лечения и состояния компенсации. Пациентам с диабетом 2 типа с хорошей компенсацией, достаточно 1 раз в 3 месяца, пациентам с осложнениями диабета и интенсивным инсулиновым режимом нужен ежемесячный контроль. Но обученный пациент может сам помочь себе в компенсации диабета тем, что сам делает себе анализ крови в течение дня с помощью глюкометра (прибор для измерения уровня сахара в крови), контролирует введение инсулина, подбирает для себя правильное лечение.
• Каковы осложнения диабета?
• Как избежать осложнений диабета?
Прежде всего необходима длительная компенсация диабета (уровень гликированного гемоглобина ниже 7%), которая зависит от соблюдения правильно установленной диеты, правильного подобронного лечения и адекватных физических нагрузок. Необходим регулярный контроль содержания сахара в крови. Для предупреждения сосудистых осложнений, кроме того, необходимо регулярно контролировать и поддерживать нормальный уровень артериального давления (ниже 130/80 мм. Hq). уровень триглицеридов (ниже 1,7 ммоль/л), холестерина в крови (ниже 4,4 ммоль/л). Учитывая особую чувствительность ног к повреждениям и опасность возникновения так называемой «диабетической стопы», нужна постоянная забота о ногах, которая состоит в ношении удобной обуви, обработке мелких ранок и гигиеническом уходе за кожей стоп.
• Что следует иметь при себе пациенту с сахарным диабетом вне дома и в дороге?
Каждый пациент должен иметь при себе удостоверение с паспортными данными и номером телефона, с четкими указаниями о применяемых препаратах, запас антидиабетических препаратов или инсулина. Не следует забывать и о нескольких кусочках сахара в кармане на случай гипогликемии, часто необходим и глюкометр.
• Какие болезни или лекарства ухудшают состояние?
Если пациент заболевает другой болезнью, могут возникнуть две ситуации:
1. Болезнь ухудшит состояние компенсации диабета и произойдет повышение уровня сахара, что вызовет необходимость увеличения дозы лекарств или инсулина.
2. Пациент при болезни не ест, и может наступить гипогликемия, тогда необходимо перепроверить уровень сахара в крови и возможно снизить дозу сахароснижающего препарата. При серьезных заболеваниях следует поместить пациента в больницу и быстро отрегулировать компенсацию диабета. Поэтому при инфекционных заболеваниях с высокой температурой, перед запланированными операциями, при болезнях желудочно-кишечного тракта с отсутствием аппетита и рвотой необходим врачебный контроль, а при необходимости нужно определить пациента в стационар.
• Нужно ли каждый раз при посещении врача исследовать кровь, может быть, достаточно анализа мочи?
Данных анализа мочи недостаточно, анализ крови на гликемию или гликированный гемоглабин лучше определит состояние компенсации и позволит при необходимости изменить схему лечения.
• Самоконтроль диабета.
В настоящее время лечение пациента и достижение нормального уровня сахара в крови предусматривают обязательный самоконтроль сахара в крови в домашних условиях. Для этого необходим глюкометр с тест полосками. Пользоваться г люкометром учат в «школах диабета». В нашей больнице работает «Школа сахарного диабета» по вторникам: 1 и 3 вторник — с 12.45 до 13.30 часов, 2 и 4 вторник — с 13.00 до 13.45 часов, где очень подробно врачи-эндокринологи рассказывают пациентам о сахарном диабете.
В настоящее время сахарный диабет уже не является заболеванием, которое бы лишало пациентов возможности нормально жить, работать и заниматься спортом. При соблюдении диеты и правильном режиме, при современных возможностях лечения инсулином и таблетками жизнь больного ничем не отличается от жизни здоровых людей.
УЗ «Могилевская городская больница скорой медицинской помощи»
Тема 12. Подбор дозы базального инсулина
Врач может назначить Вам одну или две инъекции продленного инсулина в сутки (утром и вечером).
Сколько инъекций (1 или 2) будет назначено, зависит от времени действия конкретного препарата инсулина (действует он сутки или меньше) и от инсулина, который вводится на еду.
Часто днем фон обеспечивается за счет «хвостов» пищевого инсулина, а длинный инсулин вводится только на ночь.
При схеме, при которой дневной фон поддерживается за счет пищевого инсулина, следует помнить, что если Вы будете пропускать прием пищи и не вводить короткий инсулин, то Вам днем не хватит фонового инсулина.
Потребность в базальном инсулине может меняться в течение суток. Но в целом, правильно подобранная доза базального инсулина в обычном режиме (без острых заболеваний и пр.) меняется редко. Не надо без причины каждый день изменять дозу базального инсулина. Регулировать колебания глюкозы крови в результате приема пищи надо коротким инсулином.
Доза базального инсулина адекватна, если глюкоза крови в пределах целевого уровня утром натощак, ночью и в период пропусков пищи.
Базальный ночной инсулин должен «держать» тот уровень глюкозы, который был перед сном. Т.е. если доза базального инсулина подобрана правильно, то с каким сахаром Вы легли спать, с таким и должны встать.
Какие существуют требования к базальным инсулинам?
Основное требование – отсутствие пика действия. Инсулин должен действовать максимально ровно. Иначе на пике действия возможны гипогликемии. Все генно-инженерные базальные инсулины (протамин, хумулин Н, базал, генсулин Н, протафан и др.) являются пиковыми (имеют пик действия) и это их существенный недостаток. Профиль действия этих инсулинов такой: начало — через 1-2 часа с момента подкожного введения; «пик» — 5-8 часов; общая продолжительность действия — 16-18 часов (изначально была заявлена 24 часа).
Аналоги сверхдлительного действия (лантус, гларгин, левемир, туджео, тресиба) являются беспиковыми инсулинами (инсулины «плоского» действия) и это их огромное преимущество.
Как правильно подобрать фоновый инсулин?
При диабете 2 типа часто инсулинотерапия начинается с инъекции инсулина на ночь («подколка»). При диабете 1 типа базальный инсулин также часто вводится 1 раз вечером.
Оценивать дозу вечернего базального инсулина необходимо по уровню глюкозы крови ночью и утром.
Ночью и утром уровень глюкозы крови находится в пределах целевого уровня, значит, доза инсулина подобрана правильно.
Часто на практике увеличение дозы ночного базального инсулина осуществляется по уровню глюкозы натощак. Если глюкоза крови утром выше целевых значений, просто увеличивается доза ночного инсулина. Это не совсем верный подход. Необходимо сначала разобраться, почему утром высокий уровень глюкозы.
Утренняя гипергликемия – одна из самых сложных проблем в лечении сахарного диабета.
Причиной высокого уровня гликемии утром могут быть:
В этом перечне не перечислены такие технические причины, как неисправность шприц-ручки, загиб канюли, испорченный инсулин, введение в места липодистрофий и др.
Чтобы проверить дозу базального ночного инсулина, надо правильно поужинать. Ужин должен быть не позднее, чем за 4 часа до сна. Также ужин должен быть необильным и «легким». При проверке базы на ужин нельзя есть макароны, гречку, перловку, сложные продукты (пельмени, блины, плов и пр.), творог и продукты из него (сырники, запеканка и др.), жирные продукты. Можно: пшенную кашу, геркулес, отварную картошку, отварные и свежие овощи, отварное мясо, отварная рыба, хлеб. Смысл раннего ужина: если поужинать поздно и соответственно поздно ввести короткий инсулин, то действие короткого инсулина наслоится на действие базального инсулина и нельзя будет правильно оценить дозу базального инсулина. Смысл «легкого» ужина: продукты должны усвоиться организмом до того, как человек ляжет спать, т.е. еда должна быть «быстрой». Если поужинать «медленной» едой, она «вылезет» ночью и всю ночь будет повышать уровень глюкозы крови.
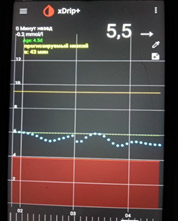
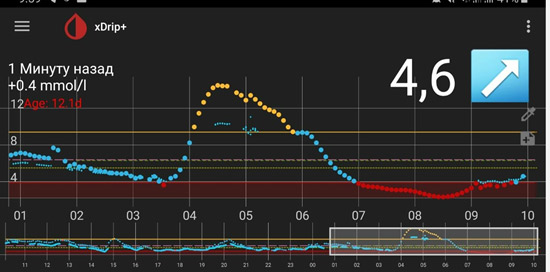
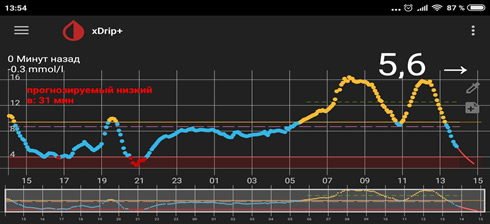
Следующий момент – замеры глюкозы. Если нет мониторинга, замеры надо делать как минимум 5 раз: перед сном; в 00.00; в 03.00; в 06.00 и перед завтраком. Для этого заводится будильник (или спящему пациенту измеряет другой человек). Еще лучше измерять каждые 2 часа. Желательно (многие считают, что обязательно) такую проверку проводить не одну ночь, а три ночи, что исключить случайные колебания. Если четко вырисовывается проблемный участок, на нем надо провести замеры каждый час.
Какие возможны варианты
1) Глюкоза ночью и утром в пределах целевого уровня – оптимальная доза базального инсулина.
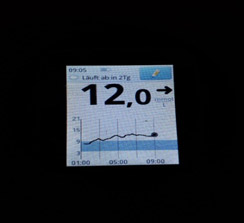
На мониторинге мы видим, что глюкоза крови с 01.00 непрерывно растет, значит надо увеличивать дозу базального инсулина. Но, если на ужин ели «тяжелую» пищу (пельмени, макароны, много мяса и др.), то это может «вылезать» еда!
Что можно сделать в таком случае:
а) сместить время инъекции на более позднее время;
б) попробовать увеличить дозу инсулина – если нет тенденции к низкому уровню глюкозы;
в) вводить инсулин в более «медленное» место (ногу);
г) заменить инсулин на аналог.
4) Низкий уровень глюкозы ночью, а утром высокий. Такая ситуация говорит об избытке базального инсулина.
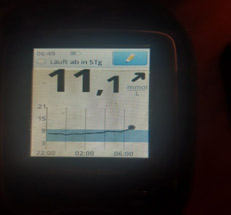
В такой ситуации мы видим, что ночью глюкоза находится в целевом диапазоне, но с 4-5 утра начинается резкий рост. Борьба с «зарей» непроста. Если человек на помпе, на это время выставляется большая доза введения инсулина. Если нет, «зарю» надо «скалывать» коротким инсулином. И часто «скалывать» надо на предупреждение (т.е. путем мониторинга или частых замеров четко определяется, в какое время начинается заря, и короткий инсулин вводится до этого времени, т.к. когда «заря» развернулась, «сколоть» ее непросто).
6) Рост уровня глюкозы после пробуждения («стресс пробуждения», феномен «ноги на пол»).
Ситуация похожа с «утренней зарей», но возникает после того как человек проснулся. Т.е. человек проснулся с нормальным уровнем глюкозы крови, получает базальный инсулин суточного действия, не завтракает и не вводит инсулин короткого действия. Казалось бы, глюкоза крови не должна расти (еды нет, базальный инсулин есть). Однако нередко, чем дольше не ест человек, тем больше растет глюкоза и плохо «скалывается» коротким инсулином. Это печень начинает Вас «кормить», раз не хотите есть сами. В такой ситуации надо ввести привычку завтракать вскоре после пробуждения.
В целом, ситуации с утренней зарей, передозировкой или нехваткой инсулина бывает очень сложно дифференцировать.
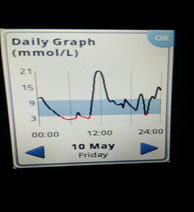
Проверка базального инсулина в течение дня осуществляется пропуском пищи. Чтобы оценить базу с утра до обеда, утром не вводится короткий инсулин, до обеда ничего не есть, измерять глюкозу каждый час. Чтобы оценить участок с обеда до ужина, между завтраком и ужином должно пройти не менее 4 часов, в обед не вводится короткий инсулин, пропускается обед, измеряется глюкоза каждый час. Аналогично – участок от ужина до сна. На протяжении всего проверяемого периода не должно быть перекусов, введения дополнительных доз инсулина.
Способ проверки базы пропуском еды не подходит, если дневной фон обеспечивается за счет «хвостов» короткого инсулина (т.е. инсулин длительного действия с продолжительностью действия менее 12 часов вводится 1 раз в сутки на ночь). Проверка базы должна в отсутствие физической активности, острых заболеваний, стрессов. Нельзя проверять базу после перенесенной гипогликемии.
При каком сахаре начинают колоть инсулин
Врачи-эндокринологи отвечают на вопросы жителей города и области о сахарном диабете, дают рекомендации по профилактике и борьбе с этим недугом.
— Есть ли какие-то признаки, симптомы, говорящие о диабете? Например, в последнее время я стала есть больше сладкого.
— Почему по диабету 2 типа не дают группу инвалидности, а только ставят на учет? Ведь в этом случае не всегда дают лекарства, какие положено, а по группе дают.
Отвечает главный внештатный консультант по вопросам диабетологии департамента здравоохранения Кировской области Галина Викторовна Жуковец: Инвалидность устанавливается только при наличии осложнений сахарного диабета. Чтобы узнать, есть ли у вас осложнения, Вы должны пройти обследование, на которое Вас направит лечащий врач. После этого Вы сможете подать документы в медико-экспертную комиссию, которая решит, установить Вам группу инвалидности или нет. Что касается обеспечения лекарственными препаратами инвалидов и региональных льготников, сейчас по ДЛО (дополнительному лекарственному обеспечению) все инвалиды обеспечиваются инсулином и таблетированными препаратами. А региональные льготники обеспечиваются из средств областного бюджета. Всеми базовыми жизненно необходимыми препаратами они обеспечены.
— Как заподозрить у ребенка сахарный диабет? Ведь заболевание очень грозное, а ребенок не всегда может сказать свои жалобы.
— Существует сахарный диабет 1-го и 2-го типа. Чем же они отличаются?
— Может ли мама, больная диабетом, родить здорового ребенка?
Отвечает главный врач Кировского областного эндокринологического диспансера Людмила Ивановна Гунбина: Любая женщина имеет право на рождение малыша. Родит ли она здорового ребенка, зависит от того, каков стаж заболевания и как оно протекает, есть ли осложнения. Естественно, беременность должна быть плановой. В течение всей беременности женщина должна наблюдаться у эндокринолога и гинеколога.
— Может ли диабет перейти по наследству? У моего отца диабет. Заболею ли я?
— Если оба родителя страдают диабетом, можно ли им иметь детей?
Отвечает главный врач Кировского областного эндокринологического диспансера Людмила Ивановна Гунбина: Конечно, риск повышен, но 100%-ной вероятности, что ребенок будет болен, нет. Современными исследованиями доказано, что родители, больные диабетом, могут родить абсолютно здорового ребенка.
— Как сахарный диабет влияет на мужское здоровье?
Отвечает врач-диабетолог Кировской городской больницы №8 Ольга Владимировна Буркова: Отрицательно. Одним из наиболее ранних симптомов сахарного диабета является эректильная дисфункция. Ведь в основе сахарного диабета нарушение кровоснабжения, в том числе и мужских половых органов. Это очень актуальная проблема.
— Что такое инсулиновая помпа?
Отвечает главный детский эндокринолог г.Кирова Людмила Алексеевна Изместьева: Инсулиновая помпа – это устройство для введения инсулина. Представляет собой коробочку размером с пейджер, от которой идет катетер. В коробочку вводится флакон с инсулином. Иголочка на конце катетера вводится в живот. И человек носит прибор в кармане. Инсулин постоянно поступает в кровь с определенной скоростью, которую рассчитывает врач.
— Как прогрессирует диабет? Как быстро больные переходят от таблеток к инсулину?
Отвечает главный детский эндокринолог г.Кирова Людмила Алексеевна Изместьева: Как быстро будет прогрессировать заболевание, зависит от самого пациента, от того, насколько четко он будет соблюдать рекомендации врача. От больных диабетом требуется высокая дисциплина, соблюдение режима дня, режима питания, физическая нагрузка. Если пациент прикладывает эти усилия, то его заболевание будет прогрессировать очень медленно, ему не потребуется колоть инсулин десятилетиями. Но, конечно, в дальнейшем происходит истощение резервов бета-клеток и пациент становится инсулинопотребным.
— Что надо есть, какие продуты питания включить в рацион, чтобы не спровоцировать диабет?
Отвечает главный внештатный консультант по вопросам диабетологии департамента здравоохранения Кировской области Галина Викторовна Жуковец: Питание должно быть здоровым: дробным, сбалансированным, 5-6 раз в день небольшими порциями в одно и то же время. Это способствует поддержке веса в пределах нормы и предотвращает перепады уровня сахара в крови. Нужно увеличить потребление продуктов, которые содержат клетчатку: фруктов, овощей, круп, макаронов, хлеба из муки грубого помола. При отсутствии противопоказаний мы рекомендуем употреблять 25-30 грамм отрубей в сутки. При избыточной массе тела нужно ограничить употребление жиров. Алкоголь употреблять не более 30 грамм в сутки, а при высоких сахарах исключить вообще.
Лечение сахарного диабета
Сахарный диабет – группа заболеваний обмена веществ, характеризующихся повышенным содержанием глюкозы («сахара») крови.
Зачем нам нужна глюкоза
Норма глюкозы (сахара) крови в цельной капиллярной крови составляет 3,3-5,5 ммоль/л утром натощак (т.е. после 7-14 часов ночного голодания) и до 7,8 ммоль/л после еды (т.е. через 1,5-2 часа после последнего приема пищи).
В норме в организме человека глюкоза используется клеткой в качестве источника энергии (проще говоря, клетки организма «питаются» глюкозой из крови). Чем больше клетка работает, тем, соответственно, больше энергии (глюкозы) ей требуется.
Однако для того, чтобы использоваться в качестве энергии, глюкоза из крови должна поступить в мышцы (для совершения работы), жировую ткань или печень (депо глюкозы в организме). Это происходит под действием гормона инсулина, который вырабатывают бета-клетки поджелудочной железы. Как только после еды уровень глюкозы в крови повышается, поджелудочная железа мгновенно выбрасывает в кровь инсулин, который, в свою очередь, соединяется с рецепторами инсулина на клетках мышечной, жировой или печеночной ткани. Инсулин, как ключ, «открывает» клетки для поступления в них глюкозы, в результате чего уровень глюкозы (сахара) в крови возвращается к норме. В промежутках между приемами пищи и в ночное время при необходимости глюкоза поступает в кровь из депо печени, поэтому ночью инсулин контролирует печень, чтобы она не выбросила в кровь слишком много глюкозы.
В случае, если на каком-либо из этапов этого процесса происходит нарушение, возникает сахарный диабет.
Типы сахарного диабета
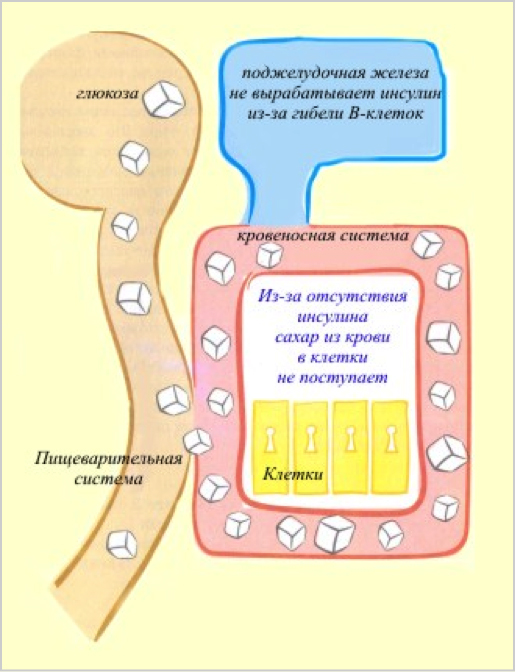
Сахарный диабет 1 типа (ранее использовали название: инсулинзависимый сахарный диабет) развивается преимущественно в молодом возрасте (чаще до 30 лет, хотя заболеть сахарным диабетом 1 типа можно и в более позднем возрасте).
Если вовремя не обратиться к врачу и не начать лечение сахарного диабета 1 типа инсулином, состояние ухудшается, и очень часто развивается диабетическая кома.
Сахарный диабет 2 типа (ранее использовали название: инсулинзависимый сахарный диабет) встречается значительно чаще, чем сахарный диабет 1 типа. Заболеваемость сахарным диабетом 2 типа характерна для более зрелого возраста: он выявляется, как правило, после 40 лет, хотя в последнее время, как свидетельствуют специалисты ВОЗ, средний возраст больных сахарным диабетом 2 типа «молодеет».
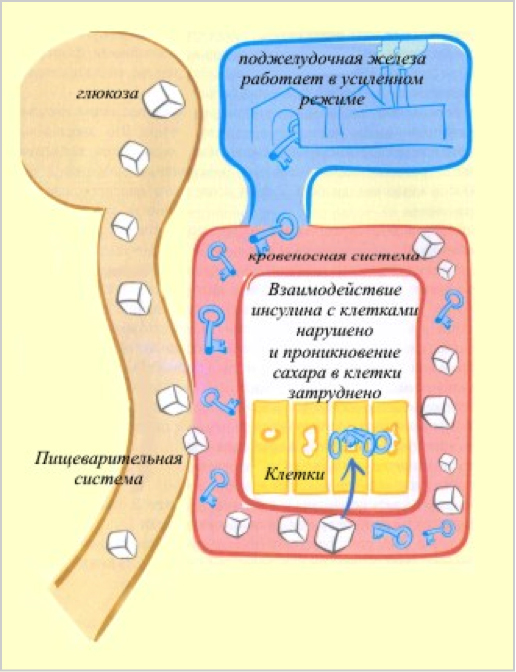
При сахарном диабете 2 типа поджелудочная железа продолжает вырабатывать инсулин, причем часто даже в больших количествах, чем обычно. Хотя встречается также и случаи сахарного диабета 2 типа со сниженной секрецией инсулина.
Главным дефектом при сахарном диабете 2 типа является то, что клетки плохо «чувствуют» инсулин, то есть плохо открываются в ответ на взаимодействие с ним, поэтому сахар из крови не может в полном объеме проникнуть внутрь (см. рисунок).Уровень сахара в крови остается повышенным. Такое состояние сниженной чувствительности к инсулину называют инсулинорезистентностью.
В результате при сахарном диабете 2 типа складывается парадоксальная ситуация, когда в крови одновременно много и инсулина, и сахара.
Начинается сахарный диабет 2 типа, в отличие от сахарного диабета 1 типа, постепенно, часто совершенно незаметно для больного. Поэтому человек может достаточно долго болеть, но не знать об этом. Повышенный уровень сахара (глюкозы) крови может быть выявлен случайно, при обследовании по какому-либо другому поводу.
В то же время бывают и случаи с яркими проявлениями гипергликемии:
Лечение сахарного диабета
Лечение сахарного диабета отличается в зависимости от типа сахарного диабета.
При сахарном диабете 1 типа, возникающем в результате абсолютной недостаточности секреции инсулина собственной поджелудочной железой, для сохранения жизни требуются постоянный самоконтроль и лечение инсулином. Следует подчеркнуть, что лечение инсулином, вводимым извне, является единственным способом лечения в данной ситуации. Подбор доз и схемы лечения сахарного диабета инсулином проводится индивидуально с учетом возраста, пола, физической активности, индивидуальной чувствительности к инсулину.
Лечение сахарного диабета инсулином может осуществляться с помощью инсулиновых шприцов, шприц-ручек или инсулиновой помпы.
Помповая инсулинотерапия является альтернативным методом лечения сахарного диабета у людей, интенсивно пользующихся шприцом или шприц-ручкой для введения инсулина и регулярно измеряющих уровень сахара в крови. Помповая инсулинотерапия применяется вместо лечения сахарного диабета с помощью инъекций. Помпа носится на теле или на одежде, например, на ремне. В настоящее время около 250 тысяч человек по всему миру пользуются инсулиновыми помпами.
При сахарном диабете 2 типа нормализация веса может привести к полной нормализации сахара крови на длительное время, хотя полным выздоровлением назвать это нельзя.
Для лечения сахарного диабета 2 типа нередко применяют и инсулин. Лечение инсулином при сахарном диабете 2 типа может назначаться как временная мера, например, при хирургических операциях, тяжелых острых заболеваниях, или же как постоянное лечение. Вот почему в настоящее время не рекомендуют называть сахарный диабет 2 типа инсулиннезависимым. Вид лечения сахарного диабета еще не определяет тип диабета.
Важнейшее значение при лечении сахарного диабета играет диета.
Диета при сахарном диабете
Несмотря на общие цели при лечении разных типов сахарного диабета (устранение симптомов высокого сахара крови, сведение до минимума риска гипогликемий, профилактика осложнений), схемы диеты при сахарном диабете 1 и 2 типа существенно различаются. Единой схемы диеты при сахарном диабете не существует.
При сахарном диабете 1 типа, возникновение которого связано с гибелью бета-клеток поджелудочной железы и инсулиновой недостаточностью, основным методом лечения служит заместительная инсулинотерапия, а диетические ограничения, согласно современным воззрениям, носят вспомогательный характер и должны даваться лишь в той мере, в какой инсулинотерапия отличается от выработки инсулина у здорового человека.
Основополагающие принципы назначения диеты при сахарном диабете 1 типа в последние годы подвергаются критическому пересмотру.
а) у здоровых лиц с нормальным весом баланс между потреблением и расходом энергии в разные дни сильно колеблется. Расход энергии у здоровых лиц непостоянен, поскольку непостоянна их физическая активность. Следовательно, если предписывать больному сахарным диабетом 1 типа какой-либо заданный рацион с ежедневным потреблением фиксированного, одинакового количества калорий, то для поддержания нормального веса пришлось бы рекомендовать ему и столь же заданный, строгий план физической активности на каждый день, что абсолютно нереально.
б) у больных сахарным диабетом 1 типа с нормальным весом и правильно подобранной схемой лечения сахарного диабета инсулином регуляция аппетита не отличается от таковой у здоровых лиц. То, что им иногда приходится вынужденно есть для предотвращения гипогликемий даже в отсутствие аппетита, чаще всего является следствием не вполне адекватной инсулинотерапии.
Усовершенствование режимов лечения сахарного диабета с использованием инсулина и самоконтроль обмена веществ по уровню сахара в крови дают больному возможность регулировать потребление пищи только в зависимости от чувства голода и насыщения, подобно здоровым людям. Таким образом, диета больного сахарным диабетом 1 типа соответствует полноценному здоровому рациону питания (сбалансированному по калорийности и содержанию основных питательных веществ). Единственное отличие в том, что введенный инсулин «не знает», когда и сколько вы едите. Поэтому вы сами должны позаботиться о том, чтобы действие инсулина соответствовало питанию. Следовательно, вам необходимо знать, какая пища повышает сахар крови.
Все пищевые продукты состоят из трех компонентов: белков, жиров и углеводов. Все они обладают калорийностью, но не все повышают сахар крови.
Все углеводы можно грубо разделить на две группы: содержащие быстро всасываемые («быстрые») углеводы и медленно всасываемые («медленные») углеводы. Продукты с «быстрыми» углеводами содержат рафинированные сахара и включают в себя варенье и джемы, конфеты, сладости, фрукты, фруктовые соки. «Быстрые» углеводы вызывают резкое увеличение сахара в крови (в зависимости от количества съеденного продукта), потому что они быстро всасываются в кровь, поэтому их лучше исключить из диеты при сахарном диабете. Гораздо полезнее для больных сахарным диабетом «медленные» углеводы, потому что для их всасывания требуется гораздо большее время. Кроме того, всасывание сахаров замедляет содержащаяся в еде клетчатка, поэтому диету при лечении сахарного диабета следует обогащать продуктами, богатыми клетчаткой.
Физические упражнения при диабете Физическая нагрузка при лечении сахарного диабета является очень важной: она увеличивает чувствительность тканей организма к инсулину и, таким образом, способствует снижению уровня сахара в крови.
Физической нагрузкой может считаться и работа по дому, и прогулка пешком, и бег трусцой. Предпочтение следует отдавать регулярным и дозированным физическим упражнениям: внезапная и интенсивная нагрузка может вызвать проблемы с поддержанием нормальных цифр сахара.
Если Вы являетесь спортсменом или спортсменкой, противопоказаний к занятию спортом у Вас нет при условии хорошего контроля уровня сахара в крови и принятии всех необходимых мер для недопущения значительного его снижения.
Профилактика осложнений сахарного диабета У пациентов с сахарным диабетом имеется повышенный риск развития осложнений со стороны сердца и сосудов (особенно, в ногах и почках). Регулярной физической нагрузки, иногда просто ходьбы, бывает достаточно для профилактики нарушения кровообращения в стопах.
При диабете необработанная рана или ссадина на стопе может перерасти в серьезную проблему. Даже небольшие порезы или царапины на стопах заживают дольше, чем у пациентов без диабета и требуют повышенного внимания. Ключом к предотвращению этих проблем являются хорошо подобранная обувь и частый осмотр стоп. Воспользуйтесь зеркалом, если Вам трудно осмотреть все области Ваших стоп и помните, что в начале повреждения стоп часто безболезненны, и их можно долго не замечать, если Вы не достаточно внимательны.
У пациентов с диабетом через несколько лет после установления диагноза повышается риск нарушения функций почек и болезней сердца. Существуют достоверные сведения о том, что хороший контроль сахара крови уменьшает этот риск. Также для предотвращения осложнений сахарного диабета необходимо 2 раза в год проходить профилактическое лечение.
Важен также и контроль артериального давления. Регулярно измеряйте артериальное давление. Если оно повышенное, Ваш врач назначит Вам лечение.
Осложнения сахарного диабета
Основной причиной развития осложнений сахарного диабета является поражение сосудов вследствие длительной декомпенсации сахарного диабета (длительной гипергликемии – высокого сахара крови). Прежде всего страдает микроциркуляция, то есть нарушается кровоснабжение по мельчайшим сосудам
Диета при сахарном диабете
Многочисленные исследования во всем мире сосредоточены на поиске эффективных средств лечения сахарного диабета. Однако не стоит забывать, что помимо медикаментозной терапии не менее важны и рекомендации по изменению образа жизни
Гипогликемия
Гипогликемией называют патологическое состояние, характеризующееся снижением концентрации глюкозы в плазме крови ниже уровня 2,8 ммоль/л, протекающее с определенной клинической симптоматикой, либо менее 2,2 ммоль/л независимо от наличия или отсутствия клинических признаков
Кома при сахарном диабете
Информация о наиболее опасном осложнении сахарного диабета, требующем экстренной медицинской помощи,- коме. Описываются виды ком при сахарном диабете, их специфические признаки, тактика лечения
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Анализ на гликогемоглобин
Гликогемоглобин (гликированный гемоглобин, гликозилированный гемоглобин, гемоглобин А1с) – соединение гемоглобина с глюкозой, образующееся в эритроцитах
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии