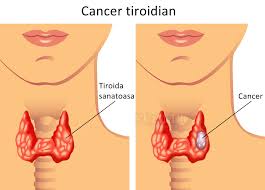
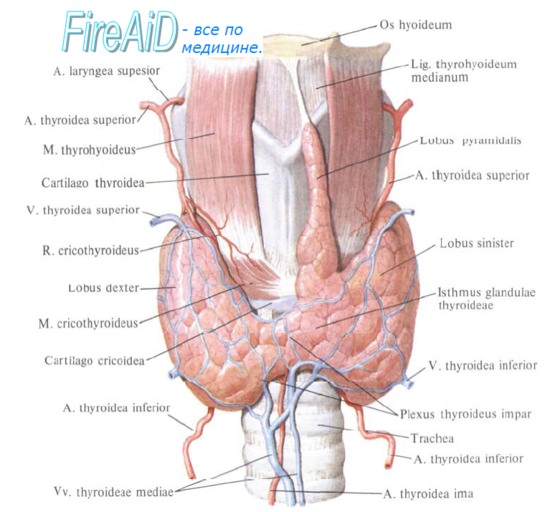
Когда необходимо оперировать узлы щитовидной железы?
Узлы являются наиболее распространенной патологией щитовидной железы. По статистике, приблизительно у 30-70% населения диагностируют с помощью УЗИ узлы щитовидной железы.

Известно, что из всех случаев диагностики узлов щитовидной железы 94-95% являются доброкачественными опухолями, и только 5-6% из них — злокачественные (рак). Научно доказано, что доброкачественные узлы щитовидной железы не трансформируются в рак.
Доброкачественные узлы, как правило, не требуют вмешательства, и их лечение сводится к простому наблюдению (лабораторному и УЗИ железы) один раз в год. В некоторых случаях требуется более глубокое исследование узлов, например, в случае подозрительной сонографической картины, гормонально-активных узлов или узлов диаметром более 1 см.
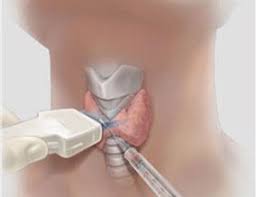
Наиболее эффективным методом оценки типа узла и риска для здоровья является ультразвуковая пункция (биопсия FNA).
На основании полученных с помощью пункции результатов определяется тактика дальнейшего лечения.
Ультразвуковая пункция может выдать следующие результаты: 
Показания к хирургическому вмешательству:
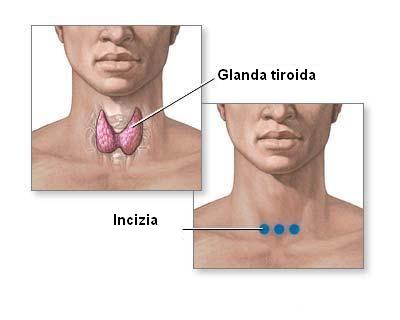
Хирургические методы
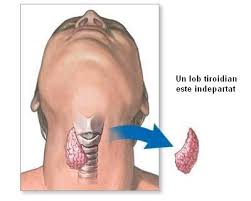
В хирургии щитовидной железы существует несколько видов вмешательств:
В настоящее время резекция одной доли, двух долей или субтотальная тиреоидэктомия не практикуется, так как в случае рецидива опухоли в покоящейся ткани щитовидной железы повторное хирургическое вмешательство будет более трудным и с высоким риском послеоперационных осложнений. По этой причине, на современном этапе, в большинстве случаев используется гемитиреоидэктомия или тиреоидэктомия, что исключает необходимость повторного вмешательства.
Принимая во внимание, что в настоящее время очень редко оперируются доброкачественные опухоли, хирургическое вмешательство показано при диагностике раковых образований.
Объем хирургического вмешательства оценивается в соответствии с установленным диагнозом:

На сегодняшний день остается противоречивой операционная и послеоперационная тактика в случае гемитиреоидэктомии узлов, диаметром менее 1 см, которые после гистологического исследования определяются как дифференцированные злокачественные образования (фолликулярные или папиллярные). Сложность состоит в послеоперационном наблюдении пациента, для которых единственным методом остается УЗИ щитовидной железы.
Операции на щитовидной железе
Узлы в щитовидной железе диагностируют достаточно часто. И чем старше пациент, тем выше риск образования у него узла в щитовидной железе по статистике, у 70% людей старше 60 лет есть новообразования в щитовидной железе. И при своевременной диагностике решить проблему с узлом можно достаточно просто. Мы поговорили с хирургом, заведующим хирургическим отделением «ЕвроМед клиники» Андреем Владимировичем ПИНЬЧУКОМ про современные способы лечения очаговых образований щитовидной железы.
На начальном этапе проблемы со щитовидной железой без специального исследования выявить практически невозможно. Поэтому очень важно регулярно посещать эндокринолога, делать УЗИ щитовидной железы, проверять уровень гормонов щитовидной железы. Развитие опухолей, кист щитовидной железы является одним из самых частых ее заболеваний, особенно в нашем йододефицитном регионе. Большинство новообразований в щитовидной железе спровоцированы именно дефицитом йода в организме.
В случае образования узла щитовидной железы, он легко прощупывается при пальпации, а у ряда людей нередко виден невооруженным глазом. При значительном увеличении узла может быть ощущение кома в горле, попёрхивание, дискомфорт при глотании.
При обнаружении узла в щитовидной железе более 10 мм показано проведение тонкоигольной пункционной биопсии: тонкой иглой под контролем УЗИ из узла возьмут клетки для лабораторного исследования клеточного состава узла. Только после всестороннего исследования можно говорить о выборе тактики лечения.
Симптомы очаговых изменений щитовидной железы
Заболевания щитовидной железы можно лечить консервативно (медикаментозно) и оперативно (хирургическое вмешательство).
Разумеется, большинство пациентов предпочли бы консервативное лечение, но, к сожалению, в некоторых ситуациях это невозможно. При наличии очаговых образований, которые по цитологическому исследованию подозрительны либо на рак, либо на пограничное состояние, требуется удаление части железы или всей железы в зависимости от локализации узла.
В настоящее время существует две основные инвазивные методики лечения очаговых заболеваний щитовидной железы:
Выбор метода лечения зависит от того, какие именно очаговые образования имеются в щитовидной железе, от их размера, местоположения и клеточного состава.
Склерозирующая терапия назначается в случае, если узлы доброкачественные, имеют размер от 1 до 3 см.
Этаноловая склеротерапия (этанол-деструкция, спиртовая деструкция) представляет собой введение этилового спирта в узел щитовидной железы. Из кисты предварительно эвакуируется жидкость. Процедура проводится под контролем УЗИ. Введение спирта в узел щитовой железы вызывает гибель его клеток. На месте узла образуется рубцовая ткань.
Лечение проводится курсом из нескольких процедур: за один курс проводиться 5 инъекций с интервалом в 1-3 дня. После этого делают перерыв на 3–4 месяца, затем проводят УЗИ с повторной пункционной биопсией и определяют, нужно ли повторять курс.
Введение спирта чрезвычайно редко провоцирует развитие осложнений. Методика весьма эффективна и набирает большую популярность в современной медицине.
Хирургические вмешательства на щитовидной железе, в основном, показаны при злокачественных образованиях щитовидной железы, некоррегируемом тиреотоксикозе, аутоиммунном тиреоидите с симптомами сдавления органов шеи.
Операция проводится под наркозом (общей анестезией), после операции пациент остается под наблюдением врача в стационаре минимум 2 дня.
Группа риска
Чаще всего очаговые изменения щитовидной железы наблюдаются у женщин (в 10 раз чаще, чем у мужчин), особенно после гормональной перестройки, связанной с менопаузой. Им необходимо наблюдаться у эндокринолога и регулярно делать УЗИ щитовидной железы.
Провоцирующие факторы развития доброкачественных и злокачественных новообразований щитовидной железы
Сама операция не особо сложная, но из-за близкого расположения к щитовидной железе трахеи, возвратного, гортанного нервов, пищевода, магистральных сосудов и других органов могут возникнуть интраоперационные трудности и послеоперационные осложнения. Чаще всего они связаны с проблемами с голосом (осиплость). Разумеется, в большинстве случаев, это обратимые изменения, при появлении послеоперационных осложнений пациенту необходимо пройти курс лечения у отоларинголога (лора) или фониатра.
Осложнения, чаще всего, встречаются при запущенном процессе когда опухоль или узел занимают большую часть железы и тесно связаны с соседними органами.
Соответственно, чем раньше вы обратитесь к хирургу, тем выше шанс, что операция пройдет без осложнений.
Специфичной подготовки к операции не требуется пациенту необходимо сдать стандартный набор анализов, выбрать день операции.
Послеоперационная реабилитация обычно недолгая на шее кожа регенерирует довольно хорошо. Обычно на четвертый день после операции уже снимают швы, а через 10–12 дней человек может выходить на работу.
В дальнейшем пациенту необходимо наблюдаться у эндокринолога, при необходимости принимать гормональные препараты, которые компенсируют недостаток функции щитовидной железы строго по назначению врача-эндокринолога.
При каком размере щитовидной железы нужно делать операцию
Ко мне на прием каждую неделю обязательно приходит несколько человек, которым рекомендовали операцию на щитовидной железе (иногда даже с формулировкой «в ближайшее время!»), и эти люди хотят получить второе мнение на счет необходимости разрезать шею и что-то там удалять. Большинство этих случаев связаны с узловым зобом — то есть в щитовидной железе нашлись один или несколько более-менее крупных узлов. Иногда оперативное лечение действительно является наилучшим способом действий, однако эта рекомендация бывает и необоснованной.
Хочу напомнить, что мелкие образованиями вообще не требуют от нас никаких действий (могут быть исключения — например, редкие формы рака щитовидной железы у ближайших родственников, но эти исключения встречаются ОЧЕНЬ редко).
«Чистые» кисты любых размеров — практически всегда доброкачественные образования. Про кисты можно почитать здесь https://www.neplacebo.ru/kisty-shhitovidnoj-zhelezy-kak-byt-i-chto-s-nimi-delat/
Остальные узлы размером более 1 см чаще всего лучше пунктировать (иногда — наблюдать, российские и международные рекомендации не совпадают в плане показаний для пункции).
На самом деле, размер узла не имеет решающего значения при определении тактики лечения/наблюдения. Осенью 2018 г. был опубликован мета-анализ 35 качественных исследований с целью проследить вероятность злокачественных образований в зависимости от размера узла. Вот он https://www.ncbi.nlm.nih.gov/pubmed/30280990
Так вот, оказалось, что вероятность злокачественности в больших узлах (более 3 см) не выше, чем в узлах размером 1-3 см. Частота ошибочных заключений после проведения пункционной биопсии также не зависела от размера узла. Авторы делают выводы о том, что большой размер узла при благоприятных результатах обследования не должен быть поводом для оперативного или иного вмешательства
Итак. Что нужно делать при впервые выявленных узлах более 1-1,5 см: определить уровень ТТГ и кальцитонина в сыворотке крови, а также выполнить тонкоигольную аспирационную биопсию (ТАБ, она же пункция) узлового образования. И дальше всё относительно просто.
⚠ Показания к операции при узловом зобе:
Даже если всё указывает на то, что узел «нехороший», ВСЕГДА есть время на получение второго мнения, выбор клиники и хирурга. За несколько недель (а чаще всего — и месяцев) ничего не изменится, это всегда плановые операции.
Когда делать операцию на щитовидной железе?
Щитовидная железа отвечает за секрецию гормона щитовидной железы, который жизненно важен для метаболизма. Этот гормон регулирует клеточный метаболизм. В некотором смысле именно это гормон определяет, насколько быстро функционируют клетки.
Изначально можно разделить все заболевания щитовидной железы на две группы: функциональные и структурные. Обе группы содержат большое разнообразие болезней.
Функциональные расстройства, первая группа, вызваны нарушением уровня гормонов. Пациенты этой группы могут испытывать чрезмерную или недостаточную функцию щитовидной железы, что влияет на уровень секреции гормона, что в свою очередь вызывают определенные проблемы в организме.
Вторая группа связана с болезнями, вызванными структурными изменениями в этих железах. Пациенты, у которых присутствуют узелки, доброкачественные и злокачественные (раковые) опухоли в щитовидной железе, относятся к последней группе.
Когда делать операцию на щитовидной железе?
Оперативное вмешательство является вариантом лечения для заболеваний щитовидной железы. Однако выполнение операции у пациента в нужное время требует знаний и навыков, в то время, как успех операции с минимальными побочными эффектами требует особого таланта и опыта. Главный хирург Медицинского Центра Анадолу, профессор, доктор медицинских наук Метин Чакмакчы (Metin Çakmakçı) отвечает на наши вопросы по оперативному лечению щитовидной железы и на частый вопрос пациентов «Когда делать операцию на щитовидной железе?».
Каких пациентов с щитовидной железой можно оперировать?
В основном мы рассматриваем вариант хирургического лечения при заболеваниях щитовидной железы для трех основных групп: первая группа пациентов это те, у которых диагностирован рак щитовидной железы с помощью биопсии тонкой иглой или те, чьи результаты биопсии патолог считает сомнительными в отношении рака.
Ко второй группе пациентов относятся те, у которых выявлены симптомы сжатия или косметические проблемы в связи с увеличением узелков. Мы могли бы рекомендовать оперативное решение проблемы, если мы заметим изменения в размерах узелков у пациентов, наблюдающихся по поводу подозрения на рак.
Третья группа состоит из больных с гипертиреозом — состоянии, при котором щитовидная железа перепроизводит этот гормон. Мы рекомендуем оперативное лечение больных с гипертиреозом, независимо от медикаментозного лечения или лечения радиоактивным йодом, а также для случаев рецидивирующего гипертиреоза. Хирургическое лечение также применяется у пациентов с побочными эффектами на медикаментозное лечение или лечение радиоактивным йодом или у тех, кто не может получать такое лечение из-за проблем, таких как беременность.
Что определяет метод лечения у больных с гипертиреозом?
Мы можем лечить гипертиреоз тремя различными методами – медикаментозное лечение, лечение радиоактивным йодом или оперативным методом. Лекарства, применяемые для подавления секреции гормона щитовидной железы, снижают скорость функционирования этой железы. Радиоактивный йод уменьшает объем тканей, вырабатывающих гормон, разрушая клеточную структуру щитовидной железы. Хирургическое лечение, с другой стороны, включает в себя частичное или полное удаление щитовидной железы, очищая организм от избытка тканей, вырабатывающих гормон щитовидной железы. Мы принимаем решение после тщательной оценки пользы того или иного вида лечения для пациента. При принятии решений о выборе лечения мы также рассматриваем такие факторы, как возраст, пол, предыдущее лечение, сопутствующие заболевания и результаты скрининговых тестов таких, как УЗИ и сцинтиграфия.
Какой метод лечения предпочтителен для пациентов, планирующих иметь детей?
Вариант лечения радиоактивным йодом не рассматривается, если пациент все еще находится в периоде активной фертильности или планирует иметь детей. Мы используем медикаментозное или хирургическое лечение для таких пациентов.
Каковы шансы рецидива при медикаментозном лечении?
Изначально мы отдаем предпочтение медикаментозному лечению у пациентов с гипертиреозом. Однако самая большая проблема при медикаментозном лечении — это рецидив после курса лечения. Рецидивы встречаются у многих пациентов в течение одного года после окончания курса применения лекарств. Только 20 процентов пациентов остаются здоровыми в течение 5 лет после окончания медикаментозного лечения. Более того, некоторые пациенты не могут использовать какие-либо лекарства из-за значительных побочных эффектов. Связанные с применением лекарств побочные эффекты, означают, что у многих пациентов остается один выбор лечения – операция.
В чем заключается операция на щитовидной железе?
Основной принцип оперативного лечения гипертиреоза заключается в сокращении объема вырабатывающей гормон щитовидной железы. Благодаря этому методу у большинства пациентов остается нормально функционирующая щитовидная железа после операции. Однако небольшое число пациентов все же сталкивается с рецидивом гипертиреоза, и это может вызвать проблемы в лечении. Кроме этого, существует риск развития гипотиреоза, если оставшаяся ткань щитовидной железы не способна вырабатывать достаточное количество гормона, необходимого организму. Тем не менее, шансы такого осложнения достаточно небольшие и контроль уровня гормонов при помощи лекарственных препаратов очень прост.
Опыт в сочетании с достижениями в области технологий, включая новые источники энергии, открыл путь для более безопасных и эффективных гипертиреоидных операций. Такое развитие событий привело к увеличению популярности операций по тиреоидэктомии. Этот метод подразумевает полное удаление щитовидной железы, устраняя шансы рецидива.
Как часто встречается узловой зоб?
Исследования показывают, что число людей с узловым зобом составляет около 10%. Секционные патологоанатомические исследования указывают на более высокую частоту.
Все ли виды узелкового зоба свидетельствуют о раке?
Хотя шансы встретить узелки достаточно высоки, процент рака щитовидной железы является относительно низким. Другими словами, люди не должны думать, что все узелки означают рак. На самом деле мы склонны считать, что большинство узелков являются доброкачественными.
Является ли операция единственным решением для любого вида узелкового зоба?
Все узелки следует воспринимать всерьез и тщательно исследовать, хотя операция требуется не для любого узелка, обнаруженного в щитовидной железе. Исследуя узелки пациента, мы должны принять во внимание жалобы, медицинский анамнез, результаты обследований и скрининга. В принципе, для узелков меньше 1 см, не имеющих радиологического риска, достаточно периодического наблюдения. Мы рекомендуем провести аспирационную биопсию тонкой иглой для узелков размером более 1 см, которые попадают в группу риска. В последнее время, биопсия тонкой иглой приобрела популярность наряду с наработками в цитологии (дисциплина, изучающая клетки) и интервенционной радиологией. Благодаря биопсии тонкой иглой, заведомо сомнительные или раковые (по заключению патологов) узелки немедленно удаляются хирургическим путем. Сегодня рак щитовидной железы остается одним из нескольких типов рака, эффективно поддающихся лечению с помощью хирургических методов.
Рассматривается ли вариант операции для доброкачественных узлов?
Хирургическое лечение существует даже для доброкачественных узлов. Большие или растущие узелки могут вызвать жалобы такие, как трудности при глотании и боль. Их размер может вызвать косметические проблемы из-за их видимости. Хирургическое лечение может применяться у таких пациентов. Мы предпочитаем удалять щитовидную железу в полном объеме в случаях рака щитовидной железы и гипертиреоза. Оперативное лечение носит ограниченный характер у больных с доброкачественными случаями. В таких случаях мы удаляем часть, содержащую наибольший узелок. Мы стремимся оставить максимум здоровой ткани, чтобы организм продолжал вырабатывать достаточное количество гормонов щитовидной железы. При необходимости мы выполняем экспресс — патологические исследования на одном из этапов операции и, соответственно, определяем дальнейший ход операции.
При каком размере щитовидной железы нужно делать операцию
Четырьмя наиболее распространенными формами рака щитовидной железы являются папиллярный, фолликулярный, медуллярный и анапластический. И хотя хирургические техники, описанные в этой главе, могут быть применимы к любому из вышеперечисленных заболеваний, показания к хирургическому лечению и лимфодиссекции относятся только к высокодифференцированным видам рака (папиллярному и фолликулярному).
Лечение медуллярного и анапластического раков щитовидной железы выходит за рамки данной главы.
а) История хирургии щитовидной железы. Современные методы тиреоидэктомии были разработаны Теодором Бильротом и его учеником, Теодором Кохером. Бильрот, профессор хирургии в Университете Цюриха, с 1860 по 1867 год выполнил 20 тиреоидэктомий по поводу компрессионного синдрома. В послеоперационном периоде погибло восемь из двадцати пациентов, и Бильрот был вынужден прекратить проведение данных операций. После переезда в Вену и внедрения в практику новых методов анестезии, гемостаза и антисептики, ему удалось уменьшить показатель летальности до 10%.
Теодор Кохер, ученик Бильрота, смог сделать хирургию щитовидной железы значительно безопаснее. Используя современные техники гемостаза и антисептики, ему удалось снизить летальность до 0,2% в 1898 году. За это его считают основателем хирургии щитовидной железы. Тщательность, с которой оперировал Кохер, позволяла ему удалить щитовидную железу с минимальным повреждением окружающих тканей. Еще до того, как появилось четкое представление о роли щитовидных желез, ему удавалось выполнять операции без повреждения функции.
За работы по изучению физиологии щитовидной железы и разработку методов хирургического лечения ее заболеваний Кохер стал первым хирургом, удостоенным Нобелевской премии по медицине и физиологии в 1909 году. Благодаря его открытиям стали изучены такие осложнения, как гипотиреоидизм, гипопаратиреоидизм, паралич голосовых складок, были найдены способы их предупреждения. Хирургия щитовидной железы стала безопасной.
б) Показания для операции на щитовидной железе. Тремя основными показаниями к оперативному лечению являются подозрение на рак, узловой зоб с выраженной клинической симптоматикой и гипертиреоидизм. Согласно рекомендациям Американской ассоциации щитовидной железы (American Thyroid Association, далее АТА) 2009 года большинство узлов размерами 1 см и более подлежат тонкоигольной аспирационной биопсии.
Согласно системе Bethesda по оценке цитологии щитовидной железы пунктат подразделяют на шесть категорий: неинформативный, злокачественный, доброкачественный, неоплазия (фолликулярная или наличие клеток Гюртле), подозрение на малигнизацию, фолликулярные изменения неопределенного значения. Больные подлежат оперативному лечению при наличии злокачественного поражения, подозрения на озлокачествление, или наличии неоплазии с клетками Гюртле.
Решение о проведении хирургического вмешательства пациентам с иными результатами биопсии (недиагностический биоптат, неоплазия предположительно фолликулярного генеза и неоплазия неопределенного значения) принимается исходя из иных факторов, таких как отягощенность семейного анамнеза по раку щитовидной железы, воздействие радиации в анамнезе, предпочтения самого пациента. В некоторых случаях может потребоваться проведение повторной биопсии или наблюдение под контролем УЗИ. Узлы, характеризующиеся быстрым ростом, имеющие выраженную симптоматическую картину, или вызывающие паралич голосовых складок, также требуют оперативного лечения.
в) Показания к лимфодиссекции. Лимфодиссекция представляет собой удаление лимфатических узлов, пораженных злокачественным процессом. При выявлении пораженного лимфоузла обычно удаляется весь уровень. Шейные уровни II, III и IV подвержены наибольшему риску, данные же о риске узлов групп IIb и V противоречивы. Селективная лимфодиссекция — удаление лимфатических узлов с высоким риском поражения, но без признаков патологических изменений при осмотре или лучевой визуализации.
Боковая шейная лимфодиссекция, вероятно, не показана; необходимость селективной центральной шейной лимфодиссекции спорна. Согласно рекомендациям АТА, селективная центральная шейная лимфодиссекция показана при запущенных первичных опухолях (Т3 или Т4), хотя авторы данной главы склонны выполнять только терапевтическую лимфодиссекцию.
Границы центральной лимфодиссекции шеи согласно рекомендациям АТА:
1. Верхняя: подъязычная кость.
2. Латеральная: сонные артерии.
3. Передняя: поверхностный слой глубокой шейной фасции.
4. Задняя: глубокий слой глубокой шейной фасции.
5. Нижняя: безымянная артерия справа и аналогичный уровень в аксиальной плоскости слева.
При центральной шейной диссекции особую осторожность стоит проявлять по отношению к паращитовидным железам и возвратным гортанным нервам со щадящим выделением до нижних уровней. В отношении паращитовидных желез при центральной шейной диссекции АТА выработаны следующие рекомендации: «верхние паращитовидные железы сохраняются in situ вместе с основным источником кровоснабжения из верхней ветви нижней щитовидной артерии; нижние паращитовидные железы обычно перемещаются латерально вместе с нижней щитовидной артерией».
Деваскуляризованные железы могут быть подвергнуты аутотрансплантации после того, как их морфология будет подтверждена интраоперационным гистологическим исследованием с использованием криосекции.
г) Показания к лучевой терапии после операции на щитовидной железе (радиойодтерапии). Согласно рекомендациям АТА, радиойодтерапия показана пациентам с подтвержденными отдаленными метастазами, неполной резекцией опухоли, макроскопическим распространением опухоли за капсулу щитовидной железы, при размере первичного очага более 4 см.
Лечение радиоактивным йодом также может быть показано некоторым пациентам с размерами опухоли от 1 до 4 см, имеющим метастазы в лимфатические узлы, микроскопически подтвержденное прорастание тканей опухолью, неблагоприятное гистологическое строение, уровень тиреоглобулина, не соответствующий результатам тестирования на захват радиоактивного йода. К неблагоприятным вариантам гистологического строения относятся: высококлеточный, колоннообразный, диффузно-склеротический, трабекулярный, инсулярный и солидный. Пациентам с опухолью размерами менее 1 см и не имеющим факторов высокого риска радиойодтерапия не показана.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021