При каком проценте поражения легких подключают к ивл при коронавирусе
Пациент А., 49-ти лет, поступил в ФГБУ «НМИЦ Кардиологии» МЗ РФ Центр COVID-19 с жалобами на кашель с трудноотделяемой мокротой, одышку, нехватку воздуха, боль в груди, головную боль и повышение температуры до 39,4 о С, SpO2 93-94% на атмосферном воздухе. У пациента был положительный назофаренгеальный мазок на SARS-CoV-2.
В течение нескольких дней у пациента нарастала симптоматика дыхательной недостаточности, по данным компьютерной томографии увеличился процент поражения легких до 90% (КТ-4).
Пациент находился на антибактериальной терапии, антикоагулянтной терапии, специфической терапии: гидроксихлорохином, азитромицином, лопинавир-ритонавиром. В последующем, в связи с развитием цитокинового «шторма» больному вводился тоцилизумаб.
Пациент пробыл в блоке интенсивной терапии 6 дней и в дальнейшем учитывая стабилизацию клинического состояния – отсутствие необходимости в проведении респираторной поддержки с применением СРАР – терапии, пациент был переведен в отделение.
При контрольном КТ исследовании: выраженная положительная динамика в виде частичного разрешения вирусной пневмонии, новых участков инфильтрации в паренхиме легких не определяется. Средне-тяжелая степень, процент поражения легочной ткани – 50-60% (КТ2).
Учитывая стабилизацию состояния, отсутствие признаков дыхательной недостаточности и хорошее самочувствие, пациент был выписан из стационара.
Во время проведения СРАР – терапии врачами и медицинским персоналом применялись следующие защитные средства: респиратор FFP3, очки, щиток, костюм индивидуальной защиты влагонепроницаемый, перчатки (2-3 пары). За время использования пациентом СРАР – терапии и в течение 14 дней после ни один сотрудник не заболел, положительных назофаренгиальных мазков на SARS-CoV-2 так же зафиксировано не было.
После выписки пациент выразил благородность всему коллективу ФГБУ «НМИЦ кардиологии».
Полностью клинический пример планируется к публикации в журнале «Анестезиология и реаниматология», ссылка на номер будет размещена на сайте.
Случай предоставлен Литвиным Александром Юрьевичем и Елфимовой Евгенией Михайловной.
При каком проценте поражения легких подключают к ивл при коронавирусе
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.
Степени поражения легких: КТ1, КТ2, КТ3, КТ4
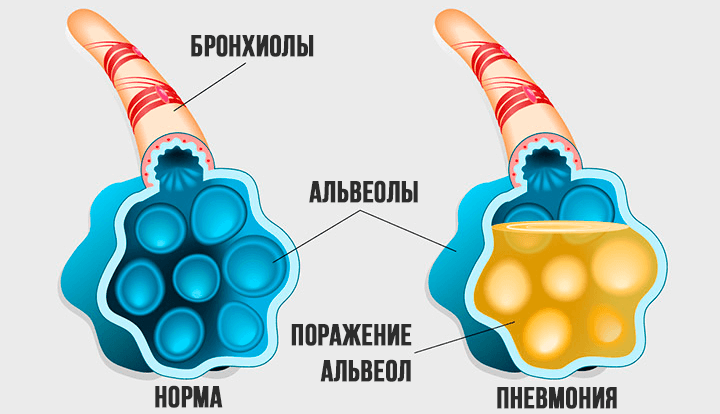
Компьютерная томография (КТ) легких считается «золотым стандартом» диагностики воспаления легких, в частности пневмонии, ассоциированной с COVID-19. На томограммах — множественных сканах дыхательного органа в трех плоскостях — визуализируются нефункциональные участки уплотнения или инфильтрации легочной ткани.
Когда говорят о поражении легких при пневмонии, то имеют в виду, что альвеолы — маленькие пузырькообразные полости легких, которые отвечают за хранение воздуха и газообмен, заполняются жидкостью, слизью, фиброзной тканью и «выходят из строя».
На ранних стадиях пневмония может протекать практически бессимптомно или вызывать незначительный дискомфорт: кашель, затрудненное дыхание, повышение температуры. Однако она быстро переходит в более тяжелую форму и человек начинает ощущать нехватку воздуха, спазм в груди, вызванный отеком легких, или острый респираторный дистресс-синдром — обширный воспалительный процесс, который дает осложнение на сердце и в некоторых случаях приводит к летальному исходу.
В этой связи очень важно вовремя распознать пневмонию и начать лечение. КТ легких — единственный метод диагностики, который позволяет выявить очаги инфильтрации и оценить степень их выраженности, даже если поражено менее 5% легких.
После компьютерной томографии легких, особенно при наличии подозрений на вирусную пневмонию, пациентов в первую очередь интересуют результаты и расшифровка обследований. В этой статье мы расскажем о том, что означает КТ1, КТ2, КТ3, КТ4 в заключении, и на что следует обратить внимание, если пневмония все-таки была обнаружена.
Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.
Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.
Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель. При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.
Поражение легких КТ1
На сканах КТ легких обнаружены «матовые стекла» — менее трех. Диаметр очага инфильтрации не превышает 3 см, иные патологические изменения легких не обнаружены. У пациента может быть высокая температура, затрудненное дыхание, кашель, иногда явные симптомы отсутствуют. Лечиться от внебольничной пневмонии КТ1 можно в амбулаторных условиях и дома после консультации врача.
Поражение легких КТ2
КТ2 означает, что обнаружено более трех участков воспаления легких по типу «матового стекла» диаметром не более 5 см. Также как и в случае с КТ1, это внебольничная пневмония, при которой не нужна госпитализация. Пациент лечится дома, соблюдая рекомендации врача. КТ легких поможет ответить на вопрос — имеется ли активный воспалительный процесс и тенденция к консолидации «матовых стекол». Если лечение не помогает, и становится хуже, рекомендовано сделать повторное КТ легких, чтобы оценить динамику и скорректировать лечение. Поскольку у пациента с умеренной пневмонией КТ2 может быть поражено до 50% легких, после основного лечения необходима реабилитация.
Поражение легких КТ3
Обнаружены множественные участки «матового стекла» с тенденцией к консолидации. Это основной признак, но возможны и другие: ретикулярные изменения, «дерево в почках» или центрилобулярные очаги. При пневмонии КТ3 поражено более 50% легких, нужна срочная госпитализация и интенсивная терапия. Множественные инфекционные очаги и подавленные защитные силы организма способствуют тому, что переход от КТ3 к КТ4 происходит быстрее и легче, чем от КТ1 к КТ2.
Поражение легких КТ4
Критическая стадия поражения легких, когда более 75% легких не участвует в газообмене. На томограммах визуализируется как диффузное поражение лёгочной ткани с ретикулярными изменениями и симптомом «булыжной мостовой», гидроторакс. Пациент может нуждаться в реанимации с искусственной вентиляцией легких (ИВЛ).
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
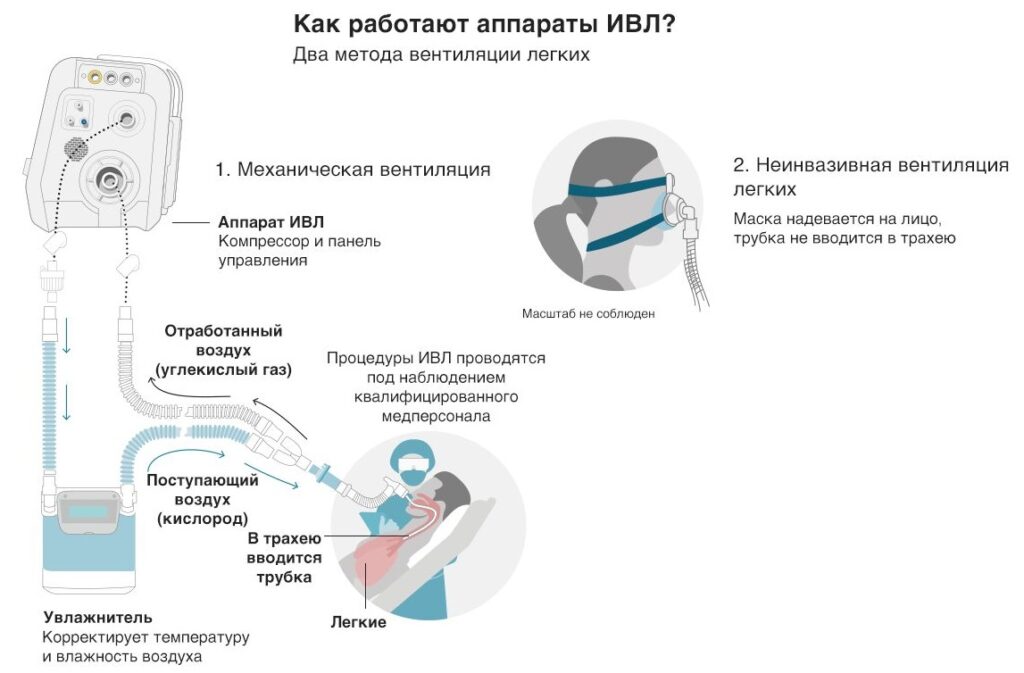
ИВЛ при коронавирусе
Важное о коронавирусе
В 2020 году на фоне пандемии коронавирусной инфекции выражение «искусственная вентиляция лёгких» и аббревиатуру ИВЛ узнали даже люди, далёкие от медицины. В практике анестезиологов-реаниматологов аппарат ИВЛ – штатный инструмент жизнеобеспечения, прежде всего, при хирургических вмешательствах, когда пациент не может дышать самостоятельно из-за введённых мышечных релаксантов. Вентиляцию применяют при травмах, интоксикациях, черепно-мозговых травмах и органических поражении нервной системы, приведшем к параличу дыхательной мускулатуры. Искусственная вентиляция легких при коронавирусе – «процедура последней надежды» при развитии острого респираторного дистресс-синдрома (дыхательной недостаточности). ОРДС, наряду с цитокиновым штормом и септическим шоком, а также резким повышением свёртываемости крови – грозное осложнение COVID-19, вызывающее наибольшее число летальных исходов и долговременных органических поражений всех систем, не только лёгких. К сожалению, в общественном сознании закрепилось немало недостоверной информации и просто мифов относительно применения механической вентиляции и выживаемости после ИВЛ при коронавирусе. Ниже мы постараемся эти мифы развеять.
Зачем ИВЛ при коронавирусе?
Кому требуется ИВЛ при коронавирусе?
Механическая вентиляция лёгких при коронавирусе показана при развитии острой дыхательной недостаточности, приведшей к гипоксии (кислородному голоданию). Внешне она проявляется одышкой, быстрой утомляемостью, бледностью или даже синюшностью кожных покровов. Подробнее про симптомы ОРДС при COVID-19 можно почитать здесь.
Причина респираторного дистресс-синдрома – в отёке лёгких. Поражённый вирусом эпителий альвеол становится проницаемыми, и они заполняются кровью и межклеточной жидкостью, переставая участвовать в газообмене. Справедливости ради отметим, что поражение лёгких – основная, но не единственная причина гипоксии при коронавирусе. Снабжение тканей кислородом, прежде всего мозга и сердечной мышцы, ухудшается ещё и из-за способности вируса поражать красные кровяные тельца (эритроциты), которые «развозят» по организму кислород.
Из-за нейротоксического эффекта вируса пациент не ощущает дыхательного дискомфорта (состояние сродни высотной болезни альпинистов), между тем быстро прогрессирующее разрушение лёгких делает болезнь необратимой. Вот почему решение о респираторной поддержке и подключении к ИВЛ при коронавирусе принимается после измерения сатурации (содержания кислорода в крови). Обычно такие меры принимаются при снижении оксигенации ниже 90%, однако в каждом конкретном случае врач учитывает комплекс факторов:
Нахождение пациента на ИВЛ требует круглосуточных усилий целой реанимационной бригады (врача анестезиолога-реаниматолога и двух медсестёр или медбратьев). Больные с избыточным весом требуют ещё большего внимания и усилий. Поместить на вентиляцию всех больных технически невозможно, да в этом и нет необходимости.
В то же время весной 2020 года в Европе и в Северной Америке (страны со значительным числом возрастных пациентов) отмечались случаи вынужденной сортировки больных. Из-за дефицита аппаратов ИВЛ на вентиляцию в первую очередь направлялись пациенты с бо́льшими шансами на выживание.
Какие аппараты ИВЛ используют при ковиде?
Аппаратная вентиляция лёгких – это не просто закачка в дыхательные пути обогащенного кислородом воздуха с помощью кислородного концентратора. Современный аппарат ИВЛ – высокотехнологичное устройство, которое способно гибко менять режимы и поддерживать газообмен в течение длительного времени. Аппараты отличаются интеллектуальным уровнем: наиболее продвинутые модели способны самостоятельно анализировать состояние пациента и принимать текущие решения без непосредственного участия врача.
Принцип работы устройства заключается в подаче кислородосодержащей смеси с давлением чуть выше атмосферного и с контролем объема и состава смеси на вдохе и выдохе. Аппараты, установленные в операционных, способны также смешивать и дозировать газообразные и аэрозольные продукты. Рядовые аппараты ИВЛ рассчитаны только на подачу кислорода.
Неинвазивная вентиляция легких
Для кислородной поддержки больных средней тяжести используют носовые канюли и масочные респираторы. Канюля обеспечивает подачу смеси с 40% кислорода. Маска плотно облегает лицо и подаёт в нос и рот воздух, обогащённый кислородом на 60%. В состав ингаляции могут включаться лекарственные препараты (муколитики, антибиотики). Больной находится в сознании, общается с врачом и почти сразу после начала поточной респираторной поддержки чувствует себя гораздо лучше.
Инвазивная вентиляция легких
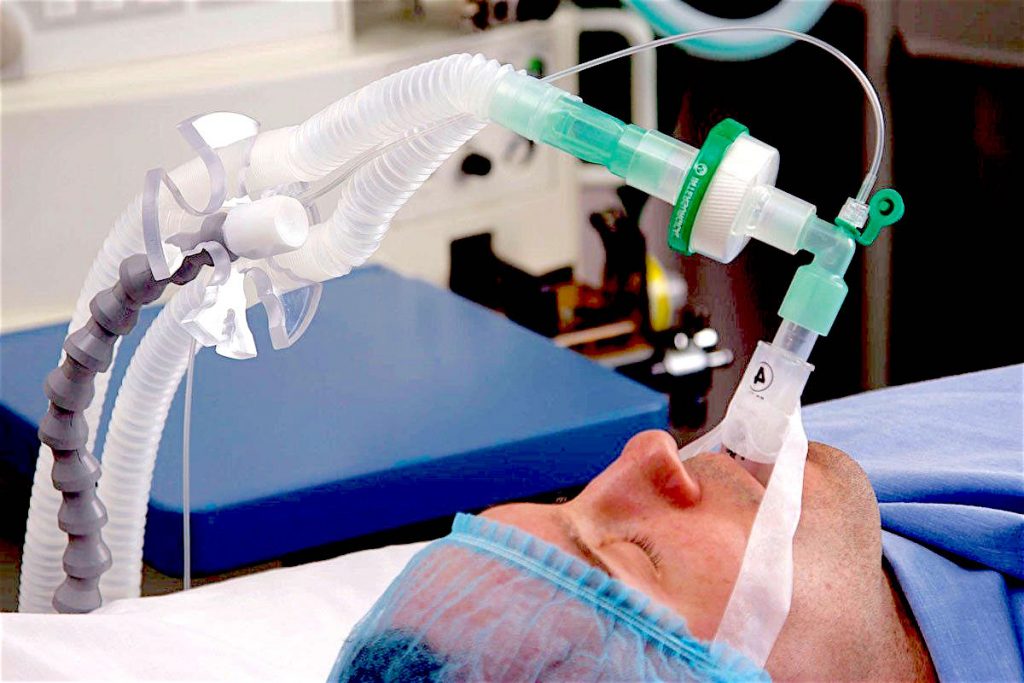
В тяжелых случаях приходится прибегать к интубации – введению дыхательной трубки в трахею пациента. На конце трубки закреплён эластичный шарик, который раздувается воздухом и удерживает трубку внутри. Если по прогнозам специалистов предполагается длительное (более 7 дней) нахождение больного на ИВЛ, ему устанавливают внешнюю трахеостому.
Во всех случаях из-за болезненности процедуры и крайнем дискомфорте от нахождения инородного тела в горле пациента вводят в медикаментозный сон — искусственную кому. Он находится без сознания вплоть до отключения от ИВЛ. Большинство пациентов на инвазивной вентиляции не помнят ничего, что происходило с ними в ОРИТ.
Всё это время питание и введение пероральных лекарственных препаратов осуществляется через зонд. В мочеиспускательный канал ставится катетер для отведения мочи. Сотрудники реанимации проводят регулярную санацию трахеобронхиального дерева, следят за гигиеной пациентов, по возможности подстригают им ногти, чистят зубы, удаляют растительность у мужчин на лице. Это крайне важно не только с точки зрения эстетики, но и в плане предотвращения вторичных инфекций.
Подключение к ИВЛ при коронавирусе предполагает помещение больного на живот, в так называемую прон-позицию как минимум на 16 часов в сутки. В таком положении оптимизируется нарушенный кровоток и газообмен в поражённых лёгких. К сожалению, длительное нахождение в такой позе приводит к появлению пролежней на лице. Не спасают даже специальные гелевые подушки и регулярная смена положения головы. Неизбежен риск пролежней и на теле пациента ввиду его неподвижности. Особенно уязвимы люди с избыточной массой тела, для них даже конструируют специальные кровати.
Режимы аппарата
Современные аппараты ИВЛ способны работать в десятках режимов и подрежимов, причём разные производители подчас именуют их по-разному. В таблице дана наиболее распространенная классификация схем работы «вентиляторов» (по-английски и в русском переводе).
| Сокращение | Расшифровка | Русский перевод |
| СРАР | Continuous Positive Airway Pressure | Постоянное положительное давление в дыхательных путях. Спонтанное дыхание пациента при непрерывной подаче воздушной смеси. |
| CMV | Continuous mandatory ventilation | Постоянная и равномерная принудительная вентиляция. |
| IRV | Inverse Ratio Ventilation | Принудительная вентиляция, при которой вдох длиннее выдоха. |
| PCV | Pressure cycled ventilation | Циклическое переключение с вдоха на выдох при достижении порогового значения давления в легких. |
| PSV | Pressure Support Ventilation | Поддержка спонтанного вдоха пациента. |
| IMV | Intermittent Mandatory Ventilation | Согласованное чередование принудительных вдохов со спонтанными. |
| BIPAP | Biphasic positive airway pressure | Чередование более высокого и низкого давления. |
| MMV | Mandatory minute ventilation | Аппарат с заданным интервалом отслеживает количество вдыхаемого и выдыхаемого воздуха и корректирует поток. |
| Dual Control Breath | Dual Control Breath | Аппарат оперативно меняет доставляемый объём в рамках одного вдоха, ориентируясь на давление в лёгких. |
Этим перечнем режимы аппаратов ИВЛ далеко не ограничиваются. Ещё раз обратим внимание на терминологические разночтения у разных производителей техники. Настроить процесс искусственной вентиляции лёгких при ковиде непрофессионалу не под силу (впрочем, едва ли он сумеет и просто грамотно интубировать пациента). Когда в начале пандемии весной 2020 года состоятельные граждане приобретали домой аппараты ИВЛ, у реаниматологов это вызывало лишь сочувственное недоумение.
Как подключают к ИВЛ при коронавирусе
С неинвазивной вентиляцией легких при коронавирусе проблем обычно не бывает. Больной напуган усиливающейся нехваткой воздуха, а маска и даже носовая канюля даёт немедленное облегчение. Этические проблемы возникают при необходимости интубации. Тут возможны два варианта:
Но вот согласие на ИВЛ получено, и врачи приступают к борьбе за жизнь больного. Сначала снимается ажитация (состояние тревоги и страха перед процедурой). Затем вводятся внутривенно анальгетики и седативные препараты, обеспечивающие долговременную депрессию сознания, но сохраняющие за пациентом способность к естественным физиологическим реакциям, в том числе к спонтанному дыханию.
Интубация (процесс введения трубки в трахею) у профессионального врача анестезиолога-реаниматолога занимает не более 20 секунд. В то же время на практике у врачей встречаются трудные интубации. Сложности обусловлены:
Людям, страдающим ожирением, при ковиде не везёт вдвойне. Они и так относятся к группе риска, а анатомические особенности тела могут помешать реанимационным мероприятиям. Впрочем, у реаниматологов всегда остается возможность провести хирургическое вмешательство и установить трахеостому.
Прогнозы выживаемости на ИВЛ при коронавирусе
Говорить о том, каковы шансы выжить после подключения к ИВЛ, не совсем корректно. Искусственная вентиляция – это не лечение, а неотложное мероприятие, которое спасает от быстрой, но мучительной смерти от удушья. Прогноз зависит от того, насколько успешно врачи смогут справиться с воспалительным процессом в лёгких, тромбозами, цитокиновым штормом и сепсисом, а также с неизбежным обострением попутных заболеваний.
Сколько лежат на ИВЛ при COVID-19?
Ни в одном протоколе Минздрава не найдете сведений о том, сколько держат на ИВЛ при коронавирусе. Правило однозначно: чем меньше, тем лучше. Вентиляция лёгких, особенно инвазивная, — это крайняя мера, которая при вcей своей спасительной составляющей имеет массу побочных эффектов:
Увы, и в нашей стране, и за рубежом случались поломки аппаратов ИВЛ, приводившие к гибели пациентов.
Последствия ИВЛ
Упомянутый выше доктор Марик призывал: «Избегайте интубации, старайтесь ограничиться кислородом через маску. Смертность при интубации велика». Момент спорный. Пациенты умирали не от ИВЛ, а от необратимых поражений органов и тканей, легких, сердца, сосудов, почек. Вовремя назначенная и профессионально завершенная вентиляция сама по себе не убивает, а травмы зубов при трудной интубации или инфицированные пролежни всё же не фатальны. Однако огромную роль в предотвращении осложнений играет профессионализм врачей анестезиологов-реаниматологов и младшего медицинского персонала, их сплоченность и самоотверженность. Денис Проценко, главный врач «Коммунарки», уверен, что именно командный дух коллектива помогает ему спасать жизни безнадежных пациентов.
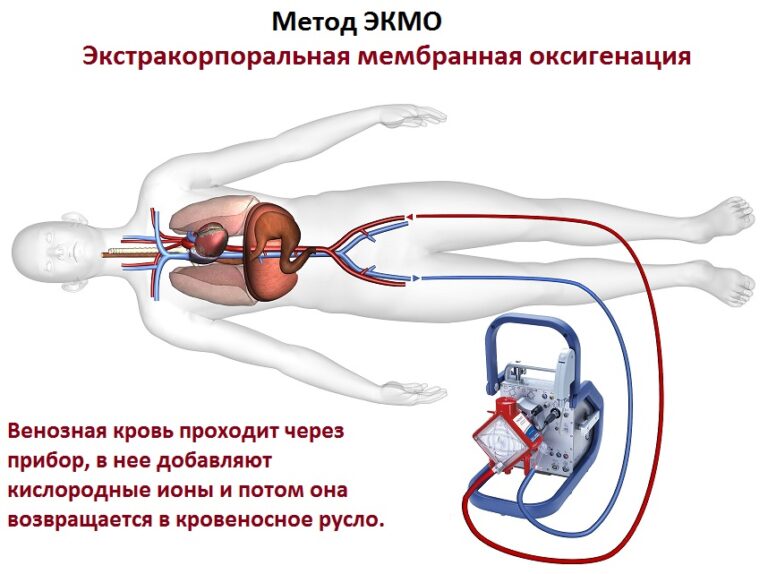
Чем можно заменить искусственную вентиляцию легких?
В тяжёлых случаях ковида, особенно при сочетании острой дыхательной недостаточности с цитокиновым штормом и гиперкоагуляцией крови, разумной альтернативы инвазивной вентиляции нет – без неё пациент обречён. Существует процедура экстракорпоральной мембранной оксигенации (ЭКМО), применяемая как симптоматическая терапия, при которой в организм поступает обогащенная кислородом кровь. Но метод ЭКМО сложный и дорогостоящий, выполняется в единичных клиниках и применяется лишь в самых критических случаях. При ЭКМО выживаемость – 1 человек из 10. Выживаемость после ИВЛ при коронавирусе сейчас оценивается в разных источниках по-разному. Наиболее пессимистично настроенные эксперты оценивают смертность на инвазивной ИВЛ в 76%, на неинвазивной – в 36%. Но это касается лишь пациентов, переведённых или сразу поступивших в ОРИТ.
Тяжелое и очень тяжелое течение болезни вызывает, кроме того, серьезные осложнения, которые также могут стать причиной смерти уже после выписки из стационара.
Советы врачей о вентиляции легких при ковиде
Первый и самый главный совет – не болеть и не попадать на любую искусственную вентиляцию легких, хоть инвазивную, хоть неинвазивную. Риск баротравмы или повреждения зубов при интубации есть даже при относительно безобидной операции по удалению желчного пузыря, что же говорить о неделях на ИВЛ при ковиде. Носите маски, соблюдайте социальную дистанцию, ограничьте круг контактов. Если вы всё-таки заразились и лечитесь пока дома, старайтесь всеми силами предупредить дыхательную недостаточность. Спите на животе, выполняйте простые, но эффективные упражнения дыхательной гимнастики – надувайте шарики или дуйте в воду через трубочку. При появлении одышки, боли в груди и неснижающейся высокой температуре вызывайте скорую помощь.
Отзывы переболевших коронавирусом с применением ИВЛ
Я был, что называется ковид-диссидентом или коронаскептиком. Считал что это обычный грипп, только от китайской летучей мыши. Маску не носил из принципа, один раз даже чуть с самолета не сняли. И вот в сентябре заболел. Неделю проходил с температурой, кашлем, потом вроде все прошло. И вдруг однажды дома понял, что разучился дышать. Все перепугались больше меня. Хорошо скорая приехала быстро. Все в скафандрах, как космонавты. Надели кислородную маску, отвезли на КТ. 50% поражения лёгких. В реанимацию. Сначала лежал в маске, на неинвазивной вентиляции легких. Но потом и она не стала спасать. Врач говорит, будем тебя интубировать. Рот нормально открывается? Зубы целы? А мне уже все равно, делайте говорю что хотите. В общем надели маску, что-то ещё ввели в вену и я отключился. Очнулся будто через полчаса. Оказалось, через неделю. Понял по щетине – порядком оброс. С возвращением говорят. Повезло тебе, парень. Ребята! Это все серьезно! Носите эти дурацкие маски! Искусственная вентиляция лёгких при коронавирусе это конечно весело и в диковинку, но лучше туда не попадать!
Юрий, 37 лет
Короной я, похоже, заразилась в больнице, где лежала в кардиологии. Это было ещё весной, когда про ковид никто толком не знал. Поняла что что-то не так, когда отделение закрыли на карантин. Никого не принимают и не выписывают. Вскоре поднялась температура, заболели голова и горло. Я жутко кашляла, сворачивало в три погибели. Становилось все хуже и однажды я почувствовала, что задыхаюсь. Прибежали медсестры, все уже ходили в защитных костюмах. Быстро меня на каталку и в палату интенсивной терапии. В ПИТ я пробыла три дня. К счастью до трубки дело не дошло. Откачали с помощью маски, потом вставили трубку в нос. Я дышала и просила высшие силы только об одном – дайте сил и здоровья этим врачам и медсестрам, что с нами возятся!
Надежда, 57 лет
Нашу маму скорая забрала после недели с температурой 39 и кашлем. Она жаловалась на одышку и однажды вечером побледнела и стала хрипеть, в прямом смысле задыхаться. Врач спросил возраст, узнал что 75 лет и с сомнением начал куда-то звонить. Потом посветлел лицом и сказал, что есть свободные ковидные койки. Быстро загрузились в машину и через весь город поехали. Мама под кислородом. Ей стало лучше, она даже сама вышла в приемном отделении, но тут ей снова поплохело. Её сразу на каталку и в реанимацию. Я осталась оформлять документы. Часа через два пришел врач, сказал, что маму сразу подключили к аппарату ИВЛ. Состояние тяжелое, ещё бы несколько часов, и мы бы её потеряли.
На инвазивной вентиляции легких она провела неделю. Потом ещё неделю просто в реанимации с респираторной поддержкой. И две недели в обычной палате, там тоже был подведен кислород, но он ей к счастью уже не понадобился.
Мария, 44 года