3 недели беременности после ЭКО
Для женщин, которые отважились на экстракорпоральное оплодотворение, первые 3 недели после переноса эмбрионов становятся самым тяжелым временем, когда радость от возможного материнства смешивается со страхом потерять растущую новую жизнь.
Именно в это время в организме матери происходят важнейшие перестройки, обуславливающие дальнейшее нормальное протекание беременности, а также закладываются будущие системы органов ребенка.
Что происходит в организме матери. 3 недели после ЭКО
Эмбрион на третьей неделе уже прочно имплантирован в стенку матки, что и обусловливает запуск механизмов гормональных изменений в материнском теле. В яичнике на месте выхода яйцеклетки формируется желтое тело – основной источник прогестерона беременных в первые 12 недель вынашивания ребенка. Под действием прогестерона начинается изменение во всех системах организма женщины:
Также в большом количестве продуцируется эстроген, способствующий улучшению эластичности мышечных волокон, изменению кровоснабжения и росту матки.
При экстракорпоральном оплодотворении, спустя 3 недели после переноса эмбрионов, женщина чаще всего продолжает прием гормональных средств, повышающих количество эстрогена и прогестерона и снижающего вероятность прерывания беременности.
Ощущения женщины. 3 недели после ЭКО
Спустя 3 недели после экстракорпорального оплодотворения, будущая мама может столкнуться с основными признаками беременности, сопровождающими изменения в организме. Наиболее часто женщины отмечают:

Три неделя после ЭКО. Развитие эмбриона
На третьей неделе беременности после ЭКО у зародыша происходит формирование нервной трубки. Фаза гаструляции завершается, и эмбрион теперь имеет форму нейрулы. На месте будущего позвоночного столба формируется постепенно углубляющийся изгиб. Смыкаясь, края углубления образуют нервную трубку – предшественницу головного и спинного мозга ребенка. Также происходит формирование зачатка сердца.
В этот же период начинается рост плаценты – уникального органа, обеспечивающего защиту и питание плода. Из трофобласта и эктодермы образуются амнион и хорион. Амниотическая полость заполняется околоплодными водами, а хорион начинает активно продуцировать ХГЧ. Размеры эмбриона достигают значения в 4 мм и его уже можно увидеть на УЗИ.
Ультразвуковое обследование женщины 3 недель после ЭКО
После проведения анализа на содержание в крови хорионического гонадотропина женщина уже может знать, что она носит в себе новую жизнь. Спустя 3 недели беременности, что происходит с плодом – можно разглядеть с помощью ультразвукового исследования.
На этом этапе эмбрион представляет собой крошечный шар с едва различимыми головным и хвостовым концами, окруженный плодным яйцом. УЗИ-диагностика на ранних сроках беременности проводится двумя способами:
Именно УЗИ на третьей неделе после введения эмбрионов является методом, позволяющим достоверно определить наличие беременности, так как ЭКО, к сожалению, не всегда может гарантировать удачный результат.
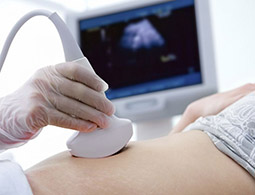
Первое УЗИ является необычайно важным для исключения серьезных патологий в виде внематочной беременности, остановки развития плода, определения многоплодной беременности и необходимости дальнейшего проведения или коррекции поддерживающей терапии.
Основные риски срыва беременности на третью неделю после ЭКО
3 неделя беременности после ЭКО сопровождается такими же факторами риска, как при наступлении естественным путем, но с большей долей вероятности выкидыша.
Основными причинами прерывания беременности на таком сроке являются:

При нормальном протекании первых трех недель женщину могут снять с наблюдения в центре репродуктологии и поставить на учет в обычной женской консультации. Но при желании пациентки беременность может наблюдаться в клинике вплоть до самых родов.
Норма ХГЧ при беременности. Таблица значений ХГЧ по неделям. Повышенный ХГЧ. Низкий ХГЧ. ХГЧ при внематочной беременности. ХГЧ при ЭКО (ХГЧ после подсадки, ХГЧ на 14 дпп).
Что такое ХГЧ (= бета-ХГЧ)
ХГЧ частично проникает через плацентарный барьер. Уровень ХГЧ у новорожденных примерно 1/400 от уровня в материнской крови. И составляется примерно 10-50 мМЕ/мл при рождении. Период полувыведения – 2-3 дня. Таким образом, у 3 месяцам жизни уровень у новорожденных соответствует норме ХГЧ взрослого человека.
Когда сдавать кровь на ХГЧ
Повышение ХГЧ в крови может быть обнаружено за несколько дней до предполагаемой менструации. Оптимальное время сдачи анализа крови для определения ХГЧ – после задержки менструации.
Однократное определение ХГЧ не может использоваться для диагностики выкидыша или внематочной беременности.
Норма ХГЧ. Расшифровка анализа ХГЧ. Уровень ХГЧ при беременности
Уровень ХГЧ менее 5 мМЕ/мл говорит об отсутствии беременности или о том, что анализ сдан слишком рано. Уровень ХГЧ выше 25 мМЕ/мл – о наличии беременности.
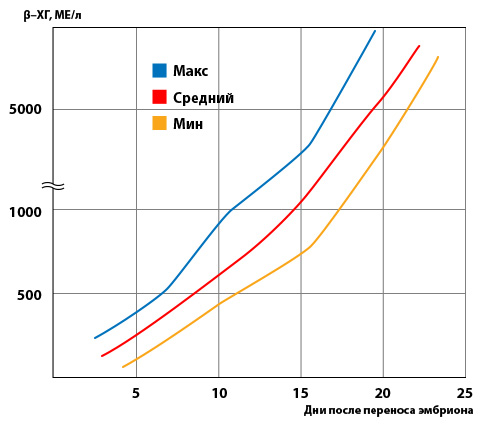
В среднем удвоение уровня ХГЧ происходит каждые 36-72 часа. Уровень ХГЧ достигает своего пика на сроке 9-11 недель беременности (от даты последней менструации) и дальше снижается до 15 недели беременности, оставаясь неизменной в течение оставшегося срока беременности. В 85% случаев уровень ХГЧ на ранних сроках увеличивается вдвое каждые 48-72 часа. По мере развития беременности время удвоения уровня ХГЧ увеличивается до 96 часов.
Нормальное время удвоения ХГЧ
Уровень ХГЧ Время удвоения
1200 мМЕ/мл 48-72 часа
1200 – 6000 мМЕ/мл 72-96 часов
Больше 6000 мМЕ/мл Более 96 часов
При каком значении ХГЧ делать УЗИ?
После достижения уровня ХГЧ 1000 – 2000 мМЕ/мл при ультразвуковом исследовании может быть визуализировано плодное яйцо. Поскольку уровень ХГЧ имеет большую вариабельность, а дата зачатия может быть ошибочна, срок беременности определяется по УЗИ или по данным ЭКО, но не по ХГЧ.
Однократное определение ХГЧ недостаточно, так как важно оценивать динамику роста гормона каждые 48-72 часа.
Нормы ХГЧ по неделям. Таблица ХГЧ
Данные интервалы приведены в качестве справочной информации и не должны быть использованы для интерпретации конкретного анализа на ХГЧ.
Низкий ХГЧ. Что означает ХГЧ ниже нормы?
Отрицательный ХГЧ или ХГЧ, характерный для отсутствия беременности при задержке менструации
Необходимо повторить анализ на ХГЧ через 1-2 дня, возможно, беременность наступила позже ожидаемого срока. Если уровень ХГЧ не вырастет, необходимо искать иные причины задержки менструации.
ХГЧ и биохимическая беременность
ХГЧ и внематочная беременность
Внематочная беременность – беременность, при которой плодное яйцо находится за пределами полости матки. При внематочной беременности могут возникать боли внизу живота, кровянистые выделения. Уровень ХГЧ при внематочной (эктопической) беременности может увеличиваться не так быстро и не так значительно, как при нормально развивающейся маточной беременности. Однако, низкий уровень ХГЧ не позволяет сделать такое заключение однозначно. Начиная с уровня ХГЧ 1000 мМЕ/мл плодное яйцо может быть обнаружено в полости матки. При уровне ХГЧ 2000 мМЕ/мл и отсутствии плодного яйца в полости матки при УЗИ вероятность внематочной беременности значительна.
Повышенный ХГЧ. Что может означать уровень ХГЧ выше нормы?
ХГЧ и многоплодная беременность. ХГЧ и двойня.
Уровень ХГЧ при многоплодной беременности выше, чем при одноплодной, однако скорость нарастания ХГЧ и в том, и в другом случае одинакова.
Пузырный занос
Пузырный занос – редкое осложнение беременности при котором уровень ХГЧ будет значительно повышен, в среднем в 2 раза выше среднего значения для данного срока. К примеру, возможный уровень ХГЧ при пузырном заносе на 36 дней от первого дня последней менструации может достигать 200 000 мМЕ/мл, в то время как при нормально развивающейся беременности ХГЧ будет от 1 200 до 36 000 мМЕ/мл.
Анализ на ХГЧ после переноса эмбрионов. ХГЧ при ЭКО
Анализ на ХГЧ проводится примерно через 2 недели после переноса эмбриона (12-14 дней после подсадки (дпп)). Обычно уровень ХГЧ на 14 дпп более 100 мМЕ/мл.
Если уровень ХГЧ менее 25 мМЕ/мл, беременность не наступила. При уровне ХГЧ больше 25, тест повторяется через 2 дня, при развитии беременности его уровень должен возрастать. Уровень ХГЧ будет удваиваться примерно каждые 48 часов до 21 дня после подсадки.
Более высокие значения ХГЧ (300-400 мМЕ/мл) с большой вероятностью говорят о многоплодной беременности.
ХГЧ и синдром гиперстимуляции яичников
У пациенток с синдромом гиперстимуляции яичников уровень ХГЧ должен интерпретироваться с осторожностью. У этих пациенток могут развиваться отеки, что ведет к сгущению крови, что может приводить к ложному повышению уровня ХГЧ, а при нормализации состава крови к ложному отсутствию роста уровня ХГЧ.
ХГЧ в более поздние сроки беременности
Тест на ХГЧ входит также в пренатальный скрининг II триместра – анализ, который позволяет оценить риск развития пороков плода.
Повышенный уровень ХГЧ у небеременных женщин и мужчин
Вне беременности ХГЧ может продуцироваться клетками некоторых опухолей (семинома, тератома яичка, новообразования органов желудочно-кишечного тракта (в том числе, поджелудочной железы, печени, колоректального рака и рака желудка).
При успешном лечении ХГЧ-продуцирующей опухоли уровень ХГЧ должен снижаться до нормы.
Как меняется ХГЧ после выкидыша, аборта, родов?
В большинстве случаев уровень ХГЧ снижается. Период полувыведения ХГЧ – 24-36 часов. Скорость достижения нулевых значений ХГЧ зависит от того, что именно произошло: спонтанный выкидыш, аборт, роды, выскабливания) и насколько высоким был уровень ХГЧ в момент потери беременности. Врачи рекомендуют продолжать оценку уровня ХГЧ до достижения его уровня менее 5 мМЕ/мл. Если уровень ХГЧ остается высоким, следует обратиться к врачу.
Какие лекарства влияют на уровень ХГЧ?
На уровень ХГЧ влияют препараты, которые содержат ХГЧ (Прегнил, Хорагон).
ХГЧ после ЭКО
После экстракорпорального оплодотворения, да подтверждения имплантации сдают анализ на ХГЧ. ХГЧ — хорионический гонадотропин — гормон, продуцирующийся в организме беременной женщины после имплантации зародыша во внутреннюю оболочку матки.
К основным его функциям относятся:
В медицинской практике определение ХГЧ после ЭКО преследует такие цели:
Определение ХГЧ на 14 день после переноса — далеко не последнее исследование. В ходе беременности женщине следует сдать анализ еще несколько раз. Так врач сможет проконтролировать развитие плода и вовремя предпринять нужные меры.
Биологические свойства
Есть данные, согласно которым хорионический гонадотропин активизирует синтез стероидов корой надпочечников. Это может способствовать приспособлению организма к беременности, как к стрессу, обеспечивать угнетение функции иммунной системы и предотвращать отторжение плода. Данные подтверждаются тем, что кортикотропные гормоны, продуцирующиеся в гипофизе, такими свойствами не обладают.
Еще одна функция хорионического гонадотропина — поддержание функции плаценты. Гормон улучшает питание органа, увеличивает количество ворсинок хориона. Инъекция гормона в середине цикла увеличивает выработку эстрогенов и прогестеронов, способствует овуляции и формировании желтого тела. У мужчин синтетический гормон стимулирует выработку сперматозоидов и андрогенов. Повышение ХГЧ при отсутствии беременности говорит о злокачественном заболевании.
Как определить наличие ХГЧ
Наличие ХГЧ после проведения ЭКО можно подтвердить такими способами:
Тест-полоски показывают наличие или отсутствие хорионического гонадотропина в моче. Вещество фильтруется почками и выводится вместе с мочой. Именно эта особенность позволяет проводить домашний тест на ХГЧ после проведения ЭКО. На положительный результат указывают две полоски розового цвета. Одна полоска говорит о том, что в моче ХГЧ не обнаружено. Для получения достоверных результатов исследование уровня ХГЧ рекомендуют проводить на 14 день после переноса эмбриона. Лабораторное исследование крови показывает количественную концентрацию гормона. С его помощью можно оценить особенности течения беременности и развития плода.
Калькулятор ХГЧ онлайн
| Разница уровней ХГЧ: | 2 мМе/мл |
| ХГЧ удваивается каждые: | 72 часа |
| Двух-дневный рост ХГЧ: | 72 часа |
Как вести себя до теста на ХГЧ
К основным из них относятся:
Женщина должна спать не менее 8 – 9 часов в сутки. Следует следить за тем, чтобы кровать была удобной, в меру жесткой. Также нужно пересмотреть рацион. Следует ограничить жирную, жареную, пряную пищу, мучные и сладкие блюда. Желательно ввести большое количество свежих овощей и фруктов, хлеб из муки грубого помола, жирные сорта рыбы и постное мясо.
Подробнее о том, как вести себя после переноса эмбриона читайте в этом материале — примеч. altravita-ivf.ru.
Процесс сдачи анализа
Подробнее с информацией про анализ крови на ХГЧ читайте в этом материале — примеч. altravita-ivf.ru.
Таблица значений ХГЧ по дням при беременности
Женщинам после ЭКО рекомендуют сдавать ХГЧ каждые два — три дня, в клиниках пользуются таблицей по дням. В таблице отображены: день переноса, среднее, минимальное и максимальное значение гормона. Таблица крайне проста в применении. Чтобы оценить полученные результаты, нужно выбрать «возраст» эмбрионов, определить день после переноса и сопоставить результаты лабораторного исследования с данными таблицы.
| День после выхода яйцеклетки из фолликула | Диапазон и средние цифры ХГЧ | День беременности | Интервал от минимума до максимума |
| 7 | 2-10 (4) | 25 | 2400-9800 (6150) |
| 8 | 3-18 (7) | 26 | 4200-15600 (8160) |
| 9 | 5-21 (11) | 27 | 5400-19500 (10200) |
| 10 | 8-26 (18) | 28 | 7100-27300 (11300) |
| 11 | 11-45 (28) | 29 | 8800-33000 (13600) |
| 12 | 17-65 (45) | 30 | 10500-40000 (16500) |
| 13 | 22-105 (73) | 31 | 11500-60000 (19500) |
| 14 | 29-170 (105) | 32 | 12800-63000 (22600) |
| 15 | 39-270 (160) | 33 | 14000-68000 (24000) |
| 16 | 68-400 (260) | 34 | 15500-70000 (27200) |
| 17 | 120-580 (410) | 35 | 17000-74000 (31000) |
| 18 | 220-840 (650) | 36 | 19000-78000 (36000) |
| 19 | 370-1300 (980) | 37 | 20500-83000 (39500) |
| 20 | 520-2000 (1380) | 38 | 22000-87000 (45000) |
| 21 | 750-3100 (1960) | 39 | 23000-93000 (51000) |
| 22 | 1050-4900 (2680) | 40 | 25000-108000 (58000) |
| 23 | 1400-6200 (3550) | 41 | 26500-117000 (62000) |
| 24 | 1830-7800 (6550) | 42 | 28000-128000 (65000) |
Получив результаты анализов, не нужно волноваться если ХГЧ выходит за пределы нормы в любую сторону. Для каждой женщины концентрация индивидуальна и отличается на разных сроках. Иногда разница может составлять до 1000 МЕ/л и считаться для одной беременной нормой, для другой – критерием риска, для третьей — патологией. Поэтому анализы трактует только врач.
Отклонения
Иногда беременность может не развиться, а происходит пузырный занос – разрастание ворсин хориона в виде пузырьков с жидкостным содержимым. При этом хорионический гонадотропин также повышается, что можно принять за наличие беременности. В этом случае пациентка обязательно проходит ультрасонографию и другие исследования, позволяющие поставить адекватный диагноз и устранить занос, поскольку он может трансформироваться в злокачественную опухоль, если вовремя не проведено лечение.
Вариабельность ХГЧ может означать различные состояния при показаниях:
Лечебная тактика
Опираясь на результаты исследования, врач разрабатывает дальнейшую лечебную тактику.
Поддержку беременности отменяют в таких случаях:
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Анэмбриония или почему не видно эмбриона на УЗИ
Первое изображение ребенка на УЗИ – один из самых радостных моментов женщины, желающей стать матерью. Однако, в некоторых случаях будущая мама, уже уверенная в своей беременности после прохождения теста, на плановом обследовании слышит от врача, что на ультразвуковой визуализации эмбриона не видно. Такая аномалия (анэмбриония) является достаточно распространенной в акушерской практике. В чем ее причины, чем она грозит женщине и можно ли ее избежать? Для ответа на этой вопросы нужно понимать механизм развития беременности на ранних стадиях.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Симптомы анэмбрионии
Сама остановка роста эмбриона не имеет своих специфических признаков. На ранних стадиях такой аномальной беременности состояние женщины соответствует медицинской норме. Более того, растущий уровень ХГЧ в анализах крови показывает, что зачатие прошло успешно и эмбрион нормально развивается. Первым симптомом нарушения является как раз остановка этого роста и снижение концентрации хорионического гонадотропина в организме. На организме самой матери патологический процесс отражается в тот момент, когда начинается разложение эмбриона. Распад его тканей сопровождается характерными признаками септического отравления:
Иногда разложение эмбриона проходит бессимптомно или с признаками легкого недомогания. При этом пустые околоплодные оболочки сами отторгаются от эндометрия и выходят естественным путем. Однако, в большинстве случаев оно остается в материнском организме и вызывает тяжелые последствия, угрожающие здоровью и даже жизни женщины.
Диагностика анэмбрионии

Основным способом выявления этой патологии является ультразвуковое обследование. Именно с его помощью можно установить присутствие зародыша в плодном яйце и его нормальное развитие. При нормальной беременности эмбрион не видно в среднем до 6-7 недели после зачатия, поэтому на этом этапе косвенными признаками патологии могут служить падение уровня ХГЧ в крови или дефицит прогестерона.
Для постановки диагноза анэмбрионии необходимо выполнение следующих условий:
Также имеются дополнительные признаки анэмбрионии, в частности деформация плодного яйца, аномально низкий прирост его размеров, слабо выраженная децидуализация эндометрия в точке имплантации, нерегистрируемое сердцебиение на 6-7 неделе беременности. В пользу такого диагноза могут свидетельствовать и признаки отторжения плода – изменения тонуса матки, появление участков отслоения хориона с образованием субхориальных гематом.
В зависимости от выявленной при ультразвуковом обследовании клинической картины патологии выделяют 3 ее разновидности:
Отдельно стоит выделить резорбцию зародышей при многоплодной беременности. Чаще всего такое состояние возникает после экстракорпорального оплодотворения, когда для повышения шансов на успешное зачатие пациентке подсаживается сразу несколько эмбрионов. Обычно из них приживается только один, но в редких случаях успешно имплантируется 2 и более зародышей. При этом часть из них замирает в своем развитии, после чего рассасываются или удаляются из организма естественным путем.
На УЗИ плохо видно эмбрион: стоит ли волноваться?
Само по себе отсутствие эмбриона на визуализации УЗИ еще не означает анэмбрионии, даже если исследование было проведено на 6 неделе или позже. Аппаратура может не зафиксировать зародыш по следующим причинам:
Если при диагностировании беременности УЗИ «не видит» эмбрион, врачи комбинируют его с другими методами обследований – в частности:
Помимо этих способов также применяются гинекологический осмотр, анализы крови на прогестерон или ХГЧ. В целом, на 6-8 неделе беременности врачи уже с уверенностью могут констатировать нормальное или аномальное развитие эмбриона.
В яйце не видно эмбриона: что делать?
Точно диагностированная анэмбриония является показанием к искусственному прерыванию беременности. Иногда плодное яйцо может выйти из организма женщины самостоятельно, однако такое происходит не всегда. Разлагаясь, оно может нанести серьезный ущерб организму пациентки. Поэтому медики рекомендуют не дожидаться, когда проблема разрешится сама.
В настоящее время используется три способа искусственного прерывания беременности при анэмбрионии:
Если на 6 неделе беременности не виден эмбрион, это не означает приговор женщине как матери. По статистике, каждое 8 зачатие заканчивается анэмбрионией, поэтому данная патология является распространенной в гораздо большей степени, чем бесплодие. При правильно и своевременно проведенной диагностике и искусственному прерыванию аномальной беременности репродуктивная функция восстанавливается уже к следующему менструальному циклу, хотя врачи рекомендуют все же сделать перерыв между попытками. Повторно данная аномалия встречается редко, и женщина имеет все шансы стать счастливой матерью в будущем.