При каком эндокринном заболевании формируется сустав шарко
1. Синоним:
• Нейропатическая артропатия = сустав Шарко
2. Определение:
• Тяжелое быстропрогрессирующее деструктивное заболевание суставов, локализация которого часто зависит от этиологии
1. Общая характеристика:
• Лучший диагностический критерий: 5Д:
о Достаточная плотность костной ткани
о Дистенция (отечность) сустава
о Костный дебрис
о Деструкция хряща
о Дезорганизация сустава (дислокация или деформация)
• Локализация во многом зависит от этиологии:
о Плечевой сустав: сирингомиелия
о Запястье: диабет, сирингомиелия
о Позвоночник: повреждение спинного мозга, спинная сухотка, диабет:
— При параплегии мобильные сегменты, расположенные каудальнее стабилизированного сегмента являются зоной риска
о Тазобедренный сустав: алкоголизм, спинная сухотка
о Коленный сустав: спинная сухотка, врожденная невосприимчивость к боли, инъекции стероидов
о Голеностопный сустав/стопа: диабет:
— Сустав Лисфранка (предплюсне-плюсневый) > таранноладьевидный > межплюсневые > сустав Шопара (между задним и средним отделами стопы), большеберцово-таранный, подтаранный
• Морфологические изменения:
о Гипертрофические (выраженный костный дебрис): 20%, особенно характерны для коленного сустава
о Атрофические: (большая часть костного дебриса подвергается резорбции): 40%, особенно характерны для диабетического голеностопного сустава/стопы
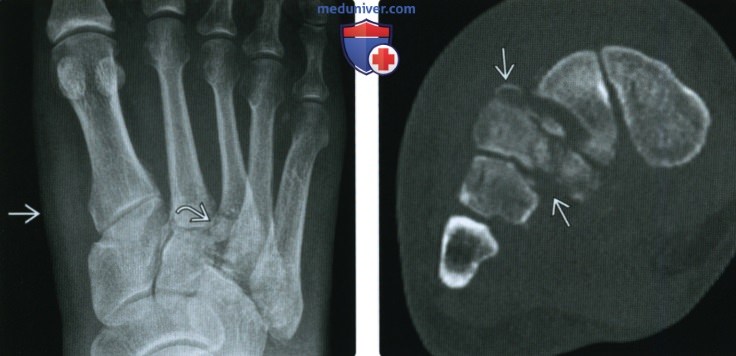
(Справа) Осевая КТ: у этого же пациента подтверждается фрагментация и умеренный подвывих оснований плюсневых костей. Часто изменения более значительны, чем можно предполагать по результатам рентгенографии. Как и следовало ожидать, пациент страдает диабетом. 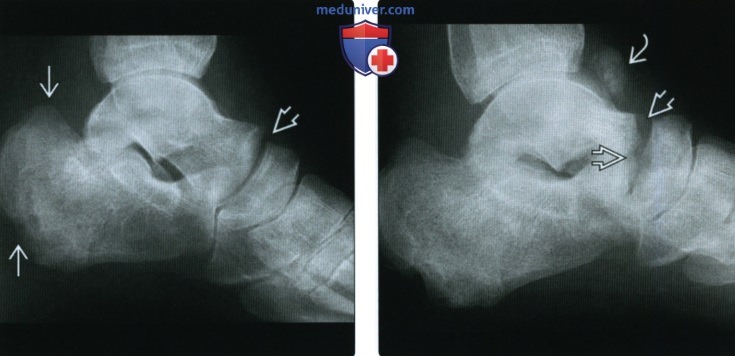
(Справа) Рентгенография в боковой проекции, этот же пациент два месяца спустя: визуализируется прогрессирующая деструкция в зоне таранно-ладьевидного сустава. Произошла миграция дебриса, ограниченного растянутой капсулой, в тыльном направлении к таранной кости. Это типичный пример поражения сустава при нейропатической остеоартропатии (Шарко). 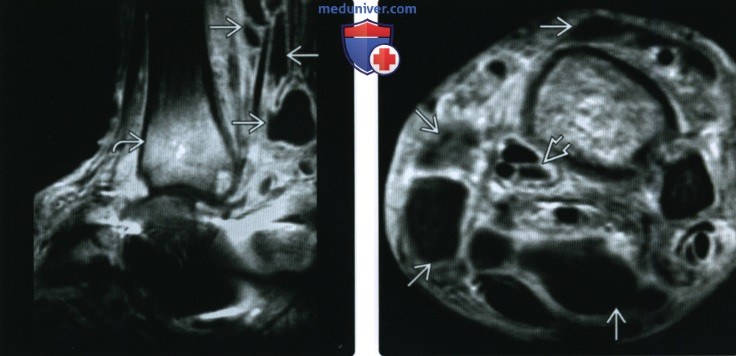
(Справа) МРТ, аксиальная проекция, режим Т1, с контрастным усилением, с подавлением сигнала от жира: у этого же пациента визуализируются скопления жидкости в мягких тканях и сухожильных влагалищах. Это нейропатические скопления жидкости. Накопление контрастного вещества костной тканью связано с реактивными изменениями. Признаков инфекции при биопсии не обнаружено.
3. КТ при нейропатической остеоартропатии (Шарко):
• Для диагностики данного заболевания обычно не применяется
• Визуализируются признаки деструкции сустава
• В полости растянутого сустава визуализируется костный дебрис:
о Растяжение сустава очень велико, поэтому дебрис может определяться в нескольких сантиметрах от сустава
о Внимательный анализ не позволит перепутать имеющиеся изменения с опухолевидным образованием, содержащим матрикс (например при хондросаркоме)
• Реформация позволяет визуализировать нарушение организации сустава
4. МРТ при нейропатической остеоартропатии (Шарко):
• МРТ позволяет решать диагностические задачи и выявлять признаки суставной природы процесса
• Режим Т1:
о Костная деструкция по обеим сторонам сустава
о От сопряженной кости может визуализироваться реактивный сигнал низкой интенсивности:
— Нечеткий, сетчатый низкоинтенсивный сигнал, по-видимому, будет реактивным
— Сплошной, четкий низкоинтенсивный сигнал более характерен для остеомиелита
о Окружающий выпот характеризуется сигналом низкой интенсивности
• Последовательности, чувствительные к жидкости:
о Массивный выпот, растягивающий сустав
о Могут визуализироваться признаки декомпрессии выпота в примыкающие сумку или фасциальные пространства
о Дебрис располагается в скоплении жидкости
о Костная деструкция по обеим сторонам сустава, очерченная выпотом
о От сопряженной кости может определяться реактивный высокоинтенсивный сигнал; дифференциальная диагностика с остеомиелитом затруднена
• Режим контрастного усиления:
о Скопления жидкости: выпот, либо декомпрессированные затеки окружены высокоинтенсивным ободком
о Контрастное усиление кости, смежной с разрушенной суставной костью:
— Такое усиление может наблюдаться в реактивной кости и не обязательно указывает на остеомиелит
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография, обычно позволяет установить диагноз
о Если установлена нейропатическая природа поражения плечевого сустава, то необходимо выполнить МРТ исследование шейного отдела позвоночника для выявления патологических полостей в спинном мозге
о МРТ сустава выполняется для разрешения вопросов:
— Помогает дифференцировать стопу Шарко с остеомиелитом, развивающемся при стопе Шарко, однако отмечается значительное наложение признаков
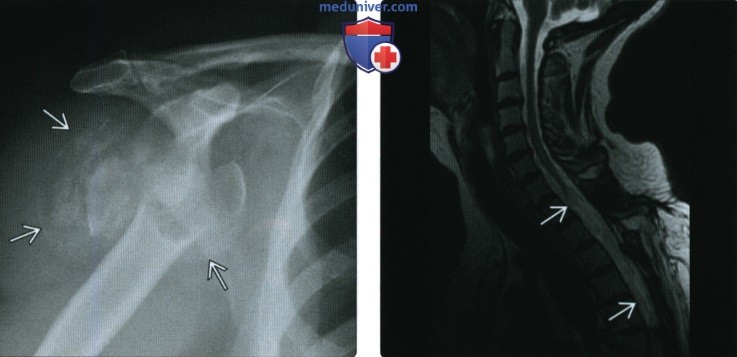
(Справа) МРТ, сагиттальная проекция, режим Т2: у этого же пациента визуализируется крупная патологическая полость в спинном мозге в шейно-грудном отделе. Сирингомиелия является наиболее частой причиной развития нейропатической остеоартропатии (Шарко) плечевого сустава. 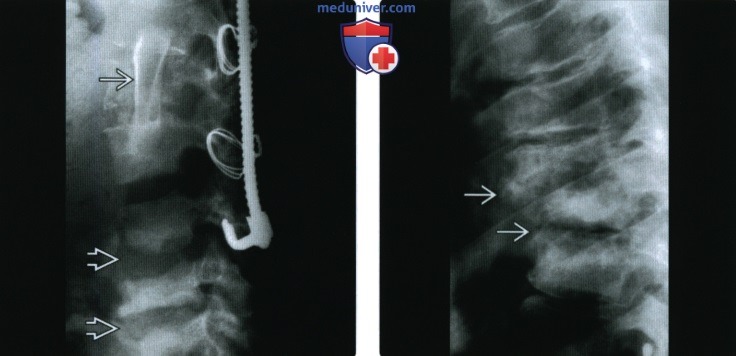
(Справа) Рентгенография в боковой проекции: значительные подвывих и разрушение замыкательных пластинок с образованием костного дебриса на двух смежных уровнях. У этого пациента с параплегией развились нестабильность и нейропатическая остеоартропатия (Шарко) позвоночника. 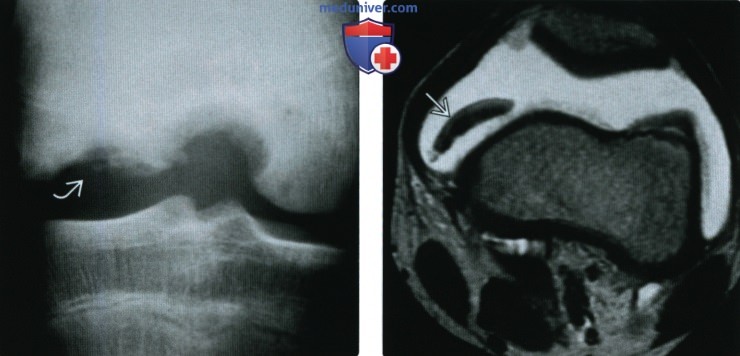
(Справа) МРТ, аксиальная проекция, режим Т2: массивный выпот и один из многочисленных фрагментов коано-хрящевого дебриса у этого же пациента. В растянутом коленном суставе пациента визуализируются дебрис и признаки деарукции, типичные для нейропатического поражения суставов. В данном случае этиологическим фактором являлась врожденная невосприимчивость к боли.
в) Дифференциальная диагностика нейропатической остеоартропатии (Шарко):
1. Остеомиелит или септическое поражение суставов стопы/голеностопного сустава:
• Возможно сочетание нейропатического и септического поражения сустава
• Как при одном, так и при другом состоянии возможно наличие массивного выпота/скопления жидкости
• В обоих случаях возможно контрастное усиление кости
• Существуют несколько факторов, которые могут свидетельствовать в пользу инфекции:
о В режиме Т1 инфицированная кость характеризуется сплошным патологическим сигналом; реактивный сигнал нечеткий/сетчатый:
— Жировое замещение, а не инфильтрация
о Инфекционный процесс характеризуется меньшим количеством костного дебриса в скоплениях жидкости
о Воздух в свищевом ходе, сообщающемся с патологически измененной костью, указывает на инфекционный процесс
2. Хондросаркома. Плечевой сустав:
• Эти два заболевания имеют характерные признаки, но при рентгенографии нейропатическое поражение сустава часто пугают с хондросаркомой:
о При хондросаркоме имеется хрящевой матрикс, а не костный дебрис, характерный для нейропатии
о Опухолевидное образование при хондросаркоме располагается вне сустава
3. Остеоартроз или воспалительный артрит:
• Остеоартроз на ранней стадии имеет сходство с ранними проявлениями нейропатической остеоартропатии (Шарко)
• Костный дебрис, как правило, менее выражен
• Вывихи суставов не характерны для артроза и воспалительных артритов
• Выпот, обычно, менее выражен при артрозе и воспалительном артрите
4. Дисцит:
• При дисците, как и при нейропатическом поражении позвоночника могут формироваться паравертебральные мягкотканные образования/скопления жидкости
• В обоих случаях характерна деструкция диска и замыкательной пластинки с образованием дебриса
• В обоих случаях могут наблюдаться подвывихи
• Пациент с повреждением спинного мозга или диабетом подвержен риску развития как дисцита, так и изменений по типу Шарко
• Наличие выраженного дебриса, подвывиха, вакуум феномена и признаков поражения дугоотростчатых суставов повышает вероятность изменений по типу Шарко
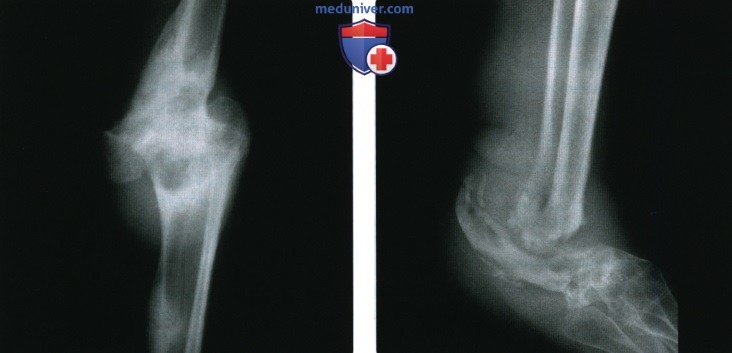
(Справа) Рентгенография противоположной конечности в боковой проекции: у этого же пациента визуализируются признаки разрушения большеберцово-таранного и подтаранного суставов, также суставов среднего отдела стопы. Врожденная невосприимчивость к боли часто приводит к множественному поражению суставов, но не является типичной причиной сустава Шарко. 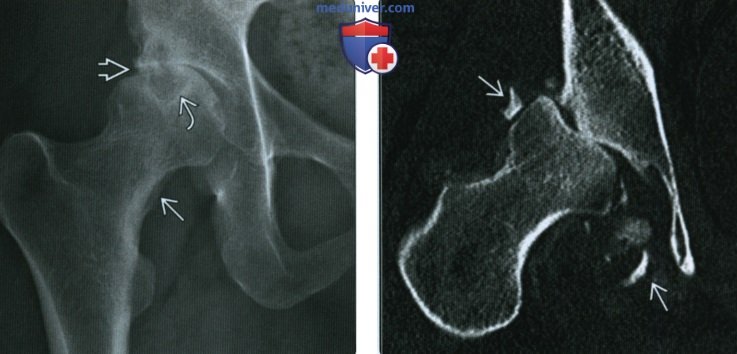
(Справа) КТ, корональная проекция, выполненная это-му же пациенту двумя месяцами позднее: тяжелая быстропрогрессирующая деструкция головки бедренной кости и вертлужной впадины. В суставе визуализируется большое количество дебриса. 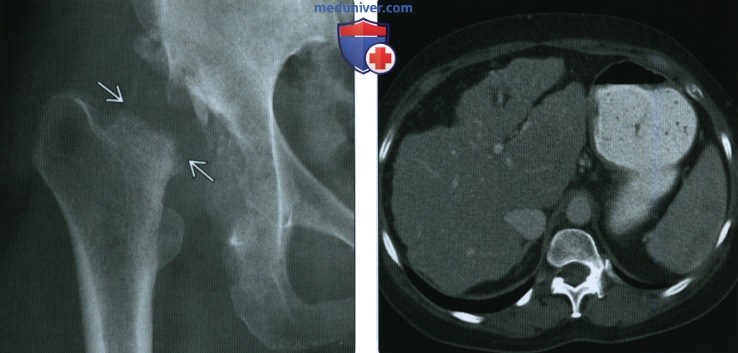
(Справа) КТ, аксиальная проекция: у этого же пациента визуализируется типичная для цирроза небольшая, узелково измененная печень. Наиболее частой причиной нейропатической остеоартропатии Шарко тазобедренного сустава является алкоголизм. В данном случае этиологический фактор подтверждается признаками цирроза печени.
1. Общая характеристика:
• Этиология:
о Первичное звено патогенеза неизвестно
о По-видимому, имеется исходное нарушение симпатической регуляции кровотока в костной ткани →
— Гиперемия и активная резорбция костной ткани
о Вторичный нейротравматический механизм запускает деструктивный цикл:
— Притупление болевых ощущений и проприорецепции →
— Расслабление скелетных поддерживающих структур →
— Хроническая нестабильность →
— Рецидивирующие повреждения на фоне нормального биомеханического воздействия, но неадекватной нагрузки на сустав →
— Фрагментация кости и дезорганизация сустава
о Диабет: преимущественное поражение периферических суставов (стопа, кисть)
о Спинная сухотка: позвоночник, коленный сустав > тазобедренный, голеностопный суетав/суставы стопы
о Сирингомиелия: поражение плечевого и лучезапястного суставов
о Повреждение спинного мозга: поражение позвоночника, каудальнее места повреждения (бесконтрольные движения):
— Активные пациенты с параплегией (пауэрлифтеры, спортсмены-колясочники) подвергают риску нестабилизированный отдел позвоночника
о Врожденная невосприимчивость к боли: поражение нижних конечностей (коленные, голеностопные суставы)
о Внутрисуставное введение стероидов: коленный сустав поражается чаще других
о Алкоголизм: поражение тазобедренного, плюснефаоанговых и межфаланговых суставов
о Амилоидоз: поражение коленных и голеностопных суставов
о Рассеянный склероз
о Менингомиелоцеле: поражаются голеностопный и межплюсневые суставы
о Неврологические состояния: болезнь Шарко-Мари-Тута, синдром Райли-Дея (дизавтономия)
о Нейропатия Навахо: сенсорно-моторная нейропатия; прогрессирующее поражение белого вещества ЦНС
2. Макроскопические и хирургические особенности:
• Значительное количество хрящевого и костного дебриса в пределах синовиальной оболочки
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Отек и нестабильность сустава
о До 30% пациентов сохраняют близкую к нормальной проприорецепцию; возможно снижение глубокой болевой чувствительности и проприорецепции
2. Демография:
• Возраст:
о Взаимосвязь с исходным заболеванием:
— Зависит от возраста первичного проявления диабета
— Врожденная невосприимчивость к боли: подростки
• Эпидемиология:
о У 15% пациентов с диабетом развиваются нейроостеоартропатические изменения суставов (Шарко)
о У 20% пациентов с сирингомиелией развиваются нейроостеоартропатические изменения суставов (Шарко)
о В мировом масштабе, у 10-20% пациентов со спинной сухоткой развиваются нейроостеоартропатические изменения суставов (Шарко)
3. Течение и прогноз:
• Быстропрогрессирующая деструкция
• Прогрессирующее нарушение соосности увеличивает риск изъязвления кожи и, в итоге, приводит к развитию остеомиелита
4. Лечение:
• При неэффективности консервативного лечения показаны реконструктивные вмешательства
• Артродез является сложной хирургической задачей: в 25% случаев наступает рецидив или развиваются тяжелые осложнения
е) Диагностическая памятка. Советы по интерпретации изображений:
• Дебрис и другие признаки могут визуализироваться на расстоянии от сустава, но даже при этом выявление первично-суставного характера изменений позволяет установить диагноз
ж) Список использованной литературы:
1. Peters EJ et al: Diagnosis and management of infection in the diabetic foot. Med Clin North Am. 97(5):91 1-46, 2013
2. Johnson PW et al: Diagnostic utility of T1-weighted MRI characteristics in evaluation of osteomyelitis of the foot. AJR Am J Roentgenol. 192(1):96-100, 2009
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 19.4.2021
При каком эндокринном заболевании формируется сустав шарко
Ревматические маски эндокринной патологии
Следующий раздел посвящен описанию артропатий, остеопатий при различных эндокринных заболеваниях и тактике лечения таких больных.
Изменения опорно-двигательного аппарата при СД:
Катаболическая направленность обмена при данном заболевании приводит к нарушению белковой матрицы скелета, вымыванию кальция и развитию остеопороза. Однако диффузный остеопороз редко достигает клинически значимой выраженности, проявляясь только в замедлении срастания переломов.
Процесс, как правило, односторонний, в 20% случаев может быть 2-х сторонним. Клиническая картина складывается из болевого синдрома в области пораженных суставов, деформации суставов, иногда с припухлостью. Часто болевой синдром выражен слабо или отсутствует, несмотря на выраженные рентгенологические изменения. Это связано с сопутствующей нейропатией и расстройствами чувствительности.
Рентгенологические изменения выражены в различной степени: от умеренного эпифизарного остеопороза, субхондрального склероза с краевыми остеофитами до патологической перестройки костной ткани, напоминающей перелом, вплоть до развития остеолизиса, секвестрации. Гистологически выявляются участки резорбции кости, разрастание соединительной ткани, асептические некрозы. Чаще эти изменения локализуются в плюсневых костях. Из-за нарушения глубокой чувствительности легко возникают растяжения связок, неустойчивость свода стопы, что одновременно с лизисом фаланг приводит к деформации стопы и ее укорочению. На фоне успешного лечения диабета, данные с-мы могут регрессировать.
и «ишемическую стопу» с развитием гангрены конечности.
Более подробно остановимся на формировании сустава Шарко при СД.
Заболевание начинается с покраснения, отека стопы, иногда с болевым синдромом. Нередко прослеживается связь с предшествующей травмой, декомпенсацией СД. В начальной стадии рентгенологические изменения отсутствуют. В дальнейшем на рентгенограммах обнаруживаются переломы костей стопы, явления остеолиза, фрагментация костей с репаративными процессами. Типична дезорганизация суставов стопы, стопа приобретает вид «мешка, наполненного костями» (по описанию английских авторов).
Костные изменения прогрессируют в течение нескольких месяцев после появления первых симптомов. Клинически определяется уплощение стопы, патологические движения в суставах. Боль на поздних стадиях отсутствует в связи с выраженной нейропатией. Интересно, что данные изменения аналогичны развивающимся при перерезке чувствительных стволов (т.е. при деафферентации). Прогноз ухудшается при присоединении трофических язв и инфицировании, с развитием флегмон и остеомиелита.
Безболезненное ограничение разгибания пястно-фаланговых и проксимальных межфаланговых суставов часто сочетается с изменениями кожи кистей. Кожа становится блестящей, восковидной. Иногда изменения со стороны кожи преобладают. В этих случаях говорят о псевдосклеродермических поражениях при сахарном диабете.
Патогенез синдрома тугоподвижности дискутируется. Высказывается предположение о влиянии сосудистой ишемии на структуру и синтез коллагена. Несомненно участие нейропатий в патогенезе этого синдрома.
Учитывая распространенную иммунокомплексную концепцию патогенеза диабетических микроангиопатий, нельзя исключить влияния иммунных расстройств на развитие артропатий при диабете.
Отмечают достоверное сочетание синдрома тугоподвижности суставов с ретинопатией у молодых больных с инсулинзависимым сахарным диабетом.
Наличие этого с-ма позволяет прогнозировать развитие нефропатии.
Изменения опорно-двигательного аппарата и сердечно-сосудистой системы при заболеваниях щитовидной железы.
Повышенный уровень тиреоидных гормонов приводит к отрицательному минеральному балансу с потерей кальция, что проявляется усиленной резорбцией кости и сниженном кишечном всасывании этого минерала. У больных гипертиреозом обнаруживаются низкие уровни метаболита витамина Д-1,25(ОН)2D, иногда гиперкальцемия и снижение уровня паратгормона в сыворотке. Клинически все эти нарушения приводят к развитию диффузного остеопороза. Возможны боли в костях, патологические переломы, колапс
позвонков, формирование кифоза.
Артропатия при тиреотоксикозе развивается редко, по типу гипертрофической остеоартропатии с утолщением фаланг пальцев и периостальными реакциями. Описывают тиреоидный акральный синдром (экзофтальм, претибиальная мексидема, выраженное утолщение пальцев, и гипертрофическая остеоартропатия), встречающийся у больных, получающих лечение по поводу тиреотоксикоза. Чаще чем артропатия, наблюдается миопатия с развитием мышечной слабости, иногда миалгиями.
Недостаточный уровень тиреоидных гормонов в органах и тканях ведет к снижению окислительных процессов и термогенеза, накоплению продуктов обмена, что ведет к тяжелым функциональным нарушениям ЦНС, развитию дистрофии тканей с формированием своеобразного слизистого отека (микседемы) за счет пропитывания тканей мукополисахаридами.
Довольно часто при этой патологии развиваются ревматологические синдромы, в частности артропатии и миопатии.
Клинически гипотиреоидная миопатия проявляется мышечной слабостью с миалгиями. Характерно снижение мышечной силы без видимой атрофии, напротив, иногда наблюдается псевдогипертрофия мышц за счет пропитывания мукопротеинами. Мышечная масса увеличивается, мышцы становятся плотными, тугоподвижными, хорошо контурируются (синдром Гоффманна). Чаще поражаются проксимальные отделы конечностей. Могут наблюдаться судороги, замедленная релаксация. Выраженность миопатии пропорциональна тяжести гипотиреоза.
Артропатия развивается у 20-25% больных миксидемой. Проявляется небольшой болью в суставах, припуханием мягких тканей, суставной ригидностью, иногда появлением невоспалительного выпота в полости суставов. У ряда больных в синовиальной жидкости обнаруживаются кристаллы пирофосфата кальция или ураты, не вызывающие четкой воспалительной реакции, что объясняют у таких больных снижением функциональной активности нейтрофильных лейкоцитов. Обычно поражаются коленные, голеностопные и мелкие суставы рук.
а рентгенограммах выявляют околосуставной остеопороз. Имеется сообщения о деструктивной артропатии с поражением коленных суставов (Bland et al.,1979), хотя прогрессирующая деструкция, образование эрозий нехарактерно.
Лабораторные признаки воспаления обычно не выражены. У больных с артропатией возможно небольшое увеличение СОЭ. У больных первичной миксидемой с четкой миопатией иногда может быть повышен уровень мышечных ферментов в сыворотке крови. Может наблюдаться асимптомная гиперурикемия.
Влияние гипотиреоза на развитие скелета наглядно демонстрирует описание больных щитовидной недостаточностью и кретинизмом. Эти люди имеют маленький рост (около 1 метра) и непропорционально укороченные конечности. Эффекты гипотиреоза у растущего ребенка проявляются в позднем возникновении и медленном росте постнатальных центров окостенения. Рентгенологически постнатальные центры окостенения демонстрируют неправильное объизвествление в виде «точечных эпифизов».
Такая «эпифизарная дисгенезия» наблюдалась у 23-х из 25 детей с гипотироидизмом. Заместительная терапия тиреоидными гормонами может привести к фактическому исчезновению эпифизарных изменений в течение 2-х лет.(П.А.Ревелл, 1993).
У взрослых с гипотиреозом наблюдается снижение клеточной активности в костях. Умеренный остеопороз развивается лишь при длительном и тяжелом течении.
Следует отметить, что у 30-80% больных гипотиреозом выявляется наличие жидкости в перикарде. В сочетании с другими проявлениями гипотиреоидного серозита (гидротораксом, асцитом), это может вызывать сложности в постановке диагноза и необходимость исключать диффузные заболевания соединительной ткани. Выпот в перикарде накапливается медленно, объем его от 10-30 до 100-150 мл. Тампонада сердца развивается очень редко. При исследовании экссудата, выявляют его невоспалительный характер. В отличие от аутоиммунных заболеваний, когда явления полисерозита возникают при высокой воспалительной активности,
лабораторные изменения при гипотиреоидном полисерозите минимальны.
Специфично поражение миокарда при гипотиреозе с развитием отека, набухания миофибрилл, тоногенной дилятацией полостей сердца, что приводит к увеличению размеров сердца на рентгенограммах и расширению границ сердечной тупости перкуторно. Эффективная заместительная терапия тиреоидными гормонами приводит к регрессии указанных симптомов.
Изменения опорно-двигательного аппарата при заболеваниях паращитовидных желез:
Клиническая картина первичного гиперпаратиреоза складывается из синдрома гиперкальцемии, который проявляется тошнотой, рвотой, общей слабостью, недомоганием, миалгиями, мышечной слабостью, полиурией, полидепсией, кальцинозом. Все эти изменения грубо коррелируют с уровнем кальция в сыворотке.
В зависимости от преобладающего поражения той или иной системы выделяют несколько клинических форм первичного гиперпаратиреоза: костную, почечную, желудочно-кишечную, сердечно-сосудистую и др.
Поражение костной системы протекают в виде генерализованной фиброзно-кистозной остеодистрофии (болезнь Реклинхаузена).
Клиническими проявлениями служат боли в костях, боли при пальпации, иногда деформация костей, патологические переломы. Часто поражаются кости грудной клетки и позвоночника с формированием деформаций: увеличивается грудной кифоз, деформируются грудинно-ключичные, грудинно-реберные сочленения.
В последнее время увеличилось число бессимптомных форм, когда изменения в костях являются рентгенологической находкой.
Тогда как обнаружение гигантских клеток в дистальном конце кости у коленного сустава у 20-30 летних пациентов говорит в пользу остеокластомы.
В области свода черепа на фоне остеопороза иногда встречаются участки перестройки с пятнистым склерозом («педжетоидного типа»).
Артропатия при гиперпаратиреозе является следствием поражения субхондральной кости. Кистовидная перестройка эпифизов напоминает изменения при остеоартрозе. Очень характерны явления поднадкостничного рассасывания костного вещества, чаще всего в концевых фалангах кистей, реже в области акромиального конца ключицы, верхних краев ребер.
Процесс ремодуляции кости приводит к образованию очагов кальциноза в хряще, что является причиной варусных или вальгусных деформаций конечностей. Очень часто при данном заболевании обнаруживаются явления хондрокальциноза (пирофосфатной артропатии), с развитием острых псевдоподагрических приступов.
На рентгенограммах в проекции суставной щели выявляются тени хондрокальциноза, повторяющие контур суставной поверхности кости.
Диагностика первичного гиперпаратиреоза проводится в два этапа: 1) Обнаружение гиперкальцемии (доказанный нормокальцемический гиперпаратиреоз встречается редко); 2) Исключение других причин гиперкальцемии, таких как миеломная болезнь, саркоидоз, перидозировка витамина D, метастазы злокачественных опухолей и т.д.
В отличии от других состояний, сопровождающихся гиперкальцемией, при первичном гиперпаратиреозе выявляется высокая концентрация хлоридов и низкий уровень бикарбонатов в плазме, а так же повышен или нормален уровень паратгормона. При гиперкальцемиях другого генеза соотношения хлоридов и бикарбонатов обратное, а уровень паратгормона всегда снижен.
При нормальном содержании кальция в сыворотке у больных гиперпаратиреозом назначение гипотиазида в дозе 1г в сутки приводит к повышению кальция, тогда как у здоровых лиц этого не происходит.
Поражение опорно-двигательного аппарата при заболевания гипофиза.
Увеличение суставных сумок, пролиферация хряща, уплотнение околосуставных тканей может симулировать наличие выпота в суставах.
Не редки явления хондрокальциноза. Часто встречается с-м запястного канала.
Похожие изменения наблюдаются при старческом анкилозирующем гиперостозе. Иногда приходится проводить диф. диагноз с болезнью Бехтерева. Диагностика обычно не представляет сложности, учитывая характерный внешний вид таких больных.
Лечение заключается в хирургическом удалении аденомы гипофиза или использовании лучевой терапии. Из медикаментозных средств используют антагонисты дофамина (1-дофа, парлодел). Если удается снизить концентрацию соматостатина, то клинические проявления акромегалии, включая изменения в суставах, костях, подвергаются обратному развитию.



