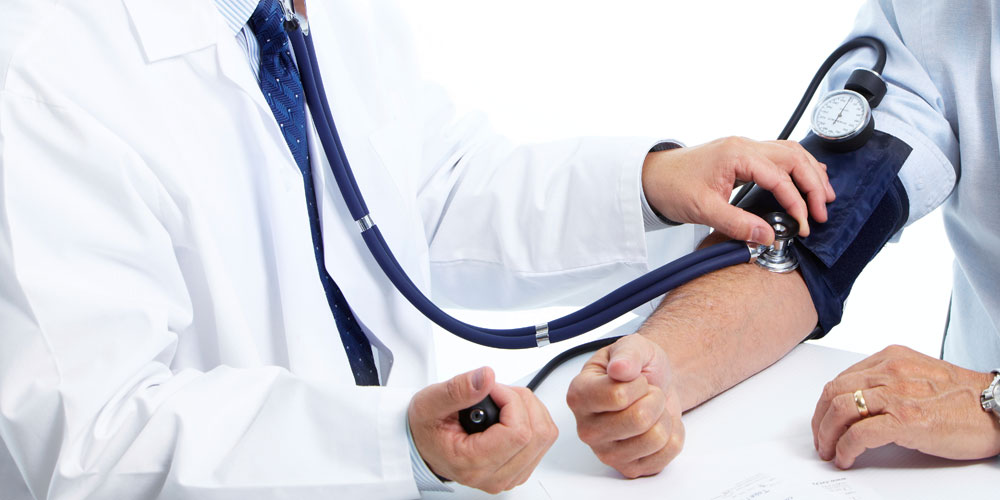
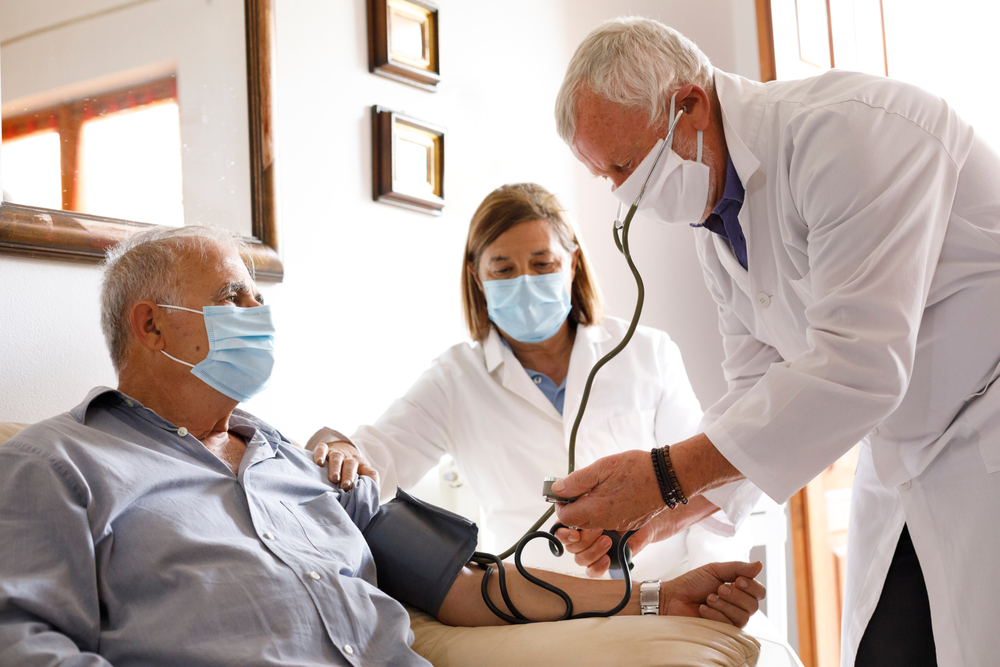
Гипертонический криз. Методы неотложной помощи.
Гипертонический криз – опасное осложнение гипертонической болезни, требующее неотложной помощи. Каждый человек, страдающий гипертонической болезнью, должен помнить о том, что гипертонический криз может возникнуть практически в любой момент. Поэтому знать, как оказать первую помощь при резком повышении артериального давления, должны знать не только все гипертоники, но и их близкие. Гипертонический криз — значительное, внезапное повышение артериального давления с нервно-сосудистыми и гуморальными нарушениями. Возникновению гипертонических кризов способствует острое нервно-психическое перенапряжение, чрезмерное употребление алкоголя, резкие изменения погоды, отмена гипотензивных препаратов и др.
Выделяют гипертонический криз I и II типов и осложненный.
Гипертонический криз I типа развивается быстро, появляются резкая головная боль, головокружение, тошнота, мелькание перед глазами, может возникать рвота. Больные возбуждены, ощущают чувство жара, дрожь во всем теле. На коже шеи, лица, а иногда и груди появляются красные пятна. Кожа на ощупь влажная. Могут возникать усиленное сердцебиение и ощущение тяжести за грудиной. Отмечается тахикардия. Артериальное давление повышено, преимущественно систолическое (до 200 мм рт. ст. и выше). Нередко криз заканчивается обильным мочеиспусканием.
Гипертонический криз II типа чаще развивается у больных гипертонической болезнью II-III стадии при недостаточно эффективном лечении или нарушении режима жизни. Симптомы криза развиваются более медленно, но весьма интенсивно. В течение нескольких часов нарастает головная боль. Появляются тошнота, рвота, вялость, ухудшаются зрение и слух. Пульс напряжен, но не учащен; Артериальное давление резко повышено, преимущественно диастолическое (до 140-160 мм рт. ст.).
Осложненный гипертонический криз может протекать по церебральному, коронарному или астматическому варианту. В отличие от неосложненного гипертонического криза при осложненных вариантах криза на фоне высокого артериального давления могут развиваться острая коронарная недостаточность, острая левожелудочковая недостаточность (сердечная астма, отек легких), острое нарушение мозгового кровообращения (гипертоническая энцефалопатия, преходящее нарушение мозгового кровообращения или инсульт).
При развитии гипертонического криза, особенно осложненного, необходимо вызвать бригаду скорой помощи.
Доврачебная помощь при гипертоническом кризе заключается в незамедлительном принятии следующего комплекса мер.
Обеспечить больному состояние полного покоя. Ему противопоказано ходить и проявлять какую-либо физическую активность, нужно уложить его в удобное полусидячее положение при помощи подушек. Если приступ произошел на улице, нужно подложить под его спину свернутую одежду и другие подручные средства. Голова всегда должна быть выше уровня тела для предотвращения повышенного притока крови и снижения нагрузки на сосуды головного мозга.
Снизить яркость освещения возле больного и по возможности обеспечить максимальную тишину и отсутствие внешних раздражителей. Окружающие должны вести себя спокойно и не поддаваться панике, так как нервозность моментально передается больному.
Поскольку криз затрудняет дыхание, необходимо расстегнуть стесняющую одежду, расслабить воротник, шарф, галстук и т.д. Если больной находится в помещении, то нужно обеспечить ему приток свежего воздуха, однако важно следить, чтобы он не простудился.
Ноги пострадавшего нужно хорошо согреть: приложить к ним грелку, пластиковую бутылку с горячей водой, можно поставить на икроножные мышцы горчичники.
При невозможности дать больному его обычное лекарство или, если он вообще ранее не принимал гипотензивных препаратов, ему можно дать таблетку Нифедипина 10 мг (но только в том в случае, если у него нет выраженной тахикардии и стенокардии). Препарат эффективно снижает давление. При наличии заболеваний сердца или сведений о непереносимости пациентом нифедипина, препарат можно заменить каптоприлом12,5-25 мг, он нормализует артериальное давление, защищает сердце и предупреждает развитие нефропатии. Кроме того, в отличие от нифедипина, каптоприл не вызывает сонливости, головокружения и тахикардии. При гипертоническом кризе первого типа целесообразно использовать анаприлин 40 мг внутрь или под язык в измельченном виде. При гипертоническом кризе второго типа используют мочегонные препараты, например, фуросемид 20-40 мг.
Целесообразно дать больному 40 капель корвалола для снятия тревожности, паники и страха смерти, которые обычно охватывают человека в состоянии гипертонического криза. Вместо корвалола подойдет валокордин, настойка валерианы или пустырника.
При сердечных болях дать пациенту валидол или нитроглицерин, но последний нужно применять очень осторожно: он расширяет сосуды и может спровоцировать коллапс.
При возможности следует организовать мониторинг артериального давления, записывать показания тонометра, частоту пульса и дыхания каждые 15-20 минут до прибытия врача.
Некоторые пациенты ошибочно полагают, что быстрое снижение артериального давления до привычных цифр поможет быстро избавиться от симптомов, сопровождающих гипертонический криз. Ни в коем случае резко снижать давление нельзя, это может привести к возникновению коллапса, сопровождающего потерей сознания. В тяжелых случаях это может привести к развитию ишемических изменений в головном мозге и других органах в результате обеднения кровотока.
Медработники купируют гипертонический криз, руководствуясь медицинским протоколом. В нем описывается стандарт предоставления помощи для каждого конкретного заболевания. Больных с некупирующимся или осложненным гипертоническим кризом, а также больных с неосложненным, но впервые возникшим гипертоническим кризом, после оказания им экстренной врачебной помощи следует госпитализировать в кардиологическое или терапевтическое отделение.
Насколько опасно влияние низкого давления на сердце
В целом влияние низкого давления на сердце выражается в невозможности транспортирующего кровь органа полно.
В целом влияние низкого давления на сердце выражается в невозможности транспортирующего кровь органа полноценно выполнять свои функции. В результате возникает гипотония – одно из распространенных патологических состояний сердечно-сосудистой системы.
Пониженное артериальное давление может возникнуть на фоне развития вегетососудистой дистонии, болезней сердца, желудка, а также при большой кровопотере, наличии ряда психологических болезненных состояний (депрессия, бессонница и другие).
В Международном центре охраны здоровья ведут прием опытные врачи-кардиологи, способные решить даже сложные задачи. Записаться на прием можно, позвонив по номеру 8(495)681-23-45
Основное проявление гипотонии – ухудшение интенсивности кровотока в периферических кровеносных сосудах. Как следствие, нарушается питание органов кислородом, прочими полезными компонентами крови.
Помимо выраженных клинических проявлений, данное патологическое состояние опасно развитием различных осложнений. Особенно важно следить за артериальным давлением в случае диагностирования почечных и сердечных патологий. Это обстоятельство может явиться следствием развития ряда других патологических состояний. Однако, такие прогнозы возможны лишь при особых состояниях сердца.
Низкое давление – есть ли опасность?
Специалисты уверены – низкое артериальное давление неблагоприятно сказывается на общем состоянии организма. Человек может испытывать головокружение, слабость, тяжесть в ногах, часты быстрая утомляемость и «туманность» в голове. Впрочем, данное состояние редко оказывается опасным для деятельности условно здоровой сердечно-сосудистой системы.
Врачи рекомендуют начинать волноваться лишь при систематическом проявлении гипотонии на фоне развития прочих заболеваний сердца. В этом случае влияние низкого давления на сердце более вероятно.
По мнению кардиологов перманентное (постоянное) состояние гипотонии при диагностируемом патологическом состоянии сердца может оказать негативное влияние на развитие имеющихся сердечных заболеваний, к которым относятся увеличение одного из желудочков сердца, неравномерное растяжение мышечного органа и др.
Методы лечения гипотонии
Лечебное воздействие на состояние пониженного артериального давления может быть разным. Первый тип лечения – это снятие симптоматических проявлений заболевания.
Второй тип – влияние на источник гипотонии. При обнаружении неполадок в эндокринной системе больному может быть назначена гормонотерапия. Если давление понижено из-за желудочно-кишечных заболеваний, пациенту прописывается диетическое питание. При выявлении почечных недугов, специалисты регулируют состояние мочеполовой системы при помощи антибиотиков и иных препаратов.
Первичные признаки гипотонии могут корректироваться изменением режима дня. Как правило, специалист советует пациенту больше отдыхать (полноценный 8-часовой сон) и больше двигаться (умеренные физические нагрузки).
Хроническое состояние гипотонии регулируется общими «сосудодвигательными» препаратами. Такие лекарственные средства являются, в большинстве своем гомеопатическими. Лимонник, женьшень, радиола, эхинацея, препараты на основе кофеина могут стать полезными пищевыми добавками для нормализации кровяного давления.
При отсутствии лечения низкого давления, развивающегося на фоне прочих сердечных недугов, гипотония может стать причиной развития более опасной болезни сердца. Для предупреждения нежелательных последствий необходимо внимательное отношение к собственному здоровью, своевременное диагностирование и адекватное лечение гипотонии.
Если вам необходимо получить профессиональную консультацию врача, сделать обследование или провести лечение. Записаться на прием можно, позвонив по номеру 8 (495) 681-23-45
Гипертонический криз: как распознать угрозу

Если удается выявить причины артериальной гипертензии, то ее считают вторичной или симптоматической. При отсутствии явной причины она называется первичной, или гипертонической болезнью. Последняя встречается гораздо чаще, ею болеют больше 90% людей с повышенным давлением.
Артериальной гипертензией страдает 30-45% взрослого населения. До 50-летнего возраста заболевание чаще наблюдается у мужчин, после 50 лет – у женщин. Артериальная гипертензия — главный фактор риска развития сердечно-сосудистых заболеваний: инфарктов, инсультов, патологий почек.
Почему высокое давление нужно лечить?

Кроме того, при высоком давлении в артериальном русле сердцу нужно приложить больше усилий, чтобы вытолкнуть кровь. Поэтому сердце гипертрофируется — увеличивается масса сердечной мышцы. Сердечная мышца растет быстро, а сосуды, которые ее питают — медленно. Интенсивность кровотока в сердце падает, что ведет к стенокардии — болям за грудиной.
Факторы риска гипертонии:
— возраст старше 55 лет
— избыточная масса тела
— потребление алкоголя, курение
— низкая физическая активность
— высокий холестерин
— сахарный диабет
— наследственность
Как отличить высокое давление от гипертонического криза?
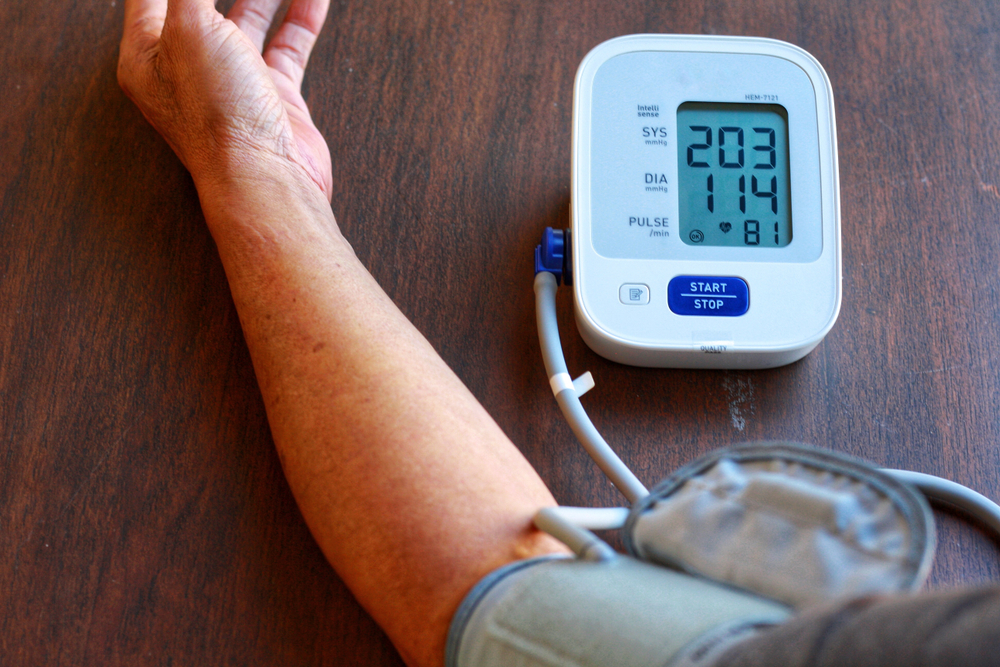
— Тошнота и рвота
— Несвязная речь
— Спутанность сознания
— Нарушение зрения
— Изменение мимики
— Боли в сердце
— Одышка
Почему это происходит?
В норме в ответ на повышение давления сосуды расширяются, тем самым компенсируя состояние и защищая стенку сосудов и органы от поражения. При кризе на высоких цифрах артериального давления происходит срыв компенсаторных возможностей организма и сосуды сужаются, тем самым еще больше повышая давление. Через суженные сосуды кровь хуже притекает к органам, и они испытывают состояние ишемии. Особенно страдают мозг, сердце и почки.
Что делать, если у вас криз?

Почему именно каптоприл?
Время действия препарата — 40 минут. Это не слишком быстро и не слишком медленно. Нельзя сбивать давление быстро — резкое падение давления приведет к инсульту. При этом эффект нужен не через 3-4 часа, как действуют другие препараты, а быстрее, поэтом это не слишком медленно.
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 2
Факторы и группы риска
Благодаря многочисленным популяционным исследованиям, была выявлена группа факторов риска внезапной коронарной смерти (ВКС), которые являются общими с ишемической болезнью сердца (ИБС):
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
Рис. 1. Трепетание желудочков
3. При асистолии сердца ЭКГ регистрирует изолинию, какие- либо волны или зубцы отсутствуют.
Рис. 2. ЭКГ при электромеханической диссоциации сердца
Дифференциальный диагноз
Лечение
Алгоритм неотложной помощи при внезапной сердечной смерти
Наружный массаж сердца, разработанный Кувенховеном, осуществляется с целью восстановления перфузии жизненно важных органов путем последовательных сдавлений грудной клетки руками.
Важные аспекты:
Прогноз
Профилактика
Первичная профилактика внезапной коронарной смерти (ВКС) у больных ИБС включает в себя медицинские и социальные мероприятия, проводимые у лиц, имеющих высокий риск ее наступления.
Комплекс мероприятий первичной профилактики:
Остановка сердца с успешным восстановлением сердечной деятельности (I46.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Различают 3 вида состояний, развивающихся после прекращения деятельности сердца:
Реанимация в терминальной стадии любой неизлечимой болезни не имеет перспектив и не должна применяться.
Абсолютное противопоказание к оживлению – выраженные гипостатические пятна в отлогих частях тела, являющиеся достоверным признаком биологической смерти.
Дополнительные признаки:
— изменение цвета кожных покровов (очень бледный или цианотичный);
— расширение зрачков.
Наличие любых трех из четырех основных признаков в любой комбинации дает право поставить диагноз «клиническая смерть» и начать проведение с ердечно-легочной и церебральной реанимации ( СЛЦР ).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Виды прекращения сердечной деятельности:
На основе учета степени и характера нарушения проводимости может быть построена рациональная классификация видов остановки сердца.
Первая группа нарушений проводимости сердца включает нарушения проведения возбуждений между различными отделами сердца, при этом возбудимость и сократимость миокарда внутри каждого отдела сердца сохраняются.
К данной группе относятся:
— асистолия всего сердца вследствие нарушений и полной блокады проводимости между синусовым узлом и предсердиями;
— асистолия желудочков в результате полной поперечной блокады;
— резко выраженная желудочковая брадикардия (меньше 30 сокращений в минуту) при неполной блокаде проводимости между предсердиями и желудочками или при наличии редкого автоматизма идиовентрикулярного происхождения.
Вторая группа нарушений проводимости сердца включает нарушения проведения возбуждения внутри проводящей системы желудочков, из-за чего координированность сокращений миокарда желудочков нарушается.
К данной группе относятся:
— фибрилляция и трепетание желудочков;
— пароксизмальная тахикардия, связанная с нарушением внутрижелудочковой или внутрипредсердной проводимости.
Этиология и патогенез
Привести к остановке сердца могут как кардиальные, так и некардиальные причины.
Заболевания сердца, способные привести к остановке сердца
I. Ишемическая болезнь сердца
Возможные причины электрической нестабильности миокарда:
— острая или хроническая ишемия миокарда;
— постинфарктное ремоделирование сердца с развитием хронической сердечной недостаточности.
II. Другие кардиальные причины:
1. Травма (часто с развитием тампонады).
2. Тяжелый стеноз устья аорты.
3. Прямая кардиостимуляция, катетеризация полостей сердца, коронарография (асистолия является одним из возможных осложнений).
4. Инфекционный эндокардит.
5. Кардиомиопатии (гипертрофическая кардиомиопатия, дилатационная кардиомиопатия, алкогольная кардиопатия, «сердце спортсмена»).
6. Синдром низкого выброса.
7. Миокардит (например, при дифтерии, гриппе).
8. Экссудативный перикардит (тампонада сердца с развитием электромеханической диссоциации и асистолии возникает при скоплении большого количества жидкости).
III. Экстракардиальные причины, способные привести к остановке сердца.
1. Циркуляторные:
— гиповолемия (в особенности в результате кровопотери);
— анафилактический, бактериальный или геморрагический шок;
— напряженный пневмоторакс, особенно у пациентов с легочными заболеваниями, травмой грудной клетки или находящихся на искусственной вентиляции легких;
— вазо-вагальный рефлекс (остановка сердца при ударе по передней брюшной стенке);
— тромбоэмболия крупных ветвей легочной артерии.
2. Респираторные:
3. Метаболические:
— острая гиперкальциемия (гиперкальциемический криз при первичном гиперпаратиреозе);
— переохлаждение (снижение температуры тела ниже 28 о С);
— тампонада сердца при уремии;
— гиперадреналинемия (гиперпродукция и усиленный выброс в кровь катехоламинов на высоте сильного психоэмоционального стресса).
4. Побочные эффекты при приеме следующих препаратов:
— средства для наркоза;
— недигидропиридиновые антагонисты кальция;
— препараты, удлиняющие интервал Q–T (дизопирамид, хинидин);
— передозировка сердечных гликозидов.
5. Разные причины:
— электротравма (поражение током, ударом молнии, осложнение электроимпульсной терапии при неадекватном использовании);
— асфиксия (в том числе утопление);
— сепсис, тяжелая бактериальная интоксикация;
— цереброваскулярные осложнения, в частности кровотечения;
— модифицированные диетические программы борьбы с излишней массой тела, основанные на приеме жидкости и белка.
Патогенез остановки сердца
Факторами, вызывающими электрическую нестабильность миокарда, могут выступать его острая или хроническая ишемия, повреждение, постинфарктное ремоделирование сердца с развитием хронической сердечной недостаточности.
Экспериментально выявлены следующие механизмы развития электрической нестабильности миокарда:
1.На клеточно-тканевом уровне появляется гетерогенность сократительного миокарда в результате чередования кардиомиоцитов с различной активностью оксиредуктаз, их диссеминированные повреждения, гипертрофия, атрофия и апоптоз. Наблюдается развитие интерстициального отека и явлений кардиосклероза, нарушающих консолидацию клеток миокарда в функциональный синцитий.
2. На уровне субклеточных структур:
— снижение и зональное насыщение плазмолеммы холестерином;
— изменение плотности бета-адренорецепторов и соотношения активности сопряженных с ними аденилатциклазы и фосфодиэстеразы;
— снижение объемной плотности Т-системы и нарушение ее контактов с цистернами саркоплазматического ретикулума;
— модификация вставочных дисков с разобщением некрусов;
— пролиферация митохондрий и их функциональное ассоциирование на значительной территории наиболее адаптированных кардиомиоцитов.
Выраженность выявленных изменений положительно коррелирует с достоверными нарушениями проведения электрических импульсов в миокарде.
Весомое значение имеют также механическое растяжение волокон миокарда вследствие дилатации камер сердца; гипертрофия сердечной мышцы и нарушения нейрогуморальной регуляции сердечного ритма, электролитного обмена, кислотно-основного состояния; гиперкатехоламинемия.
Возможно чередование периодов асистолии и резкой брадикардии с эпизодами фибрилляции желудочков или желудочковой тахикардии.
При экстракардиальных причинах патогенез умирания различен: при большой кровопотере деятельность сердца угасает постепенно; при гипоксии, асфиксии и раздражении блуждающих нервов возможна мгновенная остановка сердца.
Массивная эмболия сосудов легкого приводит к циркуляторному коллапсу и смерти в течение нескольких минут приблизительно в 10% случаев; некоторые пациенты умирают спустя какое-то время при прогрессирующей правожелудочковой недостаточности и гипоксии.
Использование модифицированных диетических программ, направленных на снижение массы тела с применением белков и жидкости, может приводить к развитию первичной дегенерации атриовентрикулярной проводящей системы с внезапной смертью при отсутствии тяжелого коронарного атеросклероза; часто при этом обнаруживается трифасцикулярная атриовентрикулярная блокада.
При ряде состояний (гипотермия, гиперкалиемия, острый миокардит, неадекватное применение ряда лекарственных препаратов) развитие асистолии может быть опосредовано остановкой или блокадой синусно-предсердного узла с последующим угнетением нижерасположенных пейсмекеров или синдромом слабости синусового узла, сопровождаемым обычно нарушением функции проводящей системы.
Фибромы и воспалительные процессы в области синусно-предсердного или предсердно-желудочкового узлов иногда могут привести к внезапной смерти у людей, не имевших ранее признаков болезни сердца.
При цереброваскулярных расстройствах внезапная остановка сердца чаще опосредована субарахноидальным кровоизлиянием, внезапным изменением внутричерепного давления или поражением ствола мозга.
Патогенез остановки сердца может варьировать в пределах действия одного этиологического фактора. Например, рефлекторная остановка дыхания может возникать при механической асфиксии, как результат непосредственного сдавления каротидных синусов. В иной ситуации могут сдавливаться крупные сосуды шеи, трахеи, может наблюдаться перелом шейных позвонков, что обуславливает несколько другой патогенетический оттенок непосредственного механизма остановки сердца. При утоплении вода может быстро залить трахеобронхиальное дерево, выключив альвеолы из функции оксигенации крови; в другом варианте механизм смерти определяют первичный спазм голосовой щели и критический уровень гипоксии.
Наиболее разнообразны причины «наркозной смерти»:
— рефлекторная остановка сердца в результате недостаточной атропинизации больного;
— асистолия как следствие кардиотоксического действия барбитуратов;
— выраженные симпатомиметические свойства некоторых ингаляционных анестетиков (фторотан, хлороформ, трихлорэтилен, циклопропан).
В ходе анестезии первичная катастрофа может возникнуть в сфере газообмена («гипоксическая смерть»).
При травматическом шоке главным патогенетическим фактором является кровопотеря. Однако в ряде наблюдений при травматическом шоке на первый план выступают первичные расстройства газообмена (травмы и ранения груди); интоксикация организма продуктами клеточного распада (обширные раны и размозжения), бактериальными токсинами (инфекция); жировая эмболия; выключение жизненно важной функции сердца, головного мозга в результате их прямой травмы.