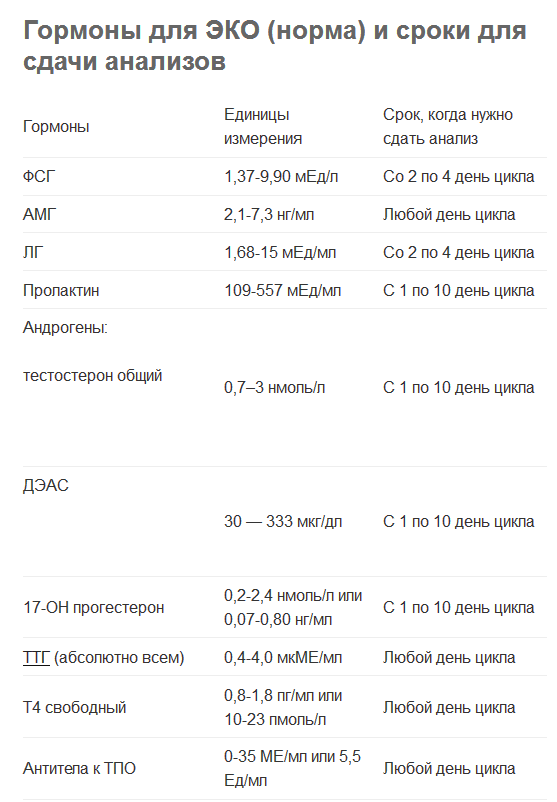
Особенности программы ЭКО при сниженном овариальном резерве
Для разработки индивидуальной программы ЭКО у каждой женщины оценивается овариальный резерв.
Что такое овариальный резерв?
Овариальный резерв характеризует репродуктивную способность женщины и определяется несколькими параметрами.
Антимюллеров гормон (АМГ) – характеризует «возраст» яичников, содержание в них потенциальных яйцеклеток и репродуктивную функцию женщины, определяет шансы естественного зачатия в конкретный период времени. После 30 лет отмечается неизбежное снижение данного гормона. Также негативно на запас фолликулов и АМГ влияют оперативные вмешательства на яичниках, эндометриоз, воспалительные заболевания органов малого таза. Уровень АМГ менее 1 нг/мл является признаком значительного снижения овариального резерва и снижения вероятности наступление самостоятельной беременности.
Определение количества фолликулов и объема яичников. Чем меньшее число фолликулов определяется при ультразвуковом исследовании на 2-4 день цикла, тем ниже возможности репродуктивной системы к зачатию.
При планировании беременности в возрасте старше 35 лет у женщин наблюдаются те или иные признаки физиологического снижения запаса яйцеклеток. В таких случаях для обретения радости материнства широко применяются программы вспомогательных репродуктивных технологий.
Бедный ответ яичников на стимуляцию
В программах ЭКО в старшем репродуктивном возрасте нередко имеются сложности, например, бедный ответ яичников на стимуляцию. В таких случаях созревает менее 4 фолликулов, вследствие чего очень мало количество качественных яйцеклеток и пригодных к переносу в полость матки эмбрионов. Более частое формирование мутаций у эмбрионов, полученных у женщин старшего возраста с низким резервом, приводит к уменьшению частоты наступления беременности и повышению вероятности неразвивающихся беременностей и выкидышей.
К сожалению, в позднем репродуктивном возрасте нередко женщины сталкиваются с проблемами неэффективности программ ЭКО со своими клетками, тогда на помощь приходят методики, использующие донорские ооциты молодой женщины, что позволяет достичь успешной имплантации и наступления беременности. В условиях нашей клиники проводятся программы с донорскими биоматериалами, что позволяет обрести радость материнства.
ЭКО по ОМС в 2021 году
Новый порядок вступления и прохождения программы ЭКО (экстракорпорального оплодотворения) в 2021 году в рамках обязательного медицинского страхования
Лечащий врач (репродуктолог) при наличии показаний к лечению бесплодия методом ЭКО выдает направление на ЭКО или криоперенос по ОМС.
При наличии полиса ОМС вы можете получить следующие медицинские услуги отделения ВРТ:
При прохождении программы ЭКО по ОМС дополнительно за счет личных средств возможно:
Показаниями для проведения программы ЭКО и переноса криоконсервированных эмбрионов являются:
Ограничения для прохождения программы ЭКО по ОМС в 2021 году:
Базовая программа ЭКО по ОМС включает следующие этапы:
а) овариальная стимуляция;
б) пункция фолликулов яичников для получения ооцитов;
в) инсеминация ооцитов специально подготовленной спермой мужа (партнера) методом ЭКО или путем инъекции сперматозоида в цитоплазму ооцита;
г) культивирование эмбрионов;
д) перенос эмбрионов в полость матки (допускается перенос не более 2-х эмбрионов; пациенткам с отягощенным акушерским анамнезом и патологией матки показан селективный перенос 1 эмбриона);
е) криоконсервация эмбрионов;
ж) разморозка криоконсервированных эмбрионов;
з) внутриматочное введение размороженного эмбриона, в том числе донорского.
Эффективность проведенных в 2021 году программ ЭКО и криопереносов составила 42%.
Запись к нашим докторам Шутько Алексей Игоревич иКиселева Юлия Викторовна по телефону +79780404985
ЭКО и АМГ
Лебедева Марина Юрьевна
АМГ – антимюллеровый гормон играет важную роль в организме женщины, который вырабатывается гранулезой, расположенной в фолликулах яичников. Она отвечает за выработку яйцеклеток, пол эмбриона, участвует в сперматогенезе.
Выработка антимюллерового гормона не зависит от уровня гонадотропинов, которые отвечают за работу яичников, а также от менструального цикла. Поэтому даже при нормальном цикле его уровень может быть низким.
Если АМГ вырабатывается в недостаточном количестве, это приводит к бесплодию, а также к неудачному ЭКО-протоколу. Так, перед экстракорпоральным оплодотворением женщине назначается анализ на уровень АМГ. Если содержание низкое, врач не гарантирует успех ЭКО – в момент стимуляции яичники могут не отреагировать на проведенную гормонотерапию, но при желании пациентки провести процедуру, предпринимаются соответствующие меры.
Нормы АМГ для ЭКО
Анализ АМГ при ЭКО делается на третий день менструального цикла, также он показывает картину других показателей, важных при зачатии – уровня АМН и ингибитора В. У женщин репродуктивного возраста нормой считается уровень показателя в пределах 2-4 нг/мл. Это свидетельствует о хорошем овариальном резерве и нормальной работе яичников.
При снижении показателя до 1 нг/мл имеет место их плохая функциональность, недостаточный запас фолликулов, истощение половых желез, что плохо для экстракорпорального оплодотворения. Высокое содержание гормона также негативно влияет на исход процедуры.
Низкое содержание антимюллерового гормона не влияет на исход ЭКО, а именно, на приживаемость подсаженного эмбриона. Проблемы возникают в процессе стимуляции, когда яйцеклеток недостаточно, а также при оплодотворении, что связано с их плохим качеством. Это может препятствовать формированию эмбриона.
По мнению специалистов, для ЭКО минимальный уровень АМГ может составлять 0,8 нг/мл, не ниже.
Какие нормы существуют к сдаче анализа на уровень АМГ
Чтобы анализ на АМГ был максимально информативным, существуют правила подготовки, которым должна следовать пациентка. А именно:
Нельзя сдавать пробу в период заболеваний, ОРВИ, других инфекций, а также после интенсивных занятий спортом в течение длительного периода времени. Оптимальный период для сдачи – 3-5й день менструального цикла.
Показаниями для сдачи АМГ является:
Возможно ли проведение ЭКО с низким АМГ?
Если терапия не оказала должного воздействия на работу яичников, исходя из возраста пациентки, программа корректируется до получения эффекта. При успешной стимуляции доктор переходит к дальнейшим этапам ЭКО – пункции яичников и оплодотворению яйцеклеток. По истечении 3-5 дней после оплодотворения, когда яйцеклетка начала активно делиться, проводится вживление эмбрионов в матку.
Последующие несколько недель пациентка находится под наблюдением репродуктолога, наблюдающего за приживаемостью зародыша и состоянием пациентки. Если процедура прошла успешно, отклонений нет, беременную переводят на учет в женскую консультацию.
ЭКО при низком АМГ
Низким уровнем антимюллерового гормона считается показатель в пределах 0,3-2,2 нг/мл, но если показатель ниже 0,8 процедура проводится только по настоянию пациентки, что обусловлено малой вероятностью положительной реакции яичников на гормоностимуляцию. В зависимости от результатов анализов на АМГ, при низкой концентрации вещества могут применяться различные ЭКО-протоколы. Под ними следует понимать схему лечения для стимуляции яичников. А именно:
При низком овариальном резерве также может назначаться трансдермальный тестостерон, андрогены, в лютеиновую фазу – эстрогены, препараты ЛГ и ХГЧ, Л-аргинин. Показаны процедуры на улучшение микроциркуляции, фито-, гирудотерапия, кортикостероиды.
ЭКО с низким АМГ и высоким ФСГ
ФСГ – фолликулостимулирующий гормон, вырабатываемый гипофизом, влияющий на рост фолликулов с качественными яйцеклетками. При низком уровне АМГ повышается выработка ФСГ, что негативно сказывается на созревании яйцеклеток, соответственно и на ЭКО – невозможно провести процедуру оплодотворения.
Если содержание ФСГ невысокое, есть шансы, что экстракорпоральное оплодотворение пройдет успешно. Для этого назначается короткий протокол с минимальной гормоностимуляцией яичников с целью получения нескольких качественных клеток.
Если уровень фолликулостимулирующего гормона значительно превышает гранично допустимую норму – 40 и выше мМЕ/мл, ЭКО проводится с использованием донорской яйцеклетки. Но высокое содержание ФСГ – не приговор, так как его уровень может меняться, на что влияют следующие факторы:
Чтобы определить точную причину повышения ФСГ, врач назначает дополнительные обследования.
ЭКО и высокий АМГ
Высокое содержание антимюллерового гормона говорит о наличии патологий в организме женщины. Чаще это поликистоз яичников или гранулезные образования в них, отсутствие овуляции, задержки в половом развитии. Также спровоцировать повышение АМГ может курение, злоупотребление спиртным, обострение хронических заболеваний, психоэмоциональные стрессы. Наиболее частой причиной высокого АМГ является СПКЯ – синдром поликистоза яичников.
Высоким считается показатель, если концентрация гормона превышает 6,8 нг/мл. Это не является препятствием к проведению ЭКО, но определенные риски есть. В процессе стимуляции существует вероятность осложнений в виде ГСЯ (гиперстимуляция яичников), для которой характерна сильная отечность, ухудшение кровообращения в ОМТ (органах малого таза).
В единичных случаях ГСЯ приводит к летальному исходу. Чтобы исключить малейшие риски, при высоком уровне антимюллерового гормона экстракорпоральное оплодотворение осуществляется с собственными яйцеклетками, без стимуляции. Если есть показания, может проводиться минимальная гормоностимуляция, при проведении которой пациентка находится под наблюдением репродуктолога.
Ответы на популярные вопросы
Как повысить АМГ у женщин?
АМГ количественный показатель, который значительно повысить невозможно.
Повышен АМГ при планировании беременности, что делать?
Все зависит от клинических симптомов, анамнеза и цифр АМГ. Возможно понадобится стимуляция овуляции, а возможно и оперативное лечение. Решает врач.
ЭКО и донорство половых клеток: изменения законодательства в 2021 году
С 1 января 2021 вступили в силу новые правила применения вспомогательных репродуктивных технологий (ВРТ). Ранее всё, что касалось ВРТ и донорства половых клеток, было регламентировано приказом Минздрава РФ от 30.08.2012 г. № 107н.
Теперь он утратил силу, и ему на смену пришел приказ Минздрава РФ от 31 июля 2020 г. № 803н. В новый документ были внесены многие изменения, о которых нужно знать людям, решившим воспользоваться услугами клиник репродукции и банков половых клеток.
В приказе № 803н появились важные дополнения, касающиеся показаний к ВРТ и порядка их применения, суррогатного материнства, обследования доноров яйцеклеток и сперматозоидов, а также обновленные требования к клиникам репродуктивной медицины.
Изменения, касающиеся ЭКО и криоконсервации половых клеток
В обновленном приказе введена базовая программа ВРТ.
В нее входят следующие процедуры:
Все эти процедуры могут быть проведены бесплатно, по полису ОМС. Но генетические исследования и использование донорских клеток, эмбрионов пациентам придется оплачивать самостоятельно.
Устаревшая версия приказа предписывала проводить обследование для определения причин бесплодия в течение 3–6 месяцев. Теперь эта формулировка изменена – «до 6 месяцев». Кроме того, регламентированы сроки годности результатов обследования, которое нужно пройти перед искусственной инсеминацией и ЭКО.
Сократился список противопоказаний к ЭКО. Из него убрали ихтиоз, невральную амиотрофию Шарко – Мари, гемофилию, мышечную дистрофию Дюшенна и другие заболевания, наследование которых сцеплено с полом. Закон предписывает направлять для применения ЭКО или замороженных эмбрионов, вне зависимости от статуса фертильности, всех пациентов, нуждающихся в предимплантационном генетическом тестировании, у которых повышен риск рождения детей с наследственными патологиями, подтвержденный обследованием хотя бы одного из будущих родителей. Также обновлен список противопоказаний к ВРТ.
Появилось новое показание к применению донорской спермы: у женщины отрицательный резус-фактор и тяжелая Rh-изоиммунизация, а у ее партнера – положительный резус-фактор.
Изменения в программах обследования доноров яйцеклеток и сперматозоидов
Появились некоторые изменения в обследовании доноров половых клеток. Больше не нужно проводить анализ крови на вирус простого герпеса. Зато для женщин-доноров стало обязательным цитогенетическое исследование (обнаружение аномалий в количестве и структуре хромосом), определение группы крови AB0, резус-фактора. Расширен список анализов на возбудителей инфекций, передающихся половым путем. Также у женщин теперь нужно определять уровень фолликулостимулирующего гормона (ФСГ) на второй–пятый день менструального цикла, уровень антимюллерова гормона в крови.
Для доноров спермы также стало обязательным цитогенетическое исследование.
В старом приказе в программу обследования доноров входило заключение врача-психиатра. Теперь добавился еще один пункт – заключение психиатра-нарколога.
В Репробанке все эти анализы проводились и ранее. Кроме того, у нас выполняется расширенное генетическое тестирование, в том числе доноров ооцитов. Эти важные меры помогают обеспечить максимально высокое качество донорского материала и минимизировать риск рождения ребенка с наследственным заболеванием.
Изменения, касающиеся суррогатного материнства
С 2021 года суррогатные матери могут вынашивать только «чужих» детей. Они не могут одновременно быть донорами ооцитов. При этом, если пара решила воспользоваться услугами суррогатной матери, один из партнеров должен быть биологическим родителем будущего ребенка. Нельзя одновременно использовать донорские яйцеклетки и сперматозоиды. Если речь идет о женщине без партнера, то она должна быть биологической матерью. Для мужчин без партнерши участие в программах суррогатного материнства невозможно.
Новые требования к клиникам и информированному добровольному согласию
Приказ 803н уточняет требования к лицензированию клиник репродукции и банков половых клеток:
Все эти дополнения очень важны, потому что они помогают повысить качество ВРТ, донорства яйцеклеток и сперматозоидов. Работа Репробанка полностью соответствует этим требованиям и даже превосходит их, потому что мы заботимся о наших клиентах, и для нас важен результат.
Остались вопросы?
Всю актуальную и подробную информацию вы можете получить, позвонив по телефону: +7 (499) 653-66-09 или записавшись на консультацию к врачу-консультанту.
Амг для ЭКО по ОМС
Что такое АМГ для ЭКО
Антимюллеров гормон (сокращенно АМГ) – важнейший гормон, применяемый для оценки овариального резерва и, соответственно, перспектив для ЭКО (или естественного зачатия, если речь о консультировании при планировании беременности). АМГ как диагностический маркер появился и утвердился в клинической практике относительно недавно, и, вместе с данными УЗИ, позволяет прогнозировать ответ яичников на стимуляцию, включая риск развития синдрома гиперстимуляции и, наоборот, плохой (бедный) ответ. В соответствии с оценкой фолликулярного резерва репродуктологи могут подбирать препараты, их дозы и схемы применения (протоколы).
Назван гормон в честь ученого, Иоганна Мюллера, выделившего у мужских и женских эмбрионов общую канал-трубку — мюллеров проток, из которого развиваются матка, маточные трубы и влагалище у женщин и простатическая «маточка» и придаток яичка у мужчин. Считается доказанным, что существует прямая зависимость между уровнем гормона и количеством оставшихся в яичниках яйцеклеток (овариального резерва). Именно этим объясняется тот факт, что уровень гормона существенно не меняется ни в зависимости от дня цикла, ни в результате приема лекарств или иных сопутствующих обстоятельств.
Обычно необходимость сдать анализ крови на АМГ возникает для решения вопроса о выборе плана лечения бесплодия; хотя все чаще супружеские пары, особенно старшего (35+) возраста, сдают анализ на этапе планирования беременности. Анализ АМГ для ЭКО имеет важнейшее значение, он указывает, насколько срочно нужно начинать процедуру, какие дозы гонадотропинов стоит назначать, наконец, необходимость применения донорских клеток в процедуре ЭКО.
Какая норма гормона для ЭКО
В классическом варианте (с использованием стандартного диагностического набора) норма АМГ составляет от 0,03 до 7,37 нг/мл для женщин в возрасте от 26 до 40 лет. С широким распространением теста на АМГ появились диагностические наборы разных производителей, поэтому нормы могут быть разные: перед интерпретацией результатов следует изучить норму, принятую в данной лаборатории.
Интерпретация полученных цифр не сводится только к оценке уровня (выше или ниже нормы). В наилучшем варианте интерпретировать полученные результаты должен врач-репродуктолог: именно он может сопоставить данные анамнеза пациентки, ультразвукового исследования и, только после этого давать оценку репродуктивной функции.
Отклонения от нормы и прогнозы на беременность
Имеющиеся нормы основаны на многолетних исследованиях и наблюдениях физиологов и репродуктологов всего мира. Полученные результаты можно условно разделить на три категории:
АМГ выше нормы или близко/на уровне верхней границы нормы. Прогноз на беременность естественным путем или путем инсеминации вполне благоприятный; нужно учитывать, что при таких показателях АМГ нередко выявляются гормональные нарушения, ановуляция, которые и могут приводить к бесплодию. В таких случаях необходимо подробное обследование с целью уточнения диагноза и составления правильного плана лечения. При этом ЭКО требует особо выверенных действий от репродуктолога, ибо при высоком АМГ вероятно развитие синдрома гиперстимуляции яичников, и, зачастую, даже самый искусный врач не в состоянии со стопроцентной вероятностью предотвратить развитие этого синдрома.
АМГ ниже нормы. Ситуация требует незамедлительных мер по достижению беременности, так как овариальный резерв истощён. Предпочтительнее всего ЭКО. Перспективы ЭКО таковы: может понадобиться не одна попытка и тут оптимизация плана лечения напрямую зависит от искусства врача.
Повторим, что судить отдельно о прогнозе только по результатам исследования крови на АМГ неправильно: во-первых, имеют значения все обстоятельства, учитываемые при оценке ситуации, а, во вторых, любой, даже самый рутинный, анализ требует подтверждения; в случае с АМГ таким подтверждающим показателем считается уровень ФСГ (фолликулостимулирующего гормона). Именно им «проверяют» полученный результат АМГ. Корреляция обратная: при низком АМГ ФСГ повышен (или ближе к верхней границе нормы), и наоборот, высокий АМГ сопровождается низким ФСГ.
Тем не менее, из скрининговых методов прогнозирования анализ на АМГ самый важный.
Можно ли повысить АМГ
Ответ однозначный – нет! Небольшие колебания показателей при понятной общей тенденции – не в счет. Нужно понять, что искусственное повышение АМГ (если такие способы и существуют) – занятие довольно бессмысленное и не ведет к улучшению прогноза, ведь АМГ только отражает овариальный запас. Единственное, для чего оправданы попытки наших пациенток добиться повышения АМГ – это увеличение шансов на получение «квоты» по ОМС. Но это никаким образом не улучшает прогноз и намного перспективнее связаться с клиникой, где планируется проведение ЭКО, и получить некое «гарантийное письмо», которое может помочь в получении направления («квоты»). И, главное, обсудить план лечения и, к примеру, возможность применения донорского материала.
Низкий АМГ и зачатие
Наиболее сложная ситуация, когда низкие цифры АМГ указывают на снижение овариального резерва и это подтверждается на УЗИ. В некоторых случаях ультразвуковая картина вполне позволяет надеяться на самостоятельное зачатие или успешное ЭКО/ВМИ. Но вот когда уровень АМГ подтверждается ультразвуковой картиной, важно правильно оценить общую ситуацию, и, если низкий овариальные резерв обнаружен у женщины младше 35 лет, и спермограмма супруга нормальная, имеет смысл попытаться достичь беременности с помощью «программированного зачатия», когда попытки забеременеть делаются под ультразвуковым контролем овуляции. И напротив, если скудный запас яйцеклеток обнаружен у пациенток старше 35, нужно подумать об ЭКО, чтоб не тратить зря драгоценное время (и не терять яйцеклетки).
ЭКО при низком показателе антимюллерова гормона
ЭКО – наиболее эффективный способ лечения бесплодия, уже 40 лет доказывающий эффективность во всем мире.
Нередко накопление эмбрионов нужно для проведения ПГД (преимплантационной генетической диагностики) с целью выбора «здоровых» эмбрионов; это резко повышает вероятность беременности. Если получить яйцеклетки не удается, ставится вопрос о применении донорских.
Особенности проведения процедуры по ОМС
Процедура получения «Направления на ЭКО по ОМС» стандартна и незначительно различается в зависимости от региона. Самое главное – в некоторых регионах применяются критерии отбора пациентов в зависимости от цифр АМГ. Объясняется это следующим:
Общеизвестно, что с возрастом овариальный резерв снижается в связи с расходованием его в течение репродуктивного периода. Возраст, когда снижение станет критичным, зависит от многих обстоятельств: от исходного резерва, операций на яичниках, от наследственных факторов. И, при достижении критического снижения овариального резерва, беременность с применением своей яйцеклетки становится для женщины проблематичной. Именно на этом (а не на возрасте) основаны ограничения, установленные в некоторых регионах. Другими словами, отбор пациенток проводится на основании не возраста, а цифр АМГ. И действенным способом «добиться» направления на ЭКО по ОМС – пройти консультацию репродуктолога в клинике, в которой планировалась ЭКО и выработать план лечения. Согласие на прием пациента клиники могут подтвердить неким «гарантийным письмом» (стандартно оно не требуется).
Заключение
Супружеская пара, планирующая беременность или испытывающая проблемы с наступлением беременности, должна пройти первичное обследование у репродуктолога. Накопленные к настоящему моменту знания и имеющиеся технологии позволяют получить практически полную картину в сжатые сроки. АМГ – одна из важнейших составляющих общей картины, которая помогает максимально точно представить состояние репродуктивной системы женщины, готовящейся стать матерью.
Генеральный директор Центра Репродукции и Генетики «ФертиМед»
Аншина Маргарита Бениаминовна
Скидка 50% на первичный прием репродуктолога
Заполнив анкету для будущих родителей, вы сэкономите время врача на первичном приеме, поэтому он будет для вас стоить 50% от обычной цены.