Температура при остеохондрозе причины, способы диагностики и лечения
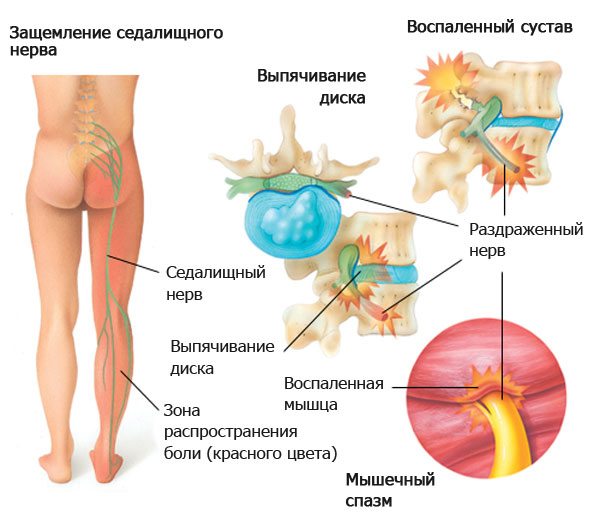
Температура при остеохондрозе — симптом осложнений данного заболевания. Патология имеет большое количество симптомов, температура появляется не во всех случаях прогрессирования болезни. Недуг сопровождается повышенным риском возникновения системных нарушений. Например, грыжи или отростков костной ткани, сдавливания нервных окончаний. Температура при остеохондрозе может подниматься при воспалительном процессе мышечных тканей спины и других последствиях заболевания.
Какие осложнения остеохондроза вызывают повышение температуры тела
Остеохондроз может спровоцировать несколько осложнений, которые характеризуются увеличением температуры. Врачи выделяют несколько факторов, провоцирующих возникновение данного симптома:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 03 Ноября 2021 года
Содержание
Цитата от специалиста ЦМРТ
Цитата от специалиста ЦМРТ
Температура при остеохондрозе — серьезный повод обратиться к врачу. Повышение температуры при дегенеративных изменениях позвоночника может свидетельствовать о развитии воспалительного процесса. Также может быть причиной сопутствующего заболевания. Разобраться в ситуации поможет опытный врач, после изучения анамнеза и результатов необходимого исследования.
О чем говорит температура при остеохондрозе
Температура появляется при наличии осложнений остеохондроза. Выраженность симптома зависит от причины возникновения воспалительного процесса. При остеохондрозе грудного отдела повышенные показатели термостата характерны для радикулита, миозита и грыж. Отличаются невыраженной симптоматикой. При подъёме верхних конечностей возникает боль. Для определения точной причины требуется прохождение дифференциальной диагностики.
Температура при остеохондрозе также появляется при грыже, радикулите и миозите. Осложнение сопровождается выраженными болезненными ощущениями в области поясницы, покраснением кожных покровов, ухудшением двигательной активности.
Повышенная температура при остеохондрозе шейного отдела диагностируется реже. Объясняется меньшим смещением межпозвоночного диска, развитым корсетом мышц. Показатели термостата не превышают 37,5 градусов. Воспалительный процесс в этой области опаснее. Объясняется локализацией в шее нервных волокон, отвечающих за процесс глотания, работу сердечной системы, дыхательную функцию. В тяжёлых случаях возможен паралич.
Разновидности
В зависимости от яркости симптома выделяют следующие виды:
При температуре 40 градусов и выше требуется срочная помощь. Данное значение провоцирует серьёзные последствия для организма. При остеохондрозе свидетельствует о развитии осложнений. В зависимости от длительности повышенной температуры выделяют следующие виды:
С чем можно перепутать
Гипертермия отображает состояние здоровья. Кроме вирусных возбудителей, аллергенов и других веществ на её значение влияет состояние эндокринной системы, иммунитета, центральной нервной системы и индивидуальных особенностей организма. Симптом сопровождает любой воспалительный процесс в организме. Кроме остеохондроза температура повышается при простудных, инфекционных болезнях, новообразованиях вне зависимости от локализации, нарушении работы щитовидной железы.
Как снизить температуру при остеохондрозе
Устранение жара при поражении опорно-двигательного аппарата устраняется попутно. Основная задача курса лечения — вылечить дегенеративное заболевание. Нормализовать состояние пациента помогают нестероидные противовоспалительные препараты, обезболивающие и глюкокортикоиды. Принимать лекарства рекомендуют при температуре выше 38 градусов. При подострой или хронической разновидности симптома требуется консультация врача.
К какому врачу обращаться
В зависимости от характера развития остеохондроза его лечением занимаются врачи различной специализации. Чаще терапию составляет вертебролог или травматолог, консультация невролога необходима при сопутствующих неврологических нарушениях. При температуре неясной причины возникновения требуется обратиться к терапевту, доктор проведет внешний осмотр, назначит диагностические обследования и консультацию профильного врача.
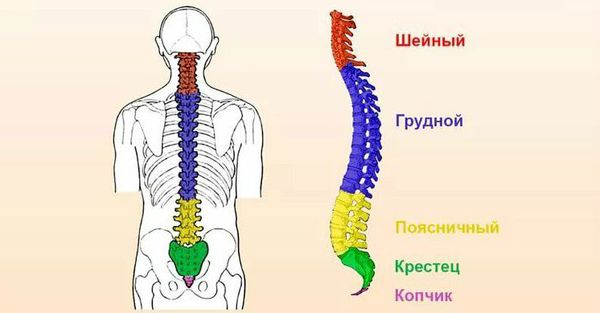
Шейный остеохондроз
Шейный остеохондроз – это хроническое дистрофическое заболевание, при котором происходит истончение дисков, расположенных между позвонками с последующим замещением их костной тканью. По мере прогрессирования в дегенеративный процесс вовлекаются окружающие структуры. Это становится причиной развития целого комплекса симптомов, которые полностью подчиняют себе жизнь пациента.

Общая информация
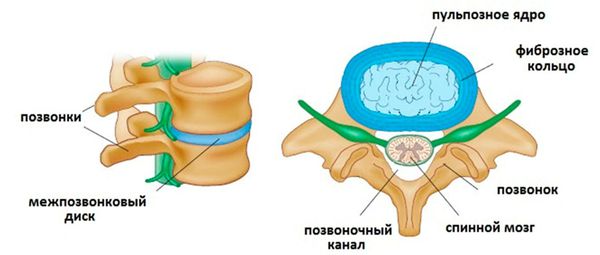
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Причины
Остеохондроз шейного отдела позвоночника относится к мультифакторным заболеваниям. Он возникает на фоне целого комплекса факторов, каждый из которых усугубляет течение патологии. В список причин входит:
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Стадии
В процессе развития шейный остеохондроз проходит четыре последовательных стадии (степени), которые определяют выраженность симптомов и общее состояние пациента.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.

Осложнения
Остеохондроз становится причиной нарушения работы важнейших структур: кровеносных сосудов и нервов. Без лечения заболевание может привести к следующим осложнениям:
Кроме того, поражение межпозвонковых дисков и суставов приводит к значительному ограничению подвижности шеи.
Профилактика
Если уделить внимание профилактике шейного остеохондроза, даже при уже имеющихся изменениях их прогрессирование существенно замедлится. Врачи рекомендуют:
Идеальный спорт при остеохондрозе – плавание. Вода разгружает позвоночный столб, а активные движения способствуют формированию мышечного каркаса.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» предлагают своим пациентам комплексные методики лечения шейного остеохондроза, включающие:
Преимущества клиники
Если шея начала периодически Вас беспокоить, не затягивайте с визитом к неврологу. Запишитесь на консультацию в клинику «Энергия здоровья».
Повышение температуры при остеохондрозе: возможные причины и методы диагностики
Многих людей интересует вопрос, может ли быть температура при остеохондрозе. С одной стороны, жар указывает на инфекционные, воспалительные или онкологические заболевания, к которым остеохондроз не относится. С другой, у многих людей с этой патологией наблюдается умеренно повышенная температура. Опасно ли это явление, о чем оно может говорить?
Выясним, бывает ли температура при остеохондрозе, до каких цифр она может повышаться, каковы причины непродолжительной горячки, возникающей на фоне заболеваний позвоночника.
Может ли повышаться температура при остеохондрозе
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. » Читать далее.
Термином «остеохондроз» объединяют совокупность дистрофических изменений в межпозвоночных дисках (МПД), возникающих под действием травмирующих факторов или вследствие естественного старения организма. Заболевание имеет невоспалительный характер и само по себе не может вызывать лихорадку.
Однако со временем остеохондроз осложняется спондилезом, спондилоартрозом, межпозвоночными грыжами и т. д. Все это приводит к изменению расстояния между позвонками, сужению спинномозгового канала, образованию остеофитов. Защемление спинномозговых корешков или травматизация мягких тканей нередко сопровождается развитием воспалительного процесса и незначительным повышением температуры.
Может ли при остеохондрозе быть температура? Да, но она возникает не из-за самого заболевания, а вследствие возникших осложнений. Причиной могут быть неспецифические или специфические болезни позвоночника.
Прежде чем говорить о повышении температуры, давайте выясним ее нормальные значения. Многие из вас уверены, что нормой является показатель термометра 36,6.Но все немного иначе: нормальная температура тела может находиться в пределах 36,5-37,2 градусов Цельсия. Кстати, абсолютно физиологичны ее колебания на протяжении суток: измеряя температуру вечером, вы можете получить более высокие цифры.
Остеохондроз и температура 37 градусов — нормальное явление для многих людей. Если у вас нет других тревожных симптомов, пугаться и переживать нет смысла.
Причины незначительного повышения температуры тела
Иногда при остеохондрозе температура резко повышается до 37-38 градусов. Вместе с этим появляются трудности при сгибании и разгибании позвоночника, чувство скованности, сильные боли в спине, иррадиирующие в разные части тела. Подобные симптомы обычно указывают на развитие неспецифических осложнений остеохондроза. Давайте посмотрим, какими они бывают.
Таблица 1. Неспецифические заболевания позвоночника, сопровождающиеся временным повышением температуры тела
| Болезнь | Отличительные признаки | Причина повышения температуры |
| Грыжа МПД | Резкая боль в шее или пояснице, возникающая после поднятия тяжести | Воспалительный процесс в МПД вследствие его повреждения. Сдавление грыжей спинномозгового корешка |
| Сужение позвоночного канала | Боль в пояснице, перемежающаяся хромота, чувствительные и двигательные нарушения в нижних конечностях | Защемление нервных корешков до их выхода из канала спинного мозга |
| Радикулит | Резкие боли в спине, иррадиирующие в верхнюю или нижнюю конечность. Симптомы появляются после переохлаждения или тяжелой физической работы | Воспалительный процесс в спинномозговых корешках. Повышение температуры может спровоцировать и сопутствующее простудное заболевание |
| Воспаление мышц и/или связок | Ноющие боли в спине, имеющие постоянный характер. Чувство скованности и онемения | Развитие воспалительного процесса в спазмированных мышцах или поврежденных связках |
Бывает ли температура при неосложненном шейном или поясничном остеохондрозе? Да, это случается при длительном течении болезни, сопровождающемся выраженными деструктивными процессами в позвоночном столбе. Известны случаи, когда у людей с остеохондрозом на протяжении многих месяцев сохранялась температура 37,5 градусов.
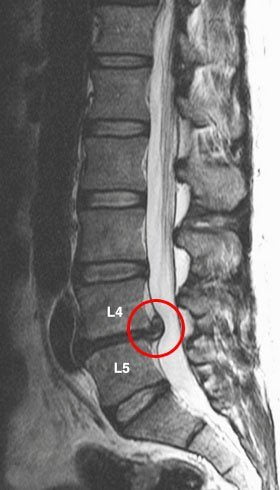
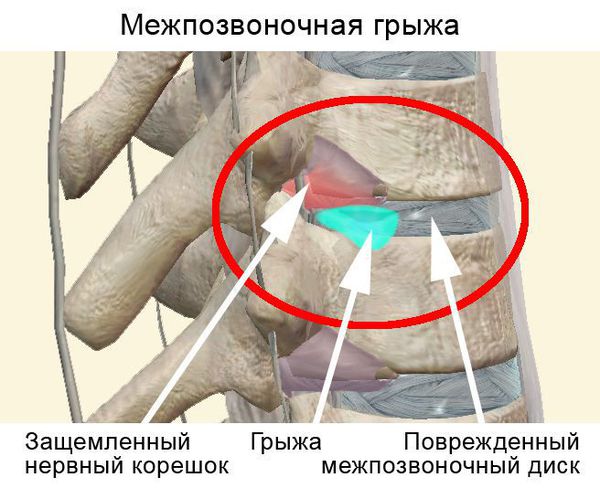
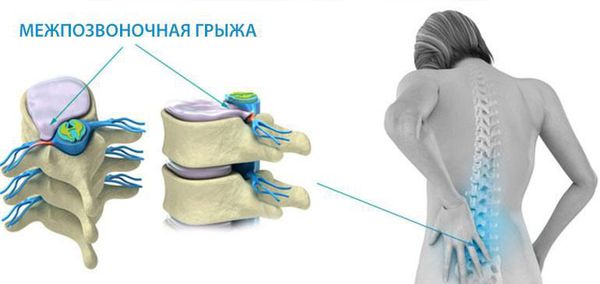
Грыжи межпозвонковых дисков
Грыжей МПД называют разрыв фиброзного кольца диска с последующим смещением пульпозного ядра. Причиной может быть поднятие тяжести, резкое неуклюжее движение или тяжелая физическая работа. Формирование грыжи обычно сопровождается развитием воспалительного процесса. Иногда защемляется спинномозговой корешок, что приводит к появлению еще и неврологической симптоматики.
Характерные признаки грыжи МПД шейного отдела позвоночника:
Даже «запущенный» ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Грыжи грудного отдела проявляются болезненными ощущениями и ограничением подвижности позвоночника. Из-за этого больному становится трудно подолгу сидеть в одной и той же позе. Такие грыжи появляются у людей со сколиозом, кифозом или кифосколиозом. Причина их образования — чрезмерная нагрузка на МПД вследствие искривления позвоночника.
Внезапное повышение температуры при остеохондрозе шейного и поясничного отделов позвоночника нередко указывает на наличие осложнений. При появлении этого симптома нужно сходить к врачу и пройти обследование.
Стеноз спинномозгового канала
Развивается преимущественно в пояснично-крестцовом отделе позвоночника. Причинами могут быть остеохондроз, врожденные пороки развития, анкилозирующий спондилоартрит, перенесенные операции на позвоночном столбе. Стеноз спинномозгового канала может приводить к травматизации нервных корешков и развитию воспалительного процесса в них.
Высокая температура при остеохондрозе грудного отдела позвоночника – крайне тревожный симптом. Протрузии, грыжи и защемления нервных корешков в этом отделе встречаются очень редко. Лихорадка и боли в грудной клетке могут свидетельствовать о туберкулезе или опухоли позвоночника.
Поражение нервных корешков
Радикулит может развиваться из-за защемления спинномозговых корешков грыжами МПД. Его причиной также может быть переохлаждение, острая интоксикация, сдавление нервов спазмированными мышцами спины или шеи.
При радикулите температура может повышаться до 37-37,2 градусов. Если она поднялась выше этих цифр, следует заподозрить более серьезную патологию. Под маской радикулита может скрываться мочекаменная болезнь, пиелонефрит, гломерулонефрит, опухоли или туберкулез позвоночника, ревматические заболевания и т. д.
Не путайте повышенную температуру при шейном остеохондрозе с затылочной невралгией, вызванной переохлаждением. Последняя проявляется сильными болями в затылке и нередко сопровождается головной болью, насморком, кашлем и другими простудными явлениями.
Воспаление мышц и связок
Воспалительный процесс может развиваться в связках или мышцах на фоне длительно текущего остеохондроза, осложненного спондилоартрозом или миофасциальным болевым синдромом. Воспаление может распространяться с пораженных межпозвонковых суставов или развиваться в мышцах из-за их постоянного спазма. Патология сопровождается ноющими болями и скованностью в спине.
Высокая температура при остеохондрозе
В 1-2% случаев болезненные ощущения в спине и появление жара являются следствием специфических заболеваний позвоночника. К ним относятся туберкулезный спондилит, болезнь Бехтерева, злокачественные и доброкачественные новообразования. В этом случае повышается температура выше 37,8 градусов, появляются другие тревожные симптомы.
Заподозрить наличие специфических болезней можно в таких случаях:
При длительном повышении температуры выше допустимой нормы и появлении тревожных симптомов немедленно идите в больницу. Своевременное обращение к врачу поможет вам выявить опасные для жизни заболевания вовремя и как можно раньше начать лечение.
Что делать при повышении температуры
Если у вас поднялась температура и появились боли в спине, вам в любом случае нужно сходить к врачу. Тот осмотрит вас и назначит нужные исследования. Это поможет определить причину жара и удостовериться, что серьезных заболеваний нет.
Диагностическая программа должна включать общеклинические исследования. С их помощью можно обнаружить болезни почек, туберкулез, ревматологические заболевания, воспалительные процессы в организме и т. д.
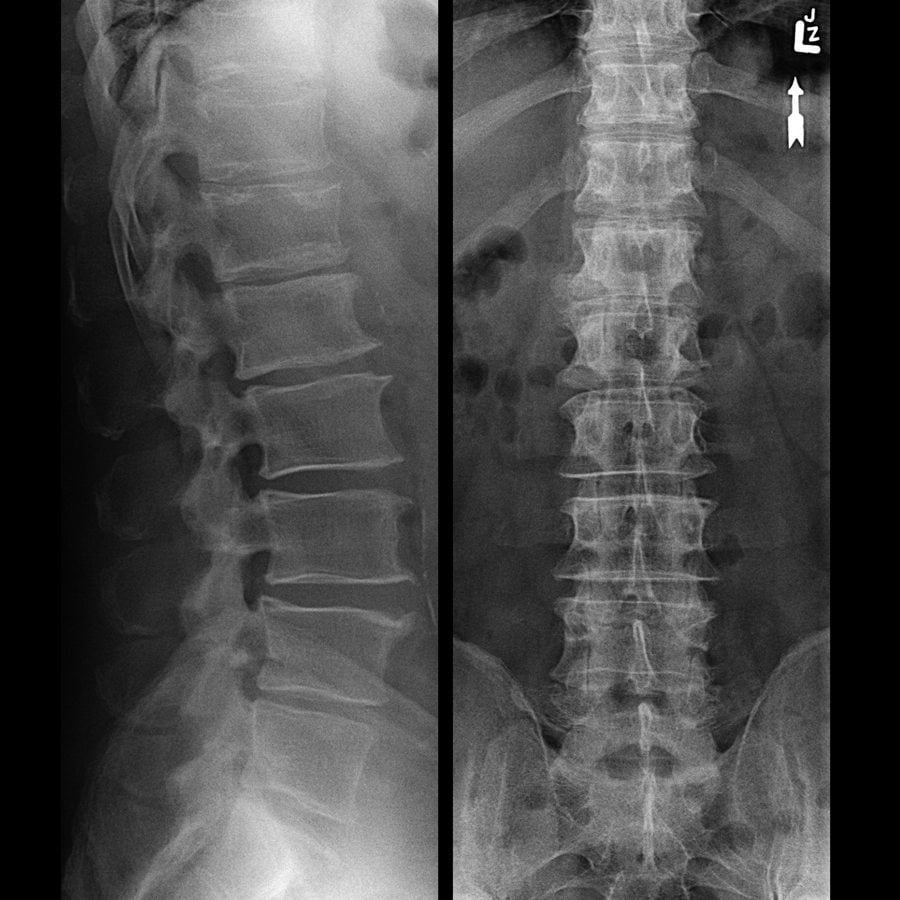
Выявить патологические изменения в позвоночнике можно с помощью рентгенографии или магнитно-резонансной томографии. Первый метод является более доступным и дешевым, но малоинформативным. С его помощью выявляют только далеко зашедший остеохондроз, осложненный спондилезом. Диагностировать болезнь на ранних стадиях можно лишь благодаря МРТ, позволяющая увидеть практически любые изменения в МПД и межпозвонковых суставах.
При незначительном повышении температуры тела нет смысла принимать жаропонижающие средства. Препараты из группы НПВС можно использовать для купирования вертеброгенных болей, вызванных осложнениями остеохондроза. Применять их лучше после консультации с врачом.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
Что такое остеохондроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беркут О. А., невролога со стажем в 13 лет.
Определение болезни. Причины заболевания
От редакции: «остеохондроз позвоночника» — устаревший диагноз, который используют только в России и странах СНГ. Термин применяется специалистами, когда причины боли в спине и ограничения подвижности точно не ясны. Для постановки верного диагноза в этом случае нужна дополнительная диагностика, но она не проводится: пациенту назначают обезболивающие, ЛФК, а также процедуры и препараты с недоказанной эффективностью. В международной классификации болезней (МКБ-10) диагнозом «остеохондроз» обозначают следующие конкретные патологии: наследственные заболевания Шейермана-Мау (искривление позвоночника) и Кальве (омертвение одного из позвонков) у подростков и их последствия у взрослых, болезни Легга-Кальве-Пертеса (некроз головки бедра), Келера (заболевание костей стопы) и Фрейберга (поражение кости плюсны). Для обозначения синдромов, связанных с болью в спине, существует также диагноз «дорсопатия».
Остеохондроз позвоночника — дегенеративные изменения, затрагивающие межпозвонковые диски, суставы, связки и другие ткани, образующие позвоночно-двигательный сегмент (ПДС). При этом заболевании первично поражаются межпозвоночные диски и вторично — другие отделы позвоночника и опорно-двигательного аппарата. Принято считать, что наибольшая распространенность этого заболевания встречается у относительно молодых людей и людей среднего возраста, имея тенденцию к уменьшению в пожилом и старческом возрасте.
В состав позвоночно-двигательного сегмента входят два рядом расположенные позвонка, верхне- и нижнележащий. Между ними расположен межпозвоночный диск, суставы и суставные остистые отростки. Соседние позвонки между суставными отростками образуют суставные соединения (дугоотросчатые, или фасеточные суставы). Остистые и поперечные отростки близлежащих позвонков скрепляются связками. Эта конструкция вместе с дисками обеспечивает позвоночнику подвижность и стабильность.
Как устроен межпозвонковый диск:
Не во всех этих структурах присутствует большое количество нервных окончаний и болевых рецепторов. Например, в передней продольной связке болевых рецепторов практически нет, и при возникновении межпозвоночной грыжи, обращенной кпереди, пациент практически не ощутит беспокойства. То же самое можно наблюдать с межпозвоночным диском: его внешние части достаточно богато иннервированы, а в центральной части нервных окончаний нет. [1]
Причины развития остеохондроза
Причины возникновения остеохондроза позвоночника до сих пор не определены. Однако тот факт, что он часто встречается у определенных профессиональных категорий взрослых людей, наводит на мысль, что ведущей причиной появления данного заболевания является малоподвижный образ жизни. В результате дефицита мышечных нагрузок, уменьшения физических мышечных усилий и замены их статическими в частях тела, которые от природы должны быть подвижными (шея, поясница) происходит ослабление рессорных и стабилизирующих функций мышц.
Факторы риска
Дегенеративные изменения позвоночника происходят вследствие:
Психосоматика остеохондроза
Боли в спине, как неврологическое проявление остеохондроза, часто бывают психосоматического происхождения. В таком случае речь идёт о стресс-ассоциированных проявлениях остеохондроза или депрессии.
Симптомы остеохондроза
Основной симптом остеохондроза — это болевой миофасциальный синдром, то есть болезненный спазм мышц, следствием которого становится мышечная дисфункция.
Говоря о причинах возникновения болевого синдрома, выделяют боль, которая вызвана патологией структур позвоночника (иначе, вертеброгенные болевые синдромы), или боль иного происхождения (невертеброгенная боль). От того, какой вид боли выявлен, зависит выбор методики лечения.
Виды боли в спине:
1. Ноцицептивная — обусловлена тем, что на периферические болевые рецепторы воздействуют различные провоцирующие факторы (травмы или воспаления) при интактности всех отделов нервной системы. Для такой боли характерно появление зон постоянной болезненности и повышения болевой чувствительности в местах повреждения тканей.
2. Невропатическая — возникающая как итог патологического раздражения нейронов в периферической или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма. Часто характерным признаком невропатических болей является снижение мышечной силы и нарушение чувствительности, проявляющееся, в частности, тем, что пациент испытывает боль в ответ на неболевые раздражители.
3. Дисфункциональная (психогенная) — возникает в результате изменений функционального состояния нервной системы или измененного восприятия человека. Нередко наблюдается ее усиление в покое после напряженной деятельности.
4. Смешанная — проявляется сочетанием нескольких разновидностей боли, описанных ранее.
Обычно боль в спине связана с раздражением болевых рецепторов мышц, суставов и связок, и это боль ноцицептивного характера. Пациент ощущает ее в месте возникновения (локальная боль) или на отдалении (отраженная боль). Невропатическую боль в спине обычно связывают с тем, что в процесс вовлечен корешек нерва или спинномозгового ганглия. Такая боль носит хронический характер.
Боли: мышечные и корешковые
Чувствительные расстройства
Чувствительные расстройства в виде покалывания и онемения встречаются редко и связаны со сдавлением спинномозгового корешка.
Двигательные нарушения на периферии и локальная симптоматика
Локальные и двигательные нарушения при остеохондрозе возникают редко. Стойкие симптомы остеохондроза проявляются снижением мышечной силы в руках или ногах.
Отраженную боль в спине вызывают заболевания внутренних органов (иными словами, висцерогенная боль).
С учетом причины возникновения остеохондроза, клинические проявления заболевания могут быть связаны с грыжей межпозвонкового диска или с дегенеративными (патологическими) изменениями в самом позвоночнике (например, артроз межпозвонковых суставов или образование остеофитов).
4 основных клинических синдрома, к которым может приводить каждый из вышеперечисленных вариантов:
Патогенез остеохондроза
В основе развития остеохондроза лежит ряд патофизиологических механизмов. Заболевание развивается в результате дистрофических процессов, которые берут начало в достаточно раннем возрасте, а также асептического воспаления, дистонии, спазма.
При возникновении изменений корешка межпозвонкового диска в начале происходит повреждение оболочки вокруг нервных волокон (демиелинизация), потом наблюдаются повреждения отростков нервных клеток (аксонопатия), местное снижение кровообращения (ишемия) и далее — венозный застой. Совокупность этих процессов усугубляет ситуацию, и если отсутствует своевременное лечение, это ведет к возникновению периферической или центральной сенситизация. [5]
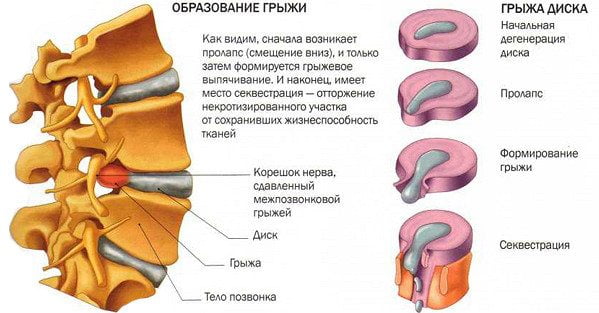
Чаще всего отмечается поражение студенистого ядра и фиброзного кольца межпозвонкового диска. Механические нагрузки приводят к тому, что упругое фиброзное кольцо диска утрачивает эластичность и происходит его выпячивание. Затем сквозь трещины фиброзного кольца происходит выпадение участков студенистого ядра позвоночника, т.е. протрузию диска сменяет грыжа диска.
Грыжей межпозвоночного диска называется солидное образование, которое сохранаяет связь с телом межпозвонкового диска, но иногда происходит выпадение ее фрагментов в позвоночный канал (секвестрация диска). [6]
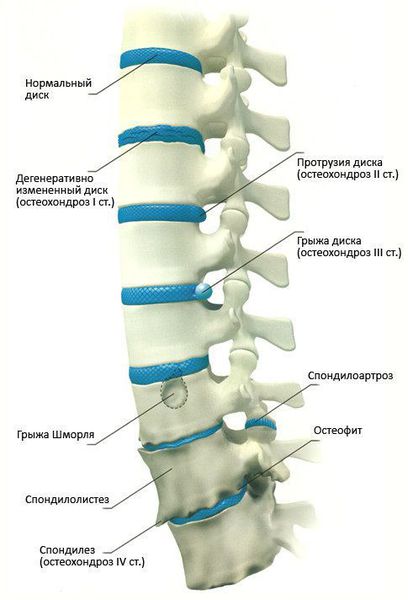
Классификация и стадии развития остеохондроза
С точки зрения локализации боли выделяют следующие виды остеохондроза:
Виды остеохондроза в зависимости от поражённого отдела позвоночника:
Стадии развития остеохондроза
Классификация стадий развития остеохондроза (автор — А.И. Осна, 1971):
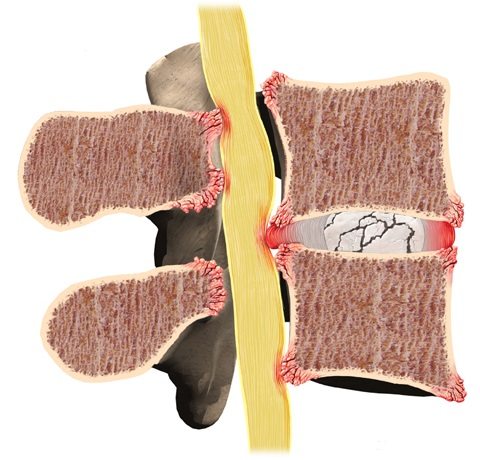
1 стадия: снижается количество влаги, межпозвонковый диск утрачивает свои упругие и эластичные свойства, а нагрузки остаются прежними. В результате диск уменьшается в высоту, расплющивается, происходит выпячивание.
2 стадия: если патология продолжает развиваться, в фиброзном кольце отмечается появление трещин, и поскольку высота расплющенного диска уже снижена, то результатом этого становится нестабильность состояния всего позвоночного сегмента.
3 стадия: образование разрыва в хрящевых тканях фиброзного кольца. Через него просачивается часть более жидкого ядра и происходит образование грыжи межпозвонкового диска. Подобные изменения зачастую можно встретить в поясничном и шейном отделах позвоночника.
Впервые боль при наличии грыжи межпозвонкового диска появляется тогда, когда происходит раздражение болевых рецепторов наружных слоев фиброзного кольца и задней продольной связки. [7]
Фаза обострения остеохондроза
Обострение остеохондроза проявляется болями и трудностями при поворотах туловища и при ходьбе.
Осложнения остеохондроза
Диагностика остеохондроза
Когда следует обратиться к врачу
В врачу нужно обратиться при появлении стойких болей в спине, спазмах мышц и нарушении чувствительности.
Какой врач лечит остеохондроз
Боли в спине диагностирует и лечит врач-невролог.
Подготовка к посещению врача
Специальная подготовка для посещения врача не требуется. На приёме доктор спросит, сколько длится обострение и какие есть сопутствующие заболевания.
Диагностика остеохондроза включает в себя несколько этапов:
1. Сбор анамнеза. На этом этапе изучаются жалобы пациента и история заболевания. В беседе с пациентом выясняется, где в основном локализуются неприятные ощущения, их интенсивность, продолжительность, факторы, провоцирующие усиление болевых ощущений и способствующие облегчению боли. Кроме того, при постановке диагноза важным моментом является выяснение истории заболевания: появление неприятных ощущений и скованности; выявление вероятных причин их возникновения; собираются сведения о проведенном ранее лечении и его эффективности; собирается информация о последнем обострении и характере его протекания. Для диагностики также важно выяснить, в каких условиях пациент живет и работает, какой ведет образ жизни, какие вредные привычки имеет, какие перенес заболевания и травмы, немаловажным будет и учет наследственного фактора.
2. Во время физиологического осмотра производится оценка положения тела пациента, его походки и движений; кожных покровов (на предмет покраснений, сыпи, шелушения), производится сравнение симметричных участков тела здоровой стороны и болезненной; производится определение объема движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника); прощупывается болезненный участок для определения температуры кожи, наличия спазмов в мышцах, отеков, болезненных уплотнений; пальпация глубоких и поверхностных слоев мышц позволяет оценить состояние мышечной системы (тонус мышц, увеличение или уменьшение их объема); с помощью постукивания специальным молоточком или пальцем определяется зона иррадиации боли; с помощью покалывания иголочкой определяется болевая чувствительность; в конце проводится ряд специальных приемов, чтобы выяснить симптомы корешкового натяжения.
3. Рентгенография. Для лучшей информативности производится исследование каждого отдела позвоночника по отдельности. Выполняется в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой). В некоторых случаях могут назначить функциональную рентгенограмму, когда больной находится в положении сгибания, разгибания или боковых наклонов. По особым показаниям для получения более качественного результата исследование проводят с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
Основными рентгенологическими признаками остеохондроза считают:
4. Компьютерная томография (КТ) — это целенаправленные снимки одного или двух сегментов позвоночника. С помощью этого метода можно рассмотреть тела позвонков, сосуды, связки и мягкие ткани, а также определить сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерную томографию проводят после рентгенологического исследования, чтобы уточнить состояние определенного межпозвоночного диска.
5. Магнитно-резонансная томография (МРТ) основана на том, что применяются электромагнитные волны, которые создают сигнал, характерный для каждой ткани. Он обрабатывается на компьютере и переводится в графическое изображение. С помощью этого метода можно четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм. [9]
Лечение остеохондроза
Можно ли вылечить остеохондроз
Основной принцип состоит в том, что нужно лечить не «остеохондроз», т.е. ренгенологические изменения в позвоночнике, а конкретную причину, вызвавшую боль и ограничение подвижности. Вылечится ли пациент полностью, зависит от причины заболевания.
Основные принципы лечения остехондроза включают несколько групп мер, которые в комплексе могут остановить развитие заболевания.
Общими рекомендациями для пациентов будут соблюдение режима (например, если есть острая интенсивная боль, возможен постельный режим); ограничение физической активности (избегать наклонов и вращений туловища, поднятия тяжестей, длительного пребывания в сидячем положении) и ношение специального корсета (несколько дней в острый период заболевания).
Немаловажным фактором успешного лечения является своевременное и адекватное купирование боли. Наибольшую эффективность в острый период дает инъекционное введение противовоспалительных препаратов, и далее возможен переход на таблетированные формы.
Препараты при остеохондрозе
Для предотвращения дальнейшего развития болезни в лечении применяются методы воздействия на мышечно-тонический компонент боли. В данном случае основными фармакологическими препаратами являются миорелаксанты, т.е препараты, купирующие спазмированные мышцы, методы постизометрической релаксации (например, мануальной терапии или иглорефлексотерапии).
Уколы при остеохондрозе
Одним из наиболее эффективных средств быстрого купирования болевого синдрома остановки прогрессирования заболевания является местное инъекционное введение анестетиков и противовоспалительных препаратов (паравертебральные блокады). Данная процедура проводится только квалифицированным врачом, т.к. при инъекционном введении лечебного состава задействуются специальные триггерные точки в околопозвоночном пространстве).
Мази при остеохондрозе
Для снятия местного воспаления могут применяться аппликации с противовоспалительными средствами в форме мазей. Препараты для купирования боли назначаются лечащим врачом индивидуально в зависимости от характера и выраженности болевого синдрома.
Иглоукалывание при остеохондрозе
Иглоукалывание, или иглорефлексотерапия, будет полезна для лечения мышечно-тонического синдрома.
Физиотерапия
Физиотерапия (магнитотерапия, элетрофорез) обычно проводится каждый день или через день. Важно помнить, что у всех методов физиотерапевтического воздействия есть противопоказания, поэтому процедуры назначает врач индивидуально для каждого пациента.
Мануальная терапия и массаж
Мануальную терапию проводит врач-невролог по показаниям. Поскольку боль в спине может иметь разные причины, то в первую очередь врач учитывает результаты МРТ того отдела позвоночника, с которым будет работать. Перед сеансом мануальной терапии обязательно проводят массаж мышц. Обычно требуется от 5 до 10 сеансов. В неделю проводят не более двух процедур. Эффективность оценивается после третьей процедуры.
Тракция (вытяжение) позвоночника
Хондропротекторы при остеохондрозе позвоночника
Единое мнение об эффективности хондопротекторов в медицинском сообществе отсутствует.
Самомассаж при остеохондрозе
При появлении болей в спине следует обратиться к неврологу, самомассаж малоэффективен.
Ортопедическая подушка и воротник при остеохондрозе
Вспомогательные средства могут сделать сон комфортнее, однако в большинстве случаев не устранят причину боли в спине.
ЛФК и упражнения при остеохондрозе
При обострении болей в спине следует ограничить физическую активность: избегать наклонов и вращений туловища, поднятия тяжестей. Комплекс упражнений подбирается врачом индивидуально для каждого пациента.
Лечение осложнений
Оперативное вмешательство показано только в редких случаях, [10] когда имеет место:
При лечении хронических болевых синдромов применяются медикаментозные средства в форме таблеток, инъекций и мазей: анальгетики, противовоспалительные препараты, миорелаксанты, расслабляющие спазмированные мышцы. В некоторых случаях, если боль носит затяжной характер, применяются антидепрессанты и антиконвульсанты.
Наибольшую эффективность показывают курсовые лечебно-диагностические блокады, при которых происходит местное введение лекарственных средств в пораженный участок позвоночника.
Немедикаментозная терапия включает массаж, лечебную гимнастику, мануальную терапию, физиотерапию и иглорефлексотерапию. Здесь следует особенно подчеркнуть, что некоторые из этих методов категорически нельзя применять в острой фазе заболевания.
Отсюда следует, что комплекс мер терапии остеохондроза должен назначаться только врачом индивидуально каждому пациенту. [11]
Можно ли «греть» остеохондроз
В некоторых случаях, например при мышечных болях, прогревание принесёт облегчение, однако при корешковых болях это бесполезный метод.
Если не лечить остеохондроз
Последствия остеохондроза — без своевременного лечения боли в спине становятся стойкими и хроническими. Такие боли лечатся гораздо труднее, чаще в стационарных условиях.
Домашние средства лечения
Боли в спине могут быть вызваны множеством причин, часть из которых требует незамедлительного лечения. Эксперименты со средствами народной медицины могут привести к потере времени и опасным осложнениям.
Как спать при остеохондрозе
Облегчить засыпание при болях в спине можно с помощью лекарств, назначенных лечащим врачом. К ним относятся: препараты группы НПВС (нестероидные противовоспалительные средства), миорелаксанты, антидепрессанты и антиконвульсанты. Также важна гигиена сна — следует спать в тёмном и хорошо проветриваемом помещении и при отсутствии посторонних шумов.
Прогноз. Профилактика
Как показывает практика, у большинства проявлений остеохондроза при правильно проведенной терапии происходит разрешение в течение 6 недель.
Однако неправильно подобранное лечение или самолечение может привести к тому, что болевой синдром перейдет в хроническую форму и будет способствовать отягощающим изменениям в позвоночнике в будущем.
При появлении болей в спине или конечностях прежде всего необходимо обратиться к квалифицированному специалисту для правильной постановки диагноза и назначения адекватного лечения.
Наиболее эффективным и действенным способом лечения большинства проявлений болей в спине является медикаментозная и инъекционная терапия, а также иглорефлексотерапия. Физиотерапия, в том числе лазеротерапия, массаж, спинальные манипуляции оказывают незначительный и нестойкий эффект, а в некоторых случаях могут быть и вовсе противопоказаны.
Современные методы лечения остеохондроза основаны на принципе преемственного лечения: то есть, быстрое и безопасное купирование эпизода острой боли с последующим включением профилактических методов. В целях профилактики возникновения и развития остеохондроза можно порекомендовать, прежде всего, снижение массы тела (при ожирении) и регулярную физическую активность.
Регулярные занятия с техникой динамической мышечной стабилизации (йога, пилатес в рамках аэробной нагрузки) составляет основу реабилитации и профилактики болей в спине, способствует повышению сил и выносливости мышц позвоночника. [12]