Klebsiella pneumoniae – что это?
Впервые Klebsiella pneumoniae была выделена у человека, погибшего от пневмонии, в связи с чем она и получила свое название. Но данные бактерии вызывают и другие заболевания, такие как менингит, остеомиелит, сепсис, энтерит, пиелонефрит и др.
Klebsiella pneumoniae является условно-патогенным микроорганизмом, поэтому в норме присутствует в небольшом количестве в кишечнике и на слизистых оболочках дыхательных путей здорового человека, не причиняя ему никакого вреда. При неблагоприятных условиях и ослаблении иммунитета Klebsiella pneumoniae способна проникать в легкие, мочевыводящие пути, кровь и оболочки мозга, вызывая инфекционные процессы.
Заражение клебсиеллой может происходить воздушно-капельным путем при контакте с больными людьми или носителями клебсиелл. Klebsiella pneumoniae способна долгое время сохраняться на поверхностях бытовых предметов, в почве и воде, в молочных продуктах (бактерия длительное время живет и размножается в холодильнике), что является дополнительным источником инфицирования.
Klebsiella pneumoniae занимает второе место по распространенности среди внутрибольничных инфекций. У взрослых, при пребывании в стационарах, клебсиелла вызывает заболевания в 10% случаев. Высокий риск заражения у пациентов, которым устанавливают внутривенные, мочевыводящие катетеры и проводят процедуры, связанные с воздействием на органы дыхания (ингаляции, искусственная вентиляция легких и другие).
Наиболее распространенным методом диагностики Кlebsiella pneumoniae является бактериальный посев, при котором выделяют чистую культуру возбудителя и определяют его устойчивость к антибиотикам для последующего назначения лекарственных препаратов.
Бактериологическая лаборатория ФБУЗ «Центра гигиены и эпидемиологии в Тульской области» проводит данные исследования по обнаружению Klebsiella pneumoniae и определению их чувствительности к антибиотикам, что позволяет специалисту вовремя поставить диагноз больным с разными видами клебсиеллезной инфекции и начать эффективное лечение.
Klebsiella pneumoniae хорошо поддается лечению, главное — вовремя обнаружить симптомы и обратиться к врачу, чтобы подобрать грамотный и эффективный курс лечения. Не забывайте также и о профилактических мерах, которые играют огромную роль. К ним относятся укрепление иммунитета путем занятий спорта и закаливания, соблюдение правил личной гигиены, особенно регулярное мытье рук и тщательное промывание свежих овощей и фруктов.
Ни в коем случае не занимайтесь самолечением и берегите свое здоровье!
Klebsiella pneumoniae (клебсиелла пневмонии)
Клебсиелла пневмонии является разновидностью грамотрицательных бактерий условно-патогенного типа. Они присутствуют в нормальной микрофлоре у человека на уровне кожи, кишечника, ротовой полости. Внешне она напоминает округлую небольших размеров палочку до 1-2 мкм, остается неподвижной, образует капсулы, споры. Расположение – скоплениями или одиночно.
В ЖКТ
Klebsiella образует колонии в кишечнике после рождения человеке в первую неделю жизни. Это нормально, лечение не требуется. Стандартно в 1 г кала выделяется около 10 5 бактерии. Этот показатель повышается при нарушении или болезнях, инфицировании ЖКТ. Прием антибиотиков ведет к подавлению патогенной флоры и нормальной, нужной человеку. Активно размножаются сапрофиты с патогенным действием. Клабсиелез в кишечнике появляется в результате:
У пациента прогрессирует гастродуоденит, гастрит, кишечная инфекция с резким началом и выраженными симптомами. Длительность тяжелого состояния – до 5 дней.
Часто Klebsiella становится причиной внутрибольничных инфекций, когда происходит массовое заражение стойкими к антибиотикам штаммами всех пациентов, персонала. Сильное поражение отмечается при слабом иммунитете, курсах химиотерапии.
Описываемая бактерия пневмонии вызывает поражения мочеполовых путей, т.к. для них всегда остается патогенной флорой. Она часто поражает влагалищную среду, особенно если пройдет курс антибиотикотерапии, нарушивший нормальную микрофлору.
Отдельного внимания заслуживает клебсиелла риносклеромы, она же – палочка Фриша-Волковича. Она влечет развитие склеромы как инфекционной болезни, охватывающей дыхательные верхние пути и слизистую носа, бронхов. Появляются инфильтраты с последующим рубцеванием.
Что касается клебсиеллы озены, она обнаруживается у 80% пациентов с диагностированной озеной, так называется зловонный насморк. Болезнь сопровождается атрофией костных стенок и слизистой в носу, из-за чего появляется секрет, при засыхании дающий зловонные корки. Такая бактерия ведет к хроническому поражению:
Лечение
Терапия клебсиеллезов основана на приеме антибиотиков, лекарств с содержанием бактериофаг. Последние оказывают избирательное действие, дают меньше эффекта, но и противопоказаний не влекут. Из пробиотиков рекомендован Энтерол. Антибиотики, проявляющие активность к бактерии, представлены норфлоксацином, гентамицином, левофлоксацином, офлоксацином. Она не восприимчива к клотримазолу.
Систематика бактерий
Klebsiella относится к семейству энтеробактерий, раннее название определено палочкой Фридлендера. Это фамилия микробиолога, сумевшего в 1882 году открыть чистую культуру.
Изначально бактерия определялась микроорганизмом, провоцирующим развитие пневмонии. По сути же это микроб условно-патогенного типа, который при нормальной ситуации пребывает в симбиозе с человеком на протяжении длительного периода. Но при нарушениях и сбоях в организме, ослабленной работе иммунной системы становится возбудителем тяжелых патологий.
В ходе проведения последних исследований по систематике клебсиел к описываемому виду бактерий принято относить следующие подвиды:
Если рассматривать МКБ-10, здесь клебсиелла пневмонии отнесена в блок В95-В98 к «Вирусным, бактериальным, иным инфекционным агентам. Имеется отдельная подрубрика типа В96.1.
Упоминается клебсиелла и в «Классе Х с Болезнями дыхательных органов J00-J99.
Симптомы клебсиеллёзов
В летний период становятся актуальны заболевания вызванные инфекционными агентами.
Особенно активны микроорганизмы семейства энтеробактерий – грамотрицательные, палочкообразные, с жгутиками для передвижения и прикрепления, факультативные анаэробы: кишечная палочка, сальмонелла, клебсиелла и др. Так, клебсиелла – klebsiella, может существовать в почве, воде, месяцами оставаясь жизнеспособной, сохраняется на пище и пыли.
Клебсиеллы могут попасть в организм через желудочно-кишечный тракт, с плохо вымытых рук, овощей и фруктов, с водой, с почвой. Однако, этот микроорганизм входит в группу условно-патогенной микрофлоры и определяется у абсолютно здоровых детей и взрослых, считается одним из элементов нормальной флоры кишечника.
При этом, клебсиелла является одной из самых распространённых внутрибольничных инфекций, т.к. она устойчива к действию факторов окружающей среды, высоким температурам. Хотя, за несколько минут она гибнет от дезинфектантов, а при очень высоких температурах через 1-1,5 часа. При несоблюдении надлежащих правил гигиены, санитарных норм в помещениях, встречаются случаи заражения новорожденных клебсиеллой в роддомах. Малыш постоянно плачет и не может заснуть, его беспокоят колики и частый понос. А причина — клебсиелла – бактерия, устойчивая к губительному действию внешней среды, покрытая плотной капсулой.
Факторы развития клебсиеллеза
Клебсиеллы относятся к одному семейству с бактериями рода Serratia и Enterobacter. Этими возбудителями, особенно Serratia, обладающий наибольшей лекарственной устойчивостью, обусловливаются вспышки инфекции в стационарах, в связи с загрязнением ряда медикаментозных средств, лекарственных растворов, применяемых в терапии органов дыхания. Их трудно, но можно дифференцировать только с помощью специальных проб. Klebsiella Enterobacter и Serratia, вызывающие внутрибольничную пневмонию, инфекцию мочевого тракта, бактериемию, обладают различной чувствительностью к противомикробным препаратам.

Если защита организма человека по какой то причине ослаблена: снижен общий иммунитет, часто грипп, ОРВИ, применение антибиотиков, употребление загрязненных, некачественных продуктов, сахарный диабет, алкоголизм и др., клебсиелла начинает активно размножаться, выделять токсины, вызывая эндотоксимию и воспалительные процессы в разных органах. Развиваются такие заболевания, как воспаление легких, воспалительные заболевания мочевыводящих путей, менингит, конъюнктивит, кишечные инфекции, сепсис и достаточно редкие болезни – озена (зловонный насморк), риносклерома.
Наиболее часто клебсиелла вызывает пневмонию и поражение кишечника. У взрослых людей чаще встречается пневмония, вызванная палочкой Фридлендера. В связи с особенностью иммунитета новорожденных и недостаточностью у них нормальной микрофлоры на коже, в дыхательных путях и особенно в кишечнике — клебсиелла — Klebsiella oxytoca — чаще вызывает поражения желудочно-кишечного тракта — толстого кишечника.
Симптомы клебсиеллы (клебсиеллёза) в ЖКТ у грудничков
Симптомы клебсиеллы у малышей схожи с симптомами дисбактериоза: вздутие, метеоризм, колики, срыгивание. Но чаще проявляются — жидким стулом со слизью, кровью и резким запахом, повышением температуры, лихорадкой, болями в животе и сильным обезвоживанием организма. В зависимости от того, какой иммунитет у малыша, течение заболевания может протекать как в лёгкой форме, так и грозить тяжелыми инфекционными осложнениями. Если клебсиелла в организме быстро размножается, выделяет токсины, нарастает интоксикация, обезвоживание, то заболевание может проявиться в течение нескольких часов и потребует срочной госпитализации ребенка.
Поэтому, при любом расстройстве стула, необходимо обратиться к врачу, сдать кал ребёнка на анализ, пройти обследование, чтобы точно выявить, какие именно бактерии вызвали изменение состояния ребёнка. Большую роль в восстановлении иммунитета и нормальной микрофлоры у новорожденного играет грудное вскармливание. При высокой обсеменённости клебсиеллой и тяжёлой форме заболевания, лечении ребенка в больнице, назначают сложную терапию с применением антибиотиков. Если заболевание грудничка протекает в лёгкой форме, то для коррекции микрофлоры кишечника назначают пробиотики. Синбиотики – Нормофлорины Л и Б – обладают активным противовоспалительным, антисептическим и питательным действием, что важно при клебсиеллёзной инфекции. Ребенок может чувствовать себя нормально, а при обследовании находят в анализах повышение количества клебсиелл. Тогда препараты с лакто- и бифидобактериями назначают для вытеснения излишнего количества клебсиеллы, повышения иммунитета, улучшения собственной полезной микрофлоры.
Симптомы клебсиеллы в других органах и системах
Если клебсиеллы попадают в мочевыделительную систему, то они способны вызывать уретрит, пиелонефрит, со стойким рецидивирующим течением, плохо поддающимся терапии и часто измененной чувствительностью к антибиотикам. В редких случаях клебсиеллёза, возможно такое осложнение, как – озена — зловонный насморк, с поражением слизистой носа, образованием гнойных, болезненных, кровоточащих корок.
Симптомы и признаки инфекций мочевыводящих путей, желчного пузыря и в брюшной полости, вызываемых клебсиеллами, не отличаются от симптоматики, обусловленной кишечной палочкой. Развиваются они чаще у больных сахарным диабетом и у пациентов, получающих антимикробные препараты, к которым устойчив возбудитель заболевания. Клебсиелла является также важным этиологическим фактором септического шока.
Клебсиелла известна как фактор развития легочных заболеваний, однако, среди причин, вызывающих бактериальную пневмонию, имеет около 1% всех случаев. Встречается преимущественно у мужчин в возрасте старше 40 лет, с хроническими бронхолегочными заболеваниями, больных сахарным диабетом и лиц с алкоголизмом. У пожилых людей, грамотрицательные бактерии заселяют ротоглотку и могут распространиться по дыхательному тракту, вызывая пневмонию или гнойный бронхит.
Клинические симптомы клебсиеллёзной пневмонии сходны с проявлениями при пневмококковой пневмонии, но чаще характеризуются более тяжелым течением: внезапным началом, ознобов, стойким повышением температуры тела, продуктивным кашлем, иногда с прожилками крови и резким запахом, с сильными плевральными болями, появлением одышки. Больные часто находятся в прострации и бредовом состоянии, за счет интоксикации. Чаще всего очаг воспаления располагается в правой верхней доле легкого, но может быстро прогрессировать, если лечение не проводится и распространиться с одной доли на другую. Появляются цианоз и одышка, могут возникнуть желтуха, рвота, диарея. Выявляется, при обследовании, образование плеврального выпота, уплотнение легочной ткани, или некротизирующая пневмония, с быстрой кавернизацией. На фоне интоксикации определяется снижение количества лейкоцитов в периферической крови, а не повышение, как при воспалении. Гораздо чаще наблюдаются абсцессы и эмпиемы легких. Это объясняется способностью клебсиелл вызывать деструкцию ткани. Не всегда выявляются характерные признаки при рентгеновском обследовании: уменьшение объема легкого, его уплотнение, эмфизематозные изменения. При медленном прогрессировании инфекционного воспалительного процесса может развиться хронический некротизирующий пневмонит, напоминающий туберкулез, с продуктивным кашлем, слабостью, выраженной анемией.
Лечение клебсиеллезов
Лечение заболеваний, вызванных клебсиеллой, зависит от локализации и выраженности патологического процесса. Антибиотики назначают в тяжелых случаях по чувствительности, при легком течении или только обнаружении в анализах повышения клебсиелл — не применяют. Обязательно используют разнообразные препараты, восстанавливающие кишечную микрофлору.
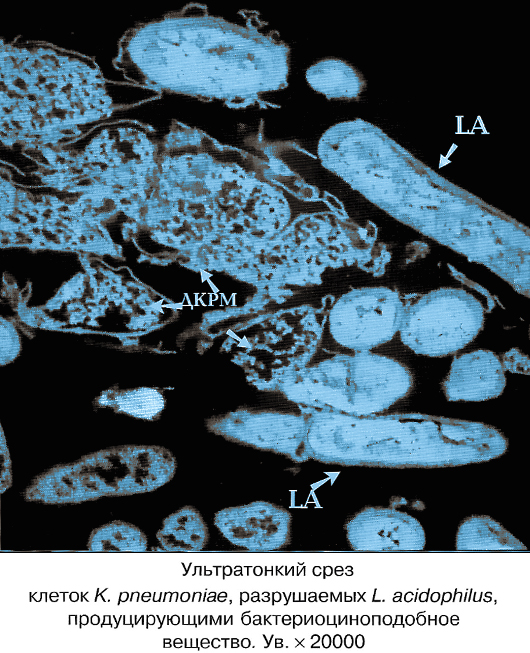
Как правило, антимикробную терапию рекомендуют начинать еще до получения результатов посева и определения лекарственной чувствительности к антибиотикам. В этом случае биокомплексы Нормофлорины, содержащие продукты жизнедеятельности живых лакто- и бифидобактерий с активным антисептическим, противовоспалительным действием, оказывают лечебный эффект при клебсиеллёзах, что доказано научными исследованиями и многолетней практикой, как у новорожденных, беременных, кормящих, так и взрослых и пожилых.
ИНСТРУКЦИЯ
по медицинскому применению лекарственного препарата
Бактериофаг клебсиелл пневмонии очищенный
Торговое наименование препарата
Бактериофаг клебсиелл пневмонии очищенный
Лекарственная форма
раствор для приема внутрь, местного и наружного применения
Состав
Описание
Представляет собой прозрачную жидкость желтого цвета различной, степени интенсивности, допускается зеленоватый оттенок. Определяют визуально.
Фармакотерапевтическая группа
Фармакодинамика:
Препарат вызывает специфический лизис бактерий Klebsiella pneumoniae.
Показания:
Лечение и профилактика заболеваний вызванных бактериями Klebsiella pneumonia в составе комплексной терапии:
— заболевания желудочно-кишечного тракта (гастроэнтероколит холецистит панкреатит дисбактериоз кишечника);
— воспалительные заболевания новорожденных и детей раннего возраста (гастроэнтероколит дисбактериоз кишечника омфалит пемфигус пиодермия септицемия и септикопиемия различной локализации);
— хирургические инфекции (нагноения ран гнойные поражения кожи ожоги перитонит плеврит мастит остеомиелит абсцесс);
— урогенитальные инфекции (цистит пиелонефрит уретрит эндометрит вульвит бартолинит кольпит сальпингоофорит);
— гнойно-воспалительные заболевания уха горла носа пазух носа ротовой полости глотки гортани бронхов легких и плевры (отит ангина фарингит ларингит стоматит пародонтит гайморит фронтит бронхит пневмония плеврит);
— посттравматический конъюнктивит кератоконъюнктивит гнойная язва роговицы и иридоциклит;
— профилактика внутрибольничных инфекций вызванных клебсиеллами.
Важным условием эффективной фаготерапии является предварительное определение фагочувствительности возбудителя.
Противопоказания:
Гиперчувствительность к компонентам препарата.
Беременность и лактация:
Применение данного препарата при беременности и в период кормления грудью возможно при наличии инфекций вызванных фагочувствительными штаммами клебсиелл (по рекомендации врача).
Способ применения и дозы:
Препарат используют для приема внутрь (через рот) в виде клизм аппликаций орошений введения в полости ран вагины матки носа пазух носа а также в дренированные полости: абсцессов брюшную плевральную мочевого пузыря почечной лоханки.
Внутрь препарат принимают натощак за 05-1 час до приема пищи.
Рекомендуемые дозировки препарата.
при различных способах введения препарата
От 1 года до 3 лет
Лечение гнойно-воспалительных заболеваний с локализованными поражениями должно проводиться одновременно как местно так и приемом препарата внутрь.
В случае обработки полости гнойного очага химическими антисептиками перед применением бактериофага она должна быть промыта стерильным 09 % раствором натрия хлорида.
При лечении ангин фарингитов ларингитов препарат используют для полосканий полости рта и глотки 3 раза в день по 10-20 мл курс лечения 7-10 дней.
При лечении бронхитов пневмоний препарат принимают внутрь 3 раза в день по 10-20 мл а также применяют в виде ингаляций (без подогрева и использования ультразвука) курс лечения 15-20 дней.
При лечении отитов препарат используют для промывания и введения в полость среднего уха по 2-5 мл 1-3 раза в день. Курс лечения 7-15 дней.
При лечении воспалений пазух носа препарат используют для промывания полости носа носоглотки и пазух носа в дозе 5-10 мл и введения в пазухи 2-3 мл. Процедуру повторяют ежедневно однократно в течение 7-10 дней. Кроме того препарат вводят в полость носа в виде турунд смоченных бактериофагом по очереди в каждый носовой ход и оставляют в течение 05-1 часа. Процедуру повторяют 3 раза в день курс лечения 7-15 дней.
При лечении стоматитов и хронических генерализованных пародонтитов препарат используют в виде полосканий полости рта 3-4 раза в день в дозе 10-20 мл а также введением в пародонтальные карманы турунд пропитанных бактериофагом клебсиелл на 5-10 мин курс лечения 7-10 дней.
При абсцессах после вскрытия и удаления гнойного содержимого препарат вводят в количестве меньшем чем объем удаленного гноя ежедневно однократно курс лечения 7-10 дней.
При остеомиелитах препарат вводят в полость раны через турунды дренажи в количестве 10-30 мл ежедневно однократно курс лечения 15-20 дней.
При лечении нагноений ран препарат применяют в виде орошения аппликаций повязок введения в дренаж в дозе 5-50 мл в зависимости от очага поражения не менее одного раза в день курс лечения 10-15 дней.
При лечении гнойно-воспалительных гинекологических заболеваний (нагноений ран эндометритов вульвитов бартолинитов кольпитов сальпингоофоритов) препарат используют для орошений аппликаций вводят в полости ран вагины матки по 5-20 мл один раз в день в течение 7-10 дней.
При циститах пиелонефритах уретритах препарат принимают внутрь в терапевтической дозе 3 раза в день за 1 час до еды в течение 10-20 дней. В том случае если полость мочевого пузыря или почечной лоханки дренированы препарат вводят через цистостому или нефростому 1-3 раза в день по 20-50 мл в мочевой пузырь и 5-7 мл в почечную лоханку курс лечения 7-15 дней.
При гастоэнтероколитах панкреатитах холециститах а также дисбактериозах кишечника бактериофаг принимают внутрь в возрастных дозировках 3 раза в день за 1 час до еды в течение 7-15 дней (по клиническим показаниям). При неукротимой рвоте препарат применяют в виде высоких клизм 2-3 раза в день по 20-40 мл. При дисбактериозе кишечника препарат может применяться с препаратами нормофлоры.
Применение препарата у детей до 1 года (включая недоношенных детей).
При гастоэнтероколите пневмонии и сепсисе новорожденных препарат применяют через рот 2-3 раза в сутки по 3-5 мл за 30 минут до кормления. В случаях неукротимой рвоты препарат применяют в виде высоких клизм (через газоотводную трубку или катетер) ежедневно однократно в дозе 5-10 мл. Возможно сочетание ректального (в виде высоких клизм) и перорального применения препарата. Курс лечения 7-15 дней (по клиническим показаниям). При рецидивирующем течении заболевания возможно повторное проведение курсов лечения.
С целью профилактики возникновения внутрибольничной инфекции у новорожденных детей бактериофаг применяют по эпидемическим показаниям внутрь по 3-5 мл 3 раза в день за 30 минут до кормления в течение всего срока пребывания в стационаре.
При лечении омфалитов пиодермий инфицированных ран бактериофаг применяют в виде аппликаций по 5-10 мл 2-3 раза в день (марлевую салфетку смачивают бактериофагом и накладывают на пупочную ранку или пораженный участок кожи) в течение 7-15 дней.
Применение препарата не исключает использование других антибактериальных и противовоспалительных препаратов.
Побочные эффекты:
Передозировка:
Взаимодействие:
Применение препарата возможно в сочетании с другими лекарственными средствами в том числе с антибиотиками.
Особые указания:
При помутнении препарат не применять!
Вследствие содержания в препарате питательной среды в которой могут развиваться бактерии из окружающей среды вызывая помутнение препарата необходимо при вскрытии флакона соблюдать следующие правила:
— тщательно мыть руки;
— обработать колпачок спиртсодержащим раствором;
— снять колпачок не открывая пробки;
— не класть пробку внутренней поверхностью на стол или другие предметы;
— не оставлять флакон открытым;
— вскрытый флакон хранить только в холодильнике.
Препарат из вскрытого флакона при соблюдении условий хранения вышеперечисленных правил и отсутствии помутнения может быть использован в течение всего срока годности.
Влияние на способность управлять трансп. ср. и мех.:
Сведения о возможном влиянии лекарственного препарата на способность управлять транспортными средствами механизмами отсутствуют.
Форма выпуска/дозировка:
Упаковка:
Раствор для приема внутрь местного и наружного применения во флаконах по 10 или 20 мл. По 4 или 10 флаконов с инструкцией по применению в пачке из картона. По 4 флакона в контурной ячейковой упаковке из пленки поливинилхлоридной.
По 1 контурной ячейковой упаковке с инструкцией по применению в пачке из картона.
Условия хранения:
В соответствии с СП 3.3.2.1248-03 при температуре от 2 до 8 °С. Допускается транспортирование при температуре от 9 до 25 °С не более 1 месяца.
Срок годности:
Срок годности 2 года. Препарат с истекшим сроком годности применению не подлежит.
Условия отпуска
Производитель
Федеральное государственное унитарное предприятие «Научно-производственное объединение по медицинским иммунобиологическим препаратам «Микроген» Министерства здравоохранения Российской Федерации (ФГУП «НПО «Микроген» Минздрава России), 450014, Республика Башкортостан, г. Уфа, ул. Новороссийская, д. 105, Россия
Klebsiella pneumoniae 10 7 кое мл что это значит

СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА ЧАСТОТЫ ВСТРЕЧАЕМОСТИ И АНТИБИОТИКОРЕЗИСТЕНТНОСТИ ШТАММОВ KLEBSIELLA PNEUMONIAE И ESCHERICHIA COLI, ПРОДУЦИРУЮЩИХ БЕТА-ЛАКТАМАЗЫ РАСШИРЕННОГО СПЕКТРА В ДЕТСКОМ СТАЦИОНАРЕ
Продукция БЛРС (бета-лактамаз расширенного спектра) у нозокомиальных штаммов семейства Enterobacteriaceae, особенно у Klebsiella pneumoniae и E. coli является одним из наиболее частых и значимых механизмов резистентности к антибактериальным препаратам в стационарах России. В настоящее время описано более 350 бета-лактамаз, из них более 100 обуславливает резистентность к цефалоспоринам I–IV поколения и азтреонаму. Штаммы, вырабатывающие БЛРС, также часто имеют гены резистентности к аминогликозидам, фторхинолонам, ко-тримоксазолу [1].
При изучении распространенности бета-лактамаз расширенного спектра у нозокомиальных штаммов в различных стационарах России в 1997–1998 гг. и в 2003 г. было установлено, что частота встречаемости БЛРС существенно отличается по регионам РФ, между стационарами одного города, даже между отделениями одного стационара. Так в восьми стационарах г. Москвы были обнаружены БЛРС у 10,0; 16,7; 17,0; 23,7; 26,5; 58,3; 87,1 и 90,0 % штаммов соответственно [2].
Частота распространенности БЛРС-продуцирующих энтеробактерий в стационарах некоторых городов России [3] за 2003 г. представлена в табл. 1.
Частота распространенности штаммов энтеробактерий, продуцирующих БЛРС, в стационарах некоторых городов России
Из таблицы видно, что частота выделения штаммов, продуцирующих БЛРС, в стационарах некоторых городов России очень высокая. Распространенность в среднем по России Klebsiella pneumoniae составляет от 60,2 % до 84,3 %, E. coli – от 15,8 % до 54,7 % [3].
Бета-лактамазы расширенного спектра в настоящее время широко распространены в большинстве стран мира. Частота обнаружения БЛРС у штаммов Klebsiella pneumoniae и E. coli в некоторых странах [4–6] представлена в табл. 2.
Частота обнаружения БЛРС в некоторых странах мира
Из таблицы видно, что самая низкая частота встречаемости БЛРС продуцирующих штаммов в Канаде, США и Европе, а самая высокая – в странах Азии, Латинской Америке, Саудовской Аравии.
Резистентность энтеробактерий приобретает все большее распространение и является серьезной проблемой в здравоохра- нении.
Цель работы: изучить распространенность нозокомиальных штаммов Klebsiella pneumoniae и E. coli, продуцирующих БЛРС и их антибиотикорезистентность в детском стационаре Тульской области для проведения более рациональной и эффективной антибактериальной терапии.
Материалы и методы исследования
Материалом для исследования служил биологический материал (моча, кал, мазки из зева и носа, кровь на стерильность и прочее), полученный от детей, находящихся на лечении в детском стационаре ГУЗ «Тульская детская областная клиническая больница» в 2017–2019 гг.
Выделение чистых культур Klebsiella pneumoniae и E. coli проводили классическим бактериологическим методом, а видовую идентификацию, определение БЛРС и чувствительность к антибиотикам – с помощью автоматизированной микробиологической системы Phoenix-100, производителем которой является компания Becton Dickinson (США).
Результаты исследования и их обсуждение
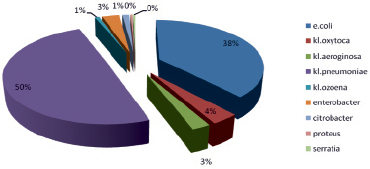
Всего за 2017–2019 гг. было выделено от детей 1017 штаммов (460 – Klebsiella pneumonia, 557 – E. coli) из различного биологического материала (кал, моча, мазки из зева и др.). При изучении пейзажа выделенных культур, продуцирующих БЛРС, установлено, что наибольший удельный вес приходится на Klebsiella pneumonia (50 %) и E. coli (38 %), на другие энтеробактерии – 12 % (рис. 1).
Рис. 1. Пейзаж выделенных культур-продуцентов БЛРС за 2017–2019 гг.
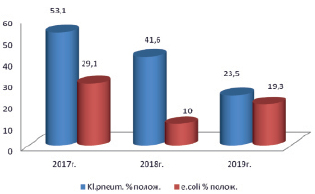
Рис. 2. Частота встречаемости БЛРС продуцирующих Klebsiella pneumonia и E. coli за 2017–2019 гг.
Частота БЛРС-позитивных штаммов у Klebsiella pneumoniae составила от 23,5 % до 53,1 %; у E. coli – от 10 % до 29,1 %.
Количество штаммов Klebsiella pneumoniae, продуцирующих бета-лактамазы расширенного спектра, в 2 раза больше, чем штаммов E. coli. Частота встречаемости штаммов, продуцирующих БЛРС, за 2017–2019 гг. представлена на рис. 2.
Мы видим, что в 2019 г. наметилась тенденция к снижению БЛРС продуцирующих штаммов Klebsiella pneumoniae и E. coli.
Частота встречаемости штаммов, продуцирующих бета-лактамазы расширенного спектра, отличается не только по годам, но и по отделениям детского стационара. Наибольшая частота встречаемости – в отделении анестезиологии и реанимации (около 90 %), педиатрическом – до 48 %, отделении патологии новорожденных (ОПН) – 37 %, нефрологическом – 5,8 %. Самая низкая встречаемость нозокомиальных штаммов-продуцентов БЛРС – в нефрологическом отделении.
Антибиотикорезистентность к бета-лактамным и небета-лактамным препаратам представлена в табл. 3.
Антибиотикорезистентность штаммов, продуцирующих БЛРС в 2019 г.
Из таблицы видно, что наиболее распространенной была резистентность к цефалоспоринам III–IV поколения (цефотаксиму, цефтазидиму, цефтриаксону, цефиксиму, цефепиму), ингибиторозащищенным пенициллинам (амоксициллин/клавуланат, ампициллин/сульбактам) и триметоприму.
Наиболее активными препаратами в отношении E. coli среди бета-лактамных препаратов были пиперациллин/тазобактам (93 %) и карбопенемы: имипенем (97 %), меропенем (91,7 %) и небета-лактамный препарат – фосфомицин (93 %).
Klebsiella pneumoniae была более чувствительна к имипенему (95 %) и из класса аминогликозидов – амикацину (93,8 %).
Отмечается высокая чувствительность Klebsiella pneumoniae и E. coli к цефоперазону/сульбактаму (100 % и 94 %) соответственно.
Выводы
Выявлена распространенность нозокомиальных штаммов Klebsiella pneumoniae и E. coli, продуцирующих БЛРС в детском стационаре, которая составляет от 23,5 % до 53,1 % и от 10 % до 29,1 % в разные годы соответственно. Частота встречаемости Klebsiella pneumoniae в детском стационаре в 2 раза больше, чем у штаммов E. coli. Наметилась положительная тенденция в 2019 г. к снижению БЛРС продуцирующих нозокомиальных штаммов Klebsiella pneumoniae и E. coli.
Наибольшая частота встречаемости Klebsiella pneumoniae и E. coli в отделении анестезиологии и реанимации, отделении патологии новорожденных, педиатрическом отделении. Наименьшая частота встречаемости нозокомиальных штаммов, продуцирующих БЛРС – в нефрологическом отделении.
Отмечается высокая антибиотикорезистентность у штаммов-продуцентов БЛРС к ингибиторозащищенным пенициллинам, цефалоспоринам III–IV поколения и триметоприму.
Также отмечается высокая чувствительность Klebsiella pneumonia к имипенему (95 %), амикацину (93, 8 %) и цефоперазону/сульбактаму (100 %).
Наиболее активными препаратами в отношении E. coli являются пиперациллин/тазобактам (93 %), цефоперазон/сульбактам (94 %), имипенем (97 %), меропенем (91,7 %), фосфомицин (93 %).
Таким образом, необходимо проводить своевременную и регулярную диагностику бета-лактамаз расширенного спектра среди энтеробактерий, которая способствует проведению рациональной и эффективной антибактериальной терапии.