Сатурация легких при коронавирусе: что это, какая норма, таблица
В разговорную речь все больше входят специализированные термины. Так, с недавних пор каждый человек знаком с коронавирусом. Из-за него понятие «сатурация» стало уже общераспространенным, а что такое сатурация – можно прочитать в описании ниже.
Что такое сатурация
Сатурация лёгких – термин, который является показателем уровня насыщенности крови кислородом.
Несмотря на постоянство видимого дыхательного процесса поступление в организм живительного газа способно снижаться и ухудшать самочувствие и возможности организма.
Важно здесь то, зачем именно отслеживается уровень кислорода. Вещество прямо участвует в получении порядка 90% всей генерируемой организмом энергии. Кислород выполняет перенос питающих клетки молекул с целью получения ими энергии при переработке в процессе жизнедеятельности. Поэтому при падении его уровня страдает весь организм.

Количественная оценка сатурации – процентами, обозначающими количество отдельных молекул гемоглобина сравнительно с общим количеством молекул, взаимодействующим с О2 (обозначение кислорода в химии).
Применяется 2 метода получения показателя:
Последний метод применяется повсеместно ввиду своей быстроты и безопасности, а также отсутствия временного разрыва на исследования при подчас критическом состоянии пациента.
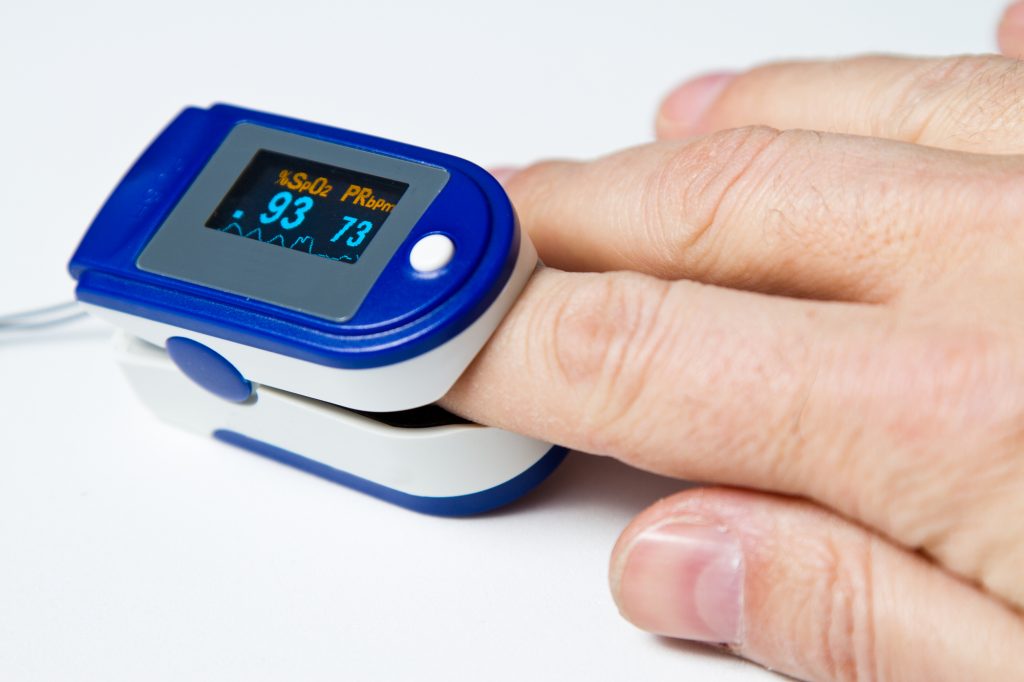
Неинвазивный метод (от англ. invasion – погружение) заключается в работе прибора под названием «пульсоксиметр». Его закрепляют на палец и включают – на это требуются считанные секунды благодаря схожести с прищепкой. Спустя сбор информации и ее анализ, продолжающиеся не больше минуты, результат показывается на экране.

Принцип работы заключается в улавливании цветовой гаммы при освещении крови. При меньшем содержании в ней кислорода цвет обязательно изменится.
Бригады скорой помощи обязательно имеют этот прибор в своей «укладке». Он занимает мало места, почти ничего не весит и имеет небольшую стоимость.
Какая норма сатурации у взрослых — таблица
Что означает сатурация 99 или 100? У взрослых норма сатурации — показатель в интервале от 95 до 99%. Самочувствие при этом не имеет отклонений, общетерапевтические жалобы отсутствуют. Следует учитывать также индивидуальные особенности человека:
Характерно, что этот показатель является статичным: организм поддерживает его примерно на одном уровне. Это выявлено на основе статистики и многократно проверено.
Какая норма сатурации у детей
Для детского организма значительного отличия нет, показания схожи с данными у взрослых и даже повторяют их.
Единственная оговорка делается для новорожденного. У грудничка нормальная сатурация составляет величину от 93 до 96%. С возрастом показания достигают уровней взрослого человека.
Сатурация при коронавирусе
Заболевание коронавирусной инфекцией (в разговорной речи – «коронавирусом») характеризуется мощным и всеобъемлющим поражением основного органа дыхания – легких. Поражаются в первую очередь альвеолы — единичные клетки, выполняющие газообмен между воздухом, попадающим в легкие, и кровью, переносящей кислород к клеткам организма.
Альвеолы и их перегородки блокируются вирусом и воспаляются, в результате их полезная работа за короткий промежуток времени снижается до нуля. Воспаление переходит на соседние альвеолы, пораженная площадь увеличивается. В результате объем кислорода, поступающий за единицу времени в организм, непрерывно снижается.
Состояние постепенно или достаточно резко (за 3-5 суток) ухудшается, самочувствие субъективно оценивается эпитетами «уставший» или «вымотанный», проявляются простудные симптомы.
Сатурация при коронавирусе является критерием степени поражения организма. При слишком низком значении необходима незамедлительная медицинская помощь – вплоть до подключения к аппарату искусственного дыхания.
Причины заниженной сатурации
Низкая сатурация кислорода в крови указывает на какое-либо отклонение в состоянии здоровья. Чаще всего таким является:
Среди причин также называют табакокурение.
Что делать при низкой сатурации
При критичном уровне следует применять лекарственные средства и оборудование для поддержания жизни. Этим занимается медперсонал.
При пониженном рекомендуется самостоятельно:
Регулярные тренировки дыхания, совмещенные с физическими упражнениями, усилят организм и позволят проще переносить любое заболевание ввиду улучшения функции питания кислородом всех нуждающихся тканей.
Зачем мозгу кислород
Дышите глубже
Считается, что человек может обходиться без воды от 2 до 14 дней в зависимости от состояния его здоровья, погодных условий и уровня физической активности. Без воздуха — всего от 2 до 5 минут в зависимости от объема легких (фридайверы и прочие натренированные экстремалы, способные не дышать в два раза дольше, не в счет). Если кислородное голодание продолжается, происходят необратимые изменения в органе, казалось бы, вообще не имеющем отношения к процессу дыхания: гибнут нейроны головного мозга, и человек может превратиться, что называется, в овощ. Да, кислород необходим всем клеткам тела, но именно наш управляющий центр является его основным получателем.
Поскольку самостоятельно мозг дышать не может и не способен накапливать запасы «топлива», он выходит из положения, получая кислород весьма хитроумным способом — через третьи (или даже десятые) руки. Как это происходит? Сначала кислород в составе воздуха попадает в организм через верхние дыхательные пути (носовую и ротовую полость). Оттуда по нижним дыхательным путям (трахее и бронхам) достигает легких, состоящих из множества пузырьков — альвеол. С внутренней стороны они покрыты сурфактантом — особым
веществом, которое облегчает проникновение молекул кислорода в кровь. В ней он соединяется с гемоглобином — белком в составе эритроцитов. Кстати, эритроциты человека максимально приспособлены для переноса кислорода: при созревании они теряют ядра, чтобы уместить как можно больше молекул гемоглобина. Кроме того, потеря ядра дает кровяной клетке возможность приобрести двояковогнутую форму — это позволяет удобно просачиваться через стенки самых мелких кровеносных сосудов — капилляров. А вот здесь уже можно объяснить «порог 5 минут»: в крови взрослого здорового человека содержится всего около 600 граммов гемоглобина, поэтому количество кислорода, находящегося с ним в связи, небольшое. Как раз на эти 5 минут его и хватает. А потом требуется новое поступление.
Итак, кислород путешествует по организму на гемоглобине, как на «Восточном экспрессе», запуская самые разнообразные химические реакции в клетках органов и мышц, обеспечивая их энергией. Дорога достаточно длинная, тем не менее самая большая часть кислорода (около 25%) благополучно добирается до мозга.
Мозг дирижирует всем в организме, в том числе и жизненно важным для него процессом дыхания. Как это происходит? Побочный продукт химических реакций (во время них клетки преобразуют кислород в энергию) — углекислый газ, который затем «сбрасывается» в венозную кровь. Его процентное соотношение с кислородом отслеживается специальными рецепторами. Информация в режиме онлайн передается в дыхательный центр продолговатого мозга. Избыток углекислого газа сигнализирует о том, что пора выдохнуть, а недостаток кислорода — вдохнуть.
Когда мы дышим, то не отдаем себе отчета в том, как именно это делаем, — все происходит автоматически. При этом подавляющее большинство людей (исключая разве что приверженцев йоги) дышат неправильно. Считается, что полезнее всего делать это, максимально задействовав диафрагму. Такой способ можно наблюдать у новорожденных: на вдохе брюшная полость расширяется, грудная клетка поднимается, и воздух поступает через нос в легкие, а на выдохе мышцы живота сокращаются. Почему же по мере взросления мы начинаем делать все с точностью до наоборот: на вдохе втягиваем живот, на выдохе — расслабляем? Непонятно. Есть версия, что причина — в постоянных стрессах и волнениях: дыхание становится в основном поверхностным, и организм подстраивает под него общую схему, хотя она и выходит «корявая».

Тут помню, там не помню
В том, как именно мы дышим и что при этом происходит, есть масса интересных нюансов, о которых обычные люди не догадываются. Например, недавно ученым (соответствующее исследование опубликовано в Journal of Neuroscience) удалось проследить закономерность между ритмами дыхания и способностью мозга к запоминанию. Выяснилось, что люди лучше фиксируют в памяти лица и предметы, если видят их на вдохе носом. На выдохе (тоже носом) — гораздо хуже. А самые слабые показатели запоминания — при дыхании через рот.
Казалось бы, полный бред. Какая вообще разница? Но тут есть объяснение: именно вдох через нос стимулирует мозговую активность в гиппокампе. А этот отдел мозга в числе прочего отвечает за механизмы формирования эмоций и консолидации памяти (то есть перехода кратковременной памяти в долговременную). Вроде как логика есть. Но за какой надобностью матушке-эволюции нужно было придумывать такую заковыристую схему, физиологи пока не разобрались.
Мозг ужасно не любит грязный воздух, поскольку из него очень хлопотно добывать кислород. Поэтому начинает выказывать недовольство. Днем у нас просто болит голова, а ночью еще и ухудшается качество сна. Ученые из Вашингтонского университета провели исследование и выяснили, что хуже всего мозг реагирует на два компонента: диоксид азота (NO2 — самый распространенный загрязнитель атмосферы на сегодняшний день) и мелкодисперсную пыль. Чем выше их процентное содержание в воздухе, тем беспокойнее люди ведут себя по ночам — часто просыпаются и видят кошмарные сны.
Итак, грязный воздух мозгу категорически не нравится, что в конечном счете отражается (кто бы мог подумать) даже на общественной морали. Исследователи из Колумбийского университета вместе с коллегами из Гарварда и Университета Мичигана обнаружили любопытную связь между загрязненностью городского воздуха и количеством преступлений. Сбор информации проводился в более чем 9 тысячах населенных пунктов США и занял девять лет. Оказалось, что чем хуже воздух в городе, тем опаснее в нем жить. Экологическую обстановку оценивали по концентрации в воздухе диоксида серы, угарного газа, мелкодисперсных частиц и еще некоторых известных загрязнителей. Криминальную — по количеству убийств, ограблений, нападений и так далее. Что любопытно, связь с мозгом тут самая прямая: при недостатке кислорода (а в грязном воздухе его катастрофически мало) у людей постоянно болит и кружится голова, понижается умственная работоспособность и повышается раздражительность. В таких условиях даже самый позитивный человек начинает вести себя неадекватно.
Мозговая ткань потребляет в 20 раз больше кислорода, чем мышечная, и в 5 раз больше, чем отдельная сердечная мышца.
Главное — не переборщить
Приезжая на горные курорты, мы замечаем, что настроение улучшается и даже кровь как будто бежит быстрее. Секрет прост: воздух в горах разреженный, кислорода в нем меньше. Мозг начинает приспосабливаться к существованию в таких условиях. Он передает соответствующий сигнал от дыхательного центра мышцам, усиливая работу грудной клетки, — человек начинает дышать чаще, соответственно улучшается вентиляция легких. Рост сердечных сокращений усиливает кровообращение — происходит выброс в кровь новых эритроцитов, а следовательно, и содержащегося в них гемоглобина. Таким образом, кислород быстрее доходит к тканям, и мы чувствуем себя способными свернуть горы. Ну или прыгнуть выше головы.
Однако во всем нужна мера. Чем выше в горы, тем кислорода становится меньше. Если его не хватает для поддержания работы мозга, человек теряет сознание. А сильная гипоксия (кислородное голодание) может привести даже к смерти.
Длительная и ситуационная кислородотерапия на дому
Время чтения: 6 мин.
Что такое сатурация, почему при разных заболеваниях нормы сатурации будут различаться, в каких случаях кислородотерапия помогает справиться с одышкой, в каких нет, что такое ситуационная кислородотерапия? Об этом рассказывает врач-анестезиолог-реаниматолог, эксперт Центра паллиативной помощи ДЗМ Варвара Брусницына.
Что такое кислородотерапия и кому она показана
Кислородотерапия — это метод лечения, при котором пациент получает воздушную смесь с повышенным содержанием кислорода.
В составе воздуха, которым мы дышим, помимо прочих газов 21% кислорода. И такого содержания кислорода нам вполне хватает для жизни.
Но существует такое состояние, при котором организм нуждается в большей концентрации кислорода для обеспечения жизнедеятельности. Оно носит название синдром дыхательной недостаточности и возникает в трех случаях:
Первые два варианта еще называют кислородным голоданием, или гипоксией, или гипоксической дыхательной недостаточностью. А третий вариант — гиперкапнической дыхательной недостаточностью (от слов «гипер» — сверх, больше, и «капнос» — дым).
В чем же заключается опасность синдрома дыхательной недостаточности? При кислородном голодании организм всеми возможными способами пытается насытиться недостающим кислородом: мы чаще дышим (одышка), учащается пульс, возникает тревога, повышенная утомляемость. Чем более выражена гипоксия, тем сильнее будут проявляться вышеописанные симптомы. А при гиперкапнической дыхательной недостаточности избыточное количество углекислого газа будет отравлять организм.
Если не лечить дыхательную недостаточность, меняется химический состав крови, что ведет к патологическим и необратимым изменениям в деятельности внутренних органов. Поэтому целью кислородотерапии будет поддержание кислорода крови на должном уровне. Вывод: кислородотерапия применяется при первых двух типах дыхательной недостаточности.
А при третьем типе не показана. Давайте рассмотрим, почему. Что нужно для того, чтобы мы нормально выдыхали избыток СО2? Полноценный выдох. А при некоторых заболеваниях (например, при хронической обструктивной болезни легких) полноценный выдох затруднен тем, что просвет бронхов сужен, например, отеком, мокротой. Эти препятствия затрудняют выдох. И тогда человек начинает выдыхать с усилием. Но во время сна или когда он устает от этих усилий, углекислый газ скапливается в организме. Поэтому главная задача лечения при таком состоянии — выведение углекислого газа, а не подача кислорода (дополнительный кислород не решит проблему избытка углекислого газа). Эту проблему решает неинвазивная вентиляция легких.
Важно помнить, что у пациентов паллиативного профиля при ХОБЛ или нейромышечных заболеваниях дыхательная недостаточность бывает смешанная (одновременно наблюдаются недостаток кислорода и избыток углекислого газа). И тогда может понадобиться и кислородотерапия, и неинвазивная вентиляция легких.
Заболевания, при которых бывает дыхательная недостаточность ( Currow JPSM 2010).
У пациентов паллиативного профиля одышка встречается чаще всего ввиду тяжести состояния.
Определение наличия дыхательной недостаточности
При дыхательной недостаточности пациент будет испытывать трудности с вдохом или выдохом, учащенное дыхание, утомляемость, тревогу, сердцебиение. Может отмечаться синюшность или гиперемия лица, синюшность конечностей.
Существуют специальные анализы крови, которые показывают снижение уровня кислорода или повышение содержания углекислого газа, а также — насколько хорошо организм компенсирует дыхательную недостаточность, что называется, «своими силами». Более доступным и неинвазивным методом диагностики является пульсоксиметрия, то есть определение насыщения крови кислородом (или сатурации). Нормальная сатурация — 95-99%. Следовательно, если она опускается ниже 95%, значит, у пациента дыхательная недостаточность.
Причем измерять сатурацию необходимо и в покое, и при физической нагрузке. Почему?
Представьте себе ситуацию, когда вы утром спешите на работу, увидели на остановке автобус и бежите к нему, чтобы успеть сесть. Зайдя в автобус, вы будете часто дышать, ведь при беге организм интенсивней, чем обычно, потреблял кислород, возник его дефицит — надо его восполнить, насытить организм кислородом. Вскоре ваше дыхание нормализуется, уровень кислорода в крови восстановится. А как будет обстоять дело у человека с дыхательной недостаточностью в аналогичной ситуации? Он также будет тяжело дышать, однако ему потребуется гораздо больше кислорода, чем вам. И даже если он будет дышать чаще и глубже, чем вы, все равно ему не хватит содержащегося в воздухе кислорода. Значит, ему понадобится кислородотерапия.
Даже если у такого человека сатурация в покое нормальная, обязательно нужно измерить ее после посильной для него физической нагрузки. Если выяснится, что после нагрузки сатурация серьезно падает, понадобится так называемая ситуационная кислородотерапия, то есть дополнительный кислород нужен на какую-то ситуацию, например, при нагрузке или во время сна.
Однако бывает и так, что дополнительное количество кислорода человеку нужно постоянно. Тогда ему показана длительная кислородотерапия (более 15 часов в день).
Я уже упоминала о том, что нормальные показатели сатурации — 95-99%. Это называется целевая сатурация. Однако надо учитывать, что при некоторых заболеваниях целевая сатурация будет другой. Когда у пациента есть риск гиперкапнии (то есть избыточного скопления углекислого газа в крови), целевая сатурация — 88-92%. Эти цифры были озвучены Британским торакальным сообществом. Кроме того, если врач поставит диагноз хронического легочного сердца, то целевой сатурацией будет 89-94%.
Когда противопоказан кислород
При нейромышечных заболеваниях кислород противопоказан. Рассмотрим причину этого на примере бокового амиотрофического склероза.
Это заболевание, при котором поражается нервная система (так называемый двигательный нейрон), что ведет к нарушению работы важнейших систем организма, в том числе и к ослаблению дыхания. Оно становится более поверхностным, вследствие чего часто снижается сатурация. Но несмотря на это кислород назначать нельзя.
Что организм делает, когда понимает, что дыхание стало поверхностным, а значит, и кислорода для организма мало? Конечно, мы начинаем чаще дышать. Хоть и поверхностно. Такая одышка позволяет организму жить и при сниженных цифрах сатурации. Если же назначается кислородотерапия, организм отменяет этот защитный механизм — одышку. И тогда нарастает концентрация углекислого газа в крови. Сознание человека угнетается. По этой причине кислородотерапия может серьезно навредить человеку с нейромышечным заболеванием.
В любом случае показания и противопоказания к кислородотерапии определяет врач.
О методах симптоматичнской терапии при БАС, применяемых лекарствах, их преимуществах и недостатках мы уже писали. Читайте статью специалиста по этому заболеванию, врача-невролога Льва Брылева «Жить лучше и дольше при БАС: доказанные методы».
Эффекты от кислородотерапии
Если кислородотерапия назначена по показаниям, человек отмечает улучшение самочувствия, уменьшение одышки, сердцебиения, он меньше утомляется.
Довольно часто родственники спрашивают, будет ли эффект от кислородотерапии, когда близкий — в терминальной стадии заболевания. Здесь ответ один: в терминальной стадии показаний нет: кислородотерапия способна оказать эффект только тогда, когда снижена сатурация, одышку кислород не лечит. Скорее, кислородотерапия способна оказать положительный психологический эффект.
Побочные эффекты
Они могут возникнуть, если кислородотерапия назначена не по показаниям. Однако чаще всего побочные эффекты связаны с неправильной техникой. Во-первых, это ранки слизистой полости носа от кислородной канюли. Чтобы избежать этого осложнения, нужно смазывать слизистую носа облепиховым маслом, чаще менять канюли. Со временем канюли дубеют. Если вы почувствовали, что они стали очень жесткими, их нужно поменять.
Другая проблема — сухость слизистых, чаще — в первое время использования кислорода. Чтобы избежать сухости, можно дополнительно опрыскивать полость носа физраствором, однако это, скорее, психологическая мера. Поскольку кислород из аппарата проходит через колбу с водой, воздух увлажнен, и сухость, скорее, связана с субъективными ощущениями пациента.
Как выбрать кислородный концентратор
Сначала нужно определиться, есть ли у пациента необходимость перемещаться по улице, используя кислородотерапию. Или пациент лежачий и за пределы квартиры не перемещается. В первом случае можно использовать портативные кислородные концентраторы. Они легкие и удобные. Однако необходимо помнить, что, во-первых, в них, как правило, не используется увлажнитель, а сухим воздухом дышать долго нельзя. Во-вторых, при максимальном потоке кислорода 5 л/мин они держат заряд максимум час, если нет дополнительной батареи.
Портативные кислородные концентраторы различаются по потоку кислородной смеси: бывают аппараты с импульсным и постоянным потоком. В портативных концентраторах с постоянным потоком кислород поступает из аппарата постоянно, в импульсных — короткими «пшиками». И если пациент, например, испытывает большую для него нагрузку, коротких «пшиков» может не хватить для нормального функционирования организма.
Стационарные кислородные концентраторы — массивные, тяжелые, все они — с постоянным потоком кислородной смеси. В составе всегда есть увлажнитель. Если пациент не мобилен, это идеальный вариант для него.
Стационарные кислородные концентраторы бывают на 5 и 10 литров.
Организация пространства
Итак, вы выбрали кислородный концентратор. Стационарный необходимо разместить в комнате так, чтобы на него сверху ничего не могло упасть. Накрывать его нельзя. Под аппарат лучше постелить коврик для йоги. Концентратор не должен стоять рядом со шторой, она может закрыть отверстие, в которое поступает воздух, и поток снизится. Домашних питомцев к аппарату тоже лучше не подпускать.
Концентратор не должен стоять вплотную к стене, как минимум — в 10 см от нее, иначе он может перегреться. Нельзя размещать аппарат рядом с отопительными приборами, плитой.
Пыль с поверхности концентратора можно протирать обычной влажной тряпкой.
Что касается расходных материалов, то колба-увлажнитель рассчитана на год, а канюли — на 3 месяца. Но если канюли стали очень жесткими раньше этого срока, лучше их заменить.
Основные страхи, связанные с кислородотерапией
Несмотря на то, что использование кислородных концентраторов на дому широко распространено, у многих людей остается страх, связанный с тем, что кислород взрывоопасен. Это действительно так, однако при соблюдении мер предосторожности этот риск сводится к нулю.
Также многие думают, что человек «подсядет на кислород». На это я всегда отвечаю, что пациенту нужен кислород в силу его заболевания. И если потребность в кислороде растет, это значит, что заболевание прогрессирует. Если же симптомы дыхательной недостаточности полностью проходят, то кислородотерапию врач отменит. Однако отмена — редкое явление у паллиативных пациентов.
Таким образом, кислородотерапия — метод лечения, который помогает тогда, когда есть конкретные показания. Общее правило гласит: кислород не лечит одышку, он помогает справиться со сниженным содержанием кислорода в крови. Но нужна кислородотерапия или нет, должна она быть длительной или ситуационной — это должен определять только врач. У пациентов паллиативного профиля показания к кислородотерапии чаще всего есть. И когда кислородный концентратор появляется у пациента дома, при условии соблюдений правил эксплуатации и правильной организации пространства, это значительно облегчает жизнь больному.
Вам может быть интересно:
Расходные материалы для респираторной поддержки: как ухаживать за ними дома. Что можно обрабатывать, а что нельзя? Как и с помощью чего дезинфицировать многоразовые изделия, как часто менять одноразовые?
Портативные источники кислорода. Как использовать кислородные концентраторы и баллоны.
Все о масках для неинвазивной вентиляции легких (НИВЛ). Виды масок, правила подбора, проблемы и осложнения при использовании маски, уход за маской.
Рекомендации для пациентов, получающих респираторную поддержку дома во время пандемии COVID-19. Что делать, если установлена трахеостома, как часто обрабатывать и менять расходники для устройств искусственной вентиляции легких.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.